院内肺炎とは呼吸器疾患の一種で、入院後48時間以降に発症する肺炎を指します。
特徴として通常の肺炎とは異なり、院内肺炎は抗菌薬耐性を持つ細菌により引き起こされることが多く、重症化しやすいです。
入院患者さんの中には高齢であったり免疫力が低下していたりする方が多くいます。 そのような方々は院内肺炎に罹患するリスクが高いと言えるでしょう。
また、人工呼吸器の使用や、長期間の臥床なども院内肺炎の発症リスクを高める要因となります。
院内肺炎における病型分類とその特徴について
発症のタイミングによる分類
院内肺炎は発症のタイミングによって以下のように分類されます。
| 病型 | 概要 |
| 早期発症型 | 入院後5日以内に発症した肺炎 |
| 晩期発症型 | 入院後5日以降に発症した肺炎 |
早期発症型は市中肺炎に類似した原因菌が関与することが多いのに対し、晩期発症型は院内の環境に定着した耐性菌が関与することが多いです。
原因微生物による分類
院内肺炎の原因微生物は市中肺炎とは異なる傾向があります。主な原因微生物は以下の通りです。
- 緑膿菌
- MRSA(メチシリン耐性黄色ブドウ球菌)
- 肺炎桿菌
- アシネトバクター属
- カンジダ属
これらの微生物は抗菌薬に対する耐性を獲得していることが多く、治療に難渋するケースがあります。
患者の背景因子による分類
院内肺炎は患者さんの背景因子によっても病型は異なります。
| 背景因子 | 特徴 |
| 高齢者 | 誤嚥性肺炎のリスクが高い |
| 人工呼吸器装着患者 | 人工呼吸器関連肺炎(VAP)のリスクが高い |
| 免疫抑制患者 | 日和見感染のリスクが高い |
特に高齢者や免疫抑制状態にある患者さんでは重症化しやすく、死亡率も高くなる傾向です。
特殊な病型
院内肺炎には以下のような特殊な病型も存在します。
| 医療関連肺炎(HCAP) | 医療機関との関連が疑われる肺炎 |
| 人工呼吸器関連肺炎(VAP) | 人工呼吸器装着に関連して発症する肺炎 |
| 誤嚥性肺炎 | 口腔内容物の誤嚥によって引き起こされる肺炎 |
これらの特殊な病型は一般的な院内肺炎とは異なる経過をたどることがあるため、注意深い観察と対応が必要です。
院内肺炎における主要な症状と注意すべき点について
院内肺炎の症状は多彩で非定型的なことがあるため、患者さんの背景因子を考慮した注意深い観察が大切だと言えます。
以下のような主要症状の有無だけでなく、呼吸状態や全身状態の変化にも目を配ることが早期発見と適切な対応につながると考えられるでしょう。
発熱
院内肺炎では38℃以上の発熱を伴うことが多いですが、高齢者や免疫抑制状態の患者さんでは発熱が軽度であったり、全く認められないこともあります。
| 背景因子 | 発熱の特徴 |
| 高齢者 | 発熱が軽度または無熱の場合がある |
| 免疫抑制患者 | 発熱が軽度または無熱の場合がある |
咳と痰
院内肺炎では咳が主要な症状の一つですが、高齢者や意識障害のある患者さんでは咳反射が低下しているため、咳症状が目立たないケースもあるでしょう。
痰の性状は膿性痰や血痰を伴うこともありますが、必ずしも典型的ではありません。
呼吸困難
院内肺炎が重症化すると呼吸困難を訴えることがあります。 特に以下のような患者さんでは呼吸困難が顕著になることがあるため注意が必要です。
- 慢性呼吸器疾患を有する患者
- 心不全を有する患者
- 高度の肥満患者
呼吸困難は低酸素血症や呼吸不全の徴候であり、早期の対応が必須です。
その他の症状
院内肺炎では上記の主要症状以外にも、以下のような症状がみられることがあります。
| 症状 | 概要 |
| 意識障害 | 高齢者や重症患者で多い |
| 食欲不振 | 全身状態の悪化を反映 |
| 胸痛 | 胸膜炎を合併した際に多い |
院内肺炎における原因と発症メカニズムについて
院内肺炎は入院後48時間以降に発症する肺炎であり、病院内の環境や医療行為に関連して発症すると考えられています。
また、それと同時に患者さん側の要因も発症に大きく関与しているのです。
病院環境に定着した微生物による感染
院内肺炎の主な原因微生物は、病院環境に定着した耐性菌であることが多いです。
これらの微生物は抗菌薬の使用や医療機器の使用によって選択的に増殖し、院内で蔓延することがあります。
| 主な原因微生物 | 特徴 |
| 緑膿菌 | 多剤耐性菌として知られる |
| MRSA | メチシリン耐性黄色ブドウ球菌 |
| 肺炎桿菌 | 日和見感染の原因となる |
| アシネトバクター属 | 多剤耐性菌として問題となる |
これらの微生物は健常人では感染を起こしにくいですが、入院患者さんは易感染性であるため感染のリスクが高いのです。
医療行為に関連した感染
院内肺炎の発症には以下のような医療行為が関与することがあります。
- 人工呼吸器の使用
- 気管内挿管や気管切開
- 経鼻胃管の留置
- 抗菌薬の長期使用
特に人工呼吸器関連肺炎(VAP)は、院内肺炎の中でも重要な位置を占めているのです。
| 医療行為 | 感染リスク |
| 人工呼吸器の使用 | 高い |
| 気管内挿管や気管切開 | 高い |
| 経鼻胃管の留置 | 中等度 |
| 抗菌薬の長期使用 | 中等度 |
これらの医療行為は気道の防御機能を低下させたり、耐性菌の選択を促進したりすることで、院内肺炎の発症に関与すると考えられています。
患者側の要因
院内肺炎の発症には患者側の要因も大きく関与していて、 特に次のような患者さんではそのリスクが高いです。
- 高齢者
- 免疫抑制状態の患者
- 慢性呼吸器疾患を有する患者
- 意識障害や嚥下機能低下のある患者
上記の患者さんでは気道クリアランスの低下や誤嚥のリスクが高くなるため、病原体が下気道に侵入しやすくなります。
発症メカニズム
院内肺炎の発症メカニズムは、以下のようなステップで進行するのです。
- 病原体の気道への侵入
- 気道における病原体の定着
- 肺胞への病原体の侵入
- 肺胞内での炎症反応の惹起
- 肺炎像の形成
特に気道への病原体の侵入と定着が、院内肺炎発症の重要なステップとなります。
診察と診断の重要ポイントについて
院内肺炎の診察と診断では患者さんの背景因子や臨床所見、画像所見、微生物学的検査を総合的に評価することが大切です。
特に重症度評価と原因微生物の同定は治療方針の決定に大きな影響を与えます。
患者背景の評価
院内肺炎の診察ではまず患者さんの背景因子を評価することが必要です。具体的には以下のような情報を収集し、院内肺炎のリスク評価を行います。
- 年齢
- 基礎疾患の有無
- 免疫抑制状態の有無
- 入院期間
- 医療機器の使用状況
特に高齢者や免疫抑制患者、長期入院患者さんでは院内肺炎のリスクが高いです。
臨床所見の評価
院内肺炎の診察では、以下のような臨床所見を評価します。
| 所見 | 評価ポイント |
| 発熱 | 38℃以上の発熱の有無 |
| 呼吸器症状 | 咳、痰、呼吸困難の有無 |
| 全身状態 | 意識障害、低血圧、頻脈の有無 |
| 聴診所見 | 肺野の副雑音(水泡音、wheeze)の有無 |
さらに、次の評価も診断の対象です。
- CURB-65スコア:意識障害、BUN上昇、呼吸数増加、低血圧、65歳以上の5項目を評価
- PSI(肺炎重症度指数):年齢、基礎疾患、バイタルサイン、検査所見を点数化して評価
画像診断
院内肺炎の診断には胸部X線検査とCT検査が用いられます。
胸部X線検査では浸潤影や気管支壁肥厚などの所見を、CT検査ではすりガラス影や小葉中心性粒状影などの所見を評価して、肺炎分布や合併症有無の確認が必要です。
| 検査 | 主な所見 |
| 胸部X線 | 浸潤影、気管支壁肥厚 |
| CT | すりガラス影、小葉中心性粒状影 |
画像所見は、臨床所見と合わせて評価することが求められます。
微生物学的検査
院内肺炎の診断には原因微生物の同定が重要です。
具体的には以下のような検査を行い、原因微生物の特定を試みます。
- 喀痰のグラム染色と培養
- 血液培養
- 気管支肺胞洗浄(BAL)
- 抗原検査(尿中肺炎球菌抗原、レジオネラ抗原など)
ただし、院内肺炎では複数の微生物が関与していることも多く、必ずしも原因微生物が同定できるとは限りません。
ですから、臨床所見や画像所見と合わせて総合的に判断することが求められます。
画像診断の特徴的所見について
院内肺炎の画像診断では胸部X線検査とCT検査が中心となり、病原体や病態によって現れる多彩な特徴を捉えることが大切です。
胸部X線検査所見
胸部X線検査は院内肺炎の診断において初期に行われる画像検査で、典型的な所見は以下のようなものがあります。
| 所見 | 特徴 |
| 浸潤影 | 肺野にすりガラス状または斑状の濃度上昇 |
| 気管支壁肥厚 | 気管支壁の不整な肥厚 |
| 無気肺 | 肺容量の減少と濃度上昇 |
ただし、胸部X線検査の感度は高くなく、早期の肺炎や軽症例では異常所見を捉えられないことも多いでしょう。
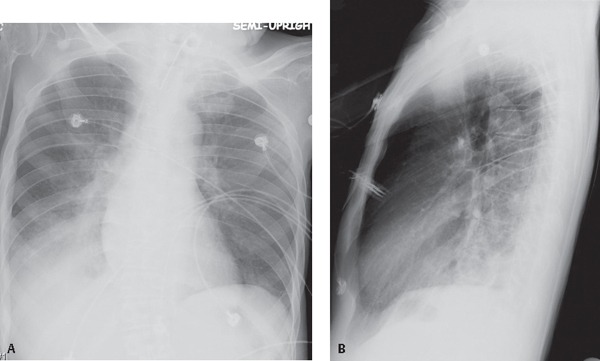
所見:右下葉にすりガラス影~浸潤影の広がり、気管支壁肥厚を認め、肺炎が疑われる所見である。
CT検査所見
CT検査は胸部X線検査で異常が疑われる際や、重症例の評価に用いられます。以下は 院内肺炎の特徴的なCT所見です。
| 所見 | 特徴 |
| すりガラス影 | 肺野のスリガラス状の濃度上昇 |
| 浸潤影 | 肺胞内への液体貯留による濃度上昇 |
| 小葉中心性粒状影 | 小葉中心性の粒状影 |
| 胸水 | 胸腔内への液体貯留 |
間質性肺炎や非定型肺炎ではすりガラス影、細菌性肺炎では浸潤影の所見に異常が見られます。
また、小葉中心性粒状影では血行性播種を示唆し、重症例や合併症の場合は胸水の所見がみられる傾向が高まるでしょう。
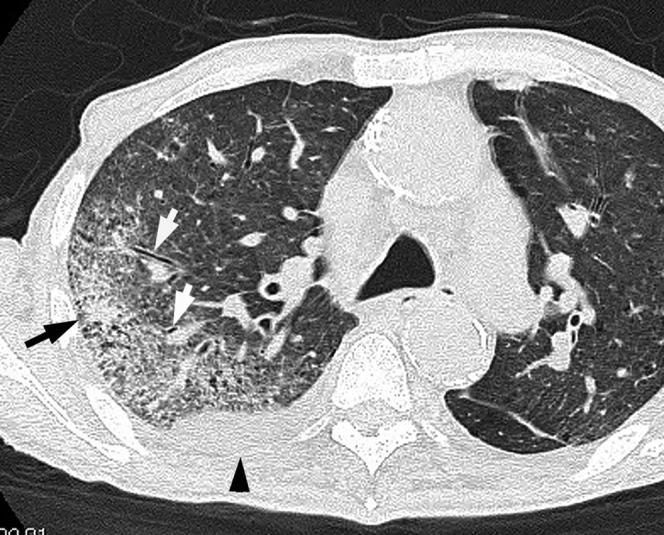
所見:右上葉に気管支壁肥厚と気管支走行に沿ったすりガラス影~浸潤影を認め、胸水貯留あり、緑膿菌肺炎として合致する性状である。
画像所見と原因微生物の関係
院内肺炎の画像所見は、原因微生物によって異なる特徴を示すことがあります。
以下は主な原因微生物と関連する画像所見です。
| 原因菌 | 特徴 |
| 緑膿菌 | 浸潤影、空洞形成 |
| MRSA | すりガラス影、小葉中心性粒状影 |
| 肺炎桿菌 | 浸潤影、胸水 |
| アスペルギルス | 空洞形成、すりガラス影 |
ただし、画像所見のみで原因微生物を特定することは困難であり、臨床所見や微生物学的検査と合わせて総合的に判断する必要があります。
画像診断の役割
院内肺炎の画像診断は以下のような役割を担っています。
- 診断の確定
- 重症度の評価
- 合併症の検出
- 治療効果の判定
特に重症例や合併症が疑われるケースでは、適切な画像診断が不可欠です。
また、治療開始後の画像検査では、肺炎の改善状況を評価して治療方針の決定に役立てることができます。
治療戦略と回復までの経過について
院内肺炎の治療は原因微生物に応じた抗菌薬の選択と重症度に応じた補助療法が中心となり、一般的には治癒までには数週間から数ヶ月を要します。
抗菌薬治療
院内肺炎の治療では、原因微生物を想定した経験的治療が重要です。
一般的には以下のような抗菌薬が使用されることが多いです。
| 重症度 | 主な抗菌薬 |
| 軽症〜中等症 | セフトリアキソン+アジスロマイシン |
| 重症 | イミペネム/シラスタチン+シプロフロキサシン |
| 人工呼吸器関連肺炎 | バンコマイシン+セフェピム |
原因微生物が判明した際は、感受性のある抗菌薬に変更されるでしょう。
- MRSA:バンコマイシン、リネゾリド
- 緑膿菌:ピペラシリン/タゾバクタム、メロペネム
- 肺炎桿菌:レボフロキサシン、シプロフロキサシン
抗菌薬の投与期間は症状の改善状況や原因微生物によって異なりますが、通常は7〜14日間程度です。
補助療法
院内肺炎の治療では抗菌薬治療に加えて以下のような補助療法が行われることがあります。
| 酸素投与 | 低酸素血症の改善を目的として行われます |
| 人工呼吸管理 | 重症例で呼吸不全が進行した際に行われます |
| 循環管理 | ショックを伴うケースで、輸液や昇圧剤の投与を行います |
| 栄養管理 | 適切な栄養状態を維持するために、経腸栄養や静脈栄養を行います |
治療効果の判定
院内肺炎の治療効果の判定は以下のような指標です。
- 臨床症状の改善:発熱、咳、痰、呼吸困難などの症状の改善
- 炎症反応の改善:CRPやプロカルシトニンなどの炎症マーカーの低下
- 画像所見の改善:胸部X線やCTでの肺炎像の改善
治療開始後72時間以内に効果判定を行い、改善が乏しい際は抗菌薬の変更や追加検査が検討されるでしょう。
| 判定時期 | 評価項目 |
| 治療開始後72時間 | 臨床症状、炎症反応、画像所見 |
| 治療開始後7日 | 臨床症状、炎症反応、画像所見 |
回復までの期間
院内肺炎の回復までの期間は患者の基礎疾患や重症度によって大きく異なります。
- 軽症例:治療開始後1〜2週間程度で症状が改善し、治癒に至ることが多い
- 中等症例:治療開始後2〜3週間程度で症状が改善し、治癒に至ることが多い
- 重症例:治療開始後数週間から数ヶ月を要し、後遺症を残す場合もある
また、高齢者や免疫抑制状態の患者さんでは、治癒までにさらに長期間かかるケースもあります。
院内肺炎の治療に伴う副作用とリスクについて
抗菌薬の副作用
院内肺炎の治療で使用する抗菌薬に対する副作用は以下の通りです。
| 抗菌薬 | 主な副作用 |
| β-ラクタム系 | アレルギー反応、肝機能障害、腎機能障害 |
| キノロン系 | 腱断裂、QT延長、中枢神経系症状 |
| バンコマイシン | 腎機能障害、Red man症候群 |
| リネゾリド | 骨髄抑制、乳酸アシドーシス |
特に高齢者や基礎疾患を有する患者では副作用のリスクが高くなります。
また、複数の抗菌薬を併用する際は相互作用にも注意が必要です。
多剤耐性菌の選択
院内肺炎の原因菌には多剤耐性菌が関与することが多いため、広域抗菌薬の使用が必要になります。
しかし、広域抗菌薬の使用は耐性菌の選択を促進し、将来的な治療選択肢を狭める可能性も否めません。
特に次のような多剤耐性菌が問題となっています。
- MRSA(メチシリン耐性黄色ブドウ球菌)
- VRE(バンコマイシン耐性腸球菌)
- ESBL(基質拡張型β-ラクタマーゼ)産生菌
- カルバペネム耐性腸内細菌科細菌(CRE)
人工呼吸器関連肺炎(VAP)のリスク
院内肺炎の中でも人工呼吸器関連肺炎(VAP)は特に重篤な合併症です。
人工呼吸器の使用は以下のようなリスクを伴います。
- 気道への直接的なダメージ
- 気道分泌物の貯留と吸引の困難
- 上気道の定着菌の下気道への流入
- バイオフィルムの形成
VAPを予防するためには、人工呼吸器の適切な管理と感染対策の徹底が不可欠です。
| 予防策 | 内容 |
| 挿管の回避 | 非侵襲的陽圧換気(NPPV)の使用 |
| 鎮静の最小化 | 自発呼吸の促進 |
| 体位管理 | 頭部挙上、腹臥位療法 |
| 口腔ケア | 定期的な口腔内清掃 |
基礎疾患の悪化
院内肺炎の治療中は基礎疾患の悪化にも注意しなければなりません。 特に以下のような疾患では注意が必要です。
- 慢性閉塞性肺疾患(COPD)
- 心不全
- 腎不全
- 糖尿病
これらの疾患では感染による全身状態の悪化が基礎疾患の急性増悪を引き起こすことがあります。
また、抗菌薬の副作用が基礎疾患を悪化させる可能性も否めません。
患者個人のリスク
院内肺炎のリスクは、患者さんの基礎疾患や全身状態によって異なります。
特に次のような患者さんに対してはリスクが高いです。
- 高齢者
- 慢性呼吸器疾患患者
- 免疫抑制状態の患者
- 意識障害や嚥下機能低下のある患者
院内肺炎における再発予防と院内感染対策の重要性について
院内肺炎の再発を防ぐためには、院内感染対策の徹底と患者さん個人に応じたリスク管理が大切です。
院内感染対策の徹底
院内肺炎の再発予防には院内感染対策の徹底が不可欠で、特に以下のような対策が求められます。
| 対策 | 内容 |
| 手指衛生 | 石けんと流水による手洗い、アルコール手指消毒薬の使用 |
| 標準予防策 | 手袋、ガウン、マスクなどの個人防護具の使用 |
| 環境清掃 | 高頻度接触面の清掃と消毒 |
| 医療機器管理 | 呼吸器回路の定期的な交換、加湿器の管理 |
これらの対策を確実に実施することで、院内での病原体の伝播を防ぐことができるでしょう。
ワクチン接種
院内肺炎の予防にはワクチン接種も有効です。 特に以下のワクチンが推奨されます。
- インフルエンザワクチン
- 肺炎球菌ワクチン(PPSV23、PCV13)
これらのワクチンは院内肺炎の原因となる病原体に対する免疫を獲得することで、感染リスクを低下させることができるでしょう。
ただし、ワクチンの効果は完全ではないため、他の予防策と組み合わせて実施することが重要です。
医療従事者の教育と啓発
院内肺炎の再発予防には医療従事者の教育と啓発が欠かせません。 医療従事者は次の点について理解を深める必要があります。
- 院内肺炎の病態と予後
- 院内感染対策の重要性
- 抗菌薬の適正使用
- 早期リハビリテーションの意義
また、患者さんやその家族に対しても院内肺炎の予防について啓発を行うことが重要です。
院内肺炎における治療費の概要について
院内肺炎の治療費は重症度や合併症の有無、治療期間などによって大きく異なりますが、一般的に数万円から数百万円程度になるでしょう。
診察料
院内肺炎の診断と治療には医師の診察が不可欠です。
院内肺炎は入院中に起きるため、診察料などはDPCに従った料金となります。
例えば、65歳以上の方で手術を行っていない方の市中肺炎以外の肺炎の方であれば、29,390円×日数となります。
検査費
院内肺炎の診断には血液検査、喀痰検査、胸部X線検査、CT検査などが行われます。 これらの検査費用は、数千円から数十万円程度です。これらの検査費用も上記に含まれる場合と別の場合とがあります。
| 検査 | 費用 |
| 血液検査 | 1,500~5,000円×回数 |
| 喀痰検査 | 3,000円 ~ 5,000円 |
| 胸部X線検査 | 2,100円~4,000円×回数+診断料など |
| CT検査 | 14,700円~20,700円×回数+診断料など |
特にCT検査は高額になることがあるため、必要性を十分に検討する必要があります。
治療費
院内肺炎の治療には抗菌薬の投与や酸素療法、人工呼吸管理などが行われ、これらの治療費は数十万円から数百万円程度です。これらの検査費用も上記に含まれる場合と別の場合とがあります。
- 抗菌薬投与:数千円〜数万円
- 酸素療法:数千円〜数万円
- 人工呼吸管理:数十万円〜百万円
人工呼吸管理を必要とする重症例では治療費が高額になる傾向があります。
入院費
院内肺炎の治療では入院が必要になることがほとんどです。 入院費は1日あたり数万円から10万円程度になることがあり、入院期間によっては数百万円に及ぶこともあります。
| 入院期間 | 費用 |
| 1週間 | 十数万円 |
| 2週間 | 数十万円〜 |
| 1ヶ月 | 100万円〜数百万円 |
入院費は、病室の種類や付加サービスによっても異なるため、事前に確認しておくことが重要です。
ただし、保険適用となると1割~3割の自己負担であり、高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
以上
- 参考にした論文