内分泌疾患の一種である甲状腺機能亢進症とは、甲状腺から過剰な量のホルモンが分泌される状態を指します。
甲状腺機能亢進症(こうじょうせんきのうこうしんしょう)は、体のさまざまな機能を調節する甲状腺ホルモンの分泌が過剰になることで代謝が亢進し、多様な症状を引き起こす疾患です。
この病気は呼吸器系にも影響を及ぼすことがあり、息切れや呼吸困難感などの症状が現れることがあります。
甲状腺機能亢進症は適切な診断と対応により、多くの場合コントロール可能な病気ですが、放置すると心臓や骨など全身に影響を及ぼす危険性があります。
病型
主要な病型
甲状腺機能亢進症の病型はその発症メカニズムや甲状腺の状態によって分類され、主要な病型としてはバセドウ病とプランマー病(甲状腺機能性結節)が挙げられます。
これらの病型はそれぞれ特徴的な病態生理と臨床像を示すことが知られています。
以下に各病型の特徴を表にまとめました。
| 病型 | 主な特徴 |
| バセドウ病 | 自己免疫性疾患、びまん性甲状腺腫大 |
| プランマー病 | 甲状腺結節による局所的な機能亢進 |
これらの病型を正確に識別することは診断や予後の予測において重要な役割を果たします。
バセドウ病の特徴
バセドウ病は甲状腺機能亢進症の中で最も一般的な病型の一つです。
この病型では甲状腺刺激抗体(TSAb)が甲状腺を過剰に刺激してホルモン産生を増加させることが特徴的です。
バセドウ病は主に自己免疫機序によって引き起こされると考えられています。
バセドウ病の主な特徴は次の通りです。
- 甲状腺刺激抗体の存在
- びまん性の甲状腺腫大
- 眼症状(眼球突出など)を伴うことがある
バセドウ病の診断には血液検査や画像検査が不可欠です。
プランマー病(甲状腺機能性結節)の特徴
プランマー病は甲状腺機能亢進症の中でも比較的まれな病型として知られています。
この病型の主な特徴は甲状腺内に自律的に機能する結節(腫瘤)が形成されることです。
プランマー病は甲状腺刺激ホルモン(TSH)の調節を受けずに甲状腺ホルモンを産生する点が特徴的です。
| 特徴 | バセドウ病との違い |
| 甲状腺の形態 | 局所的な結節形成 |
| 自己抗体 | 通常陰性 |
| 年齢層 | 比較的高齢者に多い |
プランマー病の診断と管理には甲状腺シンチグラフィーなどの特殊検査が重要となります。
病型による臨床像の違い
バセドウ病とプランマー病は同じ甲状腺機能亢進症でありながら、その臨床像に違いがあります。
バセドウ病では全身性の症状が顕著であることが多いのに対し、プランマー病ではより緩やかな経過をたどる傾向にあります。
また、バセドウ病では眼症状や皮膚症状など甲状腺外の症状が現れることがあるのが特徴です。
以下は両病型の臨床像の主な違いです。
| バセドウ病 | プランマー病 | |
| 多発年齢 | 中年期 | 高齢期 |
| 眼症状 | あり | なし |
| 特徴 | 急性発症 | 緩徐進行 |
これらの臨床像の違いは診断や治療方針の決定に重要な情報を提供します。
病型別の長期経過と予後
バセドウ病とプランマー病では長期的な経過や予後にも違いがあります。
バセドウ病は再発の可能性が高く、長期的な管理が必要となることが多いです。一方プランマー病は結節の完全除去により治癒が期待できますが、新たな結節形成の可能性があります。
両病型の長期経過と予後に関する主な特徴は以下の通りです。
| 特徴 | バセドウ病 | プランマー病 |
| 再発率 | 比較的高い | 比較的低い |
| 長期管理 | 必要なことが多い | 結節除去後は軽減 |
| 合併症リスク | 眼症や心血管系に注意 | 高齢者の心血管系に注意 |
これらの長期的な見通しを考慮しながら個々の患者さんに適した対応を行うことが大切です。

主症状
甲状腺機能亢進症の全身症状
甲状腺機能亢進症(こうじょうせんきのうこうしんしょう)は、甲状腺ホルモンの過剰分泌によって全身に様々な症状を引き起こす疾患です。
主な症状は代謝亢進に伴う体重減少、多汗、暑がり、動悸、不整脈などが挙げられます。
これらの症状はバセドウ病やプランマー病(甲状腺機能性結節)といった病型によって、その程度や現れ方に違いがある場合があります。
甲状腺機能亢進症の主な全身症状は次の通りです。
| 症状 | 特徴 |
| 体重減少 | 食欲亢進にもかかわらず減少 |
| 多汗 | 特に手掌や足底で顕著 |
| 動悸 | 安静時でも感じることがある |
| 不整脈 | 心房細動のリスク増加 |
これらの症状は患者さんの生活の質に大きな影響を与える可能性があるため、早期発見と適切な対応が重要です。
甲状腺機能亢進症の精神神経症状
甲状腺機能亢進症では精神神経系にも影響を及ぼし、特徴的な症状が現れることがあります。
多くの患者さんが落ち着きのなさや不安感、イライラ感を訴えます。また、集中力の低下や記憶力の減退、不眠などの症状も見られる傾向です。
甲状腺機能亢進症における主な精神神経症状は以下の通りです。
- 不安感や焦燥感の増大
- 情緒不安定
- 集中力や記憶力の低下
- 振戦(手のふるえ)
このような症状は患者さんの日常生活や社会生活に支障をきたす可能性があるため、注意深い観察と評価が大切になります。
甲状腺機能亢進症の眼症状
甲状腺機能亢進症、特にバセドウ病では特徴的な眼症状が現れることがあります。
最も顕著な症状は眼球突出であり、両眼または片眼に見られることがあります。また、眼瞼腫脹や結膜充血、眼球運動障害なども観察されることがあります。
甲状腺機能亢進症における主な眼症状は次の通りです。
| 眼症状 | 特徴 |
| 眼球突出 | 両眼または片眼に出現 |
| 眼瞼腫脹 | まぶたのむくみ |
| 結膜充血 | 白目の部分が赤くなる |
| 複視 | 物が二重に見える |
これらの眼症状は患者さんの外見だけでなく視機能にも影響を与える可能性があるため、早期の専門的評価が重要です。
甲状腺機能亢進症の皮膚症状
甲状腺機能亢進症では特徴的な皮膚症状が現れる場合があります。
多くの患者さんが皮膚の湿潤や柔らかさの増加、体温上昇による紅潮などを経験します。また、爪の変化や脱毛なども観察されることがあります。
甲状腺機能亢進症における主な皮膚症状は次の通りです。
- 皮膚の湿潤化と柔軟化
- 手掌や足底の多汗
- 爪の早期成長や脆弱化
- 脱毛(特に頭髪の薄毛化)
上記のような皮膚症状は患者さんの外見や自己イメージに影響を与える可能性があるため、適切なケアと対応が必要です。
甲状腺機能亢進症の呼吸器症状
甲状腺機能亢進症は呼吸器系にも影響を及ぼし、特徴的な症状が現れることがあります。
多くの患者さんが息切れや呼吸困難感を訴える傾向があり、呼吸数の増加や咳嗽、胸部不快感なども観察されることが多いです。
甲状腺機能亢進症における主な呼吸器症状は以下の通りです。
| 呼吸器症状 | 特徴 |
| 息切れ | 軽度の運動でも生じる |
| 呼吸数増加 | 安静時でも頻呼吸 |
| 咳嗽 | 乾性咳嗽が多い |
| 胸部不快感 | 胸の締め付け感 |
このような呼吸器症状は患者さんの日常生活や運動能力に大きな影響を与える可能性があるため、適切な評価と対応が重要です。

原因やきっかけ
甲状腺機能亢進症の主要な原因
甲状腺機能亢進症の原因は病型によって異なります。
主な病型であるバセドウ病とプランマー病(甲状腺機能性結節)ではそれぞれ異なるメカニズムが働いています。
甲状腺機能亢進症の主要な病型とその原因は次の通りです。
| 病型 | 主な原因 |
| バセドウ病 | 自己免疫異常 |
| プランマー病 | 甲状腺結節の自律性機能 |
これらの原因に加え、様々な環境因子や遺伝的要因が関与していることが示唆されています。
バセドウ病の自己免疫メカニズム
バセドウ病は自己免疫疾患の一つとして知られています。この病型では体の免疫系が誤って甲状腺を攻撃し、刺激することで甲状腺機能亢進を引き起こすのです。
特に甲状腺刺激抗体(TSAb)と呼ばれる自己抗体が重要な役割を果たしています。
バセドウ病における自己免疫メカニズムの主なポイントは次の通りです。
- 甲状腺刺激抗体の産生
- T細胞とB細胞の異常活性化
- 甲状腺細胞の過剰刺激
- 甲状腺ホルモンの過剰産生
これらの免疫学的プロセスがバセドウ病の発症と進行に関与しています。
プランマー病の自律性機能獲得
プランマー病は甲状腺内に形成された結節が自律的に機能を獲得することで発症します。
この病型では甲状腺刺激ホルモン(TSH)の調節を受けずに結節が独自にホルモンを産生するのです。結節の自律性機能獲得には遺伝子変異が関与していることが示唆されています。
プランマー病における自律性機能獲得に関連する主な要因は次の通りです。
| 要因 | 特徴 |
| 遺伝子変異 | TSH受容体やGタンパク質の変異 |
| 結節の増大 | 長期間の緩やかな成長 |
| ヨード摂取 | 過剰摂取が誘因となることがある |
これらの要因が複合的に作用し、プランマー病の発症につながると考えられています。
環境因子の影響
甲状腺機能亢進症の発症には様々な環境因子が関与している可能性があります。
特にストレス、感染症、ヨード摂取量の変化などが発症のきっかけとなることがあるのです。また、喫煙や放射線被曝などもリスク因子として指摘されています。
甲状腺機能亢進症の発症に関連する可能性のある環境因子は以下の通りです。
- 精神的・身体的ストレス
- ウイルス感染や細菌感染
- 急激なヨード摂取量の変化
- 喫煙
- 放射線被曝
これらの環境因子は個々の患者さんの生活習慣や環境に応じて異なる影響を与える可能性があります。
遺伝的要因の関与
甲状腺機能亢進症、特にバセドウ病には遺伝的要因が関与していることが知られています。家族歴のある方では発症リスクが高くなる傾向です。
特定の遺伝子多型が疾患感受性に関与していることが示唆されています。
甲状腺機能亢進症に関連する可能性のある主な遺伝的要因は次の通りです。
| 遺伝的要因 | 特徴 |
| HLA遺伝子 | 免疫応答に関与 |
| CTLA-4遺伝子 | T細胞活性化の制御 |
| TSH受容体遺伝子 | 甲状腺刺激に関与 |
これらの遺伝的要因は環境因子との相互作用により、疾患の発症リスクに影響を与える可能性があります。

診察と診断
甲状腺機能亢進症の初期評価
甲状腺機能亢進症の診断は、詳細な問診と身体診察から始まります。
問診では患者さんの訴えを注意深く聞き取り、家族歴や既往歴などの情報を収集します。身体診察では甲状腺の触診や全身状態の観察が行われます。
甲状腺機能亢進症の初期評価で確認すべき主な項目は以下の通りです。
| 評価項目 | 確認内容 |
| 問診 | 自覚症状、発症時期、家族歴 |
| 身体診察 | 甲状腺触診、眼球突出、皮膚状態 |
| バイタルサイン | 脈拍、血圧、体温 |
これらの初期評価により甲状腺機能亢進症の可能性を検討し、さらなる精密検査の必要性を判断するのです。
甲状腺機能検査
甲状腺機能亢進症の診断において血液検査による甲状腺機能検査は極めて重要です。
主要な検査項目には甲状腺刺激ホルモン(TSH)、遊離サイロキシン(FT4)、遊離トリヨードサイロニン(FT3)があります。
これらのホルモン値を測定することで、甲状腺機能の状態を客観的に評価することができます。
甲状腺機能検査の主な項目と特徴は次の通りです。
- TSH 低値または感度以下
- FT4 高値
- FT3 高値
- 甲状腺自己抗体(TRAb、TPOAb、TgAb)
これらの検査結果を総合的に解釈することで、甲状腺機能亢進症の診断精度を高めることができます。
画像診断
甲状腺機能亢進症の診断には画像診断も重要な役割を果たします。
超音波検査やシンチグラフィーなどの画像検査により、甲状腺の形態や機能を詳細に評価することができます。
特にバセドウ病とプランマー病(甲状腺機能性結節)の鑑別において画像診断は不可欠です。
甲状腺機能亢進症の画像診断で用いられる主な検査とその特徴は次のようになります。
| 画像検査 | 特徴 |
| 超音波検査 | 甲状腺の大きさ、形態、結節の有無 |
| シンチグラフィー | 甲状腺の機能的評価、結節の機能性 |
| CT/MRI | 周囲組織との関係、詳細な解剖学的情報 |
これらの画像検査を適切に組み合わせることで、より正確な診断と病型の鑑別が可能になるのです。
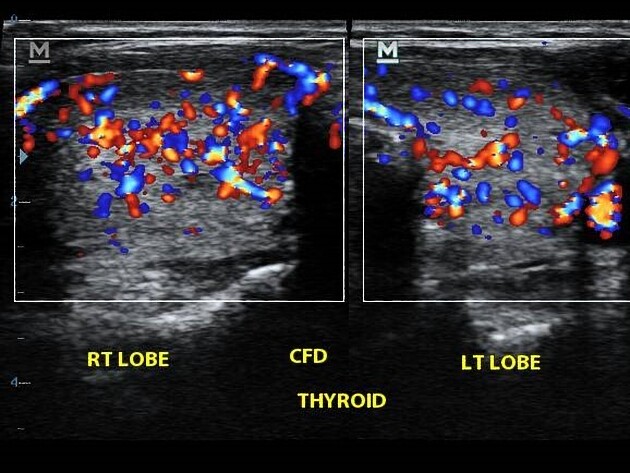
所見:両側甲状腺葉が中等度に拡大し、カラードップラーおよびパワードップラーマッピングにおいて左右対称の腺インフェルノが確認され、比較的びまん性の異常エコー反射性を示す実質が認められる。右甲状腺葉の体積は8.34 cc、左甲状腺葉は7.14 ccで、峡部は前後径で0.63 cmにわたる。線維腺組織には有意な線維化変化は見られず、右葉の腺内動脈抵抗指数は0.44、左葉は0.58であり、いずれも正常範囲内である。両葉ともに限局性の固形病変は認められない。
バセドウ病の特異的検査
バセドウ病の診断には特異的な検査が行われますが、その最も重要な検査は甲状腺刺激抗体(TRAb)の測定です。
TRAbはバセドウ病の原因となる自己抗体であり、その存在はバセドウ病の診断を強く示唆します。
以下はバセドウ病の診断に用いられる主な特異的検査です。
- TRAb(TSH受容体抗体)測定
- TSAb(甲状腺刺激抗体)測定
- 甲状腺超音波検査でのびまん性腫大の確認
- 放射性ヨード摂取率検査
これらの検査結果を総合的に評価することでバセドウ病の確定診断が可能となります。
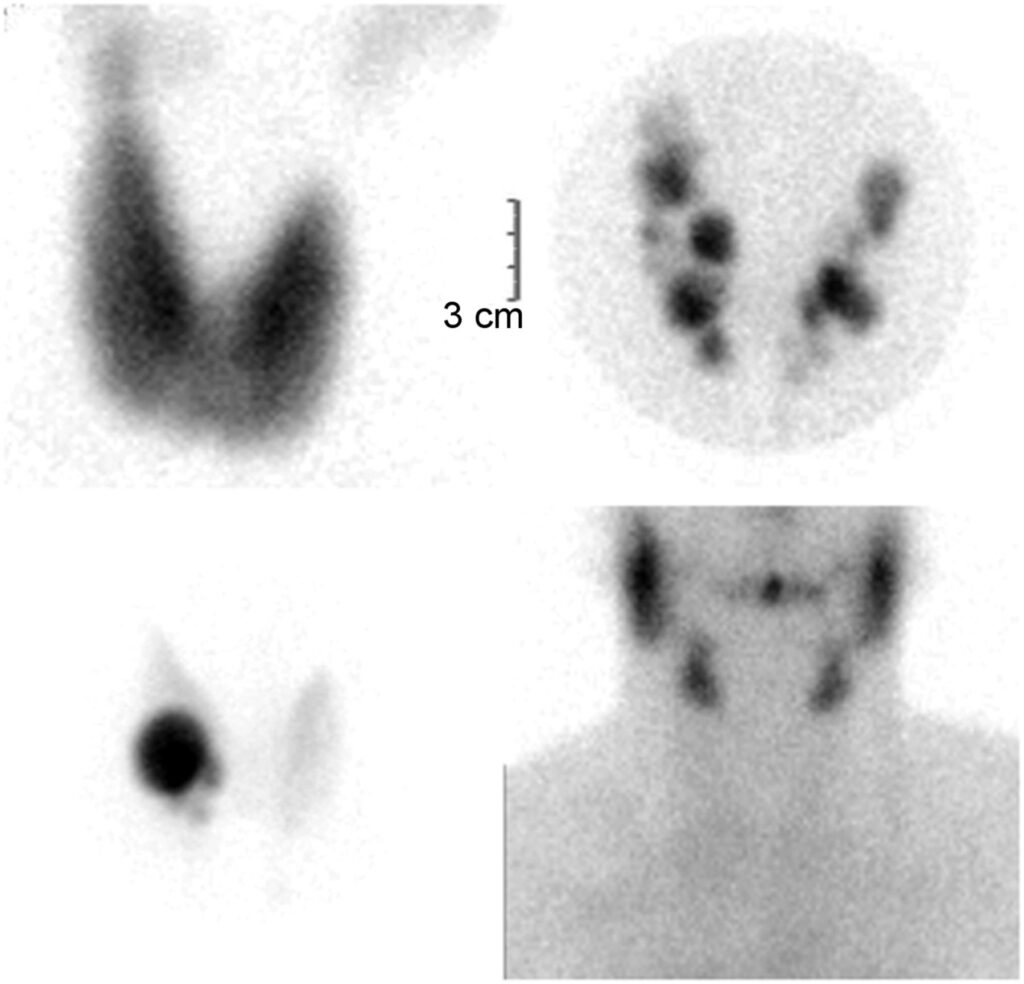
所見:99mTc-過テクネチウム酸塩を用いた甲状腺機能亢進症患者の異なるシンチグラフィパターン。(左上)GDにおける典型的な甲状腺シンチグラムパターンであり、全腺にわたるトレーサー取り込みの顕著な増加とびまん性の腺の拡大が認められる。(右上)TMNGにおける甲状腺シンチグラム(ピンホールコリメータ)では、両葉に異なるトレーサー取り込みを示す複数の結節が見られ、結節外実質では取り込みが抑制されている。(左下)単一の機能性結節を持つ患者の甲状腺シンチグラム(ピンホールコリメータ)では、右葉の結節に顕著なトレーサー取り込みが見られ、その他の腺の部分ではトレーサーがほとんど見られない。(右下)亜急性甲状腺炎による一過性の甲状腺機能亢進症患者の甲状腺シンチグラムでは、甲状腺にトレーサー取り込みが見られず、唾液腺の生理的活動がよく可視化されている。
プランマー病の鑑別診断
プランマー病(甲状腺機能性結節)の診断には特徴的な検査所見が重要です。
超音波検査で甲状腺結節を確認し、シンチグラフィーでその結節が機能性であることを示すことが診断の鍵となります。
また、TRAbが陰性であることもバセドウ病との鑑別に役立ちます。
以下はプランマー病の診断に用いられる主な検査とその特徴です。
| 検査 | 特徴的所見 |
| 超音波検査 | 単発または多発性の結節 |
| シンチグラフィー | 結節部位の高集積(hot nodule) |
| TRAb | 陰性 |
| TSH | 抑制 |
これらの検査所見を総合的に評価することでプランマー病の診断精度を高めることができます。
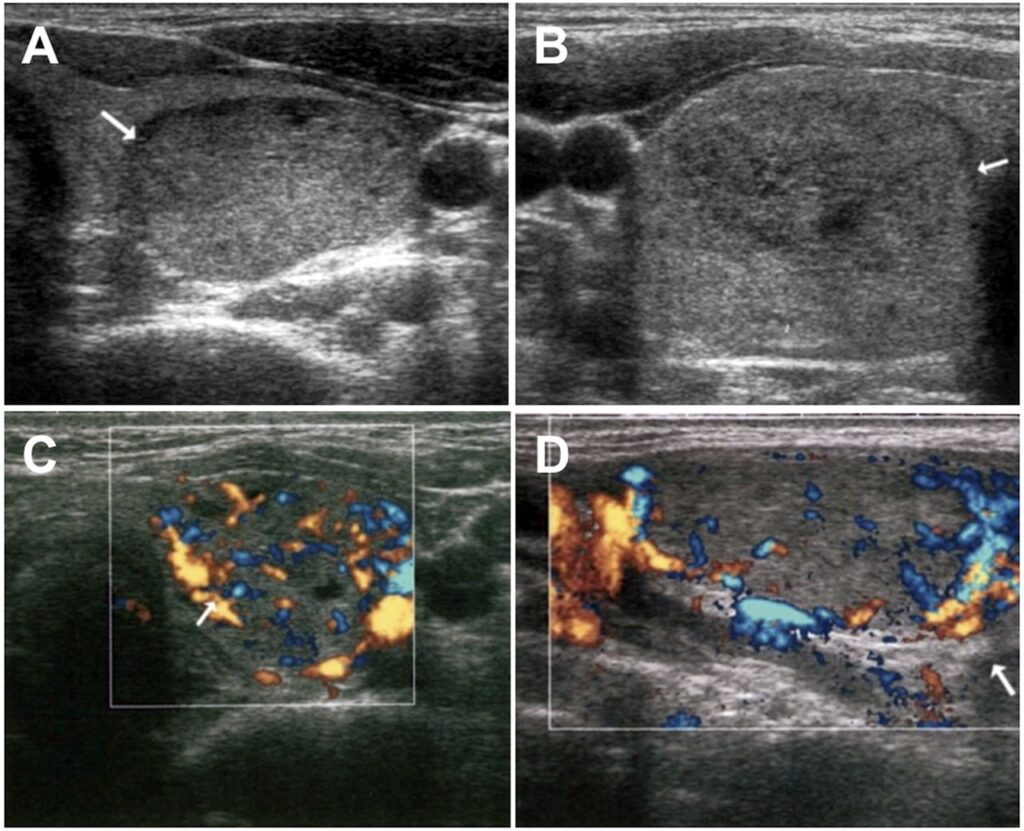
所見:toxic adenoma患者における超音波パターン(A、B、Cの軸位像およびDの縦断像):固形低エコーまたは等エコー結節(AおよびB)で、周辺の境界が明瞭(AおよびBの矢印)。カラードップラー評価では、結節内(C)または結節周辺(D)の血流が増加している(CおよびDの矢印で示す)。

治療方法と薬、治癒までの期間
治療アプローチ
甲状腺機能亢進症の治療は病型や重症度に応じて個別化されます。主な治療法は抗甲状腺薬による薬物療法、放射性ヨウ素内用療法、外科的治療です。
これらの治療法はバセドウ病とプランマー病(甲状腺機能性結節)で異なる適用がなされることがあります。
甲状腺機能亢進症の主な治療法は次の通りです。
| 治療法 | 特徴 |
| 抗甲状腺薬 | 甲状腺ホルモン合成を抑制 |
| 放射性ヨウ素内用療法 | 甲状腺組織を選択的に破壊 |
| 外科的治療 | 甲状腺の一部または全部を切除 |
これらの治療法を適切に選択・組み合わせることで、より効果的な治療効果が期待できます。
抗甲状腺薬による薬物療法
抗甲状腺薬は甲状腺機能亢進症、特にバセドウ病の治療において第一選択となることが多い薬剤です。
主な薬剤として、チアマゾール(MMI)やプロピルチオウラシル(PTU)があります。これらの薬剤は甲状腺ホルモンの合成を抑制し、過剰な甲状腺ホルモンの産生を制御します。
抗甲状腺薬治療の主なポインとは以下の通りです。
- 通常、1日1〜3回の内服
- 効果発現までに1〜2週間程度要する
- 長期投与が必要なことがある
- 定期的な血液検査でモニタリング
抗甲状腺薬治療は個々の患者さんの状態に応じて用量調整が行われるでしょう。
放射性ヨウ素内用療法
放射性ヨウ素内用療法は甲状腺機能亢進症の根治的治療法の一つです。
この治療法は放射性ヨウ素を経口摂取し、甲状腺組織を選択的に破壊することで機能を低下させます。
バセドウ病やプランマー病の治療に用いられ、特に高齢者や薬物療法が困難な患者さんに選択されることがあります。
放射性ヨウ素内用療法の特徴は次の通りです。
| 項目 | 内容 |
| 投与方法 | 経口摂取(カプセルまたは液体) |
| 効果発現 | 3〜6ヶ月程度 |
| 副作用 | 甲状腺機能低下症のリスク |
| 適応 | バセドウ病、プランマー病など |
放射性ヨウ素内用療法は一度の治療で長期的な効果が期待できる反面、永続的な甲状腺機能低下症を引き起こす可能性が考えられます。
外科的治療(甲状腺切除術)
外科的治療は甲状腺の一部または全部を外科的に切除する方法です。主にプランマー病や薬物療法に抵抗性のバセドウ病、大きな甲状腺腫を伴う場合などに選択されます。
手術により速やかな甲状腺機能のコントロールが可能ですが、永続的な甲状腺機能低下症のリスクも考慮しなければなりません。
外科的治療の主な特徴は以下の通りです。
- 全身麻酔下で行われる
- 入院期間は通常1週間程度
- 術後の甲状腺機能低下症に対してホルモン補充療法が必要になることがある
- 合併症のリスク(副甲状腺機能低下症、反回神経麻痺など)がある
外科的治療は経験豊富な外科医によって行われることが重要です。
治癒までの期間と長期的な管理
甲状腺機能亢進症の治癒までの期間は治療法や個々の患者さんの状態によって大きく異なります。
抗甲状腺薬による薬物療法では通常1〜2年程度の継続治療が必要とされ、その後の経過観察期間を含めると総治療期間は数年に及ぶこともあるでしょう。
放射性ヨウ素内用療法や外科的治療では、より短期間で甲状腺機能のコントロールが可能です。しかしその後の甲状腺機能低下症の管理が長期的に必要となる可能性があります。
各治療法における治癒までの一般的な期間は以下の通りです。
| 治療法 | 治癒までの期間 |
| 抗甲状腺薬 | 1〜2年(その後経過観察) |
| 放射性ヨウ素内用療法 | 3〜6ヶ月(効果発現まで) |
| 外科的治療 | 即時的(術後管理が必要) |
これらの期間は目安であり、個々の患者さんの状態や治療反応性によって異なることに留意が必要です。
甲状腺機能亢進症の治療は個々の患者さんの状態や病型に応じて最適な方法が選択されます。

治療の副作用やデメリット(リスク)
抗甲状腺薬治療の副作用
甲状腺機能亢進症の治療で用いられる抗甲状腺薬には様々な副作用のリスクが伴います。
主な副作用には皮疹、関節痛、肝機能障害、無顆粒球症などがあります。
このような副作用は薬剤の種類や投与量、個人の体質によって発現頻度や程度が異ななるでしょう。
抗甲状腺薬の主な副作用とその特徴は次の通りです。
| 副作用 | 特徴 |
| 皮疹 | かゆみを伴う発疹 |
| 関節痛 | 主に大関節の痛み |
| 肝機能障害 | 肝酵素の上昇 |
| 無顆粒球症 | 重篤な感染症のリスク |
これらの副作用に注意しながら、定期的な血液検査や自己観察が重要となります。
放射性ヨウ素内用療法のデメリット
放射性ヨウ素内用療法は甲状腺機能亢進症の根治的治療法ですが、いくつかのデメリットやリスクがあります。
最も重要なリスクは永続的な甲状腺機能低下症の発生です。
また、治療後の一時的な甲状腺中毒症や放射線被曝に関連する長期的なリスクも考慮する必要があります。
以下は放射性ヨウ素内用療法のデメリットやリスクです。
- 永続的な甲状腺機能低下症
- 治療後の一時的な甲状腺中毒症
- 放射線被曝による長期的影響の可能性
- 妊娠・授乳への影響
これらのリスクを考慮し、個々の患者さんの状況に応じた慎重な判断が必要です。
外科的治療(甲状腺切除術)のリスク
甲状腺切除術は即時的な効果が期待できる反面、手術に伴う様々なリスクがあります。
主なリスクには術後の永続的な甲状腺機能低下症、副甲状腺機能低下症、反回神経麻痺などが考えられるでしょう。
また、全身麻酔に伴うリスクや手術部位の感染、出血などの一般的な手術リスクも考慮する必要があります。
甲状腺切除術の主なリスクとその特徴は次の通りです。
| リスク | 特徴 |
| 甲状腺機能低下症 | ホルモン補充療法が必要 |
| 副甲状腺機能低下症 | カルシウム代謝異常 |
| 反回神経麻痺 | 声帯麻痺、嗄声 |
| 出血・感染 | 術後合併症 |
これらのリスクを最小限に抑えるためには経験豊富な外科医による手術と適切な術後管理が重要です。
長期的な治療に伴うリスク
甲状腺機能亢進症の治療は長期にわたることが多く、それに伴う様々なリスクがあります。
抗甲状腺薬の長期使用では骨密度低下や肝機能障害のリスクが増加する可能性があるでしょう。
また、放射性ヨウ素内用療法や外科的治療後の永続的な甲状腺機能低下症では、生涯にわたるホルモン補充療法が必要です。
長期的な治療に伴う主なリスクは以下の通りです。
- 骨密度低下
- 肝機能障害
- 永続的な甲状腺機能低下症
- ホルモン補充療法の副作用
これらの長期的なリスクを考慮し、定期的な経過観察と適切な管理が重要となります。
患者のQOLへの影響
甲状腺機能亢進症の治療は患者さんの生活の質(QOL)に様々な影響を与える可能性があります。
長期的な薬物療法や定期的な通院、検査の負担は、患者さんの日常生活や社会生活に影響を及ぼすこともあるでしょう。
また、治療に伴う副作用や合併症は身体的・精神的な負担となることも考えられます。
甲状腺機能亢進症の治療がQOLに与える可能性のある影響は次の通りです。
| 影響 | 内容 |
| 身体的負担 | 副作用、合併症による不快感 |
| 精神的負担 | 不安、抑うつ、ストレス |
| 社会的制約 | 仕事や活動の制限 |
| 経済的負担 | 治療費、通院費用 |
これらのQOLへの影響を最小限に抑えるためには、患者さんとの密接なコミュニケーションと適切なサポートが大切です。
甲状腺機能亢進症の治療には様々な副作用やデメリット(リスク)が存在することを認識することが重要です。
抗甲状腺薬治療、放射性ヨウ素内用療法、外科的治療のそれぞれに特有のリスクがあり、長期的な治療に伴うリスクも考慮する必要があります。
これらのリスクを最小限に抑えつつ疾患のコントロールを図ることが、治療の大きな目標となります。

再発の可能性と予防の仕方
甲状腺機能亢進症の再発リスク
甲状腺機能亢進症は一度寛解しても再発する可能性がある疾患として知られています。再発のリスクは病型や治療法によって異なるでしょう。
バセドウ病では抗甲状腺薬による治療後の再発率が比較的高いとされています。反対にプランマー病の再発率は比較的低いのです。
これらの再発リスクを考慮しながら長期的な経過観察が重要です。
バセドウ病の再発予防
バセドウ病の再発予防には適切な治療期間の確保と生活習慣の改善が大切です。
抗甲状腺薬による治療では十分な期間の継続と慎重な減量が再発予防につながる可能性があります。
また、ストレス管理や適度な運動、バランスの取れた食事など生活習慣の改善も重要な要素です。
以下はバセドウ病の再発予防に役立つ可能性のある生活習慣の改善点です。
- ストレス管理技法の習得
- 規則正しい生活リズムの維持
- 適度な運動の継続
- 禁煙
これらの生活習慣の改善は免疫系の安定化にも寄与する可能性があります。
プランマー病の再発予防
プランマー病(甲状腺機能性結節)の再発予防では定期的な経過観察が極めて重要です。
放射性ヨウ素内用療法や外科的治療後も新たな機能性結節の形成に注意が必要あり、ヨウ素摂取量の適正化や甲状腺に負担をかけない生活習慣の維持も大切です。
プランマー病の再発予防のためのポイントは次の通りです。
| 予防ポイント | 内容 |
| 定期検査 | 超音波検査、血液検査 |
| ヨウ素摂取 | 過不足のない適正量 |
| 甲状腺保護 | 放射線被曝の回避 |
これらのポイントに注意しながら長期的な健康管理を行うことが重要です。
再発のサインと早期発見
甲状腺機能亢進症の再発を早期に発見するためには再発のサインに注意を払うことが大切です。
体重減少、動悸、発汗増加などの身体的変化やイライラ感、不眠といった精神的変化に注意が必要です。
また、定期的な血液検査による甲状腺ホルモン値のモニタリングも重要な要素となります。
以下は甲状腺機能亢進症の再発を示唆する可能性のあるサインです。
- 体重減少(食欲亢進にもかかわらず)
- 動悸や頻脈
- 多汗や暑がり
- 疲労感の増加
- 手のふるえ
これらのサインに気づいた際は、速やかに医療機関に相談することが勧められます。
長期的な経過観察の重要性
甲状腺機能亢進症の再発予防には長期的な経過観察が不可欠です。
定期的な血液検査や画像検査により甲状腺機能の状態を継続的にモニタリングすることが重要です。
また、患者さん自身による自己観察と医療チームとの密接なコミュニケーションも大切な要素となります。
以下は甲状腺機能亢進症の長期的な経過観察におけるポイントです。
| 観察ポイント | 頻度 |
| 血液検査 | 3〜6ヶ月ごと |
| 超音波検査 | 6〜12ヶ月ごと |
| 自覚症状の確認 | 日常的 |
これらの経過観察を適切に実施することで再発の早期発見と迅速な対応が可能となります。

治療費
甲状腺機能亢進症の治療費は診断から長期的な管理まで様々な要素が含まれ、個々の患者さんの状態により大きく異なります。
一般的に初診料から検査費用、薬物療法、そして場合によっては放射性ヨウ素療法や手術費用まで考慮する必要があります。
公的医療保険の適用により患者さんの負担は軽減されますが、長期的な治療を要するため総費用は無視できない金額となる可能性があります。
初診・再診料と基本的な検査費用
初診料は通常2,910円~5,410円で、再診料は750円~2,660円です。
| 項目 | 費用範囲 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 750円~2,660円 |
甲状腺機能検査と画像診断費用
血液検査による甲状腺ホルモン検査はT3が1,310円・T4が1,080円、甲状腺超音波検査は1,500円〜5,300円程度かかります。
薬物療法費用
抗甲状腺薬は月額1,764~3,528円程度です。
| 薬剤 | 月額費用 |
| 抗甲状腺薬 | メルカゾール錠5mg 9.8円/錠 × 6~12錠 × 30日 = 1,764~3,528円 チウラジール錠50mg 9.8円/錠 × 6~12錠 × 30日 = 1,764~3,528円 |
放射性ヨウ素療法・手術費用
放射性ヨウ素療法は1回あたり10万円から20万円、手術費用は30万円から50万円程度かかることがあります。
・放射性同位元素内用療法管理料 甲状腺機能亢進症に対するもの 13,900円
+ヨウ化ナトリウムカプセル−50号 69,300円/カプセルを体重によって変動
・甲状腺部分切除術、甲状腺腫摘出術
1 片葉のみの場合 84,800円
2 両葉の場合 107,600円
また、入院費を詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
DPCシステムの主な特徴
約1,400の診断群に分類される
1日あたりの定額制
一部の治療は従来通りの出来高計算が適用される
DPCシステムと出来高計算の比較表
DPC(1日あたりの定額に含まれる項目)出来高計算項目投薬手術注射リハビリ検査特定の処置画像診断入院基本料
DPCシステムの計算方法
計算式は以下の通りです:
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が手術のため14日間入院した場合の計算は以下のようになります。
DPC名: 甲状腺機能亢進症 手術あり
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥303,080 +出来高計算分
保険が適用されると、自己負担額は1割から3割になります。また、高額医療制度の対象となる場合、実際の自己負担額はさらに低くなります。
なお、上記の価格は2024年7月時点のものであり、最新の価格については随時ご確認ください。
以上





