内分泌疾患の一種である破壊性甲状腺中毒症とは甲状腺の組織が何らかの原因で破壊され、その結果として大量の甲状腺ホルモンが血中に放出される状態を指します。
破壊性甲状腺中毒症は一時的に甲状腺機能亢進症に似た症状を引き起こしますが、その原因や経過が通常の甲状腺機能亢進症とは異なります。
この疾患は甲状腺炎や薬剤、放射線照射などによって引き起こされることがあり、多くの場合は一過性の症状を示すのです。
動悸や体重減少、発汗増加などの症状を経験する可能性がありますが、これらの症状は甲状腺の破壊が収まるにつれて自然に改善していくことが多いです。

病型
破壊性甲状腺中毒症の主要な病型
破壊性甲状腺中毒症(はかいせいこうじょうせんちゅうどくしょう)の病型は、その発症メカニズムや臨床経過によって分類されます。
主要な病型として亜急性甲状腺炎と無痛性甲状腺炎が挙げられ、それぞれ特徴的な臨床像と経過を示すことが知られています。
以下は各病型の特徴を表にまとめたものです。
| 病型 | 主な特徴 |
| 亜急性甲状腺炎 | 甲状腺の疼痛、発熱を伴う |
| 無痛性甲状腺炎 | 甲状腺の疼痛や圧痛を伴わない |
これらの病型を正確に識別することは、診断や経過予測において重要な役割を果たします。
亜急性甲状腺炎の特徴
亜急性甲状腺炎は破壊性甲状腺中毒症の中で比較的頻度の高い病型の一つです。
この病型では甲状腺の炎症と破壊が急速に進行し、一時的な甲状腺ホルモンの過剰放出を引き起こします。
亜急性甲状腺炎は一般的にウイルス感染後に発症すると考えられています。
亜急性甲状腺炎の主な特徴は以下の通りです。
- 甲状腺の疼痛や圧痛が顕著
- 発熱を伴うことが多い
- 炎症マーカーの上昇が見られる
- 自然軽快傾向があるが、数週間から数ヶ月続くことがある
亜急性甲状腺炎の診断には臨床症状の評価と血液検査が重要になります。
無痛性甲状腺炎の特徴
無痛性甲状腺炎は破壊性甲状腺中毒症のもう一つの主要な病型です。
この病型の特徴はその名の通り甲状腺の疼痛や圧痛を伴わずに甲状腺ホルモンの過剰放出が起こることです。
無痛性甲状腺炎は自己免疫機序が関与していると考えられています。
無痛性甲状腺炎の主な特徴は次の通りです。
| 特徴 | 詳細 |
| 甲状腺の腫大 | 軽度または認められないことも |
| 自己抗体 | 抗甲状腺抗体が陽性のことがある |
| 臨床経過 | 一過性で自然軽快傾向がある |
| 再発 | 再発の可能性がある |
無痛性甲状腺炎はバセドウ病との鑑別が重要です。
病型による臨床経過の違い
亜急性甲状腺炎と無痛性甲状腺炎は同じ破壊性甲状腺中毒症でありながら、その臨床経過に違いがあります。
亜急性甲状腺炎では典型的には急性の炎症症状が前面に出るのに対し、無痛性甲状腺炎ではより穏やかな経過をたどることが多いです。
また、両者とも一過性の甲状腺中毒症を示しますが、その後の経過には違いがあることがあります。
以下は両病型の臨床経過の主な違いです。
- 亜急性甲状腺炎初期に強い炎症症状、無痛性甲状腺炎症状が軽微
- 亜急性甲状腺炎数週間から数ヶ月の経過、無痛性甲状腺炎数ヶ月の経過
- 亜急性甲状腺炎再発はまれ、無痛性甲状腺炎再発の可能性あり
- 亜急性甲状腺炎永続的な甲状腺機能低下症はまれ、無痛性甲状腺炎永続的な甲状腺機能低下症のリスクあり
これらの臨床経過の違いは診断や経過観察の方針決定に重要な情報を提供します。
病型別の検査所見の特徴
破壊性甲状腺中毒症の各病型は特徴的な検査所見を示します。
これらの検査所見は診断の確定や他の甲状腺疾患との鑑別に重要な役割を果たすのです。
亜急性甲状腺炎と無痛性甲状腺炎では血液検査や画像検査の結果に違いが見られることがあります。
両病型の主な検査所見の特徴は次の通りです。
| 検査項目 | 亜急性甲状腺炎 | 無痛性甲状腺炎 |
| 炎症マーカー | 上昇 | 正常範囲内 |
| 甲状腺自己抗体 | 通常陰性 | しばしば陽性 |
| 甲状腺エコー | 低エコー領域 | びまん性腫大 |
| 甲状腺シンチグラフィ | 摂取率低下 | 摂取率低下 |
これらの検査所見を総合的に評価することで、より正確な診断と適切な経過観察が可能となります。

主な症状
破壊性甲状腺中毒症の一般的な症状
破壊性甲状腺中毒症は甲状腺組織の破壊により大量の甲状腺ホルモンが血中に放出されることで様々な症状を引き起こします。
主な症状は甲状腺機能亢進症に類似していますが、一過性であることが特徴です。
患者さんが経験する症状は亜急性甲状腺炎と無痛性甲状腺炎という二つの主要な病型によってその程度や現れ方に違いがあることがあります。
次の表は破壊性甲状腺中毒症の主な一般的症状です。
| 症状 | 特徴 |
| 動悸 | 心拍数増加、不整脈 |
| 体重減少 | 代謝亢進による |
| 発汗増加 | 特に手掌や足底で顕著 |
| 易疲労感 | 日常生活に支障をきたすことも |
これらの症状は患者さんの生活の質に大きな影響を与える可能性があるため、早期発見と適切な対応が重要です。
亜急性甲状腺炎特有の症状
亜急性甲状腺炎は破壊性甲状腺中毒症の中でも特徴的な症状を示す病型です。
この病型では甲状腺の炎症に伴う局所症状が顕著に現れることがあり、多くの患者さんが甲状腺部位の疼痛や圧痛、発熱などの症状を訴えます。
亜急性甲状腺炎に特有の主な症状は以下の通りです。
- 甲状腺部位の疼痛(時に耳や顎に放散)
- 発熱(38℃以上の高熱も珍しくない)
- 嚥下時の不快感
- 全身倦怠感
これらの症状は患者さんの日常生活に大きな支障をきたすことがあるため、注意深い観察と評価が必要になります。
無痛性甲状腺炎の特徴的症状
無痛性甲状腺炎はその名の通り甲状腺の疼痛を伴わないことが特徴的な病型です。
しかし、甲状腺ホルモンの過剰放出による全身症状が現れることがあります。
多くの場合患者さんは甲状腺機能亢進症に似た症状を経験しますが、その程度は比較的軽度であることが多いです。
無痛性甲状腺炎における主な症状は次の通りです。
| 症状 | 特徴 |
| 甲状腺腫大 | 軽度または触知不能 |
| 頻脈 | 安静時でも脈拍数増加 |
| 手指振戦 | 細かい震え |
| 不安・焦燥感 | 精神的な不安定さ |
これらの症状は患者さんによって程度や組み合わせが異なることがあるため、個別の評価が重要です。
破壊性甲状腺中毒症の経時的症状変化
破壊性甲状腺中毒症の症状は時間の経過とともに変化することがあります。
典型的には初期の甲状腺中毒症期、その後の甲状腺機能低下期、そして回復期という3つの段階を経るでしょう。
この経時的な症状変化は亜急性甲状腺炎と無痛性甲状腺炎の両方で観察されますが、その期間や程度には個人差があります。
以下は破壊性甲状腺中毒症の経時的症状変化の主なポイントです。
- 初期甲状腺中毒症期動悸、発汗増加、体重減少
- 甲状腺機能低下期倦怠感、寒がり、体重増加
- 回復期症状の緩和、正常機能への回復
これらの症状変化を理解することは、患者さんの経過観察や予後予測において重要です。
破壊性甲状腺中毒症の眼症状
破壊性甲状腺中毒症では眼に関連する症状が現れることがあります。
これらの眼症状は甲状腺ホルモンの過剰状態が眼窩組織に影響を与えることで生じると考えられています。
ただしバセドウ病でみられるような顕著な眼球突出は、破壊性甲状腺中毒症では一般的ではありません。
以下は破壊性甲状腺中毒症で観察される可能性のある主な眼症状です。
| 眼症状 | 特徴 |
| 眼瞼後退 | 上眼瞼が通常より上がる |
| 眼瞼浮腫 | まぶたのむくみ |
| 結膜充血 | 白目の部分が赤くなる |
| 視力変化 | 一時的な視力低下や焦点調節障害 |
これらの眼症状は患者さんのQOLに影響を与える可能性があるため、適切な評価と対応が求められます。

原因やきっかけ
破壊性甲状腺中毒症の原因やきっかけはその病型によって異なります。
主な病型である亜急性甲状腺炎と無痛性甲状腺炎では、それぞれ異なるメカニズムが働いています。
破壊性甲状腺中毒症の主要な病型とその主な原因は以下の通りです。
| 病型 | 主な原因 |
| 亜急性甲状腺炎 | ウイルス感染 |
| 無痛性甲状腺炎 | 自己免疫反応 |
これらの原因に加え、様々な環境因子や遺伝的要因が関与していることが示唆されています。
亜急性甲状腺炎の原因
亜急性甲状腺炎は主にウイルス感染が引き金となって発症すると考えられています。
この病型ではウイルス感染後に甲状腺組織が炎症を起こして破壊されることで、甲状腺ホルモンが大量に放出されるのです。
特に上気道感染症の後に発症することが多く、季節性の傾向も見られます。
以下は亜急性甲状腺炎の発症に関与する可能性のある主な要因です。
- ウイルス感染(コクサッキーウイルス、アデノウイルスなど)
- 季節的要因(夏から秋にかけて発症が多い)
- 遺伝的素因(特定のHLA型との関連)
- ストレスや過労
これらの要因が複合的に作用し、亜急性甲状腺炎の発症につながると考えられているのです。
無痛性甲状腺炎の自己免疫メカニズム
無痛性甲状腺炎は自己免疫反応が主な原因となって発症する病型です。
この病型では体の免疫系が誤って甲状腺組織を攻撃し、破壊することで甲状腺ホルモンが放出されます。特に出産後や慢性甲状腺炎(橋本病)の患者さんに発症しやすいことが知られています。
以下は無痛性甲状腺炎の発症に関連する主な要因です。
| 要因 | 詳細 |
| 自己免疫反応 | 甲状腺自己抗体の存在 |
| ホルモン変動 | 出産後や中絶後 |
| 基礎疾患 | 慢性甲状腺炎(橋本病) |
| 遺伝的素因 | 特定のHLA型との関連 |
これらの要因が複雑に絡み合って無痛性甲状腺炎の発症リスクを高めると考えられています。
環境因子の影響
破壊性甲状腺中毒症の発症には様々な環境因子が関与している可能性があります。
特にストレス、感染症、ヨード摂取量の変化などが発症のきっかけとなる傾向です。また、放射線被曝や特定の薬剤も甲状腺組織の破壊を引き起こす可能性があります。
破壊性甲状腺中毒症の発症に関連する可能性のある環境因子は以下の通りです。
- 精神的・身体的ストレス
- ウイルス感染や細菌感染
- 急激なヨード摂取量の変化
- 放射線被曝(医療用または事故による)
- 特定の薬剤(アミオダロン、インターフェロンなど)
これらの環境因子は個々の患者さんの生活習慣や環境に応じて、異なる影響を与える可能性があります。
遺伝的要因の関与
破壊性甲状腺中毒症、特に無痛性甲状腺炎には遺伝的要因が関与していることが示唆されています。
特定のHLA(ヒト白血球抗原)型を持つ人で発症リスクが高くなる傾向がありますし、家族歴のある方でも発症リスクが高くなることが報告されています。
以下は破壊性甲状腺中毒症に関連する可能性のある主な遺伝的要因です。
| 遺伝的要因 | 特徴 |
| HLA-B35 | 亜急性甲状腺炎との関連 |
| HLA-DR3 | 無痛性甲状腺炎との関連 |
| 家族歴 | 特に無痛性甲状腺炎で重要 |
これらの遺伝的要因は環境因子との相互作用により、疾患の発症リスクに影響を与える可能性があります。

診察と診断
破壊性甲状腺中毒症の診察と診断は詳細な病歴聴取と身体診察から始まり、血液検査や画像検査などの複数の検査を組み合わせて行われます。
亜急性甲状腺炎と無痛性甲状腺炎という二つの主要な病型では診断アプローチに若干の違いがありますが、いずれも総合的な評価が重要です。
正確な診断は適切な管理方針の決定につながるため、慎重かつ系統的なアプローチが求められます。
初診時の問診と身体診察
破壊性甲状腺中毒症の診断において初診時の問診と身体診察は極めて重要です。
さらに甲状腺の触診を含む全身の診察を行い、疾患の特徴的な所見を探ります。
破壊性甲状腺中毒症の初診時に確認すべき主な項目は次の通りです。
| 問診項目 | 身体診察項目 |
| 発症時期と経過 | 甲状腺の大きさと硬さ |
| 先行する感染症の有無 | 圧痛の有無 |
| 家族歴 | 頸部リンパ節腫脹 |
| 妊娠・出産歴 | 皮膚の湿潤度 |
これらの情報を総合的に評価することで破壊性甲状腺中毒症の可能性を検討し、さらなる精密検査の必要性を判断します。
血液検査による甲状腺機能評価
破壊性甲状腺中毒症の診断において血液検査による甲状腺機能の評価は不可欠です。
主要な検査項目には甲状腺刺激ホルモン(TSH)、遊離サイロキシン(FT4)、遊離トリヨードサイロニン(FT3)があります。
また、炎症マーカーや甲状腺自己抗体の測定も診断の助けとなるでしょう。
以下に破壊性甲状腺中毒症の診断に用いられる主な血液検査項目を箇条書きで示します。
- TSH(通常は低値または感度以下)
- FT4、FT3(通常は高値)
- 炎症マーカー(CRP、赤血球沈降速度)
- 甲状腺自己抗体(TPOAb、TgAb)
- サイログロブリン(破壊された甲状腺組織から放出)
これらの検査結果を総合的に解釈することで破壊性甲状腺中毒症の診断精度を高めることが可能です。
画像診断の役割
破壊性甲状腺中毒症の診断には画像診断も重要な役割を果たします。
超音波検査、甲状腺シンチグラフィ、場合によってはCTやMRIなどの画像検査により、甲状腺の形態や機能を詳細に評価することができます。
特に亜急性甲状腺炎と無痛性甲状腺炎の鑑別において画像診断は不可欠です。
以下は破壊性甲状腺中毒症の画像診断で用いられる主な検査とその特徴をまとめたものです。
| 画像検査 | 主な所見 |
| 超音波検査 | 甲状腺の腫大、内部エコー |
| シンチグラフィ | 放射性ヨウ素の取り込み低下 |
| CT/MRI | 甲状腺の腫大、周囲組織との関係 |
これらの画像検査を適切に組み合わせることで、より正確な診断と病型の鑑別が可能となります。
亜急性甲状腺炎の特異的診断
亜急性甲状腺炎の診断には特徴的な臨床所見と検査結果の組み合わせが重要です。
甲状腺の疼痛や圧痛、発熱などの臨床症状に加え、炎症マーカーの上昇が診断の手がかりとなります。また、超音波検査での特徴的な所見も診断を支持する重要な要素です。
以下は亜急性甲状腺炎の診断に用いられる主な指標になります。
- 甲状腺の圧痛
- 炎症マーカー(CRP、赤血球沈降速度)の上昇
- 超音波検査での低エコー領域
- 甲状腺ホルモン値の上昇とTSHの低下
- シンチグラフィでの取り込み低下
これらの指標を総合的に評価することで、亜急性甲状腺炎の確定診断が可能となります。
無痛性甲状腺炎の鑑別診断
無痛性甲状腺炎の診断は他の甲状腺中毒症との鑑別が重要です。特にバセドウ病との区別が必要となることが多く、詳細な検査が求められます。
甲状腺自己抗体の存在やシンチグラフィでの特徴的な所見が診断の助けとなります。
無痛性甲状腺炎の診断に用いられる主な検査とその特徴は以下の通りです。
| 検査項目 | 特徴的所見 |
| 甲状腺自己抗体 | TPOAb、TgAbが陽性のことが多い |
| シンチグラフィ | 放射性ヨウ素の取り込み低下 |
| TSHレセプター抗体 | 通常は陰性 |
| 超音波検査 | びまん性の軽度腫大 |
これらの検査所見を総合的に評価することで無痛性甲状腺炎の診断精度を高めることができます。

画像所見
破壊性甲状腺中毒症の画像診断において超音波検査、甲状腺シンチグラフィ、そしてCTやMRIなどの画像モダリティは疾患の特徴的な所見を捉え、診断の確定や経過観察に重要な役割を果たします。
これらの画像検査は亜急性甲状腺炎と無痛性甲状腺炎という二つの主要な病型の鑑別にも有用です。
画像所見の正確な解釈は適切な診断と管理方針の決定につながるため、慎重かつ系統的な評価が求められます。
超音波検査による甲状腺の評価
超音波検査は破壊性甲状腺中毒症の診断において最も一般的に用いられる画像検査の一つです。非侵襲的で繰り返し行えるため初期評価から経過観察まで幅広く活用されます。
亜急性甲状腺炎と無痛性甲状腺炎では、それぞれ特徴的な超音波所見が観察されることがあります。
破壊性甲状腺中毒症の超音波所見における主な特徴は次の通りです。
| 病型 | 主な超音波所見 |
| 亜急性甲状腺炎 | 局所的な低エコー領域、甲状腺腫大 |
| 無痛性甲状腺炎 | びまん性の軽度腫大、不均一なエコー |
これらの超音波所見を適切に評価することで破壊性甲状腺中毒症の診断精度を高めることができます。
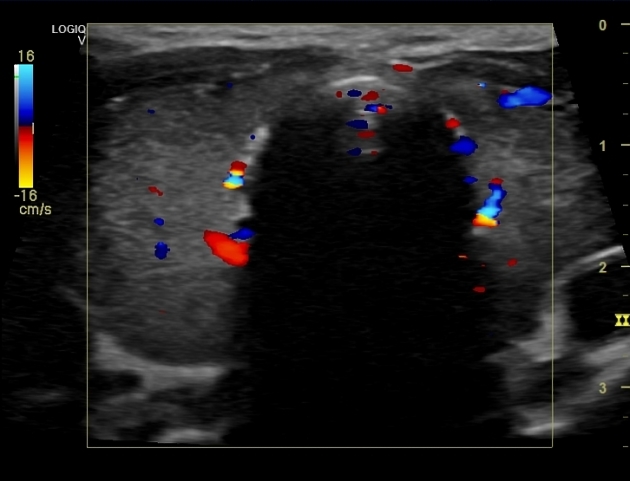
所見:両側甲状腺葉はやや拡大し、びまん性の不均一な低エコー組織が見られ、これはびまん性の実質性疾患を反映している。カラードップラーでは実質血流が軽度に増加している。スペクトルドップラーでは、甲状腺動脈の収縮期ピーク速度が90 cm/secに達する著しい増加を認める。
甲状腺シンチグラフィの役割
甲状腺シンチグラフィは破壊性甲状腺中毒症の機能的評価において重要な役割を果たすのです。
放射性同位元素(通常はヨウ素123やテクネチウム99m)を用いて甲状腺の機能状態を視覚化します。破壊性甲状腺中毒症では特徴的な取り込み低下が観察されることがあります。
甲状腺シンチグラフィにおける破壊性甲状腺中毒症の主な所見は次の通りです。
- 放射性同位元素の取り込み低下
- 甲状腺全体の描出不良
- 局所的な欠損像(特に亜急性甲状腺炎)
- バセドウ病との鑑別に有用
これらのシンチグラフィ所見は他の甲状腺疾患との鑑別において大切な情報を提供します。

所見:32歳女性の亜急性甲状腺炎。上気道感染後、動悸、不眠、不安、頸部痛、気分変動が比較的急速に発症した。身体検査では頸部の圧痛を認めた。検査値は以下の通り:遊離T4 = 2.5 ng/dL、遊離T3 = 640 ng/L、TSH < 0.01 μIU/mL。24時間RAIUは0.5%であった。前方遠隔Tc-99m過テクネチウム酸塩画像では、背景活性よりわずかに高い最小限の甲状腺活性(矢印)が示されている。
CT・MRIによる詳細な形態評価
CTやMRIは破壊性甲状腺中毒症の詳細な形態評価に用いられることがあります。特に周囲組織との関係や合併症の評価に有用です。
ただし一般的には超音波検査やシンチグラフィで十分な情報が得られるため、CT・MRIの使用は限定的になります。
以下の表は破壊性甲状腺中毒症におけるCT・MRI所見の主な特徴をまとめたものです。
| 画像モダリティ | 主な所見 |
| CT | 甲状腺腫大、密度変化 |
| MRI | T2強調像での信号強度上昇 |
これらの高解像度画像は複雑な症例や診断が困難な場合に補助的な役割を果たします。
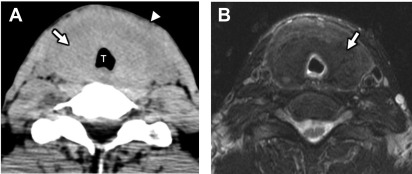
所見:甲状腺のびまん性腫大と低吸収化(A)を認め、T2WIでも信号低下(B)が認められ、甲状腺炎を反映した所見である。
亜急性甲状腺炎の特徴的画像所見
亜急性甲状腺炎では画像検査によって特徴的な所見が観察されることがあります。
超音波検査では甲状腺の腫大と局所的な低エコー領域が見られることが多いです。また、カラードプラ法では炎症部位の血流増加が観察されることがあります。
亜急性甲状腺炎の主な画像所は次の通りです。
- 超音波検査局所的な低エコー領域
- シンチグラフィ取り込み低下または欠損
- CT/MRI甲状腺腫大、造影効果の不均一性
- 経時的変化炎症の移動(遊走性)
これらの画像所見は亜急性甲状腺炎の診断や経過観察において重要な指標となります。

所見:非造影CTでは、甲状腺の減衰がびまん性に低下していることが示されており(黒い矢印)、筋肉と同等の減衰度を示している。白い矢印は胸鎖乳突筋を示している。

所見:A、T1強調画像では、甲状腺に軽度の高信号が認められる。B、T2強調画像では、甲状腺が筋肉に比べてより顕著な高信号を示している。
無痛性甲状腺炎の画像的特徴
無痛性甲状腺炎の画像所見は亜急性甲状腺炎と比較して、より穏やかな変化を示すこ傾向です。
超音波検査では甲状腺のびまん性腫大や不均一なエコーパターンが観察されることがあります。
シンチグラフィでは取り込み低下が見られますが、その程度は亜急性甲状腺炎ほど顕著ではないことも多いでしょう。
無痛性甲状腺炎の主な画像所見は次の通りです。
| 検査方法 | 主な所見 |
| 超音波検査 | びまん性腫大、不均一なエコー |
| シンチグラフィ | 軽度〜中等度の取り込み低下 |
| CT/MRI | 軽度腫大、密度/信号強度の軽度変化 |
これらの画像所見は無痛性甲状腺炎の診断や他の甲状腺疾患との鑑別に役立ちます。

所見:無痛性甲状腺炎を呈する28歳女性の甲状腺中毒症。検査値は以下の通り:T4 = 21 μg/dL、T3 = 289 ng/dL、TSH < 0.02 μIU/mL。24時間RAIUは0.6%であった。前方遠隔Tc-99m過テクネチウム酸塩画像では、ほとんど見えない甲状腺(太い矢印)が示されている。暗い構造物(細い矢印)は唾液腺であり、甲状腺と背景の活性の低さにより非常に顕著に見える。円形のフォトペニック領域(中サイズの矢印)は、胸骨上切痕に置かれた2cmの鉛マーカーである。軽度の甲状腺腫および患者の甲状腺癌(兄弟に診断されたことによる)に対する強い恐怖のため、大針生検が実施され、甲状腺実質内にリンパ球浸潤が認められた。

治療方法と薬、治癒までの期間
破壊性甲状腺中毒症の治療は病型や症状の程度に応じて個別化されます。
亜急性甲状腺炎と無痛性甲状腺炎では基本的なアプローチに違いがありますが、いずれも症状の緩和と甲状腺機能の正常化が目標です。
治療法には薬物療法を中心とした保存的治療が主に選択され、患者さんの状態に応じて経過観察や対症療法が組み合わせられるでしょう。
亜急性甲状腺炎の治療アプローチ
亜急性甲状腺炎の治療では炎症の抑制と疼痛の緩和を目指します。
非ステロイド性抗炎症薬(NSAIDs)が第一選択薬として用いられることが多く、症状が重度の場合にはステロイド薬が考慮されるのが一般的です。
また、甲状腺中毒症状の緩和のためにβ遮断薬が併用されることもあります。
以下は亜急性甲状腺炎の主な治療薬とその特徴をまとめたものです。
| 薬剤 | 主な目的 |
| NSAIDs | 炎症抑制、疼痛緩和 |
| ステロイド薬 | 強力な炎症抑制 |
| β遮断薬 | 中毒症状の緩和 |
これらの薬剤は症状の程度や経過に応じて適切に選択・調整されます。
無痛性甲状腺炎の治療戦略
無痛性甲状腺炎の治療は主に経過観察と対症療法が中心となります。多くの場合は自然経過で改善するため積極的な治療介入は限定的です。
ただし甲状腺中毒症状が顕著な場合にはβ遮断薬による症状緩和が行われることがあります。
無痛性甲状腺炎の治療における主なポイントは以下の通りです。
- 経過観察重視
- β遮断薬による症状緩和(必要に応じて)
- 一過性の甲状腺機能低下期のホルモン補充(必要に応じて)
- 定期的な甲状腺機能検査
これらのアプローチにより、患者さんの状態に応じた適切な管理が可能となります。
症状緩和のための対症療法
破壊性甲状腺中毒症では甲状腺中毒症状の緩和が重要な治療目標のひとつです。
β遮断薬は動悸や頻脈などの症状を軽減するために広く用いられます。また、不安や不眠などの症状に対しては、必要に応じて抗不安薬や睡眠薬が処方されることがあります。
破壊性甲状腺中毒症の症状緩和に用いられる主な薬剤は以下の通りです。
| 薬剤 | 主な対象症状 |
| β遮断薬 | 動悸、頻脈、手指振戦 |
| 抗不安薬 | 不安、焦燥感 |
| 睡眠薬 | 不眠 |
これらの対症療法は患者さんのQOL向上に重要な役割を果たします。
治癒までの期間と経過観察
破壊性甲状腺中毒症の治癒までの期間は病型や個々の患者さんの状態によって大きく異なります。
亜急性甲状腺炎では通常2〜3ヶ月程度で自然軽快しますが、無痛性甲状腺炎ではさらに長期化することがあるでしょう。
経過中に一過性の甲状腺機能低下期を経験することも多く、注意深い観察が必要です。
次の表は破壊性甲状腺中毒症の一般的な経過と観察ポイントをまとめたものです。
| 時期 | 主な観察ポイント |
| 急性期 | 甲状腺中毒症状の程度 |
| 回復期 | 甲状腺機能の正常化 |
| 機能低下期 | 一過性の機能低下の有無 |
| 長期フォロー | 再発の有無、永続的機能低下 |
これらの時期を通じて適切な間隔での甲状腺機能検査と症状評価が重要となります。
長期的な管理と再発予防
破壊性甲状腺中毒症は多くの場合一過性ですが、再発のリスクや長期的な甲状腺機能への影響を考慮する必要があります。
特に無痛性甲状腺炎では再発や永続的な甲状腺機能低下のリスクがあるため長期的なフォローアップが重要です。
また、妊娠・出産後の女性では、再発のリスクが高まる可能性があるため特別な注意が必要になります。
以下は破壊性甲状腺中毒症の長期管理における主なポイントです。
- 定期的な甲状腺機能検査
- 再発時の早期発見と対応
- 永続的機能低下に対するホルモン補充療法の検討
- 生活習慣の改善(ストレス管理、適度な運動など)
これらの長期的な管理戦略により、患者さんの健康維持と生活の質の向上を図ることができます。

治療の副作用やデメリット(リスク)
破壊性甲状腺中毒症の治療には疾患の管理に有効な側面がある一方で、様々な副作用やリスクが伴う可能性があります。
これらのリスクは使用される薬剤の種類や投与量、治療期間、そして個々の患者さんの状態によって異なるでしょう。
亜急性甲状腺炎と無痛性甲状腺炎では治療アプローチに違いがあるため、それぞれに特有のリスクも存在します。
非ステロイド性抗炎症薬(NSAIDs)の副作用
亜急性甲状腺炎の治療でしばしば用いられるNSAIDsには特有の副作用リスクがあります。
これらの薬剤は炎症や疼痛の軽減に効果がある一方で、胃腸障害や腎機能への影響などが懸念されるのも事実です。長期使用や高用量投与では、より慎重な経過観察が必要となります。
以下の表はNSAIDsの主な副作用とそのリスクをまとめたものです。
| 副作用 | リスク |
| 胃腸障害 | 消化性潰瘍、出血 |
| 腎機能障害 | 急性腎不全 |
| 肝機能障害 | トランスアミナーゼ上昇 |
| 心血管イベント | 心筋梗塞、脳卒中 |
これらの副作用リスクを考慮し、個々の患者さんの状態に応じた適切な使用が求められます。
ステロイド薬使用のリスク
重症の亜急性甲状腺炎ではステロイド薬が使用されることがありますが、これにも様々なリスクが伴います。
短期間の使用でも副作用が生じる可能性があり、長期使用ではさらに慎重な管理が必要です。
ステロイド薬の副作用は全身に及ぶ可能性があるため、包括的な評価と対策が重要となります。
ステロイド薬使用に伴う主なリスクは次の通りです。
- 感染症リスクの増大
- 骨粗鬆症
- 糖尿病の悪化または新規発症
- 消化性潰瘍
- 精神症状(不眠、興奮など)
- 副腎機能抑制
これらのリスクを最小限に抑えるためには適切な用量設定と慎重な経過観察が大切です。
β遮断薬関連の副作用
破壊性甲状腺中毒症の症状緩和に用いられるβ遮断薬にも、特有の副作用リスクがあります。
心拍数や血圧の低下など循環器系への影響が主な懸念事項となります。また、気管支喘息患者さんでの使用には特別な注意が必要です。
以下の表はβ遮断薬の主な副作用とその特徴をまとめたものです。
| 副作用 | 特徴 |
| 徐脈 | 心拍数の過度の低下 |
| 低血圧 | 立ちくらみ、めまい |
| 気管支収縮 | 喘息患者でのリスク増大 |
| 末梢循環障害 | 四肢の冷感、しびれ |
これらの副作用リスクを考慮し、個々の患者さんの状態に応じた慎重な投与が求められます。
長期的な甲状腺機能への影響
破壊性甲状腺中毒症の治療後、一部の患者さんで長期的な甲状腺機能への影響が生じる可能性があります。特に無痛性甲状腺炎では、永続的な甲状腺機能低下症へ移行するリスクがあります。
また、再発のリスクも考慮する必要があり、長期的な経過観察が重要となります。
長期的な甲状腺機能への影響に関する主なリスクは以下の通りです。
- 永続的な甲状腺機能低下症
- 再発のリスク
- 甲状腺自己抗体の出現または増加
- 慢性甲状腺炎(橋本病)への移行
これらの長期的リスクを考慮し、定期的な甲状腺機能評価と適切なフォローアップが大切です。
治療の心理的影響とQOLへの影響
破壊性甲状腺中毒症の治療過程は患者さんに心理的な負担をかけることがあるでしょう。
長期的な経過観察や薬物療法の継続は日常生活に影響を与える可能性も考えられます。また、甲状腺機能の変動に伴う体調の変化が精神的なストレスとなることもあります。
以下の表は破壊性甲状腺中毒症の治療が患者さんのQOLに与える可能性のある影響をまとめたものです。
| 影響 | 具体例 |
| 心理的負担 | 不安、抑うつ |
| 社会生活への影響 | 仕事や学業への支障 |
| 身体的不快感 | 薬物療法の副作用 |
| 生活習慣の変更 | 食事制限、運動制限 |
これらのQOLへの影響を最小限に抑えるためには、患者さんへの適切な情報提供と心理的サポートが重要です。

再発の可能性と予防の仕方
破壊性甲状腺中毒症の再発リスクは病型や個々の患者さんの状況によって異なります。
亜急性甲状腺炎と無痛性甲状腺炎では再発の可能性や予防策に違いがあることから、それぞれに応じたアプローチが必要となります。
再発を予防するためには生活習慣の改善や定期的な経過観察など、多角的な取り組みが重要です。
亜急性甲状腺炎の再発リスク
亜急性甲状腺炎は一般的に再発のリスクが低いとされていますが、完全に否定することはできません。
再発のリスクは初回発症後数年間はやや高くなる傾向がありますが、時間の経過とともに低下していきます。再発を予防するためには免疫系の健康維持が重要です。
以下の表は亜急性甲状腺炎の再発リスクに関連する要因の主なものです。
| 要因 | 影響 |
| 初回発症からの期間 | 時間経過とともにリスク低下 |
| 免疫系の状態 | 免疫力低下でリスク上昇 |
| ストレス | 過度のストレスでリスク上昇 |
| 季節性 | 特定の季節でリスク上昇の可能性 |
これらの要因を考慮しながら個々の患者さんに適した予防策を検討することが大切です。
無痛性甲状腺炎の再発傾向
無痛性甲状腺炎は亜急性甲状腺炎と比較して再発のリスクが高いことが知られています。特に出産後に発症した症例では次回妊娠時に再発する可能性が高まるのです。
また、慢性甲状腺炎(橋本病)の患者さんでは繰り返し発症するケースも報告されています。
以下は無痛性甲状腺炎の再発に関連する主な要因です。
- 出産歴(特に出産後甲状腺炎の既往)
- 慢性甲状腺炎(橋本病)の合併
- 甲状腺自己抗体の存在
- ヨウ素摂取量の急激な変化
これらの要因を持つ患者さんでは、より慎重な経過観察が必要となります。
再発予防のための生活習慣改善
破壊性甲状腺中毒症の再発予防には日々の生活習慣の改善が重要な役割を果たします。
特にストレス管理や免疫系の健康維持に焦点を当てた取り組みが効果的です。また、適度な運動や十分な睡眠も全身の健康維持に寄与します。
以下の表は再発予防に有効と考えられる生活習慣改善策をまとめたものです。
| 改善策 | 期待される効果 |
| ストレス管理 | 免疫系の安定化 |
| 適度な運動 | 全身の健康維持 |
| 十分な睡眠 | 免疫力の向上 |
| バランスの良い食事 | 栄養状態の改善 |
これらの生活習慣改善は再発予防だけでなく、全身の健康増進にも寄与します。
定期的な経過観察の重要性
破壊性甲状腺中毒症の再発を早期に発見して適切に対応するためには、定期的な経過観察が不可欠です。
医療機関での定期検査と自己観察の組み合わせが効果的で、特に甲状腺機能検査や甲状腺自己抗体の測定は再発のリスク評価に有用です。
以下は定期的な経過観察における主なポイントです。
- 定期的な甲状腺機能検査(TSH、FT4、FT3)
- 甲状腺自己抗体の測定
- 超音波検査による甲状腺の形態評価
- 自覚症状の変化の確認
これらの経過観察項目を適切に実施することで、再発の早期発見と迅速な対応が可能となります。
妊娠・出産に関連する特別な注意点
破壊性甲状腺中毒症、特に無痛性甲状腺炎では妊娠・出産に関連して再発リスクが高まることがあります。
出産後甲状腺炎の既往がある女性は次回妊娠時や出産後に特別な注意が必要です。
妊娠計画中や妊娠中の女性では、甲状腺機能の慎重なモニタリングが重要となります。
妊娠・出産に関連する再発リスクと対策は次の通りです。
| 時期 | リスクと対策 |
| 妊娠前 | 甲状腺機能の安定化、自己抗体の確認 |
| 妊娠中 | 定期的な甲状腺機能検査 |
| 出産後 | 集中的な経過観察、早期介入 |
これらの点に注意を払うことで、妊娠・出産に関連する再発リスクを最小限に抑えることができます。

破壊性甲状腺中毒症の治療費
破壊性甲状腺中毒症の治療費は診断から経過観察まで様々な要素が含まれ、個々の患者の状態により大きく異なります。
初診料、検査費用、薬物療法費用、そして経過観察にかかる費用を考慮する必要があります。
公的医療保険の適用により患者負担は軽減されますが、長期的な管理が必要なため総費用は無視できない金額となる可能性があります。
初診・再診料と基本的な検査費用
初診料は通常2,910円~5,410円で、再診料は750円~2,660円ですが、特定機能病院では更に高くなります。
| 項目 | 費用範囲 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 750円~2,660円 |
甲状腺機能検査費用
血液検査による甲状腺ホルモン検査はT3が1,310円・T4が1,080円、甲状腺超音波検査は1,500円〜5,300円程度かかりますが、その他の項目が増えると更に高くなります。
療法費用
NSAIDsやステロイド薬は月額900円から1,800円程度です。
| 薬剤 | 月額費用 |
| NSAIDs | ロキソニン錠60mg 10.1円/錠 × 3錠 ×30日 = 909円 |
| ステロイド薬 | プレドニン5mg 9.8円/錠 × 3~6錠 ×30日 = 882 ~1,764円 |
経過観察費用
定期的な検査や再診にかかる費用として、3~6ヶ月ごとに10,000円から20,000円程度を見込む必要があります。
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文