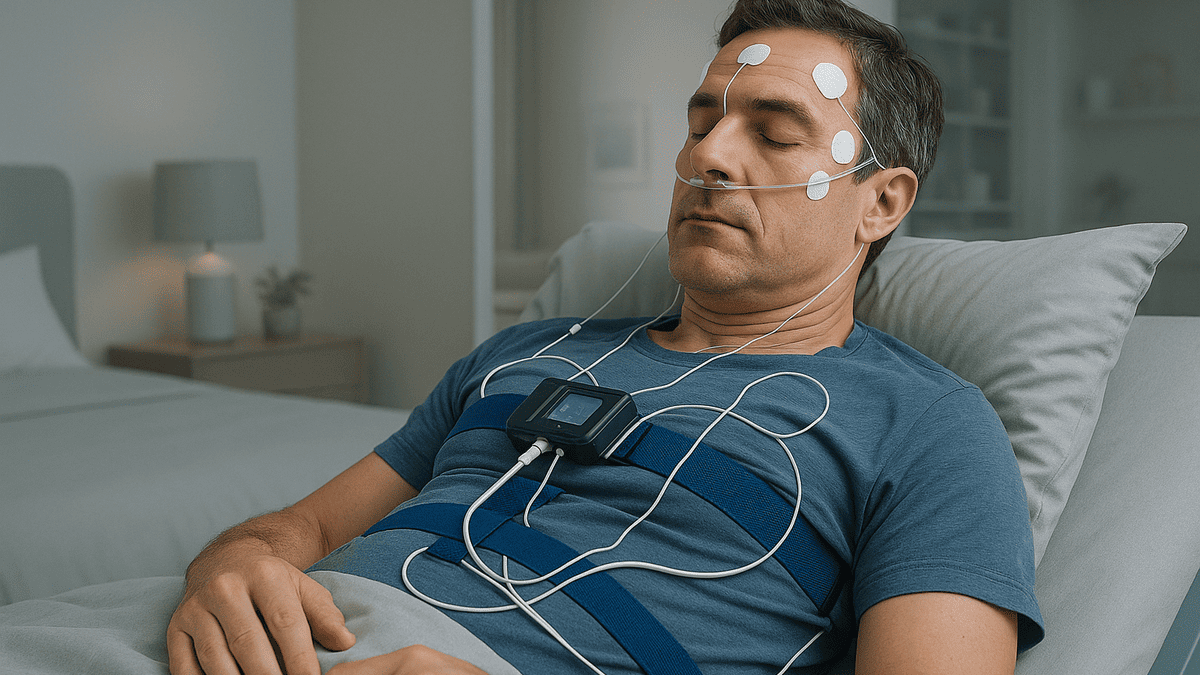
睡眠時無呼吸症候群の診断に重要なPSG(終夜睡眠ポリグラフ)検査。「センサーをたくさん付けて、いつもと違う環境で眠れるだろうか」と不安に感じる方は少なくありません。
しかし、心配は無用です。この記事では検査で眠れないという不安の原因を探り、PSG検査の具体的な流れと、リラックスして検査に臨むためのコツを詳しく解説します。
正しい知識があなたの不安を和らげる手助けとなります。
なぜ検査で「眠れない」と不安になるのか
睡眠時無呼吸症候群の精密検査であるPSG検査は一泊入院して行います。
多くの方が「眠れないかもしれない」という不安を抱きますが、その原因は主に3つ考えられます。原因を理解することで、対策が見えてきます。
いつもと違う環境への緊張
自宅とは異なる病院の個室、普段使わない寝具など環境の変化は多くの人にとって緊張の原因となります。
特に音や光に敏感な方の場合、ささいな物音や廊下の明かりが気になり、寝付けなくなることがあります。これは自然な反応であり、誰もが感じうるものです。
多くのセンサー装着による違和感
PSG検査では脳波や心電図、呼吸の状態などを調べるために、頭や顔、体幹に複数のセンサーを取り付けます。
これらのセンサーによる圧迫感や違和感、コードの存在が気になり、リラックスできないと感じる方もいます。特に寝返りを打つ際にコードが絡まないか心配になるかもしれません。
主なセンサーの装着部位と目的
| 装着部位 | 目的 | 主な感覚 |
|---|---|---|
| 頭部 | 脳波の測定(睡眠段階の判定) | 小さな電極の貼り付け |
| 鼻・口 | 呼吸の気流を測定 | 細いチューブの装着 |
| 胸・腹部 | 呼吸努力の測定 | バンドの巻き付け |
「眠らなければ」というプレッシャー
「しっかり眠って正確なデータを出さなければ意味がない」という思い込みが、かえって強いプレッシャーになることがあります。
眠ろうと意識すればするほど脳が覚醒してしまい、目が冴えてしまうという悪循環です。この心理的なプレッシャーが入眠を妨げる最大の要因となることも少なくありません。

PSG検査の目的と眠りに関する事実
検査に対する不安を和らげるためにはPSG検査が何を目的とし、どのように評価を行うのかを正しく知ることが重要です。
実は「完璧に眠る」必要はありません。
睡眠の質を客観的に評価する
PSG検査の主な目的は睡眠時間だけでなく「睡眠の質」を多角的に評価することです。
無呼吸や低呼吸の回数や長さをはじめ、睡眠の深さ、酸素飽和度の低下、心拍数の変動などを詳細に記録し、睡眠時無呼吸症候群の重症度を正確に診断します。
少し眠るだけでもデータは取れる
一晩中まったく眠れないというケースは実は非常にまれです。多くの場合、本人が「眠れなかった」と感じていても、脳波を調べると断続的にでも睡眠状態に入っています。
診断には数時間の睡眠データがあれば十分な場合が多く、少しうとうとするだけでも貴重な情報が得られます。
検査で評価する主要な項目
| 評価項目 | 測定内容 | 診断における重要性 |
|---|---|---|
| 無呼吸・低呼吸指数 | 1時間あたりの無呼吸・低呼吸の回数 | 重症度の判定 |
| 血中酸素飽和度 | 血液中の酸素濃度 | 体への負担の評価 |
| 睡眠構造 | レム睡眠・ノンレム睡眠の割合 | 睡眠の質の評価 |
「眠れないこと」も重要なデータ
万が一、本当に寝つきが悪い場合、その状態自体が「入眠困難」という症状として記録されます。
睡眠時無呼吸症候群の患者さんの中には、不眠症を合併している方も多くいます。そのため、眠りに関する悩みも含めて全体的な睡眠状態を把握することが、今後の治療方針を決める上で重要な情報となるのです。

検査当日の流れを理解して不安を和らげる
検査当日の流れをあらかじめ知っておくことは心の準備につながり、不要な不安を軽減します。一般的な一泊入院でのPSG検査の流れを確認しましょう。
来院から検査開始まで
通常、夕方から夜にかけて指定された時間に来院します。病室に案内されたら検査着に着替え、リラックスして過ごします。夕食は済ませてくるか、病院で用意される場合もあります。
就寝時間までは読書をしたり音楽を聴いたりして自由に過ごせます。
来院後の一般的なスケジュール
| 時間(目安) | 内容 | ポイント |
|---|---|---|
| 19:00-20:00 | 来院、病室へ移動 | リラックスできる服装で来院 |
| 20:00-21:00 | 問診、検査説明 | 不明点はここで質問する |
| 21:00-22:00 | センサー装着 | 技師の指示に従う |
センサーの装着について
就寝時間に合わせて専門の臨床検査技師がセンサーを装着します。装着には30分から1時間程度かかります。
痛みは全くありませんが、違和感がある場合は遠慮なく技師に伝えましょう。装着後にセンサーが正しく作動するかを確認します。
検査中の過ごし方と注意点
センサー装着後はベッドで横になります。ナースコールが設置してあるため、トイレに行きたくなった場合やセンサーが外れてしまった場合でもすぐに対応可能です。
技師が別室のモニターで常に状態を見守っているので安心して眠りについてください。寝返りも普段通り打って問題ありません。

検査前日からできるリラックスのコツ
検査当日にリラックスするためには前日からの準備が大切です。心身を落ち着かせ、スムーズな入眠につなげるための簡単なコツを紹介します。
カフェインやアルコールを控える
カフェインには覚醒作用があり、アルコールは眠りを浅くする作用があります。
検査前日の午後以降はコーヒー、紅茶、緑茶などのカフェインを含む飲み物や、アルコールの摂取を避けましょう。この小さな心がけが睡眠の質に影響します。
睡眠に影響を与える飲食物
| 種類 | 避けるべき理由 | いつから避けるか |
|---|---|---|
| カフェイン飲料 | 覚醒作用、利尿作用 | 検査前日の午後以降 |
| アルコール類 | 睡眠の質の低下、利尿作用 | 検査当日は終日 |
普段通りの生活リズムを心がける
検査前日に特別なことをする必要はありません。仕事や家事など、できるだけ普段通りの生活リズムを保つことが心身の安定につながります。
日中に適度な活動をしておくことで夜に自然な眠気が訪れやすくなります。
持ち物の準備と確認
パジャマや洗面用具など、普段から使い慣れたものを持参すると安心感が増します。リラックスできる本や音楽、アイマスクや耳栓なども役立ちます。
事前に持ち物リストを確認し、忘れ物がないように準備しておきましょう。
- 前開きのパジャマ
- 洗面用具、タオル
- 普段読んでいる本
- リラックスできる音楽プレイヤー

検査当日に試したいリラックス法
いよいよ検査当日。緊張が高まってきた時にその場で試せるリラックス法を知っておくと心強いです。簡単な方法で心と体の緊張をほぐしましょう。
深呼吸で心身を落ち着かせる
不安や緊張を感じた時は深呼吸が効果的です。鼻からゆっくり息を吸い込み、口から時間をかけて吐き出します。
これを数回繰り返すことで興奮状態にある交感神経の働きが静まり、リラックスを促す副交感神経が優位になります。
好きな音楽や読書で気分転換
センサーを装着するまでの時間は好きなことに集中して気を紛らわせるのが一番です。お気に入りの音楽を聴いたり、読み慣れた本を読んだりすることで検査への意識が薄れ、自然とリラックスできます。
ただし、刺激の強い映像や興奮する内容の本は避けましょう。
漸進的筋弛緩法のやり方
| 手順 | 内容 | ポイント |
|---|---|---|
| 1. 力を入れる | 体の各部位(手、腕、肩など)に10秒間力を入れる | ぎゅっと力を込める |
| 2. 力を抜く | その後、20秒間かけてゆっくりと力を抜く | 脱力感を味わう |
技師への不安点の相談
臨床検査技師は検査の専門家であると同時に、患者さんの不安に寄り添う役割も担っています。
「眠れるか心配」「センサーが苦しい」など、どんな些細なことでも遠慮なく相談してください。不安を口に出すだけでも気持ちが楽になることがあります。

もし本当に眠れなかったらどうなるのか
最大限の努力をしても結果的にほとんど眠れなかった場合どうなるのでしょうか。検査結果の扱いや、その後の対応について解説します。
医師や技師の判断基準
検査結果の有効性は記録された睡眠時間や診断に必要なイベント(無呼吸や低呼吸など)が十分に観察できたかによって、医師や技師が総合的に判断します。
自己判断で「失敗だった」と決めつける必要はありません。
検査データの有効性判断
| 判断 | 基準(一例) | その後の対応 |
|---|---|---|
| 有効 | 2-4時間程度の睡眠データあり | 結果に基づき診断・治療方針決定 |
| 無効 | 睡眠データが極端に少ない | 再検査を検討 |
短い睡眠時間でも診断は可能か
重症の睡眠時無呼吸症候群の場合、わずか1〜2時間の睡眠でも特徴的な無呼吸や低酸素状態が頻繁に現れるため、診断が可能なケースが多くあります。
短時間でも質の悪い睡眠が記録されれば、それは診断の根拠となります。
検査の再実施について
データが不十分で正確な診断が困難だと判断された場合は、後日再検査を行うことがあります。
再検査になることは決して珍しいことではありません。その際は初回の経験を踏まえ、よりリラックスして臨むことができるでしょう。

自宅で行う簡易検査との違い
最近では自宅で手軽に行える簡易検査もあります。PSG検査との違いを理解し、なぜ精密検査が必要なのかを知っておきましょう。
測定できる項目数の違い
簡易検査は主に呼吸の状態と血中酸素飽和度のみを測定します。
一方PSG検査ではそれに加えて脳波や心電図、筋電図などを測定し、睡眠の状態を詳細に分析します。この情報量の差が診断の精度に直結します。
PSG検査と簡易検査の比較
| 項目 | PSG検査(精密検査) | 簡易検査 |
|---|---|---|
| 場所 | 医療機関(一泊) | 自宅 |
| 測定項目 | 脳波、呼吸、心電図など多数 | 呼吸、酸素飽和度など少数 |
| 診断精度 | 非常に高い | スクリーニング目的 |
診断の精度と信頼性
簡易検査は睡眠時無呼吸症候群の可能性を探るスクリーニング(ふるい分け)としては有用ですが、確定診断には至りません。
特に軽症のケースや他の睡眠障害が疑われる場合はPSG検査による正確な評価が必要です。
どのような場合にPSG検査が必要か
簡易検査で異常が認められた場合や、いびきや日中の眠気などの自覚症状が強いにもかかわらず簡易検査で異常が出なかった場合などにPSG検査を行います。
また、CPAP療法の保険適用を受けるためにはPSG検査による確定診断が重要です。

よくある質問
最後に、PSG検査に関して患者さんからよく寄せられる質問とその回答をまとめました。
- Q検査中にトイレに行きたくなったらどうすればいいですか?
- A
枕元にあるナースコールで技師を呼んでください。技師が駆けつけ、センサーの一部を一時的に取り外してトイレに行くことができます。
コード類はまとめてあるため移動もスムーズです。我慢せずに、いつでも知らせてください。
- Q普段飲んでいる睡眠薬は服用してもいいですか?
- A
普段から服用している薬がある場合は必ず事前に主治医に相談してください。特に睡眠薬については検査に影響を与える可能性があるため、自己判断での服用は絶対にやめましょう。
医師が検査への影響を考慮し、服用の可否を指示します。
- Q検査費用はどのくらいかかりますか?
- A
PSG検査は健康保険が適用されます。費用は保険の種類や所得、医療機関によって異なりますが、3割負担の場合、一般的には数万円程度が目安となります。
詳細な費用については検査を受ける医療機関に直接お問い合わせください。
以上

参考にした論文
AKASHIBA, Tsuneto, et al. Sleep apnea syndrome (SAS) clinical practice guidelines 2020. Respiratory Investigation, 2022, 60.1: 3-32.
OTO, Jun, et al. Sleep quality of mechanically ventilated patients sedated with dexmedetomidine. Intensive care medicine, 2012, 38: 1982-1989.
MATSUMURA, Takuma, et al. Single-use suvorexant for treating insomnia during overnight polysomnography in patients with suspected obstructive sleep apnea: a single-center experience. Drug Design, Development and Therapy, 2019, 809-816.
TAKAESU, Yoshikazu, et al. Treatment strategy for insomnia disorder: Japanese expert consensus. Frontiers in Psychiatry, 2023, 14: 1168100.
KAJIMURA, Naofumi, et al. A polysomnographic study of sleep patterns in normal humans with low‐or high‐anxiety personality traits. Psychiatry and clinical neurosciences, 1998, 52.3: 317-320.
ICHIBA, Tomohisa; TAKAKUWA, Hotaka; SUZUKI, Masahiro. The effect of regular periocular skin warming before bedtime on sleep and anxiety: a randomised clinical trial. Journal of Sleep Research, 2025, 34.2: e14350.
MIYATA, Seiko, et al. Performance of an ambulatory electroencephalogram sleep monitor in patients with psychiatric disorders. Journal of Sleep Research, 2021, 30.4: e13273.
ABE, Yuichiro, et al. Stress coping behaviors and sleep hygiene practices in a sample of Japanese adults with insomnia. Sleep and Biological Rhythms, 2011, 9: 35-45.
SUZUKI, Keisuke; MIYAMOTO, Masayuki; HIRATA, Koichi. Sleep disorders in the elderly: Diagnosis and management. Journal of general and family medicine, 2017, 18.2: 61-71.
OKUMA, T. The perspective of management of sleep disorders in Japan. European Psychiatry, 1995, 10: 103s-108s.