結核性胸膜炎とは結核菌による胸膜の感染症で胸水貯留を主な特徴とする疾患です。
結核性胸膜炎は肺結核の合併症として発症することが多く、発熱や胸痛、呼吸困難などの症状が現れます。
症状が出ているのに放置すると胸膜の肥厚や癒着を引き起こし、呼吸機能の低下につながってしまう可能性があるため早期の診断と対応が必要です。
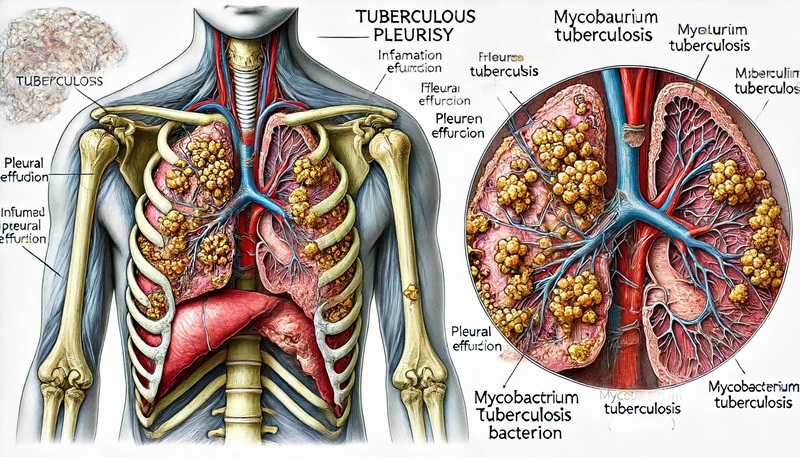
結核性胸膜炎の病型
結核性胸膜炎は発症様式や経過によって急性結核性胸膜炎と慢性結核性胸膜炎に大別されます。
急性結核性胸膜炎
急性結核性胸膜炎とは結核菌の初感染から数週間から数ヶ月以内に発症する病型です。
胸膜への結核菌の直接浸潤や肺病変からの波及によって生じ、発熱や胸痛、呼吸困難などの急性的な炎症が起こります。
| 特徴 | 詳細 |
| 発症時期 | 初感染から数週間から数ヶ月以内 |
| 病態 | 胸膜への直接浸潤、肺病変からの波及 |
| 症状 | 発熱、胸痛、呼吸困難など |
| 胸水性状 | 滲出性、リンパ球優位 |
慢性結核性胸膜炎
慢性結核性胸膜炎とは急性結核性胸膜炎が適切に治療されなかった場合や、陳旧性肺結核からの波及によって生じる病型です。
症状は緩徐に進行して胸膜の肥厚や石灰化、癒着などの慢性変化が起こります。
以下に慢性結核性胸膜炎の特徴をまとめます。
- 緩徐な症状の進行
- 胸膜の肥厚、石灰化、癒着
- 呼吸機能の低下
- 治療抵抗性が高い
| 胸水性状 | 急性結核性胸膜炎 | 慢性結核性胸膜炎 |
| 性状 | 滲出性 | 滲出性または漿液性 |
| 細胞成分 | リンパ球優位 | リンパ球優位または混合性 |
| アデノシンデアミナーゼ(ADA) | 高値 | 正常または軽度高値 |

主な症状
結核性胸膜炎の症状は病型や感染の程度によって異なりますが、胸痛や発熱、呼吸困難などは共通して見られる点です。
急性結核性胸膜炎の症状
急性結核性胸膜炎では結核菌の初感染から数週間から数ヶ月以内に症状が現れます。
主な症状は以下のようなものです。
| 症状 | 特徴 |
| 胸痛 | 患側の胸部に鋭い痛みを感じる |
| 発熱 | 38℃以上の高熱を伴うことが多い |
| 呼吸困難 | 胸水の貯留により呼吸が困難になる |
| 咳嗽 | 乾性咳嗽が主体で、痰は少ない |
慢性結核性胸膜炎の症状
慢性結核性胸膜炎では症状の進行が緩徐で、非特異的な症状が前景に立つことが多いです。
以下に慢性結核性胸膜炎でよく見られる症状を挙げます。
- 微熱や倦怠感などの全身症状
- 軽度の呼吸困難や咳嗽
- 体重減少や食欲不振
- 胸部不快感や鈍痛
急性と慢性では共通の症状が多いですが、それぞれ次のような特徴があります。
| 症状 | 急性結核性胸膜炎 | 慢性結核性胸膜炎 |
| 発症様式 | 急性 | 緩徐 |
| 胸痛 | 鋭利 | 鈍痛 |
| 発熱 | 高熱 | 微熱 |
| 呼吸困難 | 高度 | 軽度 |
胸水貯留による症状
結核性胸膜炎では結核菌による胸膜の炎症に伴う胸水の貯留が特徴的な所見です。
胸水が増加すると以下のような症状が現れることがあります。
- 呼吸困難の増悪
- 患側の呼吸音の減弱
- 胸部の膨隆感や叩打痛
全身症状
結核性胸膜炎では胸部の局所症状だけでなく、結核菌感染に伴う全身症状も見られることがあるでしょう。 全身症状としては次のようなものが挙げられます。
- 悪寒や発汗
- 体重減少や食欲不振
- 倦怠感や微熱

発症する原因やきっかけ
結核性胸膜炎は結核菌(Mycobacterium tuberculosis)による胸膜の感染が原因で発症し、肺結核からの波及が主なきっかけとなります。
原因となる結核菌
結核性胸膜炎の原因となる結核菌は人から人へ飛沫感染によって伝播する細菌です。
結核菌は肺に初感染した後に血行性やリンパ行性へと全身に播種し、胸膜に到達することで結核性胸膜炎を引き起こします。
| 結核菌の特徴 | 詳細 |
| 感染経路 | 飛沫感染 |
| 初感染部位 | 肺 |
| 播種経路 | 血行性、リンパ行性 |
発症のきっかけ
結核性胸膜炎の発症には以下のようなきっかけが関与していると考えられているのです。
- 肺結核からの直接波及
- 血行性やリンパ行性の播種
- 結核菌の再活性化
- 免疫力の低下
特に肺結核は結核性胸膜炎の最も重要なきっかけであり、肺結核患者の約10%に胸膜炎を合併すると報告されています。
病型別の原因・きっかけ
急性結核性胸膜炎は主に結核菌の初感染から数週間から数ヶ月以内に発症し、慢性結核性胸膜炎は肺結核の治療が不十分であった場合や結核菌の再活性化によって生じることが多いです。
| 病型 | 主な原因・きっかけ |
| 急性結核性胸膜炎 | 結核菌の初感染 |
| 慢性結核性胸膜炎 | 肺結核の不十分な治療、結核菌の再活性化 |
以下に、慢性結核性胸膜炎の原因となる要因を列挙します。
- 肺結核の治療失敗や再発
- 免疫抑制状態(HIV感染、糖尿病など)
- 高齢者や低栄養状態
- 結核菌の薬剤耐性
感染リスク因子
結核性胸膜炎の感染リスクは結核菌への曝露の程度や宿主の免疫状態によって異なり、以下のような因子が知られています。
- 結核患者との濃厚接触
- 免疫抑制状態(HIV感染、糖尿病、免疫抑制薬の使用など)
- 医療従事者や感染症研究者
- 結核の高蔓延地域への渡航歴

診察と診断について
結核性胸膜炎の診断には臨床症状や画像所見、胸水検査、細菌学的検査などを総合的に評価することが肝要なのです。
問診と身体所見
結核性胸膜炎の診察ではまず詳細な問診を行い、胸痛や発熱、呼吸困難などの症状の有無を確認します。結核の既往歴や結核患者との接触歴についても確認が必要です。
身体所見では聴診で患側の呼吸音減弱や胸膜摩擦音を評価し、打診で濁音域の有無を確認していきます。
| 評価項目 | 所見 |
| 聴診 | 患側の呼吸音減弱、胸膜摩擦音 |
| 打診 | 患側の濁音域 |
画像検査
胸部X線検査と胸部CT検査は結核性胸膜炎の診断に欠かせない検査です。ここでは胸水貯留の有無や量、肺実質病変の有無などを評価していきます。
以下は胸部画像検査の主な所見です。
- 片側性の胸水貯留
- 肺実質病変(浸潤影、空洞形成など)
- 胸膜肥厚や石灰化
- リンパ節腫大
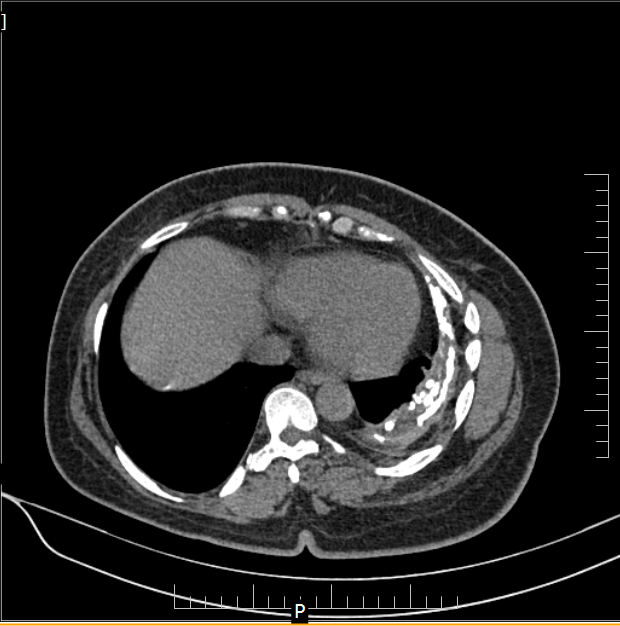
所見:左左側に胸膜肥厚と石灰化が目立ち、少量の低吸収域・石灰化をcapsulizedしており、左胸郭の容積減少、左側の肋骨に軽度の肥厚が認められ、慢性経過の結核性胸膜炎を疑う所見である。
胸水検査
胸水穿刺による胸水の採取と検査は結核性胸膜炎の確定診断に重要です。ここでは胸水の性状や細胞数、アデノシンデアミナーゼ(ADA)値、細菌学的検査などを行っていきます。
| 検査項目 | 結核性胸膜炎の所見 |
| 性状 | 漿液性、時に血性 |
| 細胞数 | リンパ球優位 |
| ADA値 | 高値(40 U/L以上) |
| 細菌学的検査 | 抗酸菌塗抹・培養陽性 |
確定診断のための検査
以下の検査結果を総合的に評価して結核性胸膜炎と診断するのです。
- 胸水の抗酸菌塗抹・培養検査
- 胸水のPCR検査
- 胸膜生検による組織学的検査
- 喀痰や胃液の抗酸菌検査

治療方法と薬、治癒までの期間
結核性胸膜炎の治療は抗結核薬による化学療法を中心に行われ、病型や重症度によって治療期間が異なるのです。
抗結核薬治療
結核性胸膜炎の治療の基本は抗結核薬による多剤併用療法です。初期治療ではイソニアジド(INH)、リファンピシン(RFP)、ピラジナミド(PZA)、エタンブトール(EB)の4剤を2ヶ月間投与します。
| 薬剤 | 用法・用量 |
| イソニアジド(INH) | 5 mg/kg/日 |
| リファンピシン(RFP) | 10 mg/kg/日 |
| ピラジナミド(PZA) | 25 mg/kg/日 |
| エタンブトール(EB) | 15 mg/kg/日 |
継続治療では、INHとRFPの2剤を4ヶ月間投与するのです。
胸水ドレナージ
結核性胸膜炎で胸水貯留が多量の場合、呼吸状態の改善や胸膜癒着の防止のために胸水ドレナージが行われることがあるでしょう。
ただし抗結核薬治療が奏功すれば自然に胸水は減少するため、全例で胸水ドレナージが必要というわけではありません。
以下にの状態において胸水ドレナージが行われるでしょう。
- 呼吸困難が高度な場合
- 胸水量が多く、自然吸収が期待できない場合
- 膿胸や胸膜癒着が懸念される場合
治療期間
結核性胸膜炎の治療期間と予後は、急性結核性胸膜炎と慢性結核性胸膜炎でも治療反応性によっても異なります。
急性結核性胸膜炎は適切な抗結核薬治療により良好な予後が期待できる一方、慢性結核性胸膜炎は治療抵抗性が高く、胸膜の線維化や石灰化が生じていることがあり、長期の治療を要することが多いでしょう。
| 病型 | 治療期間 |
| 急性結核性胸膜炎 | 6ヶ月間 |
| 慢性結核性胸膜炎 | 6~9ヶ月間 |
治療効果の判定
結核性胸膜炎の治療効果は臨床症状の改善、画像所見の改善、胸水の減少などを総合的に評価して判定されます。
治療開始後2ヶ月目と治療終了時に胸水の抗酸菌培養検査を行い、陰性化を確認することが重要です。
結核性胸膜炎の治療は、抗結核薬治療を中心に行われ、病型や重症度に応じて治療期間が決定されるのです。 適切な治療により、多くの症例で治癒が得られるでしょう。

副作用やデメリット
結核性胸膜炎の治療には抗結核薬による副作用やデメリットがあり、注意が必要です。
抗結核薬の副作用
結核性胸膜炎治療に用いられる抗結核薬には様々な副作用が報告されています。イソニアジドでは肝機能障害や末梢神経障害などが、リファンピシンでは肝機能障害や皮疹などが知られているのです。
ピラジナミドでは肝機能障害や高尿酸血症など、タンブトールでは視神経障害などが問題となることもあります。
| 抗結核薬 | 主な副作用 |
| イソニアジド(INH) | 肝機能障害、末梢神経障害 |
| リファンピシン(RFP) | 肝機能障害、皮疹 |
| ピラジナミド(PZA) | 肝機能障害、高尿酸血症 |
| エタンブトール(EB) | 視神経障害 |
薬剤相互作用
抗結核薬は他の薬剤との相互作用に注意が必要です。 特にRFPは肝代謝酵素を誘導して他の薬剤の血中濃度を低下させる可能性があり、NHは抗てんかん薬やベンゾジアゼピン系薬剤などとの相互作用が懸念要因です。
以下に、注意すべき薬剤相互作用の例を示します。
- RFPとワルファリンの併用:ワルファリンの効果減弱
- INHとフェニトインの併用:フェニトインの血中濃度上昇
長期治療による影響
結核性胸膜炎の治療は6ヶ月以上の長期間に及ぶことが多く、患者さんのQOLに影響を与える可能性もでてくるでしょう。
長期の服薬による身体的・精神的負担は大きく、治療アドヒアランスの低下につながることがあるのです。
| 影響 | 詳細 |
| 身体的影響 | 副作用による不調、服薬の煩雑さ |
| 精神的影響 | 治療の長期化によるストレス、抑うつ |
| 社会的影響 | 就労や学業への支障、経済的負担 |
治療失敗や再発のリスク
結核性胸膜炎の治療では治療失敗や再発のリスクも考慮しなければなりません。
特に慢性結核性胸膜炎では胸膜の線維化や石灰化により抗結核薬の胸膜への移行が不良となり、治療効果が減弱することがあるのです。
以下に治療失敗や再発のリスク因子を列挙します。
- 不適切な治療内容や期間
- 薬剤耐性結核菌の存在
- 免疫抑制状態
- 胸膜の線維化や石灰化

再発の可能性と予防
結核性胸膜炎は治療後も再発の可能性があるため再発予防のための対策が大切です。
再発の大切
結核性胸膜炎の再発率は治療内容や患者さんの免疫状態によって異なりますが、一般的に5~10%程度と報告されています。
急性結核性胸膜炎では適切な治療により再発率は比較的低いのですが、慢性結核性胸膜炎では再発リスクが高くなるのです。
| 病型 | 再発率 |
| 急性結核性胸膜炎 | 5%以下 |
| 慢性結核性胸膜炎 | 10~20% |
再発のリスク因子
結核性胸膜炎の再発には以下のようなリスク因子が関与していると考えられています。
- 不十分な治療期間や内容
- 薬剤耐性結核菌の存在
- 免疫抑制状態(HIV感染、糖尿病など)
- 胸膜の線維化や石灰化
これらのリスク因子を有する患者さんは再発の可能性が高くなるでしょう。
再発予防のための対策
結核性胸膜炎の再発を予防するためには、以下のような対策が肝要なのです。
| 対策 | 詳細 |
| 適切な治療の実施 | 十分な期間と内容の治療を行う |
| 治療効果の評価 | 治療終了時に胸水の抗酸菌培養検査を行う |
| 免疫力の維持 | 栄養管理、生活習慣の改善 |
| 定期的な経過観察 | 治療終了後も定期的な診察と検査を行う |
特に治療終了後の定期的な経過観察は再発の早期発見と対応に重要な役割を果たします。
再発予防のポイントは次の通りです。
- 規則正しい生活習慣の維持
- バランスの取れた食事と十分な栄養摂取
- 喫煙や過度の飲酒を避けること
- 定期的な診察と検査の受診
再発時の対応
結核性胸膜炎が再発した場合は原因の評価を行ったうえで再治療を検討していきます。再治療では薬剤感受性試験の結果に基づいて抗結核薬の選択や治療期間の延長などを行うことが必要です。
結核性胸膜炎は再発の可能性があるため、治療後も継続的な管理が必要不可欠になります。

結核性胸膜炎の治療にかかる費用
結核性胸膜炎の治療費は症例によって大きく異なりますが、長期の治療を要することから患者さんの経済的負担が小さくはありません。
初診料と再診料
結核性胸膜炎の診断・治療のための初診料は2,910円~5,410円程度です。再診料は750円~2,660円程度とななります。
| 項目 | 費用 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 1,000円~2,000円 |
検査費
結核性胸膜炎の診断・経過観察に必要な検査費用は以下の通りです。
| 検査項目 | 費用目安 |
| 抗酸菌検査 | 2,000円(塗抹検査のみ)~6,500円(分離培養や感受性検査まで含む) |
| 胸水検査 | 2,200円(胸水採取のみ)~4,400円(蛋白定量や培養同定検査含む) |
| 胸部X線検査 | 2,100円~5,620円 |
| 胸部CT検査 | 14,700円~20,700円 |
処置費
胸水ドレナージなどの処置が必要な場合には追加の費用が発生します。
| 処置 | 費用 |
| 胸水ドレナージ | 持続的胸腔ドレナージ6,600円+材料費/日 |
| 胸膜生検 | 胸腔鏡下試験切除術 158,000円 |
入院費
重症例や合併症を有する患者さんでは入院治療が必要となることがあるでしょう。
現在基本的に日本の入院費は「包括評価(DPC)」にて計算されます。
各診療行為ごとに計算する今までの「出来高」計算方式とは異なり、病名・症状をもとに手術や処置などの診療内容に応じて厚生労働省が定めた『診断群分類点数表』(約1,400分類)に当てはめ、1日あたりの金額を基に入院医療費を計算する方式です。
1日あたりの金額に含まれるものは、投薬、注射、検査、画像診断、入院基本料等です。
手術、リハビリなどは、従来どおりの出来高計算となります。
(投薬、検査、画像診断、処置等でも、一部出来高計算されるものがあります。)
計算式は下記の通りです。
「1日あたりの金額」×「入院日数」×「医療機関別係数※」+「出来高計算分」
例えば、14日間入院するとした場合は下記の通りとなります。
DPC名: 肺・縦隔の感染、膿瘍形成 手術あり 手術処置等2なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥459,710 +出来高計算分
ただし、保険適用となると1割~3割の自己負担であり、高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
なお、上記の価格は2024年8月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文