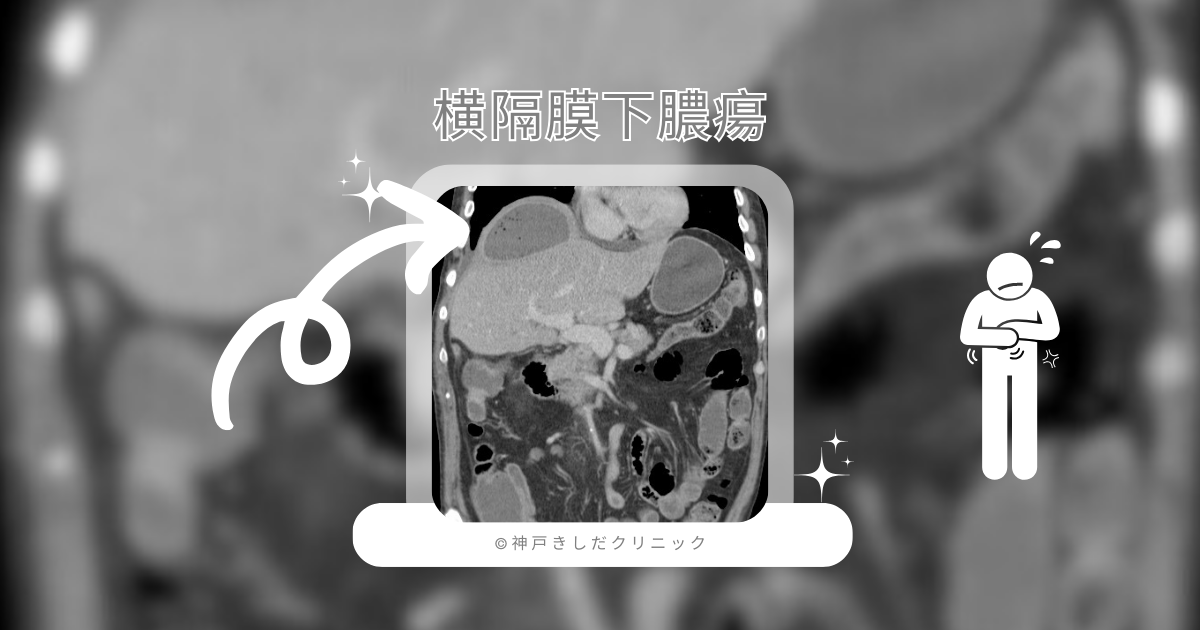
呼吸器疾患の一種である横隔膜下膿瘍とは、横隔膜の下部に膿が溜まる感染症のことです。
腹腔内の臓器や組織に炎症が生じ、細菌感染により膿瘍が形成されます。発熱や腹痛、呼吸困難などの症状を引き起こし、重症化すると敗血症や呼吸不全などの深刻な合併症を招く可能性があります。
診断には身体所見や画像検査が用いられ、早期発見と治療開始が予後を左右する重要な疾患の一つです。
病型
横隔膜下膿瘍は、発生部位や広がりに応じて、右側横隔膜下膿瘍、左側横隔膜下膿瘍、両側性横隔膜下膿瘍、多発性横隔膜下膿瘍に分類され、それぞれ特徴的な所見を示します。
右側横隔膜下膿瘍
右側横隔膜下膿瘍は、最も一般的な病型で、肝臓や胆道系、十二指腸などの炎症が原因となることが多いです。右上腹部の痛みや圧痛、発熱、呼吸困難などの症状を呈し、画像検査では右横隔膜下に膿瘍腔が認められます。
肝臓との境界が不明瞭になることもあり、肝膿瘍との鑑別が重要となります。
| 特徴 | 詳細 |
| 好発部位 | 右横隔膜下 |
| 原因臓器 | 肝臓、胆道系、十二指腸など |
| 症状 | 右上腹部痛、発熱、呼吸困難など |
左側横隔膜下膿瘍
左側横隔膜下膿瘍は、胃や脾臓、膵臓などの炎症に伴って発生することが多いです。左上腹部の痛みや圧痛、発熱、左肩への放散痛などが特徴的な症状で、画像検査では左横隔膜下に膿瘍腔が確認されます。
脾臓との境界が不明瞭な場合があり、脾膿瘍との鑑別に注意が必要です。
両側性横隔膜下膿瘍
両側性横隔膜下膿瘍は、左右両側の横隔膜下に膿瘍が形成される比較的まれな病型です。全身状態の悪化や複数臓器の炎症が背景にあることが多く、重症化しやすい傾向があります。
左右の上腹部痛や呼吸困難、高熱などの症状を呈し、画像検査では両側の横隔膜下に多発する膿瘍腔が認められます。
| 特徴 | 詳細 |
| 好発部位 | 両側横隔膜下 |
| 原因 | 全身状態の悪化、複数臓器の炎症など |
| 症状 | 両側上腹部痛、呼吸困難、高熱など |
多発性横隔膜下膿瘍
多発性横隔膜下膿瘍は、横隔膜下の複数箇所に膿瘍が形成される病型で、基礎疾患や免疫抑制状態が背景にあることが多いです。多彩な症状を呈し、全身状態が急速に悪化する可能性があるため、注意が必要です。
画像検査では、横隔膜下の様々な部位に多発する膿瘍腔が確認されます。
以下のような要因が、多発性横隔膜下膿瘍の発生に関与することがあります。
- 糖尿病などの基礎疾患
- ステロイドや免疫抑制剤の使用
- 悪性腫瘍の合併
- 手術や処置に伴う医原性感染

横隔膜下膿瘍の主要症状と臨床所見
横隔膜下膿瘍は、発熱、腹痛、呼吸困難などの多彩な症状を呈し、病状の進行に伴い全身状態が悪化する可能性があるため、早期の診断と治療が重要です。
発熱と全身倦怠感
横隔膜下膿瘍の最も一般的な症状は、発熱と全身倦怠感です。膿瘍形成に伴う炎症反応により、38℃以上の高熱が持続することが多く、悪寒戦慄を伴うこともあります。
また、全身の倦怠感や脱力感を訴える患者が多く、日常生活活動(ADL)の低下が見られることがあります。
| 症状 | 頻度 |
| 発熱 | 高 |
| 全身倦怠感 | 高 |
腹痛と腹部圧痛
横隔膜下膿瘍では、膿瘍の局在に応じた腹痛や腹部圧痛が認められます。右側横隔膜下膿瘍では右上腹部の痛み、左側横隔膜下膿瘍では左上腹部の痛みが特徴的です。
両側性や多発性の場合は、より広範囲の腹痛を訴えることがあります。 また、体動や深呼吸で痛みが増悪する傾向があり、腹部の圧痛や反跳痛を認めることもあります。
呼吸器症状
横隔膜は呼吸に重要な役割を果たす筋肉であり、その近傍に膿瘍が形成されると呼吸器症状を引き起こします。呼吸困難や胸痛、咳嗽などが代表的な症状で、特に仰臥位で症状が悪化する傾向があります。
また、膿瘍による横隔膜の刺激で呼吸運動が制限され、浅く速い呼吸パターンを呈することがあります。
| 症状 | 頻度 |
| 呼吸困難 | 中 |
| 胸痛 | 中 |
| 咳嗽 | 低 |
その他の症状
以下のような症状も、横隔膜下膿瘍に伴って出現することがあります。
- 悪心・嘔吐
- 食欲不振
- 体重減少
- 肩への放散痛(左側横隔膜下膿瘍で多い)
- 胸水貯留による呼吸音の減弱
- 腸蠕動音の減弱や消失
これらの症状は非特異的であり、他の腹部疾患や呼吸器疾患でも見られるため、診断には注意が必要です。
横隔膜下膿瘍の症状は多岐にわたり、病状の進行に伴い急速に悪化する可能性があります。 発熱や腹痛、呼吸器症状などの特徴的な症状を認めた場合は、速やかな診断と治療介入が求められます。
また、全身状態の評価と合併症の有無を確認し、集学的な管理を行うことが重要です。

横隔膜下膿瘍の原因と発症機序
横隔膜下膿瘍は、腹腔内臓器の感染や炎症が横隔膜下の空間に波及することで発生し、その原因は多岐にわたります。
腹腔内臓器の感染
横隔膜下膿瘍の最も一般的な原因は、腹腔内臓器の感染です。肝臓や胆道系、消化管、膵臓などの臓器に細菌感染が生じると、炎症が周囲組織に広がり、横隔膜下に膿瘍を形成することがあります。
特に、肝膿瘍や急性胆嚢炎、虫垂炎、憩室炎などの腹腔内感染症は、横隔膜下膿瘍の重要なリスク因子と考えられています。
| 原因疾患 | 頻度 |
| 肝膿瘍 | 高 |
| 急性胆嚢炎 | 中 |
| 虫垂炎 | 中 |
| 憩室炎 | 低 |
腹部外傷や手術
腹部の外傷や手術に伴う医原性感染も、横隔膜下膿瘍の原因となり得ます。外傷により腹腔内臓器が損傷を受けると、細菌が腹腔内に侵入し、感染を引き起こすことがあります。
また、手術操作に伴う腸管の損傷や縫合不全、ドレーンの逆行性感染などが原因で、術後に横隔膜下膿瘍が発生することもあります。
全身性疾患
糖尿病や免疫抑制状態など、全身性の基礎疾患を有する患者では、横隔膜下膿瘍のリスクが高くなります。
これらの疾患では、感染に対する防御機能が低下しているため、腹腔内感染が重症化しやすく、膿瘍形成につながることがあります。
また、悪性腫瘍の合併も、免疫力の低下や局所の組織障害を介して、横隔膜下膿瘍の発生に関与することがあります。
| 基礎疾患 | リスク |
| 糖尿病 | 高 |
| 免疫抑制状態 | 高 |
| 悪性腫瘍 | 中 |
その他の要因
以下のような要因も、横隔膜下膿瘍の発生に関与することがあります。
- 高齢
- 肥満
- アルコール多飲
- ステロイド長期使用
- 経静脈薬物乱用
これらの要因は、感染に対する感受性を高めたり、局所の組織障害を引き起こしたりすることで、膿瘍形成のリスクを増大させます。
横隔膜下膿瘍の原因は多岐にわたりますが、腹腔内臓器の感染が最も重要な要因と考えられています。また、腹部外傷や手術、全身性疾患なども、膿瘍形成のリスクを高める可能性があります。
原因の特定は、適切な治療方針の決定に不可欠であり、詳細な病歴聴取と身体所見、画像検査などを組み合わせて、総合的に評価することが求められます。

横隔膜下膿瘍の診察と診断アプローチ
横隔膜下膿瘍の診断には、詳細な病歴聴取と身体診察、画像検査、血液検査などが重要であり、総合的な評価が求められます。
病歴聴取と身体診察
診察の第一歩は、患者の症状や発症経過、既往歴、家族歴などを詳細に聴取することです。
発熱、腹痛、呼吸困難などの特徴的な症状の有無を確認し、腹部手術や外傷、感染症の既往がないかを確認します。また、糖尿病や免疫抑制状態など、感染症のリスク因子についても評価することが大切です。
身体診察では、バイタルサインの評価と腹部の視診、触診、聴診を行います。発熱や頻脈、呼吸数増加などの全身性炎症反応の有無を確認し、腹部の圧痛や反跳痛、筋性防御の有無を評価します。
また、呼吸音の減弱や腸蠕動音の減弱など、膿瘍による周囲臓器への影響も確認します。
| 評価項目 | 詳細 |
| バイタルサイン | 体温、脈拍、呼吸数、血圧 |
| 腹部所見 | 圧痛、反跳痛、筋性防御 |
| 呼吸音 | 減弱、ラ音 |
| 腸蠕動音 | 減弱、消失 |
画像検査
画像検査は、横隔膜下膿瘍の診断に不可欠な検査です。腹部超音波検査は、ベッドサイドで簡便に行える検査で、膿瘍の存在や周囲臓器との関係を評価するのに有用です。
腹部CT検査は、膿瘍の局在や広がり、原因疾患の評価に優れており、診断の中心的な役割を果たします。
MRI検査は、放射線被曝のない検査で、軟部組織のコントラストに優れているため、膿瘍の性状評価に有用です。
| 検査 | 目的 |
| 腹部超音波検査 | 膿瘍の存在、周囲臓器との関係 |
| 腹部CT検査 | 膿瘍の局在、広がり、原因疾患 |
| MRI検査 | 膿瘍の性状評価 |
血液検査
血液検査は、炎症反応の評価と原因微生物の同定に重要な役割を果たします。白血球数やCRP、赤沈などの炎症マーカーは、感染の重症度を反映し、治療効果の判定にも有用です。
血液培養は、原因微生物の同定と薬剤感受性の評価に不可欠な検査で、適切な抗菌薬の選択に役立ちます。
また、肝機能や腎機能、電解質などの生化学検査も、全身状態の評価と合併症の有無を確認するために重要です。
その他の検査
以下のような検査も、病因の特定や重症度評価に役立つ場合があります。
- 腹水穿刺:細菌学的検査、生化学検査
- 膿瘍穿刺:細菌学的検査、病理学的検査
- 消化管内視鏡検査:原因疾患の評価
- 核医学検査:炎症部位の同定
これらの検査結果を総合的に評価し、必要に応じて追加の検査を行うことで、横隔膜下膿瘍の正確な診断と重症度判定が可能となります。
また、原因疾患の検索も並行して行い、根本的な治療につなげることが重要です。

横隔膜下膿瘍の特徴的な画像所見
横隔膜下膿瘍の画像診断では、腹部超音波検査、腹部CT検査、MRI検査が中心となり、膿瘍の局在や広がり、周囲臓器への影響などの評価に有用です。
腹部超音波検査所見
腹部超音波検査は、簡便かつ非侵襲的な検査で、横隔膜下膿瘍の初期評価に適しています。典型的な所見は、横隔膜下の低エコー域で、内部に不均一なエコー像を伴うことが多いです。
膿瘍の周囲には高エコー域が認められることがあり、被膜形成を示唆します。ドプラ法を用いることで、膿瘍内部の血流信号の有無を評価でき、膿瘍の成熟度の判定に役立ちます。
| 所見 | 特徴 |
| 低エコー域 | 膿瘍の存在 |
| 不均一なエコー像 | 膿瘍内部の壊死や液体貯留 |
| 周囲の高エコー域 | 被膜形成 |
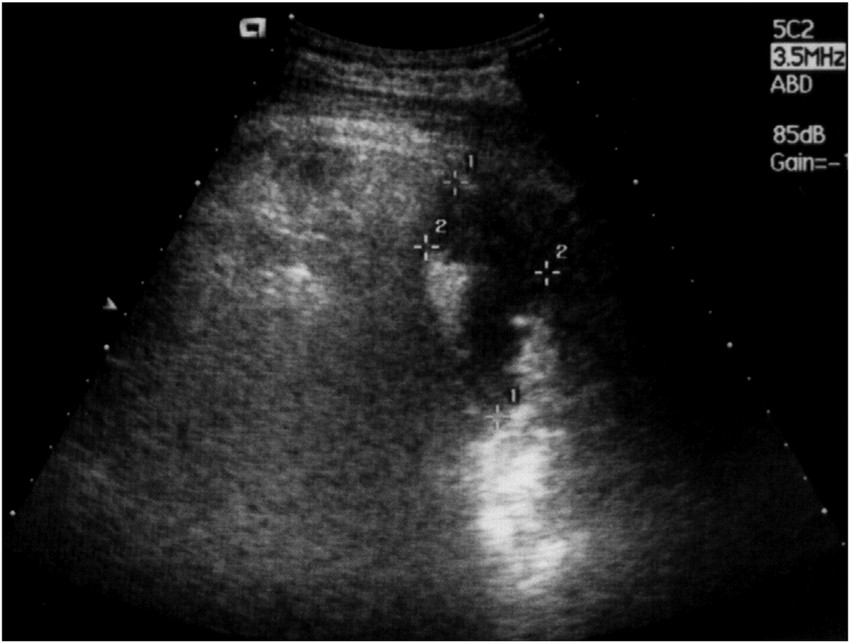
所見:左横隔膜下膿瘍が低エコー域として確認される。
腹部CT検査所見
腹部CT検査は、横隔膜下膿瘍の診断に最も有用な検査の一つです。単純CTでは、横隔膜下に低吸収域として描出され、内部は均一な低吸収を示すことが多いです。
造影CTでは、膿瘍の辺縁が不整に造影され、内部は造影されないことが特徴です。また、膿瘍による周囲臓器の圧排や浸潤、気腫像などの合併所見も評価できます。
| 所見 | 単純CT | 造影CT |
| 低吸収域 | ◯ | ◯ |
| 辺縁の造影効果 | – | ◯ |
| 内部の造影効果 | – | × |
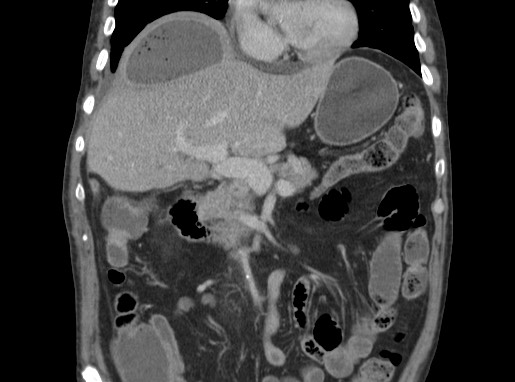
所見:右横隔膜下に気腫伴うcapsulizedされた低吸収域あり、横隔膜下膿瘍を疑う。
MRI検査所見
MRI検査は、軟部組織のコントラストに優れ、膿瘍の性状評価に有用です。T1強調画像では、膿瘍は低信号域として描出され、周囲との境界は不明瞭なことが多いです。
T2強調画像では、膿瘍は高信号域を示し、内部は均一~不均一な高信号を呈することが特徴です。
拡散強調画像では、膿瘍は高信号を示し、ADC値の低下を伴います。
造影MRIでは、膿瘍の辺縁が不整に造影され、内部は造影されないことが多いです。
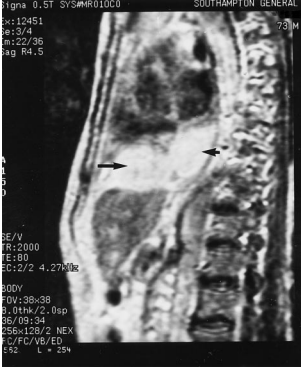
所見:横隔膜下にT2WI高信号呈する領域あり、横隔膜下膿瘍として合致する所見である。
その他の画像所見
以下のような画像所見も、横隔膜下膿瘍に伴って認められることがあります。
- 胸水貯留
- 無気肺
- 横隔膜の挙上
- 腹水貯留
- 腸管の拡張
これらの所見は、膿瘍による周囲臓器への影響を反映しており、重症度の評価や合併症の診断に役立ちます。
| 合併所見 | 頻度 |
| 胸水貯留 | 中 |
| 無気肺 | 中 |
| 横隔膜の挙上 | 高 |
| 腹水貯留 | 低 |
| 腸管の拡張 | 低 |
横隔膜下膿瘍の画像所見は、膿瘍の局在や広がり、周囲臓器への影響を反映しています。
各検査の特徴と限界を理解し、患者の状態に応じて適切な検査を選択することが、正確な診断と治療方針の決定につながります。

横隔膜下膿瘍の治療方法と薬、治癒までの期間
横隔膜下膿瘍の治療は、抗菌薬療法と膿瘍ドレナージを中心に行われ、原因疾患の治療を併せて行うことが重要ですが、治癒までには数週間から数ヶ月を要することが多いです。
抗菌薬療法
抗菌薬療法は、横隔膜下膿瘍の治療の基本であり、経験的治療と感受性に基づく治療に分けられます。
経験的治療では、膿瘍の原因として頻度の高い細菌を標的とした広域スペクトラムの抗菌薬が選択されます。一般的には、β-ラクタム系抗菌薬とメトロニダゾールの併用や、カルバペネム系抗菌薬の単剤治療が行われます。
感受性に基づく治療では、膿瘍や血液から分離された原因菌の薬剤感受性結果に基づいて、抗菌薬の選択や変更が行われます。
| 治療法 | 薬剤 |
| 経験的治療 | β-ラクタム系+メトロニダゾール、カルバペネム系 |
| 感受性に基づく治療 | 原因菌に感受性のある抗菌薬 |
膿瘍ドレナージ
膿瘍ドレナージは、膿瘍腔内の膿汁を排出し、感染源を除去するために重要な治療法です。
経皮的ドレナージは、超音波やCTガイド下で行われ、比較的低侵襲な方法です。 カテーテルを膿瘍腔内に留置し、持続的に膿汁を排出することで、膿瘍の縮小と治癒を促進します。
外科的ドレナージは、経皮的ドレナージが困難な場合や、合併症を伴う場合に適応となります。 開腹または腹腔鏡下で膿瘍腔を開放し、洗浄・ドレナージを行います。
原因疾患の治療
横隔膜下膿瘍の根本的な治療には、原因疾患の特定と治療が不可欠です。原因疾患が特定された場合は、それぞれの疾患に応じた治療を並行して行います。
例えば、肝膿瘍が原因の場合は、肝膿瘍に対する抗菌薬治療やドレナージを行います。消化管穿孔が原因の場合は、穿孔部の修復や外科的ドレナージを行います。
原因疾患の適切な治療は、横隔膜下膿瘍の再発予防にも重要な役割を果たします。
| 原因疾患 | 治療法 |
| 肝膿瘍 | 抗菌薬治療、ドレナージ |
| 消化管穿孔 | 穿孔部修復、外科的ドレナージ |
治癒までの期間と予後
横隔膜下膿瘍の治癒までの期間は、膿瘍の大きさや原因疾患、合併症の有無などによって異なります。
一般的には、抗菌薬治療とドレナージを併用した場合、数週間から数ヶ月で治癒することが多いです。ただし、膿瘍が大きい場合や、複数の膿瘍が存在する場合は、治癒までに長期間を要することがあります。
以下のような因子が、治癒までの期間や予後に影響を与える可能性があります。
- 膿瘍の大きさと個数
- 原因疾患の種類と重症度
- 合併症の有無
- 全身状態と免疫能
- 治療の適切性と迅速性
適切な治療が行われた場合、横隔膜下膿瘍の予後は比較的良好ですが、重症例や合併症を伴う場合は、治癒が遷延したり、死亡率が上昇したりすることがあります。
定期的な画像検査や炎症マーカーの評価を行い、治療効果を判定しながら、必要に応じて治療方針を調整することが重要です。

横隔膜下膿瘍の治療に伴う副作用とリスク
横隔膜下膿瘍の治療は、感染制御と臓器機能の回復を目的として行われますが、治療に伴う副作用やリスクを十分に理解し、適切に管理することが重要です。
抗菌薬治療の副作用
横隔膜下膿瘍の治療に用いられる抗菌薬には、以下のような副作用が報告されています。
| 薬剤 | 主な副作用 |
| β-ラクタム系抗菌薬 | アレルギー反応、肝機能障害、腎機能障害、偽膜性大腸炎 |
| メトロニダゾール | 消化器症状(悪心、嘔吐、下痢)、神経症状(めまい、頭痛)、金属味 |
| カルバペネム系抗菌薬 | 肝機能障害、腎機能障害、痙攣、血液障害 |
これらの副作用は、薬剤の種類や投与量、患者の基礎疾患や全身状態によって異なり、重篤な場合は薬剤の中止や変更が必要となることがあります。
また、長期の抗菌薬使用は、薬剤耐性菌の出現や二次感染のリスクを高める可能性があるため、適切な期間の治療が求められます。
膿瘍ドレナージの合併症
経皮的ドレナージや外科的ドレナージは、侵襲的な手技であり、以下のような合併症のリスクがあります。
- 出血
- 臓器損傷(肝臓、脾臓、腸管など)
- 感染の拡大
- カテーテル関連合併症(閉塞、逸脱、損傷など)
- 瘻孔形成
- 再発
これらの合併症は、手技の難易度や患者の全身状態、解剖学的な位置関係などによって発生率が異なりますが、重篤な場合は追加治療や入院期間の延長、予後の悪化につながることがあります。
| 合併症 | リスク |
| 出血 | 低〜中 |
| 臓器損傷 | 低 |
| 感染の拡大 | 中 |
| カテーテル関連合併症 | 中 |
| 瘻孔形成 | 低 |
| 再発 | 中 |
全身状態の悪化と多臓器不全
重症の横隔膜下膿瘍では、感染が周囲組織や血流に波及し、全身状態が急速に悪化することがあります。
敗血症性ショックや急性呼吸窮迫症候群(ARDS)、急性腎障害などの合併症を引き起こし、多臓器不全に至る可能性があります。
特に、高齢者や免疫抑制状態の患者、基礎疾患を有する患者では、重症化のリスクが高く、集中治療を要することがあります。
予後不良因子とリスク
以下のような因子は、横隔膜下膿瘍の予後を悪化させるリスクがあります。
- 高齢
- 免疫抑制状態
- 悪性腫瘍の合併
- 複数の膿瘍の存在
- 膿瘍の大きさ(5cm以上)
- 治療開始の遅れ
- 不適切な抗菌薬選択
- ドレナージ不成功
これらの因子を有する患者では、治療反応性が乏しく、合併症の発生率が高くなる傾向があります。リスク因子を適切に評価し、早期の治療介入と厳重な経過観察が求められます。

再発リスクと予防策
横隔膜下膿瘍は、適切な治療により一旦は治癒しても、一定の確率で再発する可能性があるため、再発リスクを理解し、適切な予防策を講じることが重要です。
再発の頻度と要因
横隔膜下膿瘍の再発頻度は、報告により差がありますが、おおむね10〜30%程度とされています。再発のリスクは、以下のような要因によって増加する可能性があります。
| 再発リスク因子 | 影響度 |
| 不十分なドレナージ | 高 |
| 原因疾患の再燃・再発 | 高 |
| 免疫抑制状態 | 中 |
| 複数の膿瘍 | 中 |
特に、膿瘍の不十分なドレナージや原因疾患の再燃・再発は、再発リスクを大きく上昇させる要因と考えられています。
また、免疫抑制状態や複数の膿瘍の存在も、再発のリスクを高める可能性があります。
再発予防のための治療管理
再発を予防するためには、初回治療における適切な治療管理が不可欠です。膿瘍の完全なドレナージと十分な期間の抗菌薬治療を行い、感染の再燃を防ぐことが重要です。
また、原因疾患の特定と根本的な治療も、再発予防に大きな役割を果たします。
| 治療管理 | 内容 |
| 膿瘍ドレナージ | 完全なドレナージ、適切な留置期間 |
| 抗菌薬治療 | 原因菌に対する十分な期間の治療 |
| 原因疾患の治療 | 感染源の除去、再発防止 |
特に、複雑性膿瘍や難治性の原因疾患を有する患者では、専門医との連携を密にし、長期的な治療管理が求められます。
生活習慣の改善と感染予防
生活習慣の改善と感染予防は、再発リスクの低減に重要な役割を果たします。
以下のような生活習慣の改善が推奨されます。
- 禁煙
- 適度な運動
- バランスの取れた食事
- 適切な体重管理
- 十分な睡眠
また、感染予防のために、以下のような点に注意が必要です。
- 手指衛生の徹底
- 口腔ケアの実践
- 呼吸器感染症の早期受診
- 定期的な健康診断
これらの生活習慣の改善と感染予防は、免疫力の維持・向上と全身状態の改善につながり、再発リスクの低減に寄与します。
定期的な経過観察と早期対応
再発の早期発見と対応は、予後の改善に重要な役割を果たします。治療後は、定期的な経過観察を行い、症状の再出現や画像所見の変化、炎症マーカーの上昇などを評価することが大切です
再発の兆候を認めた場合は、速やかに専門医に相談し、適切な治療を開始することが求められます。
| 経過観察 | 頻度 |
| 症状の評価 | 3ヶ月ごと |
| 画像検査 | 6ヶ月ごと |
| 炎症マーカー | 3〜6ヶ月ごと |
再発リスクが高い患者では、より頻回な経過観察が必要となることがあります。また、患者教育を行い、再発の初期症状を自己評価できるようにすることも重要です。

治療費
横隔膜下膿瘍の治療費は、診断や治療の内容、入院期間などによって大きく異なりますが、一般的に高額になる傾向があります。
初診料と再診料
初診料は医療機関によって差がありますが、通常2,880円~5,380円程度です。 再診料は750円~2,640円程度が一般的です。
| 項目 | 費用 |
| 初診料 | 2,880円~5,380円 |
| 再診料 | 750円~2,640円 |
検査費用
横隔膜下膿瘍の診断には、血液検査、画像検査などが行われ、これらの検査費用は合計で2万円(採血+エコーやレントゲンのみ)から10万円程度(CTやMRI検査まで行った場合)かかることがあります。
治療費用
横隔膜下膿瘍の抗菌薬治療には、入院による長期の治療が必要なため、数万円から数十万円の費用がかかる場合があります。
また、経皮的ドレナージや外科的ドレナージなどの処置が必要な場合、手技料と材料費で108,000円+各種材料費などがかかることもあります。
| 治療 | 費用 |
| 抗菌薬治療 | 点滴手技料970円+薬剤料×日数 |
| 経皮的ドレナージ | 108,000円+各種材料費など |
| 外科的ドレナージ | 106,900円+各種材料費など |
入院費用
横隔膜下膿瘍の治療には、入院治療が必要となることが多く、入院費用は1日あたり数万円から10万円程度かかります。 入院期間が長期化すると、総額で数百万円以上の費用がかかる場合もあります。
なお、保険適応では1割~3割の自己負担となり、多くの場合高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
以上

- 参考にした論文
-
OCHSNER, Alton; GRAVES, Amos M. Subphrenic abscess: an analysis of 3,372 collected and personal cases. Annals of Surgery, 1933, 98.6: 961.
HARLEY, Hugh Rosborough Swanzy. Subphrenic abscess. Thorax, 1949, 4.1: 1.
WOOLER, Geoffrey H. Subphrenic abscess. Thorax, 1956, 11.3: 211.
MOORE, H. Dendy. Subphrenic abscess. Annals of Surgery, 1963, 158.2: 240-248.
OVERHOLT, RICHARD H.; DONCHESS, JOSEPH C. Subphrenic abscess. New England Journal of Medicine, 1935, 213.7: 294-301.
RUSSELL, Thomas H. Subphrenic abscess. Annals of Surgery, 1929, 90.2: 238-242.
GERWIG JR, Walter H.; BLADES, Brian. The Subphrenic Abscess: A Necessary Reevaluation. Annals of Surgery, 1956, 144.3: 356.
WANG, Samuel MS; WILSON, Samuel E. Subphrenic abscess: The new epidemiology. Archives of Surgery, 1977, 112.8: 934-936.
FAXON, Henry H. Subphrenic Abscess: A Report of One Hundred and Eleven Consecutive Operative Cases. New England Journal of Medicine, 1940, 222.8: 289-299.
BROWN JR, Henry P. Subphrenic abscess. Annals of Surgery, 1931, 93.5: 1075-1081.