呼吸器疾患の一種である特発性間質性肺炎(とくはつせいかんしつせいはいえん)とは肺の間質という部分に炎症や線維化が生じる疾患群の総称です。
特発性間質性肺炎は原因が不明で進行性の経過をたどることが多い難病として知られていてIIPsとも表されます。
IIPsでは酸素を取り込む肺胞の周囲に炎症や傷跡(線維化)が発生し、時間とともに呼吸機能が低下していくこともあるのです。
主な症状としては息切れや乾いた咳が徐々に進行していくのが特徴です。
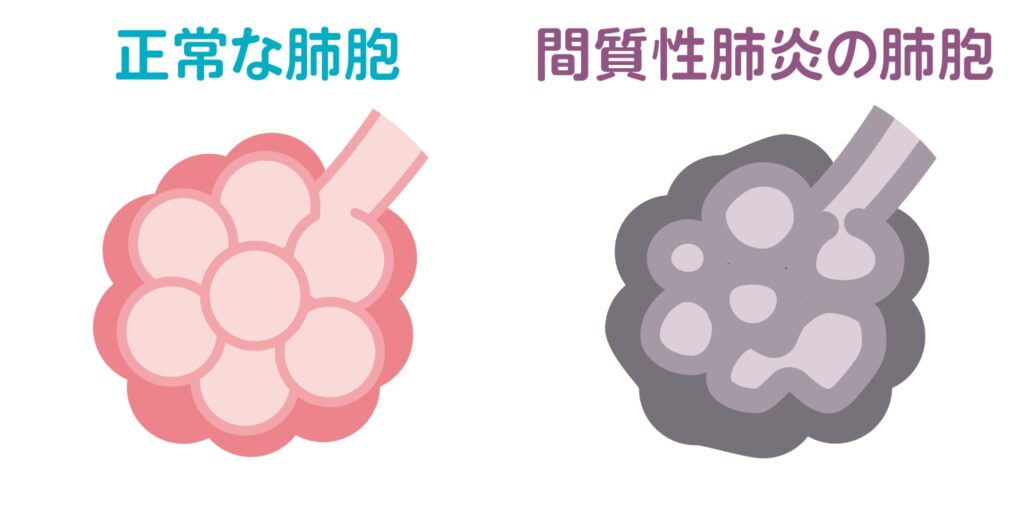
IIPsにおける様々な病型とその特徴
特発性間質性肺炎は複数の病型に分類される複雑な疾患群です。各病型は独特の臨床像や病理学的特徴を持ちます。主要な病型は以下の通りです。
特発性肺線維症(IPF)
特発性肺線維症は特発性間質性肺炎の中で最も頻度が高く、予後不良な病型です。主に高齢者に発症して緩徐に進行する経過を辿ります。
病理学的には通常型間質性肺炎(UIP)パターンを示し、蜂巣肺と呼ばれる変化が見られるのが特徴的です。
| 特徴 | 内容 |
| 好発年齢 | 60歳以上 |
| 進行速度 | 緩徐 |
非特異性間質性肺炎(NSIP)
非特異性間質性肺炎はIPFに次いで頻度が高い病型です。比較的若年者にも発症し、IPFよりも予後が良好です。
病理学的には炎症細胞浸潤と均一な線維化が特徴的で、細胞性NSIPと線維性NSIPに分類されます。
| 特徴 | 内容 |
| 好発年齢 | 40〜50歳代 |
| 予後 | IPFより良好 |
特発性器質化肺炎(COP)
特発性器質化肺炎は亜急性の経過を辿る病型で、器質化肺炎の原因が特定できない場合に診断されます。
病理学的には肺胞腔内や細気管支内に器質化巣(肉芽組織)が形成されるのが特徴です。
| 特徴 | 内容 |
| 好発年齢 | 幅広い(50〜60歳代にピーク) |
| 経過 | 亜急性 |
剥離性間質性肺炎(DIP)
剥離性間質性肺炎は比較的稀な病型で喫煙との関連が強いことが知られています。病理学的には肺胞腔内にマクロファージが多数集積するのが特徴です。
| 特徴 | 内容 | |
| 関連因子 | 喫煙 | |
| 好発年齢 | 40〜50歳代 |
急性間質性肺炎(AIP)
急性間質性肺炎は急速に進行する重症の病型で、数日から数週間の経過で呼吸不全に至ることがあり予後は非常に不良です。
病理学的にはびまん性肺胞傷害(DAD)の像を呈します。
| 特徴 | 内容 |
| 経過 | 急速進行性 |
| 予後 | 極めて不良 |
リンパ球性間質性肺炎(LIP)
リンパ球性間質性肺炎は間質へのリンパ球浸潤を特徴とする稀な病型です。シェーグレン症候群などの自己免疫疾患との関連が指摘されています。
特発性間質性肺炎の各病型は臨床像、画像所見、病理所見などの特徴に基づいて分類されますが、実際の臨床では典型的な特徴を示さない場合もあり総合的な評価が重要です。

主要な症状と病型ごとの特徴
特発性間質性肺炎の症状は病型によって異なる特徴を持ちますが、呼吸困難と咳嗽が共通する主要な症状です。症状の進行速度や随伴症状の有無が、各病型の鑑別に重要な手がかりとなります。
共通する主要症状
特発性間質性肺炎の多くの病型に共通する主要な症状で挙げられるのは次のようなものです。
| 主要症状 | 頻度 |
| 労作時呼吸困難 | 80-90% |
| 乾性咳嗽(からせき) | 70-80% |
| 倦怠感 | 50-60% |
| 体重減少 |
これらの症状は肺の炎症や線維化によって引き起こされます。特に労作時呼吸困難は日常生活に大きな影響を与える重要な症状です。
特発性肺線維症(IPF)の症状
特発性肺線維症は特発性間質性肺炎の中で最も頻度が高い病型で、以下のような症状が特徴として挙げられます。
- 進行性の労作時呼吸困難
- 持続的な乾性咳嗽
- バチ状指(指先が太鼓バチのように膨らむ)
- 捻髪音と呼ばれる特徴的な肺聴診所見
IPFの症状は通常緩徐に進行します。初期には軽度の労作時呼吸困難のみで、咳嗽が目立たないこともあるでしょう。
| IPFの症状進行 | 特徴 |
| 初期 | 軽度の労作時呼吸困難 |
| 中期 | 咳嗽の増悪、日常活動の制限 |
| 後期 | 安静時呼吸困難、低酸素血症 |
非特異性間質性肺炎(NSIP)の症状
NSIPはIPFに次いで頻度が高い病型です。特徴的な症状は以下の通りでIPFと類似していますが、進行がやや緩やかである傾向があります。
- 労作時呼吸困難(IPFよりも軽度の場合が多い)
- 乾性咳嗽
- 微熱
- 関節痛(膠原病関連NSIPの場合)
特発性器質化肺炎(COP)の症状
COPは亜急性の経過を辿る病型で以下のような症状が特徴的です。
- 発熱(38℃前後)
- 咳嗽(乾性または少量の粘液性痰を伴う)
- 労作時呼吸困難
- 体重減少
- 全身倦怠感
このようにCOPの症状は一般的な感冒様症状として始まりますが、数週間で徐々に悪化することが多いでしょう。
急性間質性肺炎(AIP)の症状
AIPは急速に進行する重症の病型で、以下のような急性の症状が特徴的です。
- 急激な呼吸困難の出現と進行
- 高熱
- 頻呼吸
- チアノーゼ
- 乾性咳嗽
AIPの症状は数日から数週間という短期間で急速に悪化して重篤な呼吸不全に至ることがあります。

原因と発症のメカニズム
特発性間質性肺炎の正確な原因は未だ明らかではありません。現段階では原因は単一ではなく、複数の要因が複雑に絡み合って発症に至ると考えられているのです。
遺伝的要因
特発性間質性肺炎の発症には遺伝的素因が関与していることが示唆されています。
特に特発性肺線維症(IPF)では家族性発症の報告があり、次のような特定の遺伝子変異との関連が指摘されているのです。
| 関連遺伝子 | 機能 |
| MUC5B | 粘液産生 |
| TERT/TERC | テロメア維持 |
| SFTPC | 肺サーファクタント産生 |
これらの遺伝子変異は肺の恒常性維持や修復機能に影響を与え、特発性間質性肺炎の発症リスクを高める可能性があります。
環境因子
環境因子も特発性間質性肺炎の発症に重要な役割を果たしていて、特に注目されているのは以下の因子です。
- 喫煙(特にIPF、DIP)
- 職業性粉塵曝露(特にIPF)
- 大気汚染
- ウイルス感染(特にCOP)
これらの環境因子は肺の炎症や酸化ストレスを引き起こし、慢性的な肺傷害を引き起こす可能性があります。
自己免疫機序
非特異性間質性肺炎(NSIP)やリンパ球性間質性肺炎(LIP)などの一部の病型での関与が示唆されているのが自己免疫機序です。
これらの病型では次のような自己抗体の産生や免疫複合体の形成が観察されることがあります。
- 抗核抗体
- リウマトイド因子
- 抗Ro抗体
これらの自己抗体は肺組織を攻撃して慢性的な炎症や線維化を引き起こす可能性があるのです。
酸化ストレスと細胞老化
特発性間質性肺炎、特にIPFでは酸化ストレスと細胞老化が重要な役割を果たしていると考えられています。
肺胞上皮細胞の老化や機能不全が異常な修復過程を引き起こし、線維化につながる可能性があるという考えです。
| 要因 | 影響 |
| 酸化ストレス | DNA損傷、細胞老化促進 |
| テロメア短縮 | 細胞老化、再生能力低下 |
発症メカニズム
特発性間質性肺炎の発症メカニズムは複雑で多段階的なプロセスを経ると考えられています。以下のような過程を辿るのが一般的です。
- 遺伝的素因を持つ個体が環境因子に曝露
- 肺胞上皮細胞の傷害と異常な修復反応の開始
- 炎症性サイトカインやケモカインの放出
- 線維芽細胞の活性化と筋線維芽細胞への分化
- 細胞外マトリックスの過剰産生と蓄積
- 肺の構造破壊と線維化の進行
このプロセスは各病型によって異なる特徴を持ち、最終的に特徴的な病理像を形成します。

診察と診断:多面的なアプローチの大切さ
IIPsの診察と診断は複数の方法を組み合わせた多面的なアプローチが欠かせません。
詳細な病歴聴取
診断の第一歩は患者さんへの詳細な病歴聴取です。特に以下の点に注目して問診を行います。
- 呼吸困難や咳嗽の経過
- 職業歴(粉塵曝露など)
- 喫煙歴
- 薬剤使用歴
- 家族歴
身体診察
問診の次は特に以下の点に注意を払いながら綿密な身体診察を行います。
- 呼吸音(捻髪音の有無)
- チアノーゼの有無
- ばち状指の有無
- 全身状態(体重減少など)
捻髪音は特発性肺線維症(IPF)に特徴的な所見です。
画像診断
画像診断は特発性間質性肺炎の診断に欠かせません。主に以下の検査が用いられます。
- 胸部X線検査
- 高分解能CT(HRCT)
病変の分布や性状を詳細に評価できるのでHRCTは特に重要です。
| 病型 | HRCT所見 |
| IPF | 蜂巣肺、牽引性気管支拡張 |
| NSIP | すりガラス影、網状影 |
| COP | 多発性浸潤影、結節影 |
肺機能検査
肺機能検査は疾患の重症度評価や経過観察、予後予測に有用で、主に以下の項目を測定します。
- 肺活量(VC)
- 拡散能(DLCO)
- 6分間歩行試験
血液検査
炎症マーカーや自己抗体の測定を行う血液検査での主な検査項目は次の通りです。
- KL-6
- SP-D
- 抗核抗体
- リウマトイド因子
| 検査項目 | 意義 |
| KL-6 | 間質性肺炎の活動性評価 |
| SP-D | 肺胞上皮細胞障害の評価 |
気管支鏡検査と生検
確定診断には気管支鏡検査による気管支肺胞洗浄(BAL)や経気管支肺生検(TBLB)が行われることがあります。また、外科的肺生検が必要になる場合もあるのです。
病理診断は、以下の点を評価します。
- 炎症細胞浸潤の程度と種類
- 線維化の程度と分布
- 肉芽腫の有無


画像所見:各病型の特徴と鑑別
特発性間質性肺炎の画像所見は各病型によって特徴的なパターンを示します。
高分解能CT(HRCT)が診断には不可欠ですが、非典型的な所見を呈する場合や複数の病型の特徴が混在する場合もあるので注意が必要です。
特発性肺線維症(IPF)の画像所見
上記のようにIPFは最も頻度が高く予後不良な病型です。HRCTでは以下の特徴的な所見が見られます。
- 下肺野の胸膜直下に蜂巣肺(小嚢胞の重なり合いによる蜂の巣状変化)が多発
- 周囲に牽引性気管支拡張を伴う
- すりガラス陰影は一部に見られる
網状影と蜂巣肺が主体で、蜂巣肺の有無が診断の決め手です。
| 所見 | 特徴 |
| 蜂巣肺 | 末梢・下葉優位 |
| 牽引性気管支拡張 | 線維化を反映 |
これらの所見は通常型間質性肺炎(UIP)パターンと呼ばれ、IPFの診断に重要です。
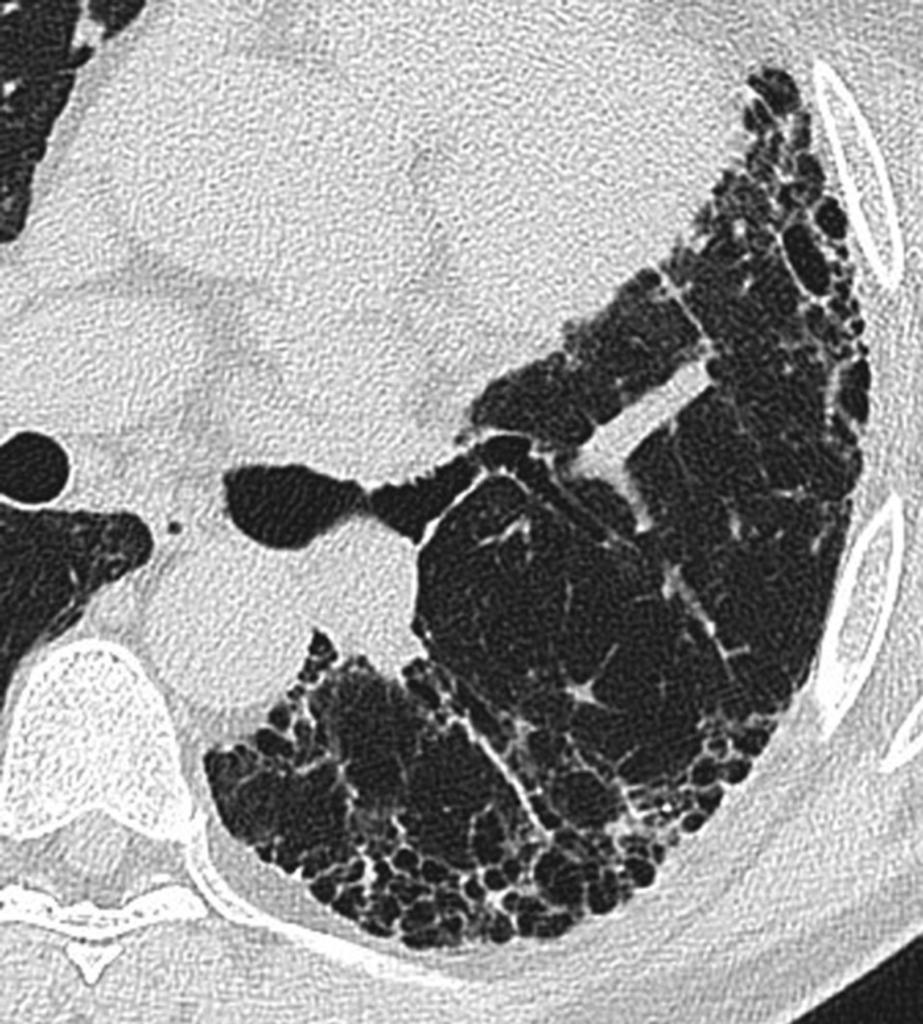
所見:末梢に蜂巣肺が認められ、下葉で最も顕著である。そして、牽引性気管支拡張および散在性の末梢網状影・すりガラス影が散見される。IPFの典型所見である。
非特異性間質性肺炎(NSIP)の画像所見
NSIPはIPFに次いで頻度が高い病型で、HRCTでは以下の所見が特徴的です。
- 広範なすりガラス影と細かい網状影が主体
- 両側下肺野を中心に均一に分布
NSIPでは、蜂巣肺の所見は通常見られません。
| 所見 | IPFとの違い |
| すりガラス影 | より広範囲 |
| 蜂巣肺 | 通常認めない |
| 網状影 | IPFほど顕著ではない |
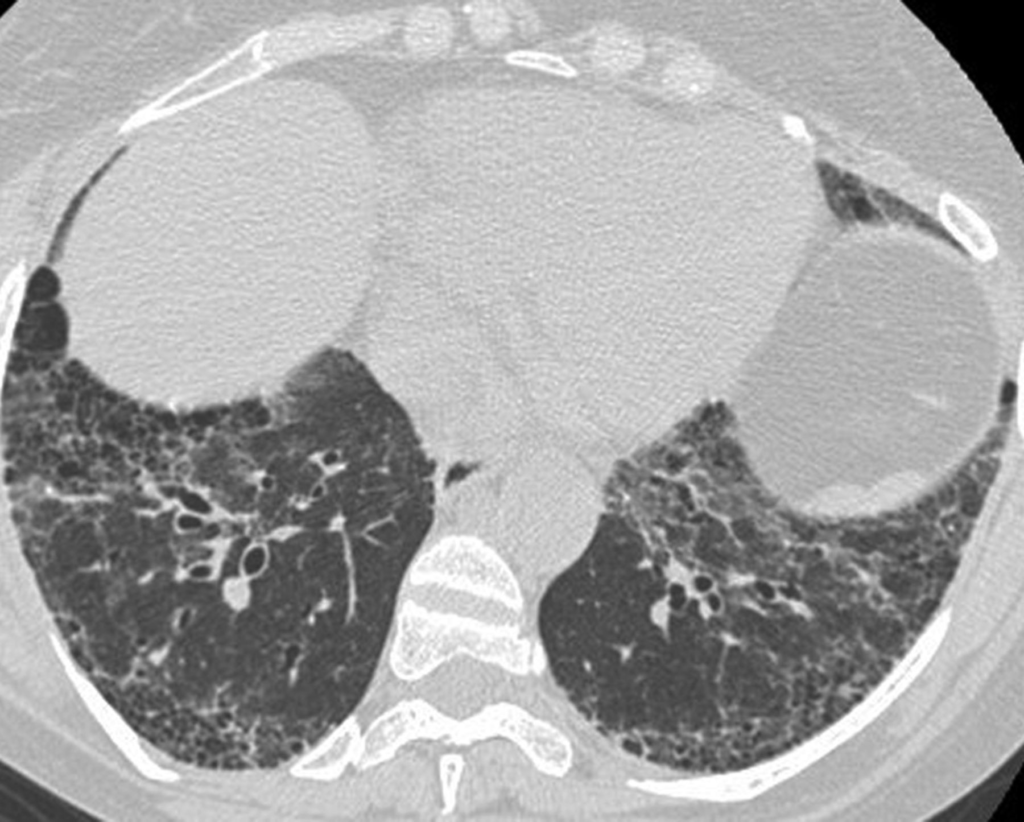
所見:両肺にすりガラス影、気管支拡張、網状影が散見され、一部線維化も認められるが時相の一致あり、fibrosing typeのNSIPとして説明可能な所見である。
特発性器質化肺炎(COP)の画像所見
COPは亜急性の経過をたどる病型で、HRCTでは以下の所見が見られます。
- 両側肺に地図状・斑状の肺胞性陰影(浸潤影)や結節状陰影が多発
- 数週間~数ヶ月で陰影の出現と消退を繰り返す
- 気管支周囲の陰影や気管支血管束肥厚を伴うこともある
これらの所見はしばしば遊走性(移動性)であり、そうした肺炎様陰影が特徴的です。
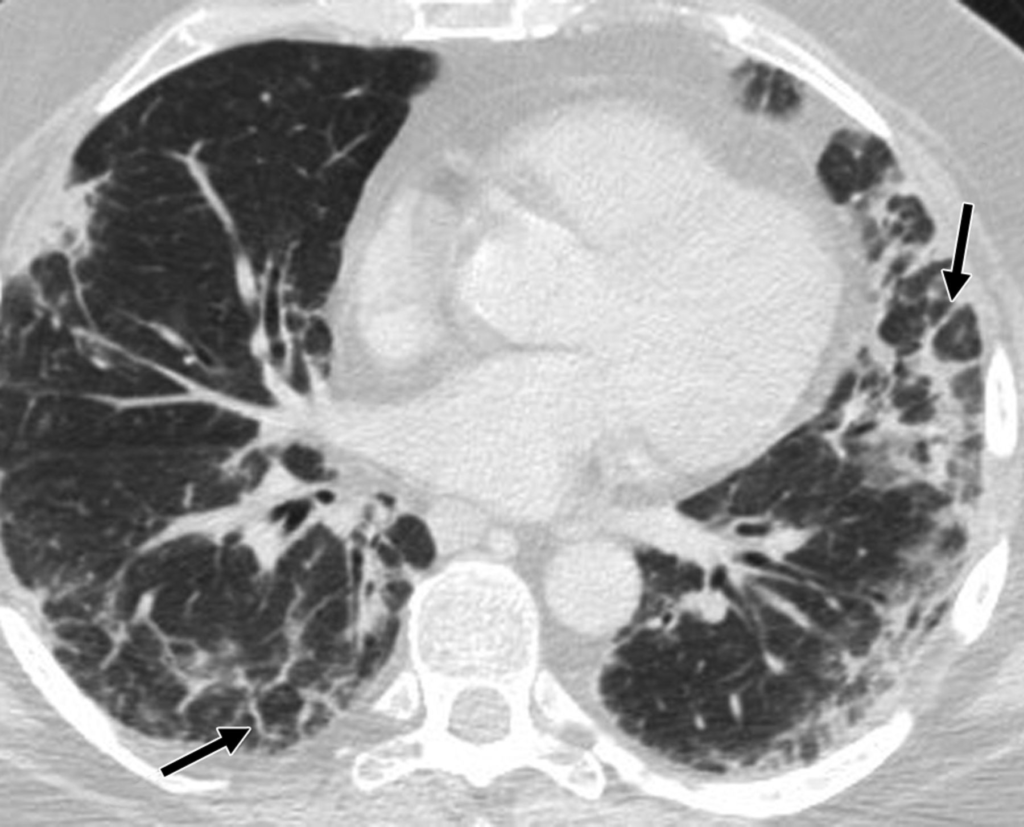
所見:中葉・舌区・両下葉に末梢優位の浸潤影・区域性のすりガラス影・網状影・気管支壁肥厚/拡張が散見される。生検にて特発性器質化肺炎と診断された症例である。
剥離性間質性肺炎(DIP)の画像所見
DIPは喫煙との関連が強い病型で、HRCTでは次のような所見が特徴的です。
- 両側肺の末梢部・下葉にびまん性の淡いすりガラス陰影
- ごく小さな嚢胞(微細な蜂巣状影)を伴うこともある
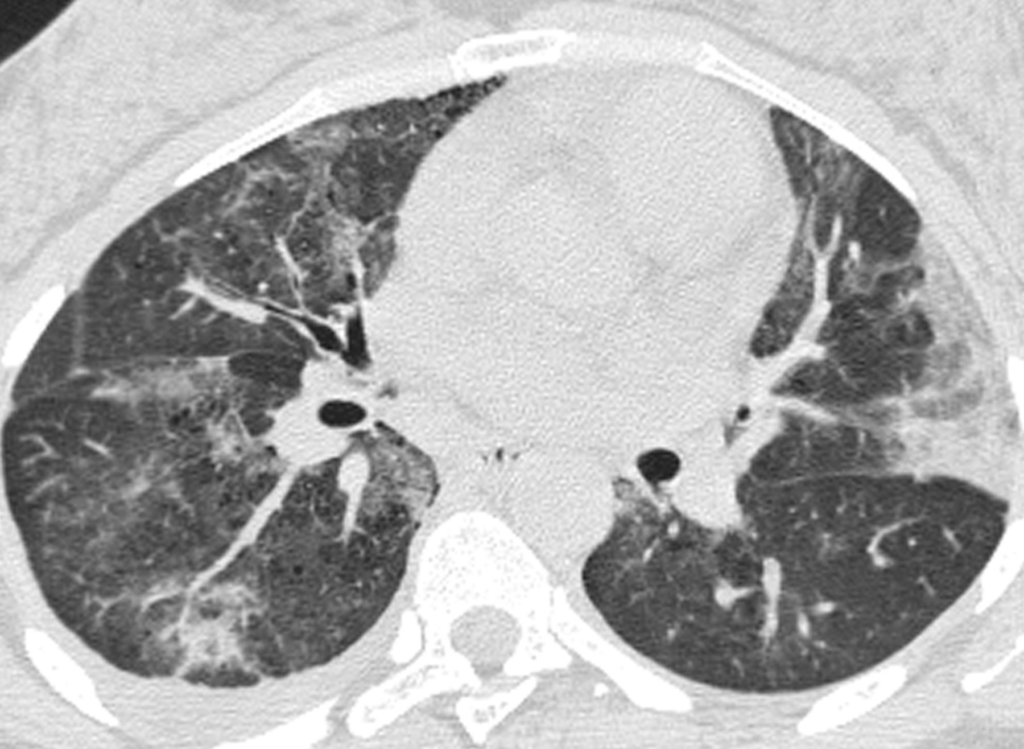
所見:両肺に斑状のすりガラス影~浸潤影を散見し、末梢優位に認められる。下葉の気管支壁肥厚や一部に嚢胞性病変あり、DIPとして合致する所見である。
急性間質性肺炎(AIP)の画像所見
AIPは急速に進行する重症の病型で、HRCTでは以下の所見が見られます。
- 両側肺に広範囲のすりガラス影や浸潤影
- 急速に進行し、線維化像(蜂巣肺)は通常認めない
- 陰影は左右対称かつ下肺優位で現れる傾向
AIPの画像所見と類似しているのは急性呼吸窮迫症候群(ARDS)です。
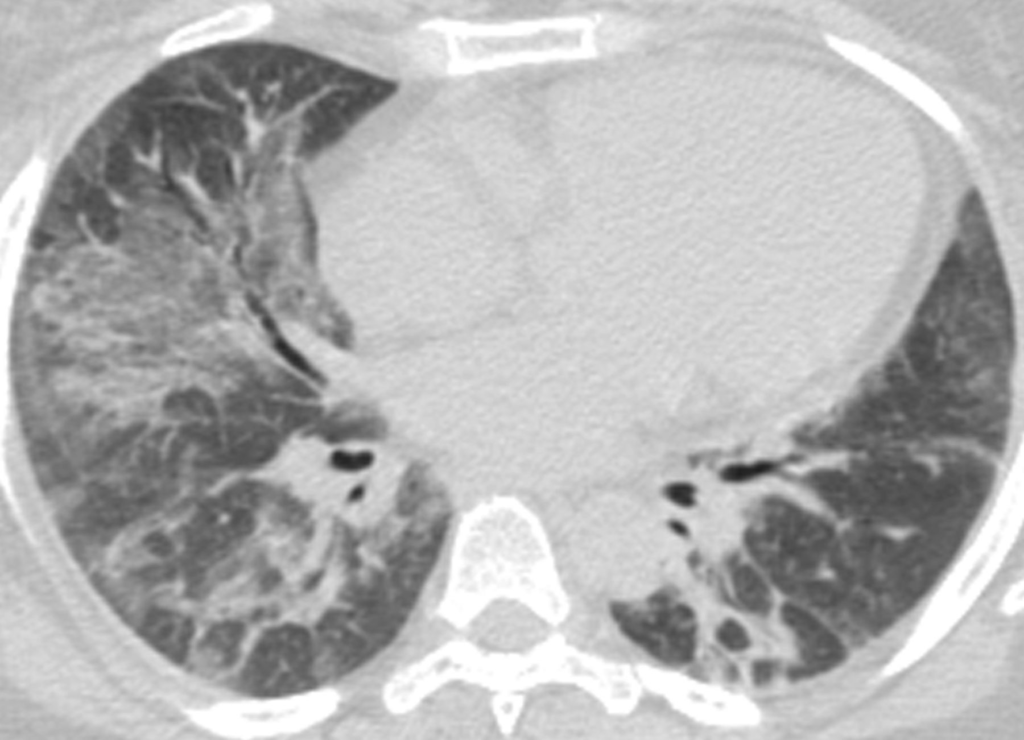
所見:両側性かつ非対称性に分布するすりガラス影が認められ、左下葉では区域性の浸潤影を認める。DAD(diffuse alveolar damage)の初期像として説明可能である。DADの増殖相および線維化相で見られる構造の乱れ、牽引性気管支拡張、および蜂巣状変化は認めない。
リンパ球性間質性肺炎(LIP)の画像所見
LIPは比較的稀な病型で、HRCTでは以下の所見が特徴的です。
- 両側びまん性の小結節影と多数の薄壁嚢胞(1~3cm大)が混在
- 下肺野優位に薄い壁の嚢胞性病変が多数出現
- 小葉中心性の粒状影(リンパ球集積による結節)を伴う
これらの所見は以下のような分布を示します。
- びまん性
- 両側性
- 下葉優位
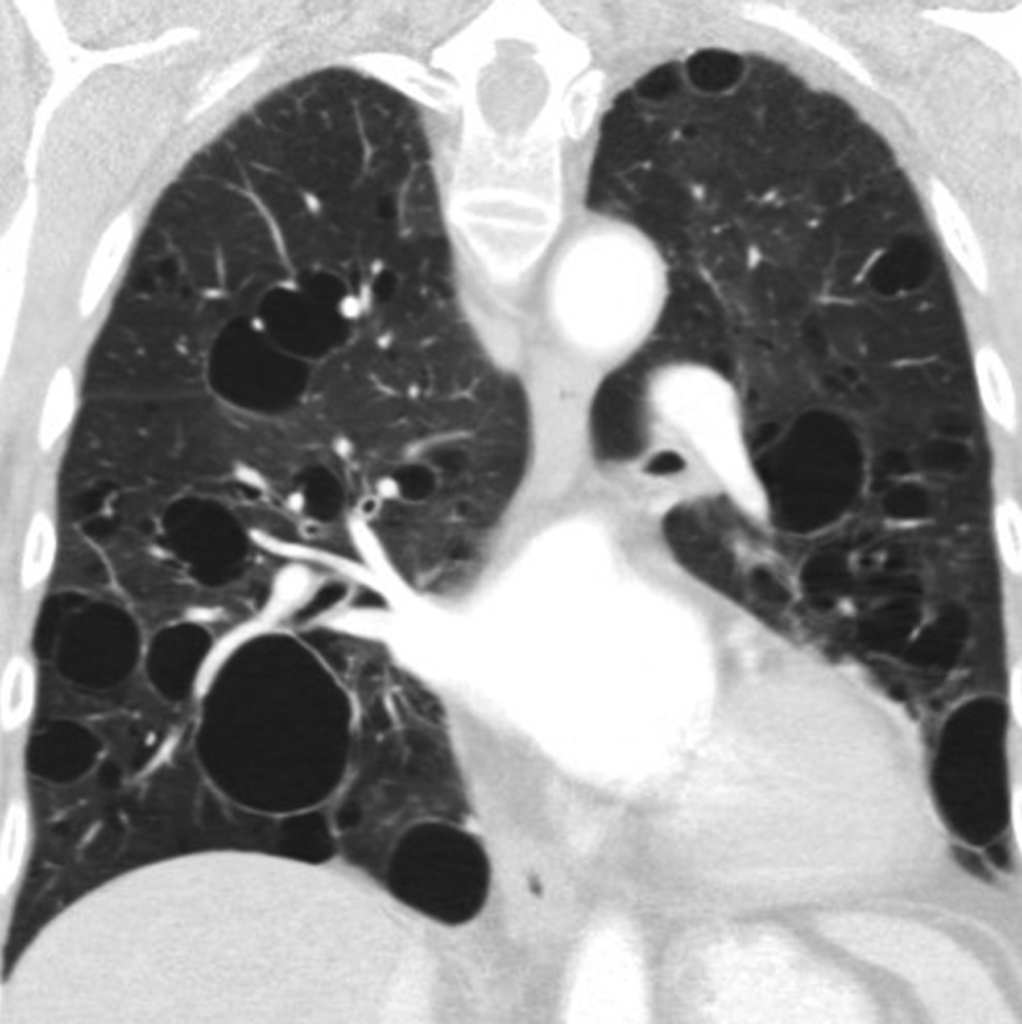
所見:下葉優位に、びまん性薄壁嚢胞を両肺に散見し、LIPの所見として説明可能である。
以下、IIPsの画像所見のまとめです。
| 疾患 | 分布 | 主なCT所見 | 蜂巣肺 | すりガラス影 | その他特徴 |
|---|---|---|---|---|---|
| UIP (IPF) | 胸膜直下・ 肺底部優位 | 多発的な蜂巣肺と牽引性気管支拡張 | +++ | 少量 | 網状影主体 |
| NSIP | 両側下肺を中心に均一分布 | 広範なすりガラス陰影と細かい網状影 | – | +++ | 軽度の牽引性気管支拡張 |
| COP (BOOP) | 両側末梢優位 | 遊走性の肺胞性浸潤影(結節状~斑状陰影) | – | + | Reversed halo sign |
| DIP | 両側末梢下肺優位 | びまん性すりガラス陰影 | –/± | +++ | 小嚢胞様変化 |
| AIP | 両側びまん性下肺優位 | 広範なすりガラス陰影と浸潤影(ARDS様) | – | +++ | 急速進行性 |
| LIP | 両側びまん性下肺優位 | 小葉中心性粒状影と薄壁嚢胞 | – | ++ | 薄壁嚢胞多発 |
記号:+++…高度に認める,+…認める,±…稀に認める,–…ほとんど認めない

治療法と経過
特発性間質性肺炎の治療は病型によって異なるアプローチが必要です。
治癒までの期間も病型により様々ですが、多くの場合長期の治療が必要となります。完治は難しいものの、適切な治療により症状の改善や進行の抑制が期待できるでしょう。
特発性肺線維症(IPF)の治療
IPFの治療は抗線維化薬が中心となり、これらの薬剤は肺の線維化進行を抑制する効果があります。
具体的な薬剤は以下の通りです。
- ピルフェニドン
- ニンテダニブ
IPFの治療期間は長期にわたり通常は生涯継続します。完全な治癒は困難ですが、薬物療法により進行を遅らせることが可能です。
非特異性間質性肺炎(NSIP)の治療
NSIPの治療はステロイド療法が基本です。重症例では免疫抑制剤を併用することもあります。
- プレドニゾロン(ステロイド)
- シクロホスファミド(免疫抑制剤)
- アザチオプリン(免疫抑制剤)
NSIPは比較的治療反応性が良好で、6ヶ月から1年程度の治療で症状の改善が見られることが多いです。
特発性器質化肺炎(COP)の治療
COPの治療もステロイド療法が中心となります。以下のような治療スケジュールが一般的です。
| 治療期間 | プレドニゾロン用量 |
| 初期 | 0.5-1mg/kg/日 |
| 3-6ヶ月後 | 10-15mg/日 |
| 6-12ヶ月後 | 5-10mg/日 |
COPは治療反応性が良好で、多くの場合は3-6ヶ月程度で症状の改善が見られるでしょう。
剥離性間質性肺炎(DIP)の治療
DIPの治療は何よりも喫煙の中止が重要です。その上でステロイド療法を行い、治療期間は通常6-12ヶ月程度を要します。
急性間質性肺炎(AIP)の治療
AIPは急速に進行する重症の病型であり、迅速な治療介入が必要です。高用量ステロイド療法を基本に以下のような治療を行います。
- メチルプレドニゾロンのパルス療法(1000mg/日、3日間)
- その後プレドニゾロン 1mg/kg/日で継続
AIPの予後は不良ですが、早期の治療開始により改善する場合もあります。治療期間は個々の症例により異なりますが、長期の経過観察が必要です。
リンパ球性間質性肺炎(LIP)の治療
LIPの治療もステロイド療法が中心となります。治療反応性は様々で、個々の症例に応じて治療期間を決定しますが、6-12ヶ月程度が一般的です。

IIPsの治療に伴う副作用とリスク
特発性間質性肺炎の治療は疾患の進行抑制に効果がある一方で、様々な副作用やリスクを伴います。
これらの副作用は患者さんの生活の質に大きな影響を与える可能性があるため、十分な理解と対策が重要です。
ステロイド療法の副作用
ステロイド療法は多くの病型で中心的な治療法ですが、長期使用に伴う副作用が問題となります。主な副作用には以下の通りです。
| 副作用 | 発生頻度 |
| 骨粗鬆症 | 30-50% |
| 糖尿病 | 10-20% |
| 消化性潰瘍 | 5-10% |
| 白内障 | 10%未満 |
これらの副作用はステロイドの用量や使用期間に応じて発生リスクが高まります。
免疫抑制剤の副作用
非特異性間質性肺炎(NSIP)などの治療で使用される免疫抑制剤にも、重大な副作用が報告されているのです。
- 骨髄抑制
- 肝機能障害
- 悪性腫瘍のリスク増加
- 不妊
免疫抑制剤の使用に際しては定期的な血液検査や肝機能検査が欠かせません。
抗線維化薬の副作用
特発性肺線維症(IPF)の治療で使用される抗線維化薬で考慮すべき副作用は次の通りです。
ピルフェニドン:
- 光線過敏症
- 消化器症状(悪心、食欲不振)
- 肝機能障害
ニンテダニブ:
- 下痢
- 悪心・嘔吐
- 肝機能障害
特にニンテダニブの副作用として下痢を発症する患者さんは60-7-%にも及び、日常生活に支障をきたすことがあります。
治療に伴う感染リスク
ステロイドや免疫抑制剤の使用により高まるリスクは感染症で、特に注意が必要な感染症は以下の通りです。
- 肺炎
- 帯状疱疹
- ニューモシスチス肺炎
- 結核の再活性化
これらの感染症は時に重篤化する可能性があるため予防と早期発見が大切になります。
薬物相互作用のリスク
IIPsの治療では複数の薬剤を併用することが多く、薬物相互作用のリスクが生じることも少なくありません。
例えばステロイドと非ステロイド性抗炎症薬(NSAIDs)の併用は、消化性潰瘍のリスクを高めます。

再発リスクと予防方法:各病型に応じたアプローチ
特発性肺線維症(IPF)の再発リスクと予防
IPFは進行性の経過をたどるため厳密な意味での「再発」は少ないですが、急性増悪のリスクがあります。予防のためには以下の点に注意が必要です。
- 禁煙
- 感染予防
- 定期的な肺機能検査
| 急性増悪のリスク因子 | 予防策 |
| 喫煙 | 完全な禁煙 |
| 感染症 | ワクチン接種、手洗い |
非特異性間質性肺炎(NSIP)の再発予防
NSIPは比較的予後が良好ですが、再発のリスクがあります。再発予防には以下が重要です。
- 定期的な経過観察
- 環境因子の除去(職業性曝露など)
- 免疫抑制剤の適切な使用
| 再発のリスク因子 | 頻度 |
| 治療中断 | 20-30% |
| 環境因子の持続 | 10-20% |
特発性器質化肺炎(COP)の再発と対策
COPは再発率が比較的高い病型ですが、再発予防のためには以下の対策が効果的です。
- 長期的な経過観察
- 緩徐なステロイド減量
- 感染症の予防
再発時にはステロイド増量や免疫抑制剤の追加が必要となることがあります。
剥離性間質性肺炎(DIP)の再発予防
DIPの再発予防には喫煙の完全な中止が最も重要です。また、以下の点にも注意が必要となります。
- 職業性粉塵曝露の回避
- 定期的な胸部画像検査
| 予防策 | 効果 |
| 禁煙 | 再発リスク50-70%減少 |
| 粉塵曝露回避 | 再発リスク30-50%減少 |
急性間質性肺炎(AIP)の再発リスク
AIPは急性の経過をたどる重症の病型であり生存例では再発のリスクがあります。予防のためには以下が重要です。
- 厳重な経過観察
- 感染症の予防
- 肺機能の定期的評価
AIPの再発は致命的となる可能性があるため、わずかな症状変化でも迅速な対応が不可欠となります。
リンパ球性間質性肺炎(LIP)の再発予防
LIPの再発予防には基礎疾患の管理が重要で、特に以下の点に注意が必要です。
- 自己免疫疾患の適切な管理
- 定期的な胸部画像検査
- 感染症の予防

治療にかかる費用
特発性間質性肺炎の治療費は病状や治療内容によって大きく異なりますが、長期的な治療が必要となるため、経済的な負担は少なくありません。
初診料と再診料
初診料は2,910円~5,410円程度、再診料は750円~2,660円程度が一般的です。
| 診療内容 | 費用 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 1750円~2,660円 |
検査費
IIPsの診断や経過観察に必要な検査には血液検査、画像検査、肺機能検査などがあり、それぞれ数千円から数万円の費用がかかります。
| 検査項目 | 費用 |
| 血液検査 | 4,200円(血液一般+生化学5-7項目の場合)+1,080円(KL-6)+判断料など |
| 胸部CT | 14,700円~20,700円 |
| 肺機能検査 | 52,30円~5,700円 |
処置費
ステロイドパルス療法などの処置は、ステロイドパルス(10,296円)+40円/日(プレドニン40mg/日)の費用が目安です。
入院費
特発性間質性肺炎の治療では病状に応じて入院治療が必要となることがあります。入院費は1日あたり1万円から3万円程度となるでしょう。
詳しく述べると、日本の入院費計算方法は、DPC(診断群分類包括評価)システムを使用しています。
DPCシステムは、病名や治療内容に基づいて入院費を計算する方法です。以前の「出来高」方式と異なり、多くの診療行為が1日あたりの定額に含まれます。
主な特徴:
- 約1,400の診断群に分類
- 1日あたりの定額制
- 一部の治療は従来通りの出来高計算
表:DPC計算に含まれる項目と出来高計算項目
| DPC(1日あたりの定額に含まれる項目) | 出来高計算項目 |
| 投薬 | 手術 |
| 注射 | リハビリ |
| 検査 | 特定の処置 |
| 画像診断 | (投薬、検査、画像診断、処置等でも、一部出来高計算されるものがあります。) |
| 入院基本料 | |
計算式は下記の通りです。
「1日あたりの金額」×「入院日数」×「医療機関別係数※」+「出来高計算分」
例えば、14日間入院とした場合は下記の通りとなります。
DPC名: 間質性肺炎 手術処置等1なし 手術処置等2-1あり
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥460,740 +出来高計算分
保険適用となると1割~3割の自己負担であり、高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
なお、上記値段は2024年6月時点のものであり、最新の値段を適宜ご確認ください。
以上





