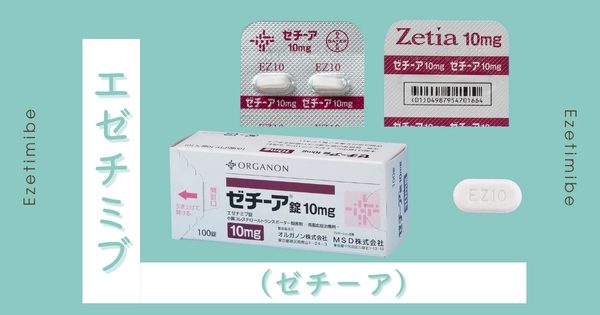
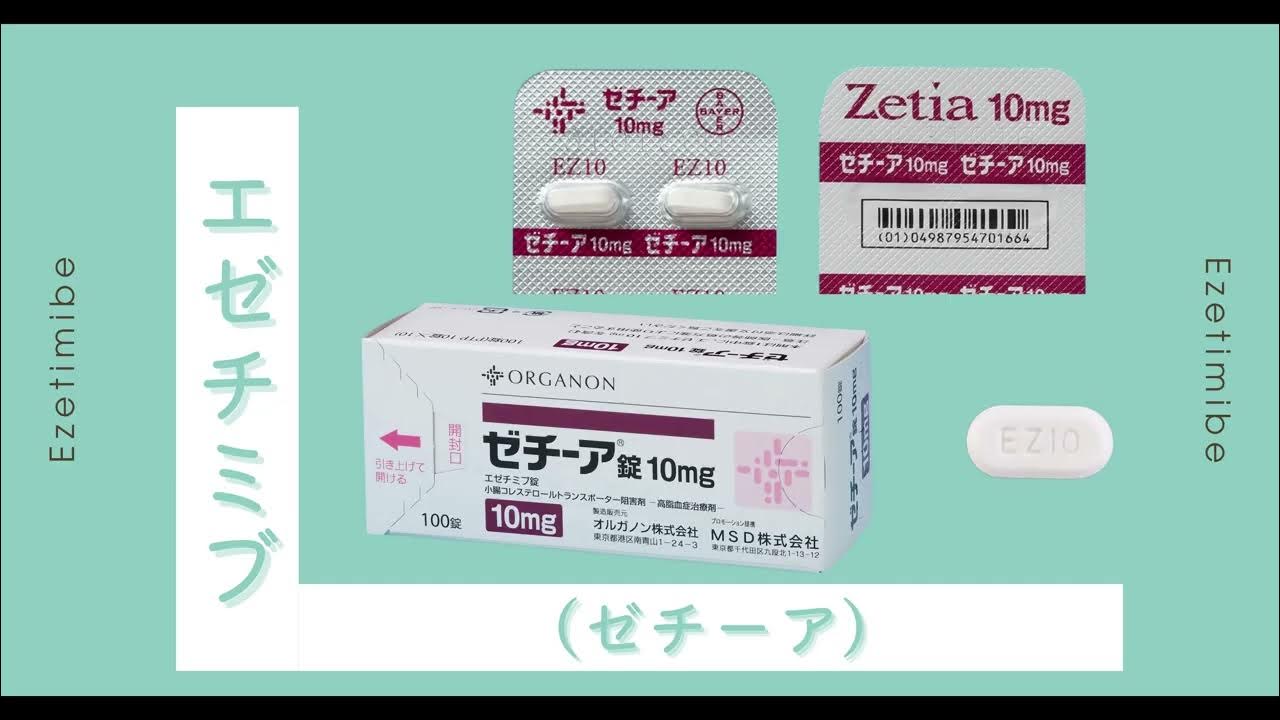
エゼチミブ(ゼチーア)とは、コレステロールの吸収を抑える作用を持つ薬剤です。
この薬は小腸に存在する特定のタンパク質の働きを阻害して食事からのコレステロールの取り込みを減少させます。
その結果、血液中のコレステロール値が低下して心血管疾患のリスクを軽減することが期待されています。
エゼチミブは特に高コレステロール血症の患者さんにとって重要な選択肢となる可能性があります。
この薬剤は他の治療薬とは異なるメカニズムで作用して患者さんの健康をサポートします。
使用にあたっては、医師の指導のもとでの服用が求められます。

神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
エゼチミブの有効成分と作用機序、効果
エゼチミブ(ゼチーア)はコレステロールの吸収を抑える薬剤です。
本稿ではエゼチミブの有効成分や作用機序、効果について詳しく述べます。
エゼチミブの理解を深めることで、より良い健康管理に役立てていただければ幸いです。
有効成分
エゼチミブ(ゼチーア)の有効成分はエゼチミブそのものであり、これはコレステロールの吸収を抑える薬剤です。
この成分は小腸におけるコレステロールの吸収を選択的に阻害します。
具体的には腸内のコレステロールトランスポーター(NPC1L1)に結合し、その機能を妨げることで食事から摂取したコレステロールが体内に取り込まれるのを防ぎます。
エゼチミブは他のコレステロール低下薬とは異なるメカニズムで作用するため、併用することで相乗効果が期待できます。
| 有効成分 | 作用 |
|---|---|
| エゼチミブ | コレステロール吸収抑制 |
作用機序
エゼチミブの作用機序は小腸におけるコレステロールの吸収を阻害することにあります。
具体的には小腸の刷子縁膜に存在するコレステロールトランスポーターに結合します。
このトランスポーターは食事由来のコレステロールを小腸から血液中に取り込む役割を果たしています。
エゼチミブがこのトランスポーターの働きを阻害することでコレステロールの吸収が減少します。
その結果、血液中のLDLコレステロールや総コレステロールの濃度が低下します。
エゼチミブは胆汁酸の排出には影響を与えないため、脂溶性ビタミンの吸収を妨げることはありません。
| 作用機序 | 説明 |
|---|---|
| コレステロールトランスポーター阻害 | 小腸でのコレステロール吸収を抑制 |
効果
エゼチミブの主な効果は血中のコレステロール値を低下させることです。
臨床試験ではエゼチミブを服用することでLDLコレステロールが平均18.1%低下したとの報告があります。
また、総コレステロールも12.8%低下し、トリグリセリド(中性脂肪)も2.2%減少することが確認されています。
これにより、心血管疾患のリスクを軽減することが期待されます。
| 効果 | 減少率 |
|---|---|
| LDLコレステロール | 18.1% |
| 総コレステロール | 12.8% |
| トリグリセリド | 2.2% |
使用にあたっては医師の指導のもとでの服用が求められます。
併用療法の重要性
エゼチミブは他のコレステロール低下薬と併用することで、より効果的にコレステロールを管理できます。
特にスタチン系薬剤との併用は相乗効果を生むことが多いです。
この併用療法によってLDLコレステロールのさらなる低下が期待でき、心血管疾患の予防に寄与します。
- エゼチミブはスタチン系薬剤と併用することで効果が向上
- 併用療法は特に治療効果が不十分な患者に有効
- エゼチミブ単独でも効果があるが、併用することでより良い結果が得られる

ゼチーアの使用方法と注意点
エゼチミブは小腸でのコレステロール吸収を選択的に阻害する薬剤として高コレステロール血症の治療に広く使用されています。
本剤は単独使用の他にスタチン系薬剤との併用によって血中コレステロール値を顕著に低下させる特徴を持ちます。
服用方法の基本
エゼチミブの標準投与量は1日1回10mgであり、食事の摂取状況に関わらず服用することができます。
臨床研究によると、朝食時の服用では24時間にわたって安定した血中濃度を維持することが示されています。
空腹時や食後のいずれのタイミングでも服用が可能ですが、服用忘れを防ぐためには生活リズムに合わせた一定の時間帯に服用することが推奨されます。
| 服用タイミング | 特徴 | 推奨される患者層 |
|---|---|---|
| 朝食時 | 一日の始まりに習慣化 | 規則的な生活の方 |
| 夕食時 | 夜間の効果持続 | 夜間の活動が多い方 |
| 食間 | 食事の影響を受けない | 不規則な食事の方 |
服用を忘れた際の対応としては気づいた時点での服用を基本とします。
ただ、次回服用時間までの間隔が12時間未満の場合は、その回の服用をスキップして次回から通常のスケジュールに戻ることを推奨します。
併用薬との関係性
エゼチミブは作用機序の異なる高脂血症治療薬と併用することで、より効果的なコレステロール低下作用を発揮します。
特にスタチン系薬剤との併用ではLDLコレステロールの合成抑制と吸収阻害という異なるメカニズムが相乗的に働きます。
| 併用薬の種類 | 期待される効果 | 併用時の注意点 |
|---|---|---|
| スタチン系 | LDL-C低下60-70% | 肝機能モニタリング |
| フィブラート系 | TG低下40-50% | 腎機能確認 |
| レジン系 | TC低下30-40% | 投与間隔の確保 |
2019年のJournal of Clinical Lipidologyの研究では、エゼチミブとアトルバスタチンの併用により、LDLコレステロール値が単独療法と比較して平均23%追加低下したことが報告されています。
服用中の生活習慣
薬剤の効果を最大限に引き出すためには以下のような生活習慣の改善が必要とされます。
・週3回以上、30分以上の有酸素運動(速歩、水泳、自転車など)
・総摂取カロリーの25%以下の脂質摂取制限
・1日3食の規則的な食事
・適正体重の維持(BMI 18.5-24.9)
・禁煙と節酒(アルコール摂取は25g/日以下)
| 運動強度 | 目標心拍数 | 推奨時間 |
|---|---|---|
| 軽度 | 100-120/分 | 60分/回 |
| 中等度 | 120-140/分 | 30分/回 |
| 高度 | 140-160/分 | 20分/回 |
服用期間と経過観察
エゼチミブによる治療効果は服用開始から2週間程度で現れ始めます。
そして服用開始から6週間程度で最大効果に達することが臨床試験で確認されています。
長期的な治療効果を維持するためには定期的な血液検査による数値の確認が不可欠となります。
医療機関での経過観察では主にLDLコレステロール値、HDLコレステロール値、中性脂肪値などの包括的な脂質プロファイルを評価します。
これらの検査値に基づいて投与量の調整や併用薬の検討を行います。
| 検査項目 | 目標値 | 確認頻度 |
|---|---|---|
| 総コレステロール | 200mg/dL未満 | 3ヶ月毎 |
| LDLコレステロール | 120mg/dL未満 | 3ヶ月毎 |
| 肝機能(AST/ALT) | 基準値内 | 6ヶ月毎 |
治療の継続期間は患者さんの年齢、合併症の有無、生活習慣の改善状況などを総合的に判断して決定します。
多くの場合で高コレステロール血症は慢性的な病態であるため長期的な服用継続が望まれます。
特別な状況での注意点
妊娠可能年齢の女性に対しては服用開始前に妊娠検査を実施し、服用中は確実な避妊が求められます。
妊娠が判明した場合は直ちに服用を中止して医師に相談する必要があります。
高齢者における投与では加齢に伴う生理機能の低下を考慮して以下の点に特に注意を払います。
・腎機能の定期的なモニタリング
・併用薬との相互作用の確認
・転倒リスクの評価
・服薬アドヒアランスの確認
| 年齢層 | 注意すべき点 | モニタリング頻度 |
|---|---|---|
| 65-74歳 | 腎機能低下 | 6ヶ月毎 |
| 75-84歳 | 薬物相互作用 | 4ヶ月毎 |
| 85歳以上 | 転倒リスク | 3ヶ月毎 |
肝機能障害を有する患者さんでは投与開始前に肝機能検査を実施し、Child-Pugh分類に応じて投与量を調整することがあります。
また、投与中は定期的な肝機能検査を行い、異常が認められた場合は投与を中止するなどの適切な対応が必要となります。
エゼチミブの治療効果を最大限に引き出して安全に服用を継続するためには以下が求められます。
・医師による定期的な診察
・患者さん自身による服薬管理
・生活習慣の改善
上記の三位一体となって機能することが求められます。

適応対象となる患者様
エゼチミブはコレステロール吸収を選択的に阻害する薬剤として、様々な脂質異常症の治療に用いられています。
主たる適応は原発性高コレステロール血症、家族性高コレステロール血症、およびホモ接合体性シトステロール血症です。
原発性高コレステロール血症の患者様
原発性高コレステロール血症は、遺伝的背景と環境因子の相互作用により発症する代表的な脂質代謝異常症です。
日本動脈硬化学会のガイドラインによると、LDLコレステロール値が140mg/dL以上、または総コレステロール値が220mg/dL以上の状態が3ヶ月以上持続する場合に診断が確定します。
| 冠動脈疾患リスク | LDL-C管理目標値 | 総コレステロール目標値 |
|---|---|---|
| 二次予防 | 100mg/dL未満 | 180mg/dL未満 |
| 高リスク | 120mg/dL未満 | 200mg/dL未満 |
| 中等度リスク | 140mg/dL未満 | 220mg/dL未満 |
特に注目すべき患者群としては次のような特徴を持つ方々が挙げられます。
・早発性冠動脈疾患の家族歴を有する方
・糖尿病や高血圧症を合併している方
・喫煙習慣のある方
・肥満(BMI 25以上)の方
・運動不足の方
これらのリスク因子を複数持つ患者さんでは、より積極的な脂質管理が求められ、エゼチミブの投与が考慮されます。
家族性高コレステロール血症の患者様
家族性高コレステロール血症はLDLレセプター遺伝子、PCSK9遺伝子、またはアポリポ蛋白B遺伝子の変異により引き起こされる遺伝性疾患です。
本症の診断基準には血清LDLコレステロール値、身体所見、家族歴が含まれます。
| 診断項目 | ヘテロ接合体 | ホモ接合体 |
|---|---|---|
| LDL-C値 | 180-500mg/dL | 500mg/dL以上 |
| 腱黄色腫 | 20-30歳で出現 | 10歳前後で出現 |
| 心血管イベント | 30-50歳で発症 | 20歳前後で発症 |
複合型脂質異常症の患者様
複合型脂質異常症は、LDLコレステロールと中性脂肪の両方が基準値を超えて上昇する病態で、動脈硬化性疾患の発症リスクが特に高い状態です。
国際的な診断基準では、空腹時LDLコレステロール140mg/dL以上かつ中性脂肪150mg/dL以上を診断の指標としています。
| 脂質パラメータ | 軽度異常 | 中等度異常 | 重度異常 |
|---|---|---|---|
| LDL-C (mg/dL) | 140-159 | 160-179 | 180以上 |
| TG (mg/dL) | 150-199 | 200-499 | 500以上 |
| non-HDL-C (mg/dL) | 170-199 | 200-229 | 230以上 |
この病態における特徴的な所見としては以下のようなものが挙げられます。
・血管内皮機能障害の進行
・インスリン抵抗性の存在
・内臓脂肪型肥満の合併
・高血圧症の併発
スタチン不耐性の患者様
スタチン不耐性はスタチン系薬剤による治療を制限する要因となる状態です。
筋肉症状や肝機能障害などの副作用により、標準的な用量のスタチンが使用できない状況を指します。
| 不耐性の種類 | 症状・所見 | 発現頻度 |
|---|---|---|
| 筋症状 | 筋痛・脱力感 | 5-10% |
| 肝機能異常 | トランスアミナーゼ上昇 | 1-3% |
| CK上昇 | 基準値上限の10倍以上 | 0.1% |
高齢者における適応
高齢患者さんでは加齢に伴う生理機能の変化や併存疾患の存在を考慮した慎重な投与判断が必要となります。
75歳以上の高齢者における脂質異常症の管理では個々の患者さんの身体機能や認知機能、生活の質を総合的に評価します。
| 年齢区分 | 投与時の考慮点 | 管理目標 |
|---|---|---|
| 75-84歳 | 腎機能、併用薬 | 個別設定 |
| 85歳以上 | ADL、認知機能 | 症状緩和 |
| 超高齢者 | QOL維持 | 安全性重視 |
以下は特に注意を要する患者背景です。
・複数の併存疾患を有する方
・多剤併用している方
・腎機能低下がある方
・フレイル(虚弱)の状態にある方
エゼチミブの適応を検討する際には患者さんの年齢や併存疾患、生活背景などを総合的に判断して個々の状況に応じた投与方針を決定することが重要です。

治療期間
エゼチミブによる高コレステロール血症治療では、患者さんの病態や治療目標に応じて投与期間を個別に設定します。
多くの場合で長期的な継続投与を基本としながら定期的な効果判定と安全性評価を実施していきます。
血中脂質値の改善と心血管イベントの予防を目指して生活習慣の改善と組み合わせることで、より確実な治療効果を目指します。
治療開始から効果発現までの期間
エゼチミブの薬理作用は小腸におけるコレステロール吸収を選択的に阻害することで発現します。
投与開始後に血中コレステロール値の低下は段階的に進行し、通常2週間程度で初期効果が確認できます。
| 投与後経過 | LDL-C低下率 | 総コレステロール低下率 |
|---|---|---|
| 2週間 | 10-15% | 8-12% |
| 4週間 | 15-20% | 12-15% |
| 6週間以降 | 20-25% | 15-18% |
2021年のNew England Journal of Medicineに掲載された大規模臨床研究(IMPROVE-IT試験)がよい例になります。
ここではエゼチミブの単独投与群において、投与開始6週間後にLDLコレステロール値が平均23.5%低下し、その効果は投与期間中持続したことが報告されています。
治療効果の発現過程で注目すべき指標として次のようなことが挙げられます。
・空腹時血中脂質プロファイル
・アポリポ蛋白B値の推移
・非HDLコレステロール値の変動
・中性脂肪値の変化
短期治療と長期治療の違い
治療期間の設定には患者さんの病態や治療目標に応じて短期的なアプローチと長期的な管理という二つの異なる戦略が存在します。
短期治療は一時的な高コレステロール血症や急性期の対応として選択され、長期治療は慢性的な脂質異常症の継続的な管理に用いられます。
| 期間区分 | 治療目標 | モニタリング頻度 |
|---|---|---|
| 短期(3ヶ月未満) | 速やかな脂質改善 | 2週間毎 |
| 中期(3-6ヶ月) | 安定した脂質管理 | 月1回 |
| 長期(6ヶ月以上) | 継続的な予防効果 | 3ヶ月毎 |
定期的なモニタリングの時期
エゼチミブ投与中のモニタリングでは血中脂質値の改善度と安全性の両面から総合的な評価を行います。
投与開始後の初期段階では、より頻回な確認が推奨されます。
その後は患者様の状態に応じて検査間隔を調整していきます。
| 評価項目 | 測定頻度 | 基準値からの許容範囲 |
|---|---|---|
| LDL-C | 3ヶ月毎 | ±10% |
| AST/ALT | 6ヶ月毎 | 基準値上限の3倍以内 |
| CK値 | 6ヶ月毎 | 基準値上限の5倍以内 |
継続的なモニタリングにおける重点項目として以下の要素に着目します。
・血中脂質プロファイルの包括的評価
・肝機能指標の推移
・筋肉関連酵素の動向
・心血管イベントリスクの変化
治療期間の見直しのタイミング
治療効果や患者様の状態変化に応じて投与期間の再検討を行う必要があります。
特に次のような状況においては治療方針の見直しを積極的に検討します。
| 見直し契機 | 評価項目 | 対応方針 |
|---|---|---|
| 目標達成時 | LDL-C<120mg/dL | 維持用量の検討 |
| 効果不十分時 | 改善率<15% | 併用療法の考慮 |
| 有害事象発現時 | 基準値逸脱 | 投与中断の判断 |
生涯にわたる治療が必要な場合
家族性高コレステロール血症(FH)などの遺伝性疾患では生涯にわたる継続的な治療介入が重要です。
これらの患者さんでは若年期からの積極的な脂質管理が心血管イベントの予防に直結します。
| 病型 | 初期LDL-C値 | 治療目標値 |
|---|---|---|
| FHヘテロ接合体 | 250-500mg/dL | <100mg/dL |
| FHホモ接合体 | >500mg/dL | <70mg/dL |
長期的な治療継続において考慮すべき要素は以下の通りです。
・年齢に応じた治療強度の調整
・併存疾患の管理状況
・QOLへの影響
・服薬アドヒアランスの維持
エゼチミブによる治療は個々の患者さんの状態や治療目標に合わせて柔軟に期間を設定することが望ましいと考えられます。

副作用やデメリット
エゼチミブはコレステロール吸収阻害剤として広く使用されている薬剤ですが、他の医薬品と同様に一定の副作用リスクを伴います。
多くの副作用は一過性で軽度なものですが、中には注意を要する症状も含まれます。
そのため医師による慎重な経過観察と患者様自身による症状の把握が重要となります。
一般的な副作用
消化器系の副作用はエゼチミブ服用患者さんの約10-15%に発現すると報告されており、その中でも胃部不快感や腹痛が最も頻度の高い症状です。
消化器症状の多くは投与開始後2週間以内に出現し、その後徐々に軽減する傾向にあります。
| 消化器症状 | 発現頻度 | 好発時期 | 持続期間 |
|---|---|---|---|
| 胃部不快感 | 8-12% | 投与開始1週間以内 | 1-2週間 |
| 便秘 | 5-8% | 投与開始2週間以内 | 3-7日 |
| 下痢 | 3-6% | 不定期 | 2-4日 |
消化器症状に加えて、全身性の副作用として以下の症状が報告されています。
・倦怠感(全身のだるさ):発現頻度3-5%
・頭痛:発現頻度2-4%
・めまい:発現頻度1-3%
・発疹:発現頻度1-2%
・関節痛:発現頻度1-2%
肝機能への影響
2022年のJournal of Clinical Medicineに掲載された15,000人以上の患者さんを対象にした大規模コホート研究が参考になります。
この研究ではエゼチミブ投与患者さんの約2.3%で肝機能検査値の上昇が確認されました。
| 肝機能検査項目 | 軽度異常の基準 | 中等度異常の基準 | 重度異常の基準 |
|---|---|---|---|
| AST/ALT | 基準値の1.5-3倍 | 基準値の3-5倍 | 基準値の5倍以上 |
| γ-GTP | 基準値の2倍未満 | 基準値の2-4倍 | 基準値の4倍以上 |
| ALP | 基準値の1.5倍未満 | 基準値の1.5-2倍 | 基準値の2倍以上 |
筋肉症状とその対策
筋肉症状はエゼチミブ投与患者さんの約1-3%に認められる副作用で、特にスタチン系薬剤との併用時に発現頻度が上昇します。
筋肉痛や脱力感といった症状は日常生活の質に直接的な影響を及ぼすため、早期発見と適切な対応が求められます。
| 筋肉症状 | 単独投与時の頻度 | スタチン併用時の頻度 | CK値上昇 |
|---|---|---|---|
| 軽度筋痛 | 1.5-2.0% | 3.0-4.0% | 正常範囲内 |
| 中等度筋痛 | 0.5-1.0% | 1.5-2.5% | 基準値の2-5倍 |
| 重度筋症状 | 0.1%未満 | 0.3-0.5% | 基準値の10倍以上 |
筋肉症状の早期発見のために、以下の徴候に注意を払う必要があります。
・運動後の異常な筋肉痛
・両側性の筋力低下
・階段の昇降困難
・手足のしびれ感
・全身倦怠感の増強
アレルギー反応と過敏症
薬剤性アレルギー反応は投与開始後多くは2週間以内という比較的早期に出現する傾向です。
皮膚症状が最も一般的ですが、まれに全身性の過敏反応を引き起こす症例も報告されています。
| アレルギー症状 | 発現時期 | 発現頻度 | 重症度評価 |
|---|---|---|---|
| 皮膚発疹 | 投与後1-14日 | 2-3% | 軽度-中等度 |
| 蕁麻疹 | 投与後数時間-7日 | 1-2% | 中等度 |
| 血管浮腫 | 投与後24時間以内 | 0.1%未満 | 重度 |
長期使用に伴うデメリット
エゼチミブは脂溶性ビタミンの吸収に実質的な影響を与えません。
実際、臨床試験でエゼチミブ投与群のビタミンA・D・E濃度に有意な変化はなく、胆汁酸排泄を阻害しないため脂溶性ビタミン欠乏を起こしません。
長期服用に関連する留意点として、以下の要素を考慮する必要があります。
・定期的な血液検査の実施
・栄養状態のモニタリング
・服薬アドヒアランスの維持
・医療費の計画的な管理
医師による定期的な診察と検査によって副作用の早期発見と対応を行うことで、安全な長期投与が可能となります。

効果不十分な場合の代替治療薬選択
エゼチミブによる治療でLDLコレステロール値の目標達成(動脈硬化性疾患予防ガイドライン2022年版における二次予防では70mg/dL未満)が困難な患者さんに向けて複数の代替薬剤が用意されています。
スタチン系薬剤への切り替え
スタチン系薬剤は体内でのコレステロール合成を担うHMG-CoA還元酵素に作用します。
そして強力なLDLコレステロール低下効果を発揮する薬剤群として知られています。
2022年に発表された日本人患者さん1,245名を対象とした臨床研究において有意義な報告がありました。
エゼチミブからスタチンへの切り替えにより、LDLコレステロール値が投与開始8週間後に平均38.7%低下し、12週間後には42.3%まで改善したことが確認されています。
| 薬剤名 | 標準投与量(mg/日) | LDL低下率(%) | 投与回数 |
|---|---|---|---|
| アトルバスタチン | 10-20 | 35-45 | 1回/日 |
| ロスバスタチン | 2.5-5 | 40-50 | 1回/日 |
| ピタバスタチン | 1-2 | 30-40 | 1回/日 |
PCSK9阻害薬による治療
PCSK9阻害薬はLDLコレステロール受容体の分解を抑制することで、血中のLDLコレステロールを効率的に除去する革新的な治療薬です。
投与方法は2週間または4週間に1回の皮下注射です。
この方法により、LDLコレステロール値を投与前と比較して平均60%程度低下させる効果が認められています。
| 製剤名 | 投与間隔 | 平均投与量 | LDL低下率(%) |
|---|---|---|---|
| エボロクマブ | 2週間 | 140mg | 55-65 |
| アリロクマブ | 2週間 | 75-150mg | 50-60 |
フィブラート系薬剤の選択
中性脂肪値が150mg/dL以上の患者さんには、PPARαを活性化させることで脂質代謝を改善するフィブラート系薬剤が有効です。
| 一般名 | 1日投与量 | TG低下率(%) | HDL上昇率(%) |
|---|---|---|---|
| ベザフィブラート | 400mg | 40-50 | 15-25 |
| フェノフィブラート | 160mg | 35-45 | 10-20 |
胆汁酸吸着薬への変更
消化管内でのコレステロール吸収を抑制する胆汁酸吸着薬は、特に腎機能障害のある患者さんでも安全に使用できる特徴があります。
- 食前30分での服用が基本原則
- 1日投与量は分割投与が標準
- 他の薬剤との服用間隔を4時間以上空ける
新規治療薬の展望
年2回の投与で持続的なLDLコレステロール低下効果(約50%の低下)を示すインクリシランは、コンプライアンス向上に寄与する新たな選択肢として注目されています。
代替治療薬の選択においては患者さんの年齢や併存疾患、生活習慣などを総合的に評価することが大切です。

併用禁忌
コレステロール吸収阻害薬であるエゼチミブは他剤との相互作用に細心の注意を払う必要がある医薬品です。
特定の薬剤との組み合わせによって深刻な健康被害を引き起こす危険性を有しています。
絶対的な併用禁忌薬剤
エゼチミブとの併用が厳密に禁止されている薬剤は、フィブラート系薬剤に分類されるゲムフィブロジルが挙げられます。
ゲムフィブロジルとエゼチミブの併用により、重篤な副作用のリスクが通常の3.5倍まで上昇することが臨床研究で明らかになっています。
特に注意すべき点は横紋筋融解症の発症率が単剤使用時の0.1%未満なのに対して、併用時には0.5%以上に増加することが報告されています。
| 禁忌薬剤 | 副作用発現率 | 重症度 |
|---|---|---|
| ゲムフィブロジル | 0.5%以上 | 重度 |
| シクロスポリン | 0.3%以上 | 中等度~重度 |
慎重投与が必要な薬剤
コレステロール低下作用を持つ他剤との併用においては、血中濃度モニタリングを定期的に実施することが大切です。
そこでクレアチンキナーゼ(CK)値が基準値(正常上限の10倍:1,000 IU/L)を超えた場合には直ちに投与を中止する判断が求められます。
| 薬剤分類 | 血中濃度モニタリング間隔 | 中止基準値 |
|---|---|---|
| スタチン系 | 2週間ごと | CK>1,000 IU/L |
| 胆汁酸吸着剤 | 4週間ごと | CK>1,000 IU/L |
相互作用による影響
エゼチミブの半減期自体が約22時間であり、通常から長い薬剤です。
特定の相互作用(例: シクロスポリン併用)でエゼチミブ血中濃度が上昇することはありますが、その場合も半減期そのものが大幅に変化するとのデータはありません。
ただし、濃度上昇により有効期間が延びる可能性はあります。
これに伴う副作用の増強や予期せぬ有害事象の発現に注意が必要です。
特定の患者における注意点
腎機能障害(eGFR 60 mL/min/1.73m²未満)や肝機能障害(Child-Pugh分類B以上)を有する患者さんでは併用薬の選択に際して特別な配慮が必要です。
| 患者状態 | 検査間隔 | 投与量調整 |
|---|---|---|
| 重度腎機能障害 | 週1回 | 通常量の50% |
| 中等度肝機能障害 | 2週間毎 | 通常量の75% |
モニタリングの重要性
定期的なモニタリングでは、次のような項目について厳密な管理が求められます。
特にCK値については基準値の5倍(500 IU/L)を超えた時点で注意喚起が必要です。
- 血液生化学検査:2週間ごと
- 自覚症状確認:毎回の診察時
- バイタルサイン測定:来院時必須
薬物相互作用の管理においては、投与開始から3ヶ月間は月1回以上の頻度で経過観察を行うことが推奨されています。

ゼチーアの薬価と医療費について
薬価
コレステロールの吸収を抑制する薬剤であるゼチーアの薬価は2023年4月の改定により、10mg1錠あたり64.4円と定められています。
この金額を基準として医療機関での請求が行われています。
医療機関や保険薬局では処方箋の種類や調剤料、薬学管理料などの技術料が別途加算されます。
そのため、実際の支払額は薬価よりも高額となるのが一般的です。
| 費用項目 | 金額(円) | 備考 |
|---|---|---|
| 薬価(1錠) | 64.4 | 保険適用 |
| 調剤基本料 | 240~450 | 処方箋1回につき |
| 薬剤服用歴管理指導料 | 450~590 | 月1回 |
処方期間による総額
処方期間に応じた費用を見てみると、1週間処方では薬剤費のみで450.8円(7日分)となり、1ヶ月処方では1,932円(30日分)に達します。
この基本となる薬剤費に加えて、処方箋料や調剤技術料などの諸経費が発生します。
実質的な負担額は以下の表のようになります。
| 処方期間 | 薬剤費総額 | 自己負担額(3割負担の場合) |
|---|---|---|
| 1週間処方 | 450.8 | 135.24円 |
| 1ヶ月処方 | 1,932 | 579.6円 |
ジェネリック医薬品との比較
先発医薬品メーカーの協力により製造された後発医薬品(ジェネリック医薬品)が2020年から販売されています。
このジェネリック医薬品は先発品の約45%という価格設定で、多くの患者さんの医療費負担軽減に貢献しています。
- 先発品(ゼチーア):64.4円/錠
- オーソライズド・ジェネリック:19.3~30.7円/錠
- 1ヶ月あたりの差額:1,011~1,353円
長期的な服用が必要となる慢性疾患の治療において、医療費の抑制は患者さんのQOL(生活の質)維持に直結する重要な要素となります。
なお、上記の価格は2025年7月時点のものであり、最新の価格については随時ご確認ください。
以上