代謝疾患の一種である色素代謝異常症とは体内での色素の生成や分解に関わる酵素の機能異常により、様々な症状が引き起こされる疾患群を指します。
この疾患群にはメラニン色素の代謝異常によるアルビニズムやヘモグロビンの代謝異常によるポルフィリン症などが含まれます。
色素代謝異常症は遺伝子の変異によって引き起こされることが多く、皮膚や目、血液などに特徴的な症状が現れる傾向です。
患者さんの生活の質に大きな影響を与える可能性があるため、早期診断と適切な対応が重要です。
色素代謝異常症の主症状
色素代謝異常症の主症状は関与する色素の種類や代謝経路の異常によって多岐にわたります。
患者さんの生活の質に大きな影響を与える可能性がある症状が現れることがあり、早期発見と適切な対応が極めて重要です。
色素代謝異常症の症状は主に皮膚、眼、神経系、内臓などに現れ、その程度や組み合わせは個人差が大きいという特徴があります。
メラニン代謝異常による症状
メラニンは皮膚や毛髪、眼の色素として知られています。
メラニン代謝異常の代表的な疾患であるアルビニズム(白皮症)で現れる症状は以下のようなものです。
- 皮膚の著しい白さ
- 白髪または極めて淡い色の毛髪
- 虹彩の色素減少(青色や赤色に見える)
- 眼振(目が不随意に動く)
- 羞明(まぶしさに対する過敏)
| 症状 | 部位 |
| 色素減少 | 皮膚、毛髪 |
| 虹彩異常 | 眼 |
| 視覚障害 | 眼、神経系 |
上記のような症状はメラニン色素の欠乏によって引き起こされます。
特に眼の症状は視力低下や弱視につながる可能性があるため早期からの対応が大切です。
また、皮膚の色素欠乏は紫外線に対する防御機能の低下を意味し、日光過敏や皮膚がんのリスク増加につながることがあります。
ヘモグロビン代謝異常による症状
ヘモグロビンは赤血球中に存在し、酸素を運搬する重要なタンパク質です。
ヘモグロビン代謝異常の一つであるポルフィリン症では以下のような多彩な症状が現れることがあります。
- 急性腹痛
- 皮膚の水疱や色素沈着
- 光線過敏症
- 神経症状(筋力低下、感覚異常など)
- 精神症状(不安、うつ、幻覚など)
| 症状 | 特徴 |
| 腹痛 | 周期的、激烈 |
| 皮膚症状 | 光線誘発性 |
| 神経症状 | 多様、変動性 |
ポルフィリン症の症状は病型や個人によって大きく異なり、時に他の疾患と誤診されることも少なくありません。
特に急性腹症は重篤な状態に陥る可能性があるため迅速な対応が求められます。
ビリルビン代謝異常による症状
ビリルビンはヘモグロビンの分解産物であり、その代謝異常は黄疸などの症状を引き起こします。
クリグラー・ナジャー症候群やジルベール症候群などのビリルビン代謝異常症で見られる症状は次のようなものです。
- 黄疸(皮膚や眼球の黄色化)
- 倦怠感
- かゆみ
- 消化器症状(悪心、嘔吐など)
| 症状 | 重症度 |
| 黄疸 | 軽度〜重度 |
| 倦怠感 | 変動性 |
| かゆみ | 間欠的 |
ビリルビン代謝異常の症状は血中ビリルビン濃度の上昇に伴って現れます。
黄疸の程度は疾患の重症度や個人差によって異なり、軽度で気づかれにくいものから明らかな皮膚の黄色化を伴うものまで様々です。
その他の色素代謝異常症の症状
色素代謝異常症には上記以外にもさまざまな疾患が含まれます。
それぞれ特徴的な症状を呈することがあり、以下はそのいくつかの例です。
- オクロノーシス(皮膚や軟骨の黒色化)
- ウィルソン病(角膜のカイザー・フライシャー輪)
- ヘモクロマトーシス(皮膚の褐色化、関節炎)
これらの疾患では色素の異常蓄積が全身に影響を及ぼし、多彩な症状を引き起こすことがあります。
例えばウィルソン病では肝機能障害や神経症状が現れることがあり、ヘモクロマトーシスでは内分泌異常や心機能障害などが生じる可能性があるのです。
色素代謝異常症の症状は多岐にわたり、時に他の疾患との鑑別が困難な場合があります。
しかし特徴的な皮膚や眼の所見、特異的な臓器障害のパターンなどから適切な診断に至ることが可能です。
これらの症状を早期に認識し、適切な対応を行うことで患者さんの生活の質を維持・向上させることが可能となります。
発症メカニズム
色素代謝異常症の主な原因は色素の生成や分解に関与する酵素をコードする遺伝子の変異です。
この遺伝子変異によって特定の酵素の機能が低下または欠損し、体内の色素バランスが乱れることで様々な代謝異常が引き起こされるのです。
遺伝子変異の種類や位置によって異常の程度や影響を受ける色素の種類が異なるため、多様な病型が存在します。
さらに環境因子や生活習慣が発症のきっかけとなることもあり、遺伝的素因と外的要因の複雑な相互作用が色素代謝異常症の発症メカニズムの核心となっているのです。
遺伝子変異の役割
色素代謝異常症の多くは単一遺伝子疾患として知られています。つまり特定の遺伝子に変異が生じることで発症するのです。
代表的な色素代謝異常症とそれに関連する遺伝子の例を以下に示します。
| 疾患名 | 主な関連遺伝子 |
| アルビニズム | TYR, OCA2 |
| ポルフィリン症 | HMBS, CPOX |
| ウィルソン病 | ATP7B |
| ヘモクロマトーシス | HFE |
これらの遺伝子変異は常染色体劣性遺伝や常染色体優性遺伝、X連鎖遺伝などの様々な遺伝形式をとります。
遺伝形式によって発症リスクや家族内での遺伝パターンが異なるため遺伝カウンセリングにおいて重要な情報となるのです。
酵素機能異常のメカニズム
遺伝子変異によって引き起こされる酵素機能の異常は色素代謝異常症の中核をなす病態生理学的メカニズムです。
酵素機能の低下や欠損によって以下のような代謝異常が生じる可能性があります。
- 基質の蓄積
- 中間代謝産物の異常増加
- 最終産物の減少
例えばアルビニズムではメラニン合成に関与するチロシナーゼの機能低下により、メラニン色素の産生が減少するのです。
一方ポルフィリン症ではヘム合成経路の酵素異常によってポルフィリンやその前駆体が蓄積します。
| 代謝異常 | 影響 |
| 基質蓄積 | 組織障害 |
| 中間産物増加 | 毒性作用 |
| 最終産物減少 | 機能不全 |
これらの代謝異常は単に色素のバランスを乱すだけでなく、細胞や組織に様々な影響を及ぼして多彩な臨床像を形成するきっかけとなるのです。
環境因子と発症トリガー
色素代謝異常症の発症や症状の顕在化には、環境因子が重要な役割を果たすことがあります。
遺伝的素因を持つ個人でも特定の環境要因に曝露されることで初めて症状が現れたり悪化したりする場合があります。
主な環境因子は以下のようなものです。
- 紫外線曝露
- 特定の薬剤
- ホルモンバランスの変化
- ストレス
- 食事内容
例えばアルビニズムでは紫外線曝露が皮膚損傷のリスクを高めてポルフィリン症では特定の薬剤やホルモン変動が急性発作のトリガーとなることがあります。
| 環境因子 | 影響を受けやすい疾患 |
| 紫外線 | アルビニズム |
| 薬剤 | ポルフィリン症 |
| ホルモン変動 | ポルフィリン症 |
これらの環境因子は遺伝的素因と相互作用し、疾患の発症や進行に複雑な影響を与えるのです。
エピジェネティクスの役割
最近の研究ではエピジェネティクスが色素代謝異常症の発症メカニズムに関与している可能性が指摘されています。
エピジェネティクスとはDNA配列の変化を伴わずに遺伝子発現を制御するメカニズムのことを指します。
主なエピジェネティックな修飾は以下のようなものです。
- DNAメチル化
- ヒストン修飾
- 非コードRNAによる制御
これらの修飾は環境因子や生活習慣の影響を受けて変化し、遺伝子の発現パターンを変えることで疾患の発症リスクに影響を与える可能性があります。
例えばメラニン合成に関与する遺伝子のエピジェネティックな制御がアルビニズムの表現型の多様性に寄与している可能性が示唆されているのです。
色素代謝異常症の原因は遺伝子変異を基盤としながらも、環境因子やエピジェネティックな修飾など多様な要因が複雑に絡み合って形成されています。
これらの要因の相互作用を理解することが個々の患者さんに対する最適な対応を考える上で極めて重要です。
遺伝的背景と環境因子の両面からアプローチすることで、色素代謝異常症の発症メカニズムをより深く理解し、効果的な予防策や管理方法の開発につながる可能性があります。
診察と診断
色素代謝異常症の診察と診断には詳細な問診、身体診察、各種検査を組み合わせた総合的なアプローチが必要です。
この疾患群の多様性と稀少性を考慮すると専門医による慎重な評価が極めて重要となります。
診断プロセスでは患者さんの症状や家族歴、生活環境などの情報を丁寧に収集し、それに基づいて適切な検査を選択することが求められます。
また、遺伝子検査や生化学的検査などの特殊検査を組み合わせることで、より正確な診断に至ることが可能です。
詳細な問診と家族歴聴取
色素代謝異常症の診断において問診は非常に大切な役割を果たします。
特に以下のような点に注目して情報を収集するのが一般的です。
- 症状の発症時期と経過
- 家族内での類似症状の有無
- 環境因子への曝露歴
- 薬剤使用歴
| 聴取項目 | 重要度 |
| 発症時期 | 高 |
| 家族歴 | 高 |
| 環境因子 | 中 |
| 薬剤歴 | 中 |
特に家族歴は遺伝性疾患である色素代謝異常症の診断において非常に重要な情報源となります。
家系図を作成して複数世代にわたる詳細な家族歴を聴取することで、遺伝形式の推定や発症リスクの評価に役立つのです。
身体診察のポイント
色素代謝異常症の身体診察では皮膚、眼、神経系を中心に全身を注意深く観察します。
主な診察項目は次の通りです。
- 皮膚の色調や質感の変化
- 眼の色素異常(虹彩、網膜)
- 神経学的所見(筋力、感覚、協調運動など)
- 内臓臓器の腫大
| 診察部位 | 主な観察項目 |
| 皮膚 | 色素沈着、光線過敏 |
| 眼 | 虹彩色素、眼振 |
| 神経系 | 筋力、感覚異常 |
例えばアルビニズムでは皮膚や毛髪の色素減少、眼の異常が特徴的です。一方ポルフィリン症では皮膚の水疱や色素沈着、神経学的異常が見られることがあります。
これらの身体所見を総合的に評価することで疑われる疾患を絞り込むことが可能です。
生化学的検査
色素代謝異常症の診断には様々な生化学的検査が用いられます。
検査項目の代表的なものは以下の通りです。
- 尿中・血中ポルフィリン濃度測定
- 血清銅・セルロプラスミン測定(ウィルソン病)
- 血清フェリチン・トランスフェリン飽和度(ヘモクロマトーシス)
- メラニン前駆体の分析(アルビニズム)
これらの検査によって体内の色素代謝の異常を定量的に評価することが可能です。
検査結果の解釈には専門的な知識が必要であり、検査値の変動パターンや他の臨床所見との関連性を慎重に検討します。
画像診断の役割
色素代謝異常症の一部では画像診断が補助的な役割を果たします。
主に用いられる画像検査は次の通りです。
- MRI(磁気共鳴画像法)
- CT(コンピュータ断層撮影)
- 眼底検査
| 検査法 | 主な評価対象 |
| MRI | 脳、肝臓 |
| CT | 肝臓、骨 |
| 眼底検査 | 網膜色素 |
例えばウィルソン病では脳MRIで基底核の異常信号が見られることがあり、ヘモクロマトーシスでは肝臓CTで鉄沈着による高吸収域が観察されることがあります。
これらの画像所見は疾患の進行度評価や合併症の検出に役立つのです。
遺伝子検査と遺伝カウンセリング
色素代謝異常症の確定診断には遺伝子検査が不可欠です。この検査では疑われる疾患に関連する遺伝子の変異を直接同定します。
主な検査方法は次の通りです。
- シーケンス解析
- MLPA法(多重ライゲーション依存プローブ増幅法)
- 次世代シーケンサーによる網羅的解析
遺伝子検査の実施にあたっては適切な遺伝カウンセリングが極めて重要です。
カウンセリングでは以下のような点について患者さんや家族と十分に話し合います。
- 検査の意義とリスク
- 結果の解釈と影響
- 遺伝性疾患に関する心理的サポート
- 家族内スクリーニングの必要性
遺伝カウンセリングを通じて患者さんやご家族が十分な情報と支援を得た上で自律的に意思決定できるようサポートすることが大切です。
上記のような総合的なアプローチにより、個々の患者さんに最適な医療を提供することが可能となります。
色素代謝異常症の画像所見
色素代謝異常症の画像所見は疾患の種類や進行度によって多岐にわたります。
画像検査は診断の補助や合併症の評価、経過観察において重要な役割を果たします。
MRI、CT、超音波検査、X線などの様々な画像モダリティを用いることで色素の異常蓄積や関連する臓器の変化を視覚化することが可能です。
これらの画像所見を適切に解釈することで疾患の早期発見や適切な管理に貢献することができます。
中枢神経系の画像所見
色素代謝異常症の中には中枢神経系に特徴的な画像所見を呈するものがあります。
主にMRIを用いて評価されることが多く、観察される所見は次のようなものです。
- 基底核の信号異常
- 大脳白質の変性
- 小脳萎縮
- 脳幹の異常信号
| 疾患 | 主な MRI 所見 |
| ウィルソン病 | 基底核 T2 高信号 |
| 副腎白質ジストロフィー(Adrenoleukodystrophy, ALD) | 白質 T2 高信号 |
| 神経フェリチン症 | 基底核 T2 低信号 |
例えばウィルソン病ではT2強調画像で基底核、特に被殻や尾状核に高信号域が認められることがありますが、これは銅の蓄積による組織障害を反映しています。
一方、神経フェリチン症では鉄の沈着により基底核にT2強調画像で低信号域が観察されることがあります。

所見:35歳の神経フェリチン症の大脳基底核レベルでの横断面画像。(a) T1強調画像(TR 400 msec/TE 14 msec)では、尾状核頭部と淡蒼球に対称的な低信号が示されている。(b) T2強調画像(TR 800 msec/TE 30 msec)では、レンズ核の低信号変化が示され、被殻と尾状核頭部に高信号が観察される。
肝臓の画像所見
色素代謝異常症の多くは肝臓に影響を及ぼすため、肝臓の画像検査が重要です。
主に用いられる画像検査には以下のようなものがあります。
- CT
- MRI
- 超音波検査
これらの検査で観察される主な所見は次のようなものです。
- 肝腫大
- 実質の不均一性
- 結節性病変
- 鉄や銅の沈着による信号変化
| 検査法 | 評価項目 |
| CT | 肝サイズ、密度 |
| MRI | 鉄・脂肪含有量 |
| 超音波 | 実質エコー |
例えばヘモクロマトーシスではCTで肝臓の密度上昇が見られ、MRIのT2*強調画像で信号低下が観察されますが、これは過剰な鉄の沈着を反映しています。
ウィルソン病ではMRIのT1強調画像で肝実質の信号低下が見られることがあり、これは銅の蓄積を示唆するのです。
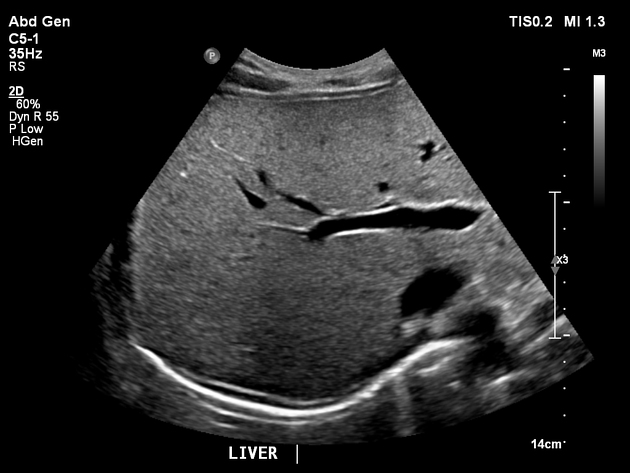
所見:Wilson病の症例。肝臓はサイズおよび輪郭は正常であるが、軽度のびまん性エコー増強を示し、局所的な肝病変は認められない。門脈血流は肝臓に向かっている。胆石や胆嚢壁の肥厚は認められない。胆道系の口径は正常で、総胆管径(CBD)は4mmである。
皮膚・粘膜の画像所見
一部の色素代謝異常症では皮膚や粘膜の変化が特徴的です。これらの評価には以下のような画像検査が用いられます。
- ダーモスコピー
- 共焦点顕微鏡
- 光干渉断層撮影(OCT)
| 検査法 | 主な観察対象 |
| ダーモスコピー | 表皮色素分布 |
| 共焦点顕微鏡 | 皮膚微細構造 |
| OCT | 皮膚・粘膜層構造 |
例えばアルビニズムではダーモスコピーで色素細胞の減少や異常分布が観察されます。
また、ポルフィリン症では光干渉断層撮影(OCT)を用いることで皮膚の微細な構造変化や水疱形成を非侵襲的に評価することが可能です。
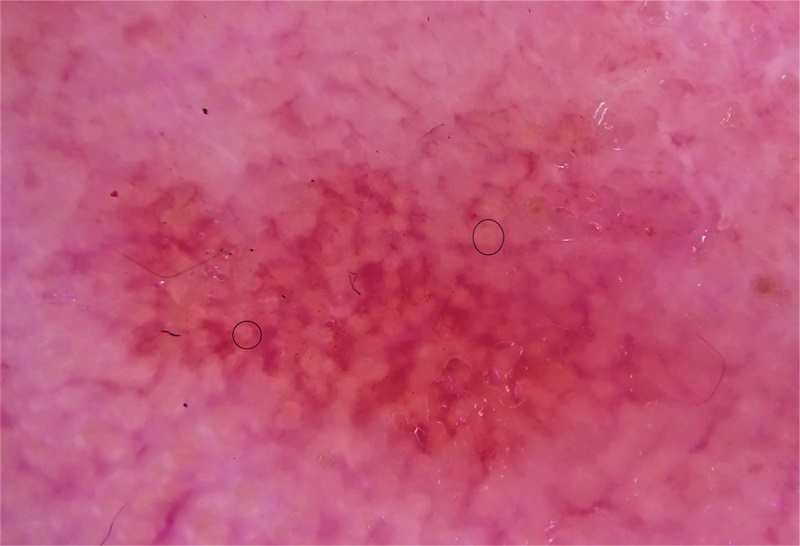
所見:白皮症の患者の顔の丘疹に対するダーモスコピー検査で、紅斑と線状・波状の毛細血管拡張症、特定の血管構造が見られず、少数のターゲット状の毛包が認められた。
眼科的画像所見
色素代謝異常症の中には眼に特徴的な変化を伴うものがあります。
以下は眼科的画像検査の特徴的なものです。
- 眼底写真
- 蛍光眼底造影
- 光干渉断層撮影(OCT)
- 前眼部OCT
これらの検査によって次のような所見を評価することができます。
- 網膜色素の分布異常
- 黄斑部の構造変化
- 視神経乳頭の形態
- 角膜の沈着物
例えばアルビニズムでは眼底検査で網膜色素の減少と血管の透見性亢進が観察されます。
ウィルソン病では細隙灯顕微鏡検査でカイザー・フライシャー輪と呼ばれる角膜周辺部の褐色環が確認されることがあります。

所見:Wilson病の患者のカイザー・フライシャー輪である。
骨・関節の画像所見
一部の色素代謝異常症では骨や関節に特徴的な変化が現れることがあり、これらの評価には主に以下の画像検査が用いられます。
- X線検査
- CT
- MRI
- 骨密度測定(DXA法)
主な画像所見は以下の通りです。
| 検査法 | 主な評価対象 |
| X線 | 骨形態、関節 |
| CT | 骨微細構造 |
| MRI | 骨髄、軟部組織 |
例えばアルカプトン尿症ではX線検査で脊椎や大関節の変性性変化が早期から観察される傾向です。
また、ヘモクロマトーシスではMRIで関節軟骨の信号変化や滑膜の肥厚が見られることがあります。
色素代謝異常症の画像所見は疾患の種類や進行度によって多様です。
適切な画像検査の選択と所見の解釈によって早期診断や経過観察、合併症の評価に有用な情報を得ることができます。

所見:アルカプトン尿症の患者の腰椎X線写真。脊椎の石灰化沈着、L5圧迫骨折を認める。
治療戦略と経過
色素代謝異常症の治療は疾患の種類や重症度、患者さんの状態に応じて個別化されます。
治療法は大きく分けて薬物療法、食事療法、遺伝子治療などがあり、これらを組み合わせて総合的なアプローチが行われるのです。
完全な治癒が困難な疾患も多いため、長期的な管理と定期的な経過観察が必要となることがあります。
治療期間は個人差が大きく、生涯にわたる管理が必要な場合もありますが、適切な治療により多くの患者さんのQOLを向上させることが可能です。
薬物療法の種類と特徴
色素代謝異常症の薬物療法は疾患ごとに異なるアプローチが取られます。
主な薬物療法は以下のようなものです。
- 酵素補充療法
- キレート剤
- ビタミン・補酵素
- 抗酸化剤
| 疾患名 | 主な薬物療法 |
| ウィルソン病 | D-ペニシラミン、亜鉛製剤 |
| ヘモクロマトーシス | デフェロキサミン |
| ポルフィリン症 | ヘミン、グルコース |
例えばウィルソン病では銅キレート剤であるD-ペニシラミンや亜鉛製剤が用いられ、多くの患者さんで数ヶ月から1年程度で症状の改善が見られます。
ただし、生涯にわたる継続が必要となることが多いです。
ヘモクロマトーシスではデフェロキサミンなどの鉄キレート剤が用いられ、治療期間は鉄過剰の程度によって異なりますが、数年にわたることもあります。
食事療法と生活指導
多くの色素代謝異常症では食事療法や生活指導が治療の重要な一部を占めます。
主な食事療法と生活指導は次の通りです。
- 特定の栄養素の制限または補充
- 日光曝露の管理
- ストレス管理
- 定期的な運動
| 疾患名 | 食事・生活指導 |
| フェニルケトン尿症 | 低フェニルアラニン食 |
| アルビニズム | 厳重な日光対策 |
| ポルフィリン症 | 低カロリー高炭水化物食 |
例えばフェニルケトン尿症では、厳格な低フェニルアラニン食が必要となり、生涯にわたる継続が求められます。
アルビニズムでは皮膚がんのリスク軽減のため、幼少期から厳重な日光対策が不可欠です。
これらの食事療法や生活指導は薬物療法と並行して行われ、長期的な疾患管理において極めて重要な役割を果たします。
遺伝子治療と新規治療法
一部の色素代謝異常症では遺伝子治療が研究段階にあり、将来的な治療選択肢として期待されています。
現在研究が進められている主な治療アプローチは以下のようなものです。
- ウイルスベクターを用いた遺伝子導入
- ゲノム編集技術(CRISPR-Cas9など)
- 幹細胞治療
これらの新規治療法は従来の対症療法とは異なり、疾患の根本的な原因に介入することを目指しています。
| 治療法 | 特徴 |
| ウイルスベクター | 高い導入効率 |
| ゲノム編集 | 精密な遺伝子修復 |
| 幹細胞治療 | 長期的な効果 |
例えば重症複合免疫不全症に対する遺伝子治療では一部の患者さんで長期的な免疫機能の改善が報告されています。
ただし、これらの治療法はまだ研究段階であり、安全性や長期的な効果についてさらなる検討が必要です。
対症療法と合併症管理
色素代謝異常症の多くは完全な治癒が困難なため対症療法と合併症管理が長期的な治療の中心となります。
主な対症療法は以下のようなものです。
- 痛み管理
- 皮膚ケア
- 精神的サポート
- リハビリテーション
合併症管理においては、定期的な検査と早期介入が重要です。
主な管理項目には以下のようなものがあります。
- 肝機能モニタリング
- 神経学的評価
- 骨密度検査
- 眼科的検査
これらの対症療法と合併症管理は患者さんの生活の質を維持・向上させる上で不可欠です。
治療期間は基本的に生涯にわたりますが、適切な管理により多くの患者さんが日常生活を送ることが可能となります。
長期的な経過観察と予後
色素代謝異常症の治療効果と予後は疾患の種類、重症度、治療開始時期などによって大きく異なります。
多くの場合で完全な治癒よりも長期的な管理と症状のコントロールが治療の目標です。
定期的な経過観察が重要で、以下のような項目が評価されます。
- 臨床症状の変化
- 生化学的マーカーの推移
- 画像検査による経過観察
- QOLの評価
早期発見と適切な治療により、多くの患者さんで良好な予後が期待できます。
例えばウィルソン病では早期治療開始例の多くが通常の生活を送ることが可能です。
一方で治療が遅れた場合や治療反応性が乏しい場合は進行性の経過をたどることもあります。
色素代謝異常症の治療は個々の患者さんの状態に合わせた長期的かつ包括的なアプローチが必要です。
薬物療法、食事療法、生活指導を適切に組み合わせて定期的な経過観察を行うことで、多くの患者さんのQOLを向上させることが可能です。
完全な治癒は困難な例が多いものの、適切な管理により長期的な症状のコントロールと合併症の予防が期待できます。
今後は遺伝子治療などの新規治療法の発展により、さらなる治療成績の向上が期待されています。
治療の副作用とリスク
色素代謝異常症の治療には様々な副作用やリスクが伴うケースも考慮しておかなければなりません。
これらの副作用は使用される薬剤の種類や治療法、個人の体質によって異なり、時に深刻な影響を及ぼすこともあります。
患者さんの生活の質を維持しつつ効果的な治療を行うためには、これらのリスクを十分に理解して適切に管理することが極めて重要です。
医療従事者と患者さんが密接に連携して個々の状況に応じたリスク管理を行うことで、副作用を最小限に抑えながら治療効果を最大化することが可能となります。
薬物療法に伴う副作用
色素代謝異常症の治療で用いられる薬剤には様々な副作用が報告されています。
主な副作用は以下のようなものです。
- 消化器症状(悪心、嘔吐、下痢など)
- 皮膚症状(発疹、かゆみなど)
- 神経症状(めまい、頭痛など)
- 血液学的異常(貧血、血小板減少など)
| 薬剤 | 主な副作用 |
| D-ペニシラミン | 腎障害、血液異常 |
| デフェロキサミン | 視聴覚障害、アレルギー反応 |
| ヘミン | 静脈炎、鉄過剰症 |
例えばウィルソン病の治療に用いられるD-ペニシラミンでは腎障害や血液異常が生じる可能性があります。
上記のような副作用は時に治療の中断や変更を必要とするほど深刻になることもあるため、定期的な検査と慎重な経過観察が不可欠です。
食事療法のリスクと課題
色素代謝異常症の管理において食事療法は重要な役割を果たしますが、同時に様々なリスクや課題も存在します。
主なリスクと課題は以下のようなものです。
- 栄養不足
- 成長発達への影響
- 社会生活への制限
- 心理的ストレス
| 食事療法 | 潜在的リスク |
| 低フェニルアラニン食 | タンパク質不足 |
| 低銅食 | 微量元素欠乏 |
| 高炭水化物食 | 肥満、糖尿病 |
例えばフェニルケトン尿症の患者さんに必要な低フェニルアラニン食ではタンパク質摂取が制限されるため、成長期の子供たちに栄養不足のリスクがあります。
また、厳格な食事制限は患者さんの社会生活や心理面にも大きな影響を与えかねません。
これらのリスクを軽減するためには栄養専門家の指導のもと、バランスの取れた食事計画を立てることが大切です。
長期治療に伴うリスク
色素代謝異常症の多くは長期的な管理が必要となるため、継続的な治療に伴うリスクにも注意が必要です。
主なリスクには以下のようなものがあります。
- 薬剤耐性の発現
- 二次的な臓器障害
- 心理的負担の蓄積
- 社会経済的影響
長期治療に伴うリスクの例を以下に示します。
- 薬物療法の長期継続による肝機能障害
- 食事制限による社会的孤立感
- 定期的な通院や検査による経済的負担
- 疾患管理に伴うストレスやうつ状態
| リスク要因 | 影響 |
| 薬剤の長期使用 | 臓器障害 |
| 厳格な食事制限 | 心理的ストレス |
| 頻回の通院 | 経済的負担 |
これらのリスクを最小限に抑えるためには定期的な健康チェックと心理的サポートが重要です。
また、患者さんの生活状況や経済状況を考慮した包括的な支援体制の構築が求められます。
新規治療法のリスクと不確実性
遺伝子治療などの新規治療法は色素代謝異常症の治療に新たな可能性をもたらす一方で、未知のリスクや不確実性も存在します。
主なリスクと課題は以下のような点です。
- 予期せぬ免疫反応
- 遺伝子導入に伴う突然変異
- 長期的な安全性の不確実性
- 高額な治療費
| 治療法 | 潜在的リスク |
| ウイルスベクター | 免疫反応、発癌性 |
| ゲノム編集 | オフターゲット効果 |
| 幹細胞治療 | 腫瘍形成 |
例えばウイルスベクターを用いた遺伝子治療では、ベクターに対する免疫反応や遺伝子挿入部位での突然変異のリスクが指摘されています。
また、ゲノム編集技術を用いた治療では目的以外の遺伝子に予期せぬ変異が生じる可能性(オフターゲット効果)が懸念されています。
これらの新規治療法はまだ研究段階のものが多く、長期的な安全性や有効性については更なる検討が必要です。
心理社会的リスク
色素代謝異常症の治療は患者さんの心理面や社会生活にも大きな影響を与える可能性があります。
主な心理社会的リスクは以下のようなものです。
- 自尊心の低下
- 社会的孤立
- 就学・就労の困難
- 家族関係の変化
これらのリスクは患者さんのQOLに大きな影響を与える可能性があるため、包括的なサポート体制が必要です。
心理カウンセリングや患者会などの支援グループの活用が有効な場合があります。
再発リスクと予防戦略
色素代謝異常症は遺伝的要因に基づく疾患であるため完全な治癒が難しく、症状の再燃や悪化のリスクが存在します。
しかし適切な管理と予防策により、多くの患者さんが良好な状態を維持できる可能性が広がります。
再発や症状悪化のリスクは疾患の種類や個人の状態によって異なりますが、共通して重要なのは継続的な医学的管理と生活習慣の改善です。
予防策を日常生活に取り入れて定期的な医療機関への受診を継続することで、再発リスクを最小限に抑え、長期的な健康維持が期待できるでしょう。
再発リスクの評価と管理
色素代謝異常症の再発リスクは、疾患の種類や重症度、個人の遺伝的背景などによって大きく異なります。
医療従事者は以下のような要因を考慮してリスク評価を行います。
- 遺伝子変異の種類と程度
- 過去の症状の頻度や重症度
- 現在の代謝状態
- 環境因子への曝露状況
| リスク因子 | 評価方法 |
| 遺伝子変異 | 遺伝子検査 |
| 代謝状態 | 生化学的検査 |
| 環境因子 | 問診、生活習慣調査 |
例えばポルフィリン症では急性発作の既往がある患者さんは再発リスクが高いとされ、より慎重な管理が必要です。
一方アルビニズムでは皮膚がんのリスク管理が長期的な課題となります。
再発リスクの評価結果に基づき、個別化された管理計画を立てることが重要です。
日常生活における予防策
色素代謝異常症の再発や症状悪化を予防するためには日常生活での注意点を理解し、実践することが大切です。
主な予防策には以下のようなものがあります。
- 食事管理
- 環境因子の回避
- ストレス管理
- 適度な運動
| 予防策 | 対象疾患例 |
| 低タンパク食 | フェニルケトン尿症 |
| 日光遮蔽 | アルビニズム |
| ストレス軽減 | ポルフィリン症 |
例えばフェニルケトン尿症の患者さんではフェニルアラニン制限食を継続することが再発予防に極めて重要です。アルビニズムの患者さんでは日々の徹底した紫外線対策が皮膚がん予防に不可欠です。
これらの予防策を日常生活に組み込むことで長期的な健康維持が可能となります。
定期的な医学的管理の重要性
色素代謝異常症の再発予防において定期的な医学的管理は極めて重要です。
主な管理項目には以下のようなものがあります。
- 定期的な血液検査
- 画像検査
- 専門医による診察
- 遺伝カウンセリング
| 検査項目 | 頻度(例) |
| 血液生化学検査 | 3-6ヶ月毎 |
| 画像検査 | 年1-2回 |
| 専門医診察 | 3-6ヶ月毎 |
これらの定期的な検査や診察によって異常の早期発見と迅速な対応が可能です。
例えばウィルソン病では定期的な血清銅・セルロプラスミン値のモニタリングが重要で、これにより薬物療法の効果確認と再発兆候の早期発見が可能となります。
また、遺伝カウンセリングを通じて患者さんやご家族に最新の医学情報を提供し、長期的な疾患管理への理解を深めることも大切です。
環境因子の管理
多くの色素代謝異常症では環境因子が症状の再燃や悪化のトリガーとなることがあります。
これらの環境因子を適切に管理することが再発予防において重要です。
主な環境因子とその管理方法には以下のようなものがあります。
- 紫外線曝露 厳重な日光対策
- 特定の薬剤 使用前の医療相談
- ホルモン変動 定期的なホルモン検査
- 感染症 予防接種、衛生管理
| 環境因子 | 管理方法 |
| 紫外線 | 日焼け止め、遮光衣 |
| 薬剤 | 医師・薬剤師との相談 |
| ストレス | リラクゼーション法 |
例えばポルフィリン症の患者さんでは特定の薬剤が急性発作のトリガーとなる可能性があるため、新しい薬剤の使用前には必ず医療従事者に相談することが重要です。
また、アルビニズムの患者さんでは日常的な紫外線対策が皮膚がんの予防に不可欠です。
これらの環境因子管理を日常生活に組み込むことで再発リスクを大幅に低減できる可能性があります。
長期的な健康維持のための生活習慣改善
色素代謝異常症の再発予防と長期的な健康維持のためには全般的な生活習慣の改善も重要です。
特に以下のような点に注意を払うことが大切です。
- バランスの取れた食事
- 適度な運動
- 十分な睡眠
- ストレス管理
- 禁煙・節酒
これらの生活習慣改善は直接的な疾患管理だけでなく、全身の健康維持にも寄与します。
例えば適度な運動は骨密度の維持や心血管系の健康に有益であり、長期的な合併症予防にも役立ちます。
また、十分な睡眠とストレス管理は免疫機能の維持に重要で、感染症などの二次的な健康問題のリスク低減にもつながります。
色素代謝異常症の再発予防と長期的な健康維持には包括的かつ継続的なアプローチが不可欠です。
日常生活における予防策の実践、定期的な医学的管理、環境因子の適切な管理、そして全般的な生活習慣の改善を組み合わせることで、多くの患者さんが良好な状態を維持できる可能性があります。
医療従事者と患者さん、そしてご家族が密接に連携して個々の状況に応じた最適な管理戦略を立てることが長期的な健康維持の鍵です。
治療費
色素代謝異常症の治療費は疾患の種類や重症度により大きく異なります。
専門的な検査費用は数万円から十万円以上になることもあり、遺伝子検査は特に高額で20万円以上かかる場合もあります。
多くの色素代謝異常症は指定難病に含まれており、認定を受けると自己負担上限額が設定されます。
初診・再診料と検査費用
初診料は2,910円~5,410円、再診料は750円~2,660円です。
専門的な検査費用は高額になることがあり、生化学的検査で5,000円から2万円、遺伝子検査では38,800~80,000円ですが、場合によってはそれ以上かかる場合もあります。
| 項目 | 費用 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 750円~2,660円 |
| 遺伝子検査 | 38,800~80,000円+α |
入院費用と処置費
急性症状や合併症で入院が必要な場合、1日あたり1万円から3万円程度の費用が発生します。特殊な薬剤投与などの処置費用は別途加算されます。
詳しく説明すると、日本の入院費計算システムは、「DPC(診断群分類包括評価)」という方式で入院費を算出します。これは患者さんの病気や治療内容に応じて費用を決める仕組みです。
DPCの特徴:
- 約1,400種類の病気グループに分類
- 1日ごとの定額制
- 一部の特殊な治療は別途計算
昔の「出来高」方式と比べると、DPCでは多くの診療行為が1日の定額に含まれます。
DPCと出来高方式の違い:
・出来高で計算されるもの:手術、リハビリ、特定の処置など
・DPCに含まれるもの:薬、注射、検査、画像診断など
計算方法:
(1日の基本料金) × (入院日数) × (病院ごとの係数) + (別途計算される治療費)
例えば、患者が14日間入院した場合の計算は以下のようになります。
DPC名: 代謝障害(その他) 手術なし 手術処置等2なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥342,020 +出来高計算分
医療費の支払いについて、もう少し詳しく説明します。
1, 健康保険の適用
・保険が使える場合、患者さんが支払う金額は全体の10%から30%になります。
・年齢や収入によって、この割合が変わります。
2. 高額医療費制度
・医療費が一定額を超えると、この制度が適用されます。
・結果として、実際に支払う金額がさらに少なくなることがあります。
3. 料金の変更について
・ここでお話しした金額は2024年8月時点のものです。
・医療費は状況によって変わることがあるので、最新の情報は病院や健康保険組合に確認するのがよいでしょう。
難病指定による自己負担軽減
多くの色素代謝異常症は指定難病に含まれており、認定を受けると自己負担上限額が設定されます。
世帯収入に応じて月額上限が決まります。例えば年収300万円以下の世帯では月額上限が1万円程度となり、経済的負担が軽減されるでしょう。
以上