感染症の一種である緑膿菌感染症とは、緑膿菌(Pseudomonas aeruginosa)という細菌によって引き起こされる感染症です。
この細菌は自然界に広く存在し、特に湿った環境を好みます。
緑膿菌は健康な人には通常害を及ぼしませんが、免疫力が低下した方や入院患者さんにとっては重大な脅威となる可能性があります。
特にやけどや手術後の傷、慢性肺疾患を持つ方々に感染するリスクが高いとされています。
この感染症は多くの抗生物質に耐性を持つことで知られており、医療現場で特に注意が必要とされています。

緑膿菌感染症の病型
緑膿菌感染症は感染部位や宿主の状態によって様々な病型を呈します。
本稿では主な病型とその特徴について詳しく説明します。各病型の特徴や発生頻度、リスク因子について解説し、患者さんの理解を深めることを目指します。
呼吸器感染症
緑膿菌による呼吸器感染症は主に以下のような病型に分類されます。
- 院内肺炎
- 人工呼吸器関連肺炎
- 慢性気道感染症(嚢胞性線維症など)
これらの病型は特に免疫機能が低下した患者さんや長期入院患者さんにおいて重要です。
緑膿菌は湿った環境を好むため人工呼吸器や加湿器などの医療機器を介して感染することがあります。
呼吸器感染症の特徴
- 急速に進行する可能性がある
- 抗菌薬耐性株による感染のリスクが高い
- 慢性化すると難治性となることがある
| 病型 | 主な感染経路 | リスク因子 |
|---|---|---|
| 院内肺炎 | 飛沫、接触 | 長期入院、免疫低下 |
| 人工呼吸器関連肺炎 | 医療機器 | 長期人工呼吸管理 |
| 慢性気道感染症 | 持続的定着 | 基礎疾患(嚢胞性線維症など) |
これらの呼吸器感染症は緑膿菌感染症の中でも特に注意が必要な病型です。
尿路感染症
緑膿菌による尿路感染症は主に次のような状況で発生します。
- カテーテル関連尿路感染症
- 複雑性尿路感染症
- 前立腺炎(男性)
尿路感染症は緑膿菌感染症の中でも比較的頻度の高い病型の一つです。特に長期間尿道カテーテルを留置している患者さんでのリスクが高くなります。
尿路感染症のリスク因子
- 尿道カテーテルの長期留置
- 尿路の解剖学的異常
- 免疫機能の低下
- 前立腺肥大(男性)
| 病型 | 主な感染部位 | 特徴 |
|---|---|---|
| カテーテル関連 | 膀胱、尿道 | バイオフィルム形成 |
| 複雑性尿路感染症 | 腎臓、尿管 | 基礎疾患の存在 |
| 前立腺炎 | 前立腺 | 慢性化のリスク |
これらの尿路感染症は適切な管理と早期対応が重要です。
皮膚・軟部組織感染症
緑膿菌は皮膚や軟部組織にも感染を引き起こすことがあります。主な病型には以下のようなものがあります。
- 熱傷創感染
- 手術部位感染
- 壊疽性膿皮症
- 爪周囲炎
これらの感染症は皮膚のバリア機能が損なわれている場合や、湿潤環境下で発生しやすくなります。
皮膚・軟部組織感染症の特徴:
- 緑色の膿を伴うことがある
- 局所的な炎症反応が強い
- 慢性化すると難治性となることがある
| 病型 | 主な感染部位 | リスク因子 |
|---|---|---|
| 熱傷創感染 | 熱傷部位 | 広範囲熱傷 |
| 手術部位感染 | 手術創 | 長時間手術、糖尿病 |
| 壊疽性膿皮症 | 四肢、体幹 | 自己免疫疾患 |
| 爪周囲炎 | 爪周囲 | 頻回の水仕事 |
これらの皮膚・軟部組織感染症は、早期発見と適切な対応が重要です。
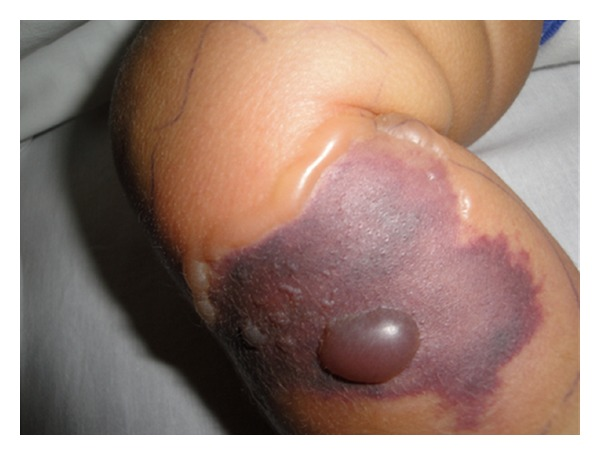
所見:「境界明瞭な暗青黒色の斑点を認め、周囲に紅斑、浮腫および水疱を呈している。」
血流感染症
緑膿菌による血流感染症(菌血症)は特に重篤な病型の一つで主に以下のような状況で発生します。
- カテーテル関連血流感染症
- 他の感染巣からの二次的な血行性散布
- 免疫不全患者での原発性菌血症
血流感染症は全身に影響を及ぼす可能性があり、迅速な対応が必要です。
血流感染症のリスク因子
- 中心静脈カテーテルの留置
- 重度の好中球減少
- 長期の広域抗菌薬使用歴
- 重度の基礎疾患(悪性腫瘍など)
| 病型 | 主な感染源 | 重症度 |
|---|---|---|
| カテーテル関連 | 血管内カテーテル | 中〜高 |
| 二次性菌血症 | 他の感染巣 | 高 |
| 原発性菌血症 | 不明 | 非常に高 |
血流感染症は緑膿菌感染症の中でも最も注意を要する病型の一つです。
中枢神経系感染症
緑膿菌による中枢神経系感染症は比較的稀ですが、発生した場合は重篤となる可能性があります。
主な病型には以下のようなものがあります。
- 髄膜炎
- 脳膿瘍
- 硬膜下膿瘍
これらの感染症は主に頭部外傷や神経外科手術後、あるいは他の感染巣からの血行性散布によって発生します。
中枢神経系感染症の特徴
- 急速に進行する可能性がある
- 神経学的後遺症のリスクが高い
- 診断が困難な場合がある
| 病型 | 主な感染部位 | リスク因子 |
|---|---|---|
| 髄膜炎 | 髄膜 | 頭部外傷、脳神経外科手術 |
| 脳膿瘍 | 脳実質 | 免疫不全、菌血症 |
| 硬膜下膿瘍 | 硬膜下腔 | 副鼻腔炎、中耳炎 |
これらの中枢神経系感染症は早期診断と迅速な対応が特に重要です。

緑膿菌感染症の主症状:多様な臓器に潜む危険な兆候
緑膿菌感染症は様々な臓器に影響を及ぼす深刻な感染症です。その主症状は感染部位によって大きく異なります。
本稿では緑膿菌感染症の主な症状について各感染部位ごとに詳しく解説します。
患者さんの状態や感染の進行度によって症状の現れ方は異なるため早期発見と迅速な対応が欠かせません。
呼吸器系の症状
緑膿菌が呼吸器系に感染すると次のような症状が出現します。
- 咳(痰を伴うことが多い)
- 呼吸困難
- 胸痛
- 発熱
これらの症状は特に慢性閉塞性肺疾患(COPD)や嚢胞性線維症などの基礎疾患がある患者さんで顕著に現れます。
緑膿菌による肺炎は重症化しやすく、細心の注意が必要です。
| 症状 | 特徴 |
|---|---|
| 咳 | 緑色または黄緑色の痰を伴うことが多い |
| 呼吸困難 | 進行すると重症化する傾向がある |
| 胸痛 | 深呼吸時に増強することがある |
| 発熱 | 38℃以上の高熱が持続することも |
皮膚・軟部組織の症状
緑膿菌が皮膚や軟部組織に感染した場合には以下のような症状が現れます。
- 発赤
- 腫脹
- 熱感
- 痛み
- 膿瘍形成
特に火傷や外傷のある部位、あるいは手術創などで感染リスクが高まります。
緑膿菌感染症特有の症状として感染部位周囲の皮膚が青緑色を呈することがあります。
これは緑膿菌が産生する色素によるものです。
尿路感染症の症状
緑膿菌による尿路感染症では以下のような症状が出現します。
- 頻尿
- 排尿時の痛み
- 下腹部の不快感
- 発熱
- 悪寒
尿路感染症の症状は他の細菌による感染症と類似していますが、緑膿菌感染症の場合は抗生物質への耐性が問題となります。
| 症状 | 特徴 |
|---|---|
| 頻尿 | 少量の尿を頻繁に排出する |
| 排尿時の痛み | 灼熱感を伴うことがある |
| 下腹部の不快感 | 鈍痛や圧迫感として感じられる |
| 発熱 | 軽度から高熱まで様々 |
眼科領域の症状
緑膿菌が眼に感染すると角膜炎や結膜炎を引き起こします。主な症状には次のようなものがあります。
- 眼の痛み
- 充血
- 視力低下
- 眼脂(目やに)の増加
- 羞明(まぶしさ)
コンタクトレンズの使用者や眼の手術後の患者さんでリスクが高まります。
緑膿菌による眼感染症は急速に進行するため早期の対応が不可欠です。
全身症状
重症の緑膿菌感染症では全身に影響を及ぼす症状が現れます。
これらの症状は感染が血流に入り込んだ場合(菌血症)や敗血症に進展した場合に特に顕著です。
- 高熱(39℃以上)
- 悪寒
- 全身倦怠感
- 食欲不振
- 頻脈
- 低血圧
これらの症状が現れた場合は緊急の医療処置が必要となります。特に免疫機能が低下している患者さんや長期入院中の患者さんでは注意が必要です。
| 症状 | 特徴 |
|---|---|
| 高熱 | 39℃以上の持続する発熱 |
| 悪寒 | 体が震えるような寒気 |
| 全身倦怠感 | 極度の疲労感 |
| 頻脈 | 心拍数の増加 |
| 低血圧 | ショック状態の可能性 |
特殊な症状
緑膿菌感染症では感染部位や患者さんの状態によって特殊な症状が現れることもあります。
例えば中耳炎の場合は耳痛や耳漏、副鼻腔炎の場合は鼻閉や頭痛などが生じます。
また、緑膿菌が産生する色素によって感染部位の分泌物が緑色や青緑色を呈することもあります。
緑膿菌感染症の症状は多岐にわたり、感染部位や患者さんの状態によって大きく異なります。
これらの症状は他の細菌感染症と類似していることも多いため、正確な診断には医療機関での専門的な検査が必要です。

原因とリスク要因:日常生活に潜む感染の危険性
緑膿菌感染症は環境中に広く存在する緑膿菌によって引き起こされる感染症です。本稿ではこの感染症の主な原因とリスク要因について詳しく説明します。
緑膿菌は日常生活のさまざまな場所に存在し、特定の条件下で感染を引き起こします。
感染のメカニズムや感染リスクの高い環境、そして個人の要因について理解することが予防において重要な役割を果たします。
緑膿菌の特性と生息環境
緑膿菌(Pseudomonas aeruginosa)は自然界に広く分布する細菌です。
この細菌は湿った環境を好み、多くの抗生物質に耐性があり、バイオフィルム(細菌の集合体)を形成する能力を持っています。
緑膿菌は土壌や水中、植物の表面などさまざまな環境に生息します。また、病院内の医療機器や水回りにも存在します。
| 生息環境 | 具体例 |
|---|---|
| 自然環境 | 土壌、河川、湖沼 |
| 人工環境 | 浴槽、シンク、加湿器 |
| 医療環境 | 人工呼吸器、カテーテル |
緑膿菌は非常に適応力が高く、わずかな栄養でも生存・増殖できます。
このため消毒薬や抗生物質が存在する環境でも生き残ります。
感染経路と侵入門戸
緑膿菌感染症は主に以下の経路で感染します。
- 直接接触 感染した個人や汚染された表面との接触
- 飛沫感染 咳やくしゃみによる飛沫の吸入
- 経口感染 汚染された食品や水の摂取
- 医療行為 汚染された医療機器の使用
緑膿菌は皮膚や粘膜の傷、気道、尿路など、体の様々な部位から侵入します。
特に傷や火傷、手術後の創部は感染のリスクが高くなります。
免疫機能低下とリスク増大
緑膿菌感染症は健康な人では通常問題になりませんが、次のような状態にある人は感染リスクが高くなります。
- 長期入院患者
- 免疫抑制剤を使用している患者
- HIV/AIDS患者
- がん患者(特に化学療法中)
- 重度の火傷患者
- 嚢胞性線維症患者
これらの状態では体の防御機能が低下しているため緑膿菌が容易に侵入して増殖します。
| リスク要因 | 影響 |
|---|---|
| 長期入院 | 病院内の耐性菌に曝露 |
| 免疫抑制 | 感染に対する抵抗力低下 |
| 基礎疾患 | 体の防御機能の低下 |
免疫機能の低下は緑膿菌感染症の発症において不可欠な要因です。
通常の免疫システムは緑膿菌の侵入を防ぎますが、免疫機能が低下するとこの防御機能が働きません。
医療関連感染のリスク
病院や医療施設は緑膿菌感染症のリスクが特に高い環境です。
これには次のようなの要因が関係しています。
- 医療機器の使用(特に侵襲的なもの)
- 抗生物質の頻繁な使用による耐性菌の出現
- 多くの患者が密集する環境
医療関連感染は入院患者さんや医療従事者にとって大きな問題となっています。特に集中治療室や火傷治療ユニットでは緑膿菌感染症のリスクが高まります。
環境要因と感染リスク
緑膿菌は環境中に広く存在するため特定の環境要因が感染リスクを高めます。
- 高湿度の環境
- 不適切に管理されたプールやジャグジー
- 汚染された水源
- 不衛生な環境
これらの環境では緑膿菌が増殖しやすく、人体への接触機会が増加します。
| 環境 | リスク要因 |
|---|---|
| プール | 塩素濃度の不適切な管理 |
| 病院 | 不十分な消毒や手洗い |
| 家庭 | 加湿器や浴室の不適切な清掃 |
環境中の緑膿菌を完全に排除することは困難ですが、適切な衛生管理や環境整備により、感染リスクを大幅に低減できます。
緑膿菌感染症の原因は複雑で、環境要因と個人の要因が組み合わさって発生します。
日常生活における適切な衛生管理と個人の健康状態の把握が感染予防の鍵となります。

診察と診断:精密な判断のための多面的アプローチ
緑膿菌感染症の診断は患者さんの症状、リスク要因、および検査結果を総合的に評価して行われます。
本稿では医療機関での診察プロセスと診断に用いられる様々な検査方法について詳しく解説します。
緑膿菌感染症の正確な診断には臨床所見と検査結果の慎重な分析が欠かせません。
初診時の問診と身体診察
緑膿菌感染症の診断プロセスは詳細な問診から始まります。医師は以下のような情報を丁寧に聴取します。
- 現在の症状とその経過
- 既往歴(特に免疫系に影響を与える疾患)
- 最近の入院歴や手術歴
- 使用中の薬剤(特に免疫抑制剤や抗生物質)
- 生活環境や職業
問診に続いて医師は綿密な身体診察を実施します。感染部位の視診、触診、聴診などを通じて、感染の徴候を丁寧に探ります。
| 診察項目 | 確認ポイント |
|---|---|
| 視診 | 発赤、腫脹、分泌物の有無 |
| 触診 | 熱感、圧痛の有無 |
| 聴診 | 呼吸音の異常(肺感染の場合) |
これらの初期評価により医師は緑膿菌感染症の可能性を判断し、必要な検査を決定していきます。
微生物学的検査
緑膿菌感染症の確定診断には微生物学的検査が不可欠です。
主な検査方法には以下のようなものがあります。
- 培養検査
- グラム染色
- PCR検査(遺伝子増幅法)
培養検査は最も一般的で信頼性の高い方法です。
感染部位から採取した検体(痰、尿、血液など)を培地で培養し、緑膿菌の存在を確認します。
| 検査方法 | 特徴 |
|---|---|
| 培養検査 | 菌の同定と薬剤感受性試験が可能 |
| グラム染色 | 迅速だが、種の同定は困難 |
| PCR検査 | 高感度だが、生菌と死菌の区別が困難 |
これらの検査結果は診断の確定と適切な治療法の選択に重要な役割を果たします。
血液検査
血液検査は緑膿菌感染症の診断と重症度の評価に重要な役割を果たします。
主な検査項目には以下のものがあります。
- 白血球数(WBC)
- C反応性タンパク(CRP)
- 赤血球沈降速度(ESR)
- プロカルシトニン
これらの炎症マーカーの上昇は感染症の存在を示唆します。
また、血液培養は菌血症(血液中に細菌が存在する状態)の診断に不可欠です。
| 検査項目 | 意義 |
|---|---|
| WBC | 感染に対する免疫反応を反映 |
| CRP | 急性炎症の指標 |
| ESR | 慢性炎症の指標 |
| プロカルシトニン | 細菌感染症の重症度を反映 |
これらの検査結果は感染の重症度や治療効果のモニタリングにも活用されます。
薬剤感受性試験
緑膿菌は多くの抗生物質に耐性を示すことで知られています。そのため薬剤感受性試験は治療方針の決定に欠かせません。
この検査では培養で得られた緑膿菌に対して様々な抗生物質の効果を詳細に調べます。
薬剤感受性試験の結果に基づいて最も効果的な抗生物質が選択されます。
これにより不適切な抗生物質の使用を避け、治療効果を最大限に引き出すことが可能となります。
緑膿菌感染症の診断はこれらの多角的なアプローチを組み合わせて行われます。

画像所見:多様な臓器における特徴的な変化
緑膿菌感染症は様々な臓器に影響を及ぼす深刻な感染症です。
本稿では緑膿菌感染症の画像診断に焦点を当て、各種画像検査で見られる特徴的な所見について詳しく説明いたします。
X線、CT、MRI、超音波など異なる画像モダリティにおける緑膿菌感染症の典型的な所見を理解することは、正確な診断と適切な治療方針の決定に欠かせません。
肺感染症の画像所見
緑膿菌による肺感染症は胸部X線やCTで特徴的な所見を示します。
主な画像所見には以下のようなものがあります。
- 多発性の浸潤影
- 空洞形成
- 気管支拡張症
- 胸水貯留
胸部X線ではこれらの所見が二次元的に観察されますが、CTではより詳細な三次元的評価が可能となります。
| 画像モダリティ | 主な所見 |
|---|---|
| 胸部X線 | 浸潤影、空洞、胸水 |
| 胸部CT | 多発性浸潤影、気管支拡張症、小葉中心性結節 |
CTでは特に多発性の小葉中心性結節や気管支壁肥厚が特徴的です。
これらの所見は緑膿菌が気道に沿って感染を広げる傾向を反映しています。
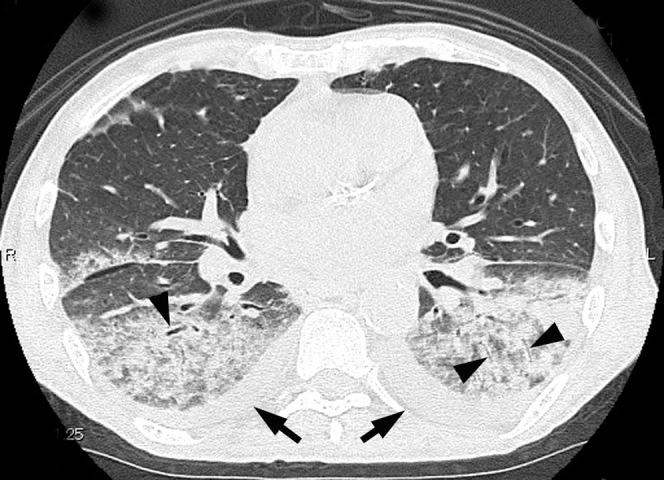
所見:「67歳男性、喫煙歴および糖尿病あり。喀痰を伴う咳嗽と発熱発症4日後に、緑膿菌による急性肺炎を認める。下葉の横断薄層CT画像(1mm厚)にて、肺実質のコンソリデーションおよび気管支壁肥厚(矢頭)を認める。両側胸水の貯留を認める(矢印)。」
中耳炎・副鼻腔炎の画像所見
緑膿菌は中耳炎や副鼻腔炎の原因となります。これらの感染症の画像診断には主にCTが用いられます。
主な所見には以下のようなものがあります。
- 中耳腔や副鼻腔の軟部組織陰影
- 骨破壊像
- 液面形成
中耳炎の場合、側頭骨CTで中耳腔の軟部組織陰影や乳突蜂巣の混濁が観察されます。
副鼻腔炎では副鼻腔CTで副鼻腔内の軟部組織陰影や液面形成が特徴的です。
| 感染部位 | CT所見 |
|---|---|
| 中耳 | 中耳腔軟部組織陰影、乳突蜂巣混濁 |
| 副鼻腔 | 副鼻腔内軟部組織陰影、液面形成 |
これらの所見は緑膿菌感染症に特異的ではありませんが、臨床症状や検査結果と合わせて評価することで診断の精度を高めることができます。
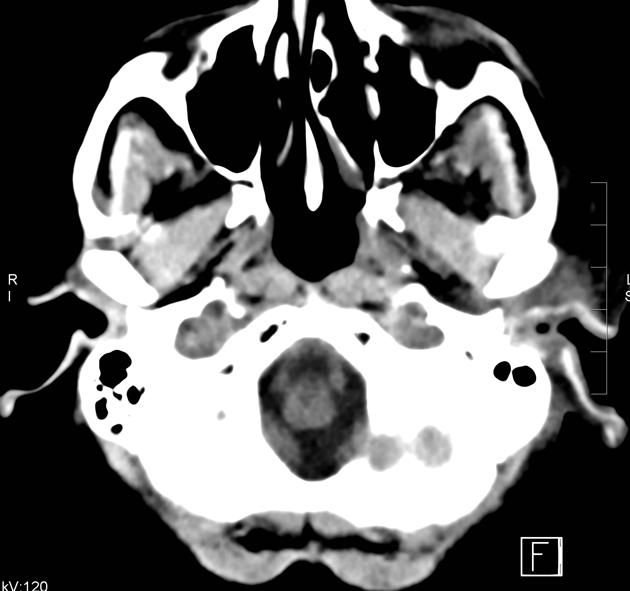
所見:「左外耳道(EAM)、耳介および耳周囲軟部組織の顕著な腫脹を認める。耳周囲または骨膜下膿瘍の明らかな貯留は認められない。左乳突洞内に液体貯留を認めるが、骨破壊の所見はない。EAMの前下方には、左耳下腺の著明な腫大を認めるが、明確な膿瘍形成は確認されない。耳下腺と咀嚼筋間の脂肪平面が消失している。さらに、左咬筋に腫脹を認め、不均一な低吸収を呈している。」
皮膚・軟部組織感染症の画像所見
緑膿菌による皮膚・軟部組織感染症の評価には主にMRIや超音波が用いられます。
これらの画像検査で観察される主な所見には以下のようなものがあります。
- 軟部組織の腫脹
- 膿瘍形成
- 筋膜の肥厚
- 周囲組織の浮腫
MRIではT2強調画像で高信号を示す浮腫や膿瘍が特徴的です。
また、造影T1強調画像では感染組織の造影効果が観察されます。
| 画像モダリティ | 主な所見 |
|---|---|
| MRI | T2高信号の浮腫・膿瘍、造影効果 |
| 超音波 | 低エコー域、液体貯留 |
超音波検査では感染部位に一致して低エコー域や液体貯留が観察されます。
また、カラードプラ法を用いることで、周囲組織の血流増加も評価できます。
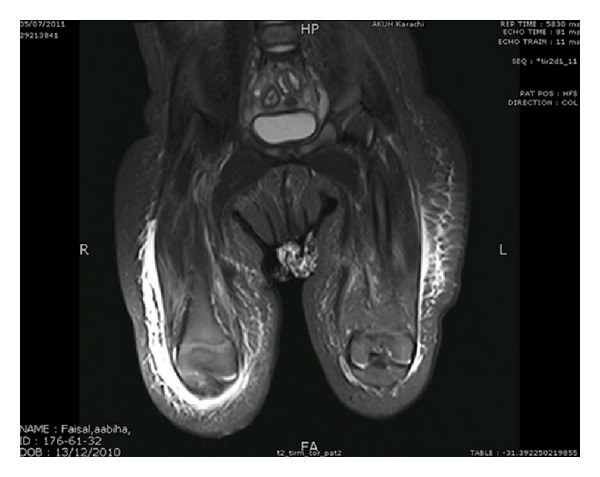
所見:「MRIにて、皮膚、皮下組織、および深筋膜に広範な浮腫を認める。深部皮下筋膜内に多発する造影効果を欠く領域を認め、小膿瘍の存在を示唆する。」
尿路感染症の画像所見
緑膿菌による尿路感染症の評価には主に超音波検査やCTが用いられます。
主な画像所見には以下のようなものがあります。
- 腎臓の腫大
- 腎盂・尿管の拡張
- 膿瘍形成
- 腎周囲脂肪織の混濁
超音波検査では腎臓の腫大や腎盂の拡張が観察されます。
また、膿瘍形成がある場合は内部に不均一な低エコー域が認められます。
CTではより詳細な評価が可能です。造影CTを行うことで腎実質の造影不良域や膿瘍の壁造影効果などが明瞭に描出されます。
| 画像所見 | 超音波 | CT |
|---|---|---|
| 腎臓腫大 | ○ | ○ |
| 腎盂拡張 | ○ | ○ |
| 膿瘍形成 | 低エコー域 | 造影不良域 |
| 周囲脂肪織混濁 | △ | ○ |
これらの画像所見は緑膿菌感染症の診断や重症度評価に重要な情報を提供してくれます。
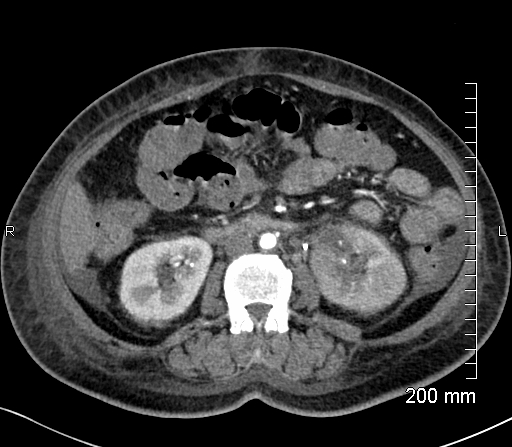
所見:「左腎は相対的に腫大しており、動脈相および静脈相で腎実質の造影効果低下を認める。左腎上極に境界不明瞭で造影されないガスを含む領域(約4×4 cm)を認める。また、左腎実質内にガスを伴わない多発性の低吸収領域を認める。左腎周囲に軽度の脂肪繊維化を認めるが、明らかな膿瘍形成やガス貯留は認められない。左腎の集尿系内には明らかなガスの貯留を認めない。左側にダブルJステントを留置。左腎盂に小結石を認めるが、尿管結石や水尿管症は認められない。遅延性排泄相では左腎の造影剤排泄低下を認める。右腎は正常所見。膀胱は滑らかな壁を呈し、フォーリーカテーテルと少量の気体を認める。腎動脈および腎静脈は開存し、良好に造影されている。肝腫大(軽度)を認める。軽度の腹水を認め、両側に少量の胸水を伴い、基底部の部分的無気肺/肺炎像を認める。また、皮下軟部組織にびまん性浮腫を認め、全身性浮腫(アナサルカ)を示唆する所見。」
中枢神経系感染症の画像所見
稀ではありますが緑膿菌が中枢神経系に感染することもあります。
この場合MRIが最も有用な画像診断法となります。主な所見には以下のようなものがあります。
- 脳膿瘍
- 髄膜炎
- 脳室炎
脳膿瘍の場合、T2強調画像で高信号を示す病変が観察されて周囲に浮腫を伴います。
拡散強調画像では膿瘍腔内が高信号を示すことが特徴的です。
髄膜炎では造影T1強調画像で髄膜の造影効果が認められます。また、脳室炎を伴う場合は脳室壁の造影効果も観察されます。
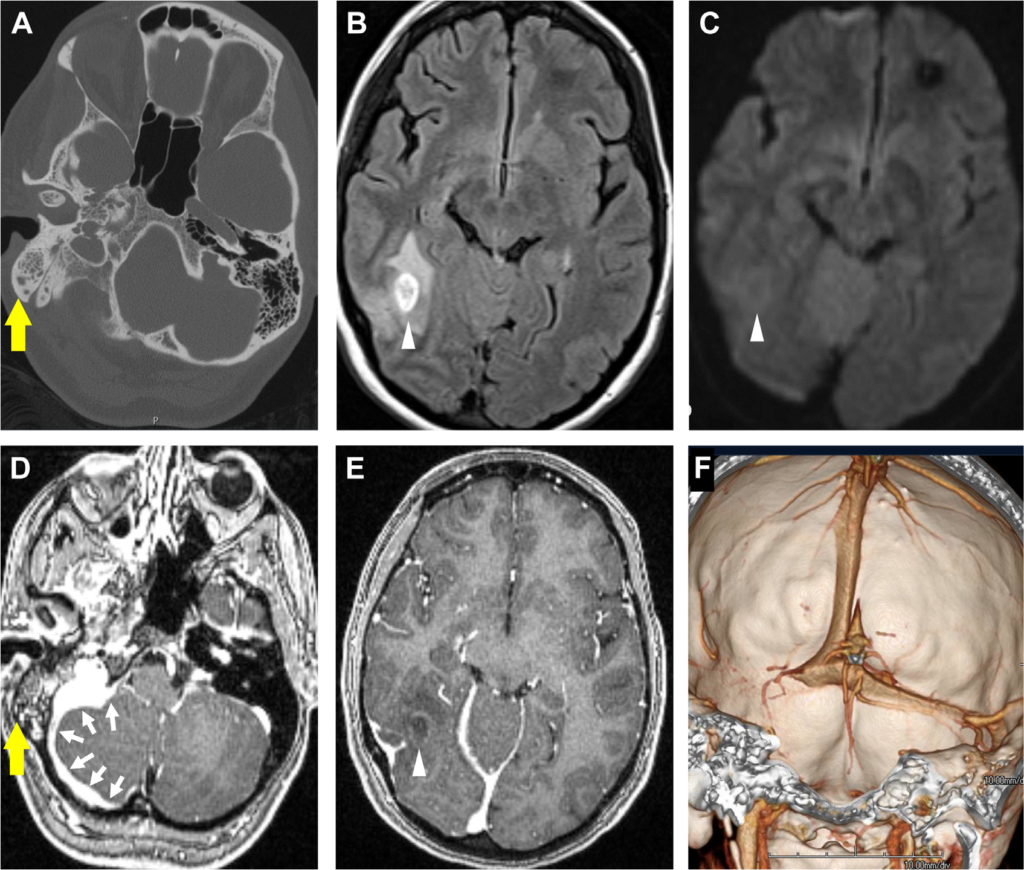
所見:「頭痛を主訴とした患者において、乳突洞炎および中枢神経感染症の頭蓋内合併症を認める。CTにて、右乳突蜂巣の不透過性亢進(黄色矢印, A)を認め、乳突洞炎の所見と一致する。
頭蓋内合併症として、FLAIR画像で高信号を示す病変(矢頭, B)を認めるが、拡散強調画像(DWI)では拡散制限を示さない(矢頭, C)。T1造影後画像(D)では、乳突蜂巣の不透過領域に造影増強効果を認め(黄色矢印, D)、周囲に硬膜炎(多重白矢印, D)を認める。また、T1造影後画像(E)において、後部側頭葉に淡いリング状造影を呈する病変(矢頭, E)を認め、脳炎(cerebritis)を示唆する。
さらに、CT静脈造影の3Dシェーディング表示(F)にて、右横静脈洞の静脈洞血栓症および血栓性静脈炎を認める。」

緑膿菌感染症の治療:抗生物質療法と回復への道のり
緑膿菌感染症の治療は主に抗生物質療法を軸に展開されます。
本稿では緑膿菌感染症の治療方法、使用される薬剤、そして治癒までの期間について詳しくご説明いたします。
緑膿菌は多くの抗生物質に対して耐性を持つことから適切な薬剤の選択と投与方法が極めて重要となります。
治療期間は感染の部位や重症度によって異なりますが、通常は数週間から数か月を要します。
抗生物質療法の基本
緑膿菌感染症の治療の要となるのは抗生物質療法です。
緑膿菌に効果を発揮する抗生物質には以下のようなものがあります。
- ピペラシリン/タゾバクタム
- セフタジジム
- セフェピム
- メロペネム
- イミペネム/シラスタチン
これらの抗生物質は緑膿菌の細胞壁合成を阻害したり、細菌の増殖を抑制したりする作用を持ちます。
| 抗生物質 | 作用機序 |
|---|---|
| ピペラシリン/タゾバクタム | 細胞壁合成阻害 |
| セフタジジム | 細胞壁合成阻害 |
| メロペネム | 細胞壁合成阻害 |
抗生物質の選択は感染部位や緑膿菌の薬剤感受性試験の結果に基づいて慎重に行われます。
重症例では複数の抗生物質を併用する場合もあります。
投与方法と治療期間
緑膿菌感染症の治療では抗生物質の投与方法と治療期間が非常に重要です。
一般的には次のような方法で投与されます。
- 静脈内投与(点滴)
- 経口投与(錠剤やカプセル)
- 局所投与(軟膏や点眼薬)
重症例や全身性感染の場合は主に静脈内投与が選択されます。
軽症例や外来治療の場合は経口投与が行われることもあります。
治療期間は感染の部位や重症度によって大きく異なります。
例えば単純な尿路感染症では7-14日間の治療で改善が見られる場合もありますが、肺炎や骨髄炎などの重症例では4-6週間以上の長期治療が必要となることもあります。
| 感染部位 | 一般的な治療期間 |
|---|---|
| 尿路感染症 | 7-14日 |
| 肺炎 | 14-21日 |
| 骨髄炎 | 4-6週間以上 |
治療の効果は臨床症状の改善や検査値の変化によって慎重に評価されます。
必要に応じて治療期間の延長や抗生物質の変更が行われる場合もあります。
耐性菌への対応
緑膿菌は多剤耐性を獲得しやすい細菌として知られています。
耐性菌による感染症の治療には特別な配慮が必要です。
多剤耐性緑膿菌(MDRP)に対しては次のような薬剤が使用されることがございます。
- コリスチン
- ホスホマイシン
- アミノグリコシド系抗生物質(アミカシンなど)
これらの薬剤は副作用のリスクが高いため慎重に使用する必要があります。
また、新しい抗生物質の開発も進められていますが、耐性菌の出現を防ぐために抗生物質の適正使用が欠かせません。
補助療法と支持療法
抗生物質療法に加えて患者さんの全身状態を改善して治療効果を高めるための補助療法や支持療法が行われることがあるます。
これには以下のようなものが含まれます。
- 輸液療法
- 栄養サポート
- 酸素療法
- 解熱鎮痛剤の使用
これらの治療は患者さんの全身状態を改善して免疫機能を高めることで、抗生物質療法の効果を最大限に引き出すことが目的です。
| 補助療法 | 目的 |
|---|---|
| 輸液療法 | 脱水の改善、電解質バランスの維持 |
| 栄養サポート | 免疫機能の強化、組織修復の促進 |
| 酸素療法 | 組織への酸素供給改善 |
これらの補助療法は患者さんの状態に応じて個別に計画されて実施されます。
治癒までの経過と予後
緑膿菌感染症の治癒までの期間は感染の部位や重症度、患者さんの全身状態によって大きく異なります。
一般的には次のような経過をたどります。
- 抗生物質療法開始後48-72時間で臨床症状の改善が見られることが多い
- 1-2週間で炎症マーカー(CRPなど)の改善が見られる
- 2-4週間で画像所見の改善が見られることが多い
ただし、重症例や合併症がある場合は治癒までにより長い期間を要することがあります。
また、免疫機能が低下している患者さんでは治療に対する反応が遅れたり、再発のリスクが高くなったりする場合もあります。

治療の副作用:抗生物質使用に伴うリスクと対策
緑膿菌感染症の治療には主に抗生物質が用いられますが、これらの薬剤には様々な副作用が伴います。
本稿では緑膿菌感染症治療に使用される抗生物質の主な副作用とその対策について詳しくご説明します。
副作用の種類や程度は個人差が大きいため医療従事者との密接なコミュニケーションが欠かせません。
早期発見と適切な対応により、副作用のリスクを最小限に抑えることができます。
消化器系の副作用
緑膿菌感染症の治療に用いられる抗生物質の多くは消化器系に影響を及ぼします。
主な副作用には以下のようなものがあります。
- 吐き気
- 嘔吐
- 下痢
- 腹痛
- 食欲不振
これらの症状は抗生物質が腸内細菌叢のバランスを崩すことで引き起こされることが多いです。
特に広域スペクトラムの抗生物質を使用する場合に発生しやすくなります。
| 副作用 | 発生頻度 | 対策 |
|---|---|---|
| 吐き気・嘔吐 | 比較的高い | 制吐剤の使用、食事の工夫 |
| 下痢 | 高い | 整腸剤の使用、水分補給 |
| 腹痛 | 中程度 | 鎮痛剤の使用、温罨法 |
これらの副作用が発生した場合は担当医に相談し、対症療法を行うことが大切です。
重度の下痢や腹痛が続く場合は偽膜性大腸炎の可能性もあるため速やかに医療機関を受診しましょう。
皮膚反応と過敏症
抗生物質による皮膚反応や過敏症は比較的頻繁に見られる副作用です。
主な症状には次のようなものがあります。
- 発疹
- 蕁麻疹
- 掻痒感
- アナフィラキシー反応
これらの反応は軽度のものから生命を脅かす重度のものまで様々です。特にペニシリン系やセフェム系抗生物質で発生しやすいとされています。
| 副作用 | 重症度 | 対応 |
|---|---|---|
| 発疹・蕁麻疹 | 軽度〜中等度 | 抗ヒスタミン薬の使用、薬剤変更 |
| アナフィラキシー | 重度 | 即時の薬剤中止、救急処置 |
皮膚反応や過敏症の症状が現れた場合は直ちに医療従事者に報告することが重要です。
重度のアレルギー反応の場合、薬剤の即時中止と緊急処置が必要となります。
腎機能への影響
一部の抗生物質、特にアミノグリコシド系やバンコマイシンなどは腎機能に影響を与えます。
主な影響には次のようなものがあります。
- 急性腎障害
- 尿細管機能障害
- 電解質異常
これらの副作用は高齢者や既存の腎疾患がある患者さんでより発生しやすくなります。
| 抗生物質 | 腎毒性リスク | モニタリング項目 |
|---|---|---|
| アミノグリコシド | 高い | 血中濃度、腎機能検査 |
| バンコマイシン | 中程度 | 血中濃度、腎機能検査 |
| セフェピム | 低い | 腎機能検査 |
腎機能への影響を最小限に抑えるため定期的な腎機能検査や薬物血中濃度モニタリングが行われます。
また、投与量の調整や投与間隔の延長などの対策が取られることもあるでしょう。
肝機能への影響
一部の抗生物質は肝機能に影響を与えます。主な影響には以下のようなものがあります。
- 肝酵素上昇
- 胆汁うっ滞
- 急性肝炎
これらの副作用は通常は一過性で薬剤の中止により改善することが多いですが、稀に重篤な肝障害を引き起こすこともあります。
| 抗生物質 | 肝毒性リスク | モニタリング項目 |
|---|---|---|
| アモキシシリン/クラブラン酸 | 中程度 | 肝機能検査 |
| セフトリアキソン | 低い | 肝機能検査、胆道系酵素 |
| フルオロキノロン | 低い | 肝機能検査 |
肝機能への影響を監視するため定期的な肝機能検査が行われます。
肝機能障害の兆候が見られた場合は薬剤の変更や中止が検討されるでしょう。
神経系への影響
一部の抗生物質は神経系に影響を与えます。主な副作用には次のようなものがあります。
- めまい
- 頭痛
- 末梢神経障害
- 痙攣
これらの副作用は特にフルオロキノロン系抗生物質で報告されています。
また、高用量のペニシリン系抗生物質でも中枢神経系への影響が見られることがあります。
神経系への影響は通常は薬剤の中止により改善しますが、一部の症状は長期間持続する可能性もあります。そのため早期発見と適切な対応が大切なのです。
緑膿菌感染症の治療に用いられる抗生物質の副作用は多岐にわたります。
これらの副作用を最小限に抑えるためには医療従事者と患者さんの密接なコミュニケーションが不可欠です。

緑膿菌感染症の治療費:入院と外来での費用比較
緑膿菌感染症の治療費は感染部位や重症度によって大きく異なります。
入院治療では高額になる傾向がありますが、外来治療でも長期間の抗生物質投与が必要な場合があります。
本稿では処方薬の薬価、1週間の治療費、1か月の治療費について概説します。
処方薬の薬価
緑膿菌感染症の治療に使用される抗生物質の薬価は種類によって異なります。
例えばセフタジジムの1g当たりの薬価は604円~686円、ピペラシリン・タゾバクタム(4.5g当たり)は1,195円~1,835円、メロペネム(0.5g当たり)は656円~982円です。
| 抗生物質 | 薬価 |
|---|---|
| セフタジジム(1g当たり) | 604円~686円 |
| ピペラシリン・タゾバクタム(4.5g当たり) | 1,195円~1,835円 |
| メロペネム(0.5g当たり) | 656円~982円 |
1週間の治療費
1週間の薬剤費は投与量にもよりますが数万円規模になります。
例えばメロペネム1gを1日3回投与した場合、1日あたり1,968~2,946円強、1週間では13,776~20,622円の薬剤費となります(薬価656~982円/0.5gより算出)。
ピペラシリン・タゾバクタム4.5gを1日3回用いると仮定すると1日あたり3,585~5,505円となり、1週間では25,095~38,535円になります。
同様にセフタジジム2gを1日3回投与すると1日3,624~4,116円、1週間で25,368~28,812円の薬剤費となります(いずれも薬価に基づく概算)。
外来治療の場合、1週間の治療費は初診料など加えて、約18,000円から45,000円程度です。
| 薬剤名 | 投与量(1日あたり) | 1日あたりの費用(円) | 1週間の費用(円) |
|---|---|---|---|
| メロペネム | 1g × 3回 | 1,968~2,946円 | 13,776~20,622円 |
| ピペラシリン・ タゾバクタム | 4.5g × 3回 | 3,585~5,505円 | 25,095~38,535円 |
| セフタジジム | 2g × 3回 | 3,624~4,116円 | 25,368~28,812円 |
1か月の治療費
長期治療が必要な場合、1か月の治療費は外来で約72,000円から180,000円になることがあります。
重症例では入院が必要となり、さらに高額になる可能性があります。
入院費を詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
例えば、患者が28日間入院した場合の計算は以下のようになります。
DPC名: 肺炎等(市中肺炎以外) 手術なし 手術処置等2なし
日数: 28
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥885,080 +出来高計算分
治療費は患者の状態や使用する薬剤によって変動するため詳細は担当医に確認することが重要です。
なお、上記の価格は2025年3月時点のものであり、最新の価格については随時ご確認ください。
以上