感染症の一種である新型インフルエンザとは、従来のインフルエンザウイルスが変異して人間に感染する能力を獲得した新しいタイプのウイルスが引き起こす急性呼吸器疾患です。
この病気は、通常のインフルエンザと比較して重症化のリスクが高く、広範囲に急速に拡大する可能性があるため、世界中で注目されています。
新型インフルエンザは、感染者の咳やくしゃみによる飛沫感染や、ウイルスが付着した物との接触感染によって人から人へと広がります。主な症状として、高熱、咳、筋肉痛などが現れます。


新型インフルエンザの主症状
新型インフルエンザは、急激な症状の出現と進行が特徴的な感染症です。この記事では、感染初期から回復期までの主要な症状について詳しく解説いたします。
発熱と全身症状
新型インフルエンザに感染すると、多くの患者さまが高熱に見舞われます。
38度以上の発熱が突然現れるのが一般的で、40度近くまで上昇する場合もあります。この高熱は通常3〜4日間持続しますが、より長期化することもあります。
発熱に伴い、全身の倦怠感や筋肉痛、関節痛といった全身症状が現れます。これらの症状は患者さまの日常生活に大きな支障をきたします。
| 症状 | 特徴 |
| 発熱 | 38度以上が突然出現 |
| 倦怠感 | 全身のだるさ |
| 筋肉痛 | 特に背中や脚に強い痛み |
| 関節痛 | 動かすと痛みが増強 |
呼吸器症状
新型インフルエンザウイルスは主に呼吸器系統を攻撃するため、呼吸器に関連する症状が顕著に現れます。
咳は乾いた痰のない咳から始まり、次第に痰を伴うようになります。のどの痛みや鼻づまり、鼻水といった症状も頻繁に見られます。これらの症状は感染初期から現れ、回復期まで長く続く傾向があります。
呼吸器症状は患者さまの生活の質を著しく低下させる要因となるため、適切な対応が不可欠です。
- 乾いた咳から始まり痰を伴う咳に変化
- のどの痛みや違和感
- 鼻づまりや鼻水
- 息苦しさや胸の圧迫感
消化器症状
新型インフルエンザは呼吸器症状だけでなく、消化器症状も起こします。
吐き気や嘔吐、下痢、腹痛といった症状が現れ、特に小児や高齢者で顕著に見られます。これらの症状は脱水のリスクを高めるため、十分な水分補給が必要です。
| 症状 | 頻度 |
| 吐き気・嘔吐 | 中程度 |
| 下痢 | 比較的少ない |
| 腹痛 | 軽度から中程度 |
神経系症状
新型インフルエンザは時として神経系に影響を及ぼし、様々な神経症状を発症します。
頭痛はもっとも一般的な神経症状の一つで、多くの患者さまが経験します。めまいや意識障害といったより重篤な症状が現れることもあるため注意します。
2009年の新型インフルエンザ(A/H1N1)パンデミック時の研究では、神経系合併症の発生率が従来のインフルエンザよりも高かったことが報告されています。
- 頭痛(前頭部や側頭部に多い)
- めまい
- 意識障害(重症例)
- 痙攣(小児で多い)
| 症状 | 特徴 | 注意点 |
| 頭痛 | 前頭部や側頭部に多い | 持続的な痛みに注意 |
| めまい | 立ちくらみや回転性めまい | 転倒リスクに注意 |
| 意識障害 | 重症例で発生 | 早急な医療介入が必要 |
| 痙攣 | 小児で多い | 発熱時に起こりやすい |
皮膚症状
新型インフルエンザ感染に伴い、皮膚症状が現れることもあります。
発疹や蕁麻疹(じんましん)といった症状が体の一部または全身に出現します。これらの皮膚症状は感染初期から回復期にかけて現れる可能性があり、症状の持続期間は様々です。
| 症状 | 特徴 | 持続期間 |
| 発疹 | 赤い斑点状または丘疹状 | 数日から1週間程度 |
| 蕁麻疹 | かゆみを伴う膨隆疹 | 数時間から数日 |

原因
ウイルスの遺伝子変異:進化の過程
新型インフルエンザの主たる原因は、既存のインフルエンザウイルスにおける遺伝子変異にあります。
インフルエンザウイルスは、その本質として極めて変異しやすい性質を有し、絶え間なく遺伝子構造を変化させ続けています。
この変異プロセスにおいて、時として人間の免疫系が認識できないほどの大規模な変化を遂げたウイルスが誕生します。
このような劇的な変異を経たウイルスこそが、新型インフルエンザの原因となるのです。
| 変異の種類 | 特徴 | 影響 |
| 抗原連続変異 | 小さな変異が徐々に蓄積 | 季節性インフルエンザの原因 |
| 抗原不連続変異 | 急激で大きな変異 | 新型インフルエンザの可能性 |
動物由来ウイルスの人への感染:種の壁を越えて
新型インフルエンザの発生には、動物由来のインフルエンザウイルスが深く関与します。
特に、鳥インフルエンザウイルスや豚インフルエンザウイルスが人間に感染する能力を獲得すると、新型インフルエンザの出現リスクが著しく高まります。
このプロセスは通常、複数の段階を経て進行し、最終的に人から人へと効率よく感染できるウイルスへと進化を遂げます。その過程は以下のように進行します。
- 動物間でのウイルス循環:野生動物や家畜間でのウイルスの伝播と変異
- 動物から人への偶発的感染:密接な接触による種間感染の発生
- ヒト型レセプターへの適応:ウイルスの人体細胞への親和性獲得
- 人から人への持続的感染能力の獲得:パンデミックの潜在的起点
遺伝子再集合:新たな脅威の誕生
新型インフルエンザウイルスの発生において、遺伝子再集合という現象が極めて重要な役割を果たします。これは、異なる種類のインフルエンザウイルスが同一の宿主細胞に感染した際に生じる現象です。
感染した細胞内で複数のウイルスの遺伝子が混ざり合い、全く新しい組み合わせの遺伝子を持つウイルスが誕生する可能性があります。
この過程を経て、人類にとって未知の抗原性を持つウイルスが生まれることがあります。
| 再集合の種類 | 特徴 | パンデミックリスク |
| 2種間再集合 | 2種類のウイルス間で発生 | 中程度 |
| 多重再集合 | 3種類以上のウイルス間で発生 | 高い |
環境要因と人間活動の影響:グローバル化の代償
新型インフルエンザの発生には、環境要因や人間の活動も少なからず影響を及ぼします。
気候変動や生態系の変化は、野生動物の生息域や行動パターンを変化させ、新たなウイルスと人間の接触機会を増加させます。
さらに、グローバル化に伴う人や物資の国際的な移動の増加は、新型ウイルスが短期間で世界中に拡散するリスクを飛躍的に高めています。以下に主な要因を列挙します。
- 森林破壊による野生動物との接触増加:生態系の攪乱がもたらす新たな感染経路
- 家畜生産の集約化によるウイルス変異の促進:密集環境下での急速な進化
- 国際貿易や旅行の増加によるウイルスの迅速な拡散:地球規模での感染連鎖
宿主の免疫状態:防御の最前線
新型インフルエンザの発生と拡大には、人間集団の免疫状態が決定的な役割を果たします。
新たに出現したウイルスに対して人々が免疫を持っていないこと、すなわち集団免疫が存在しないことが、急速な感染拡大の根本的な原因となります。
特に、高齢者や基礎疾患を持つ方々など、免疫力が低下している集団では、新型インフルエンザの影響がより深刻化する傾向にあります。
| 免疫状態 | 新型インフルエンザへの影響 | 対策の重要度 |
| 既存の免疫なし | 感染リスクが高い | 非常に高い |
| 交差免疫あり | 部分的な防御効果の可能性 | 中程度 |
新型インフルエンザの発生は、複雑な要因が絡み合って起こる現象です。
ウイルスの遺伝子変異、動物由来ウイルスの人への適応、遺伝子再集合、環境要因、そして人間の免疫状態などが相互に作用し合うことで、新たな脅威となるウイルスが生まれます。

新型インフルエンザの診察と診断
新型インフルエンザの診察と診断は、感染拡大防止と患者さまの早期対応において極めて重要な役割を果たします。
初期診察の流れ:患者さまとの対話から始まる探索
新型インフルエンザが疑われる患者さまが医療機関を受診した際、まず問診と視診から診察が開始されます。
医師は、患者さまの症状の経過、渡航歴、接触歴などを丁寧に聴取し、疾患の全体像を把握しようと努めます。
同時に、患者さまの全身状態を綿密に観察し、特に呼吸状態や意識レベルに細心の注意を払います。これらの初期評価は、その後の診断や治療方針の決定に大きな影響を与えます。
| 診察項目 | 確認内容 | 意義 |
| 問診 | 症状の経過、渡航歴、接触歴 | 感染経路の特定と重症度予測 |
| 視診 | 全身状態、呼吸状態、意識レベル | 即時的な重症度評価 |
身体所見の評価:客観的データの収集
初期診察に続いて、医師は詳細な身体診察を実施します。体温測定や血圧測定などのバイタルサインチェックを通じて、患者さまの全身状態を客観的に把握します。
聴診器を用いた肺の聴診は、肺炎の有無を確認する上で欠かせない手順です。これらの身体所見は、診断の精度を高め、適切な治療方針の策定に寄与します。
- 体温測定:発熱の程度と持続時間の確認
- 血圧測定:循環動態の評価
- 脈拍数確認:心臓への負荷の推定
- 呼吸数カウント:呼吸困難の客観的評価
- 経皮的動脈血酸素飽和度(SpO2)測定:肺機能の間接的評価
検査の実施:科学的根拠に基づく診断
新型インフルエンザの確定診断には、特定の検査が不可欠となります。最も信頼性が高いのは、鼻咽頭ぬぐい液を用いたPCR検査(遺伝子増幅法)です。
このほか、迅速診断キットを用いたインフルエンザ抗原検査も補助的に行われ、迅速な初期判断に役立ちます。これらの検査を組み合わせることで、診断の精度と速度の両立を図ります。
| 検査名 | 特徴 | 結果判明時間 |
| PCR検査 | 高精度だが時間を要する | 数時間〜1日 |
| 迅速診断キット | 短時間で結果が出るが精度がやや劣る | 10〜30分 |
画像診断:見えない脅威の可視化
重症度の評価や合併症の有無を確認するため、画像診断が実施される場面もあります。胸部X線検査やCT検査により、肺炎の有無や程度を詳細に把握することが可能です。
これらの画像所見は、治療方針の決定や経過観察において重要な指標となり、患者さまの予後改善に大きく貢献します。
- 胸部X線検査:肺炎像の有無、広がりの評価
- 胸部CT検査:詳細な肺野の評価、微小病変の検出
鑑別診断:類似疾患との峻別
新型インフルエンザの診断プロセスにおいて、他の呼吸器感染症との鑑別は極めて重要です。特に、季節性インフルエンザや一般的な風邪との区別が求められます。
医師は、患者さまの症状、検査結果、流行状況などを総合的に判断し、慎重に鑑別診断を行います。この過程は、適切な治療選択と感染対策の実施に直結します。
| 疾患 | 鑑別のポイント | 特徴的な所見 |
| 季節性インフルエンザ | 流行時期、症状の急激な出現 | 高熱、全身倦怠感 |
| 一般的な風邪 | 症状が比較的軽い、経過が緩やか | のどの痛み、鼻汁 |
重症度評価:適切な治療戦略の基盤
診断が確定した後、患者さまの重症度を適切に評価することが次の重要なステップとなります。重症度評価は、入院の必要性や治療方針の決定に直結する重要なプロセスです。
医師は、患者さまの年齢、基礎疾患の有無、症状の程度などを考慮して、総合的な判断を下します。この評価に基づき、最適な治療環境と方法が選択されます。
- 呼吸困難の程度:酸素療法の必要性の判断
- 酸素飽和度の低下:肺機能障害の重症度評価
- 意識レベルの変化:中枢神経系への影響の把握
- 脱水症状の有無:輸液療法の必要性の判断

画像所見
胸部X線検査の基本的所見:初期評価の要
胸部X線検査は、新型インフルエンザ患者の初期評価に広く活用される検査手法です。この手法により、肺野の異常陰影や肺炎の進行度を正確に評価できます。
新型インフルエンザに特徴的な所見として、両側性のすりガラス様陰影(半透明な霧がかかったような陰影)や浸潤影(より濃い不均一な陰影)が挙げられます。
これらの陰影は、主に肺の下部や周辺部に出現しやすい傾向を示します。
| 所見 | 特徴 | 出現部位 |
| すりガラス様陰影 | 淡い霧状の陰影 | 主に肺の下部・周辺部 |
| 浸潤影 | より濃い不均一な陰影 | 主に肺の下部・周辺部 |
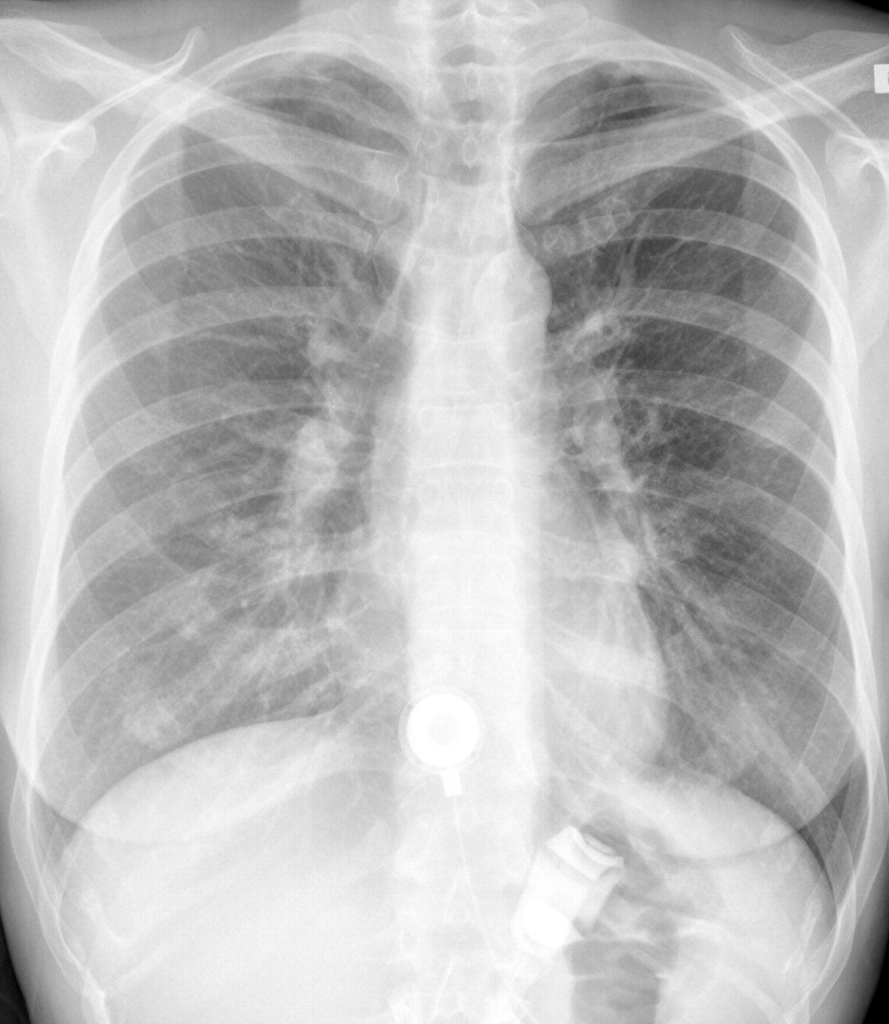
所見:「胃バンディング手術後に発熱と咽頭痛を発症し、48時間後に来院した45歳女性の初回胸部X線画像では、両側肺門周囲に中心性のすりガラス様陰影を認める。臨床的改善がみられ、3日後に退院となった。」
CT検査による詳細評価:微細な変化を捉える
CT検査は、胸部X線検査よりもさらに詳細に肺の状態を把握できる高度な検査法です。
新型インフルエンザの診断では、特に高分解能CT(HRCT:High-Resolution Computed Tomography)が有用とされています。
CT検査では、両側性の多発性すりガラス様陰影や浸潤影に加え、小葉間隔壁の肥厚(肺の小さな区画を分ける壁の肥厚)や気管支壁の肥厚などが観察されます。
これらの所見は末梢優位に分布する傾向があり、中心部の肺野は比較的保たれていることが多いという特徴があります。
- 両側性多発性すりガラス様陰影:肺の両側に霧がかかったような複数の陰影
- 小葉間隔壁の肥厚:肺の微小な区画を区切る壁が厚くなる現象
- 気管支壁の肥厚:気管支の壁が通常よりも厚くなる変化
- 胸膜下線状陰影:肺の表面近くに現れる線状の影
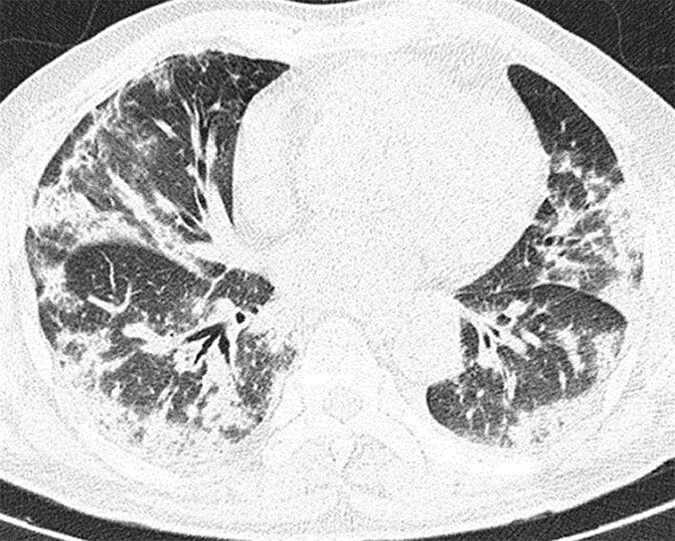
所見:「インフルエンザA(H1N1)肺炎と診断された患者。B. 53歳の男性で、1か月間の咳嗽および喀痰、10日間の発熱を呈している。軸位CT画像では、両肺において浸潤および線状陰影を認め、末梢および気管支血管周囲に分布している(B)。また、胸膜肥厚も確認される(矢印、C)。」
画像所見の経時的変化:病態の進行を追う
新型インフルエンザの画像所見は、時間の経過とともにダイナミックに変化していきます。
初期段階ではすりガラス様陰影が主体ですが、病状の進行に伴い浸潤影やconsolidation(肺胞性陰影:肺の空気が減少し、より濃い陰影として現れる状態)へと変化していきます。
重症例では、肺野の広範囲にわたる陰影が出現し、ARDS(急性呼吸窮迫症候群:重篤な肺の機能障害を示す状態)様の所見を呈する場合もあります。
このような経時的変化を追跡することで、病状の進行度を客観的に評価できます。
| 病期 | 主な画像所見 | 臨床的意義 |
| 初期 | すりガラス様陰影 | 早期発見・介入のチャンス |
| 進行期 | 浸潤影、consolidation | 治療強化の必要性を示唆 |
| 重症期 | びまん性陰影、ARDS様所見 | 集中治療の検討が必要 |
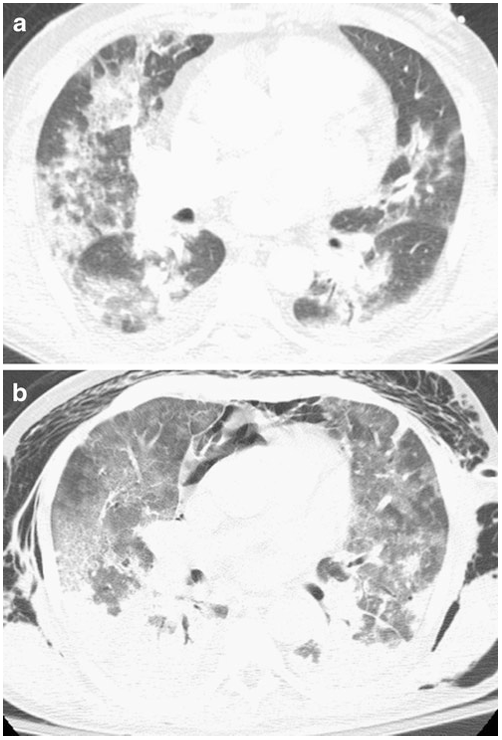
所見:「66歳の男性、インフルエンザA(H1N1)、糖尿病および腎不全を併発している。a. 軸位CTでは、明確な気管支周囲や胸膜下分布を伴わずに、広範な両側のまだらなすりガラス陰影(GGO)と浸潤を認める。b. フォローアップCTでは、特に下葉での依存性の浸潤が悪化している一方で、非依存性領域の一部には改善がみられるが、より融合したGGOが出現しており、びまん性肺胞損傷の特徴を呈している。また、肺胞破裂による縦隔気腫も認められる。」
非定型的な画像所見:例外を見逃さない
一般的な所見とは異なる、非定型的な画像所見を呈する症例も報告されています。片側性の陰影や上葉優位の分布、胸水の貯留などが、これに含まれます。
これらの非定型的所見は、患者の基礎疾患や免疫状態などにより出現します。臨床医は、典型的な所見だけでなく、こうした非定型的所見にも注意を払う必要があります。
- 片側性の陰影:片方の肺にのみ現れる異常陰影
- 上葉優位の分布:肺の上部に多く見られる陰影分布
- 胸水の貯留:肺を取り囲む胸膜腔に液体が溜まる状態
- 縦隔リンパ節腫大:肺の間にある領域のリンパ節が腫れる現象
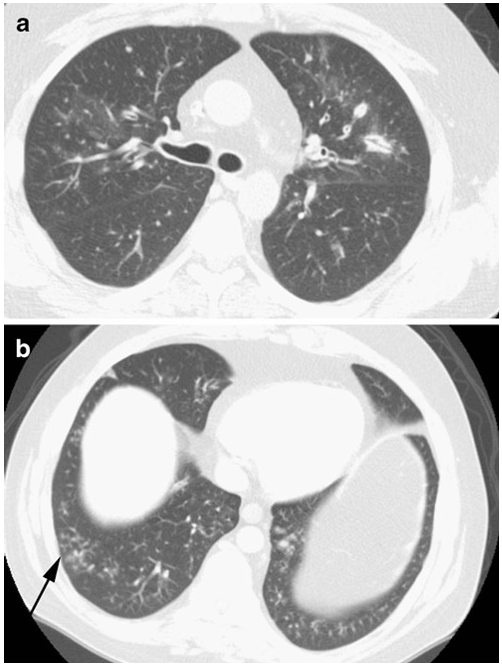
所見:「36歳の男性、インフルエンザA(H1N1)およびホジキンリンパ腫を既往とし、自家造血幹細胞移植後に移植片対宿主病(GVHD)を合併している。a. 軸位CTでは、まだらな両側の気管支周囲の浸潤、すりガラス陰影(GGO)、中心小葉性結節、および気道壁の肥厚がみられ、新型インフルエンザA(H1N1)の気道中心性病変の特徴を呈している。肺の中心部と末梢部の密度差は移植片対宿主病に起因し、他の急性所見に先行して存在している。b. 肺底部のCT画像では、まだらな軟部組織の中心小葉性結節と、”tree-in-bud”(小枝状の結節)陰影(矢印)を認める。」
画像所見と重症度の関連:予後予測の手がかり
画像所見の広がりや性状は、患者の重症度と密接な関連があることが知られています。陰影の範囲が広く、濃度が高いほど、一般的に重症度が高いとされています。
特に両側性のびまん性陰影や急速な陰影の拡大は、予後不良因子として注意します。このような所見が認められた場合、迅速かつ積極的な治療介入が求められます。
| 重症度 | 画像所見の特徴 | 臨床的対応 |
| 軽症 | 限局性のすりガラス様陰影 | 外来での経過観察も検討 |
| 中等症 | 多発性の浸潤影 | 入院管理を考慮 |
| 重症 | びまん性陰影、ARDS様所見 | 集中治療室での管理を検討 |

新型インフルエンザの治療法と回復への道程
新型インフルエンザの治療は、患者さまの症状の程度や全身状態に応じて、きめ細かく選択されます。
抗ウイルス薬による治療:ウイルスとの直接対決
新型インフルエンザの治療において、抗ウイルス薬は主軸となる重要な役割を担います。
主に使用される薬剤には、ノイラミニダーゼ阻害薬(ウイルスの増殖を抑える薬)があり、代表的なものとしてオセルタミビルやザナミビルが挙げられます。
これらの薬剤は、ウイルスの増殖を効果的に抑制し、症状の軽減や合併症のリスク低下に大きく寄与します。
投与のタイミングが極めて重要で、発症後できるだけ早期(48時間以内が理想的)に開始することで、最大の効果が期待できます。
| 薬剤名 | 投与経路 | 特徴 |
| オセルタミビル | 経口 | 服用が容易、小児にも使用可 |
| ザナミビル | 吸入 | 局所作用が強い、妊婦にも使用可 |
支持療法:患者さまの体調管理と合併症予防
抗ウイルス薬による直接的な治療と並行して、患者さまの全身状態を改善し、合併症を予防するための支持療法も極めて重要です。
輸液療法や酸素療法などが、患者さまの状態に応じて適切に実施されます。
重症例では、人工呼吸器管理や体外式膜型人工肺(ECMO:Extra Corporeal Membrane Oxygenation)などの高度な集中治療が必要となる場合もあります。
これらの治療法は、患者さまの生命を守る最後の砦となります。
- 輸液療法:脱水の予防と改善、電解質バランスの維持
- 酸素療法:呼吸困難の軽減、組織への酸素供給の確保
- 解熱鎮痛薬:発熱や痛みの緩和、患者さまの苦痛軽減
治療期間と経過:回復への時間軸
新型インフルエンザの治療期間は、患者さまの年齢、基礎疾患の有無、ウイルスの型、そして治療開始のタイミングなど、多様な要因によって大きく異なります。
一般的に、軽症例では5〜7日程度で症状が改善し始めますが、完全な回復までには2週間程度を要することがあります。
重症例では、さらに長期の治療が必要となる場合もあり、集中治療室での管理が数週間に及ぶこともあります。
2009年の新型インフルエンザ(A/H1N1)パンデミック時の研究では、発症から平均7日で感染性が消失したことが報告されていますが、個々の症例で差異があることに留意する必要があります。
| 重症度 | 平均治療期間 | 特記事項 |
| 軽症 | 1〜2週間 | 自宅療養も可能 |
| 中等症 | 2〜3週間 | 入院管理が推奨 |
| 重症 | 3週間以上 | 集中治療が必要 |
入院治療の適応:医療機関での集中ケア
新型インフルエンザ患者の中には、入院治療が必要となる方も少なくありません。高齢者や基礎疾患を有する方、呼吸困難を伴う方などが、入院の対象となりやすいです。
入院中は、症状の管理や合併症の予防に重点が置かれ、24時間体制での医療ケアが提供されます。
- 呼吸状態の継続的モニタリング:酸素飽和度、呼吸数、呼吸パターンの観察
- 合併症の早期発見と対応:細菌性肺炎、心筋炎などの二次的合併症に注意
- 栄養状態の維持改善:適切な栄養摂取による免疫力の維持と回復促進
治癒判定と退院基準:社会復帰への第一歩
新型インフルエンザからの回復を判断する際には、複数の要素を総合的に考慮します。
一般的に、解熱後48時間経過し、呼吸器症状が改善傾向にあること、そして全身状態が安定していることが、治癒の目安となります。
退院の判断は、個々の患者さまの状態を詳細に評価した上で慎重に行われます。感染性の消失確認も重要な要素となり、PCR検査などを用いてウイルスの排出状況を確認することもあります。
| 判定項目 | 基準 | 補足 |
| 体温 | 解熱後48時間経過 | 解熱剤を使用していない状態で |
| 呼吸器症状 | 改善傾向 | 咳、呼吸困難の軽減 |
| 全身状態 | 安定 | 食事摂取、日常生活動作の改善 |

治療の副作用やデメリット(リスク)
抗ウイルス薬の副作用:効果と引き換えに
抗ウイルス薬は新型インフルエンザ治療の主軸となりますが、その使用には慎重な配慮が求められます。オセルタミビルやザナミビルといった薬剤では、消化器症状や精神神経症状の報告が散見されます。
これらの副作用は多くの場合一過性ですが、患者さまの日常生活に少なからぬ影響を与える可能性があります。医療従事者は、薬剤の効果と副作用のバランスを慎重に見極める必要があります。
| 薬剤名 | 主な副作用 | 発現頻度 |
| オセルタミビル | 吐き気、下痢、異常行動 | 1-10% |
| ザナミビル | 気管支痙攣、めまい、発疹 | 1-5% |
支持療法に伴うリスク:諸刃の剣
輸液療法や酸素療法などの支持療法は、患者さまの全身状態を改善する上で不可欠ですが、同時にリスクも内包しています。
過剰な輸液は肺水腫を誘発する可能性があり、高濃度酸素の長期投与は酸素毒性のリスクを孕んでいます。
これらの治療法は、患者さまの状態を綿密にモニタリングしながら、細心の注意を払って実施する必要があります。医療チームの経験と判断力が問われる場面といえるでしょう。
- 輸液過剰による肺水腫:体液バランスの厳密な管理が重要
- 高濃度酸素による酸素毒性:肺胞の損傷や炎症を引き起こす可能性
- 長期臥床による筋力低下:早期のリハビリテーション介入が鍵
薬剤耐性ウイルスの出現:進化との闘い
抗ウイルス薬の使用に伴い、薬剤耐性ウイルスが出現するリスクは常に存在します。耐性ウイルスの出現は、治療の効果を著しく減弱させ、さらには感染拡大のリスクを高める可能性があります。
適切な薬剤の選択と、正確な用法用量の遵守が、耐性ウイルス出現の抑制に極めて重要です。医療従事者と患者さまの双方が、この点を深く理解し、協力して対処することが求められます。
| 耐性メカニズム | リスク | 対策 |
| 点変異 | 部分的耐性 | 複数薬剤の併用 |
| 遺伝子再集合 | 完全耐性 | 新規薬剤の開発 |
入院に伴う二次感染リスク:見えざる脅威
入院治療は重症患者には不可欠ですが、同時に院内感染のリスクも伴います。特に免疫力が低下した状態では、他の病原体による二次感染が発生しやすくなります。
MRSA(メチシリン耐性黄色ブドウ球菌)感染や緑膿菌感染、さらにはカンジダ症などが、重大な合併症として懸念されます。
これらの感染症を予防するためには、徹底した衛生管理と適切な抗菌薬の使用が欠かせません。
- MRSA感染:接触感染対策の徹底
- 緑膿菌感染:環境整備と手指衛生の重要性
- カンジダ症:免疫力低下時の慎重なモニタリング
人工呼吸器関連合併症:生命維持の裏側で
重症例で使用される人工呼吸器は、患者さまの生命維持に不可欠ですが、同時に様々な合併症のリスクを伴います。
人工呼吸器関連肺炎(VAP)や気胸、さらには人工呼吸器からの離脱困難などが、主要な問題として挙げられます。
これらの合併症は、患者さまの予後に多大な影響を与える可能性があり、その予防と早期発見に全力を尽くす必要があります。医療チームの高度な専門性と、きめ細やかなケアが求められる領域です。
| 合併症 | 発生頻度 | 予防策 |
| VAP | 9-27% | 口腔ケア、半座位 |
| 気胸 | 4-15% | 適切な換気設定 |
長期治療による心理的影響:目に見えない傷
長期の入院治療や隔離は、患者さまに計り知れない心理的ストレスを与えます。不安やうつ状態、さらには離人症などの精神症状が現れる場合があり、これらは治療の大きな障壁となります。
心理的サポートも治療の重要な一部であり、医療チームには身体面のケアと同様に、精神面のケアにも十分な注意を払うことが求められます。
患者さまの全人的な回復を目指すためには、この側面を決して軽視してはなりません。
- 不安障害:孤立感や将来への不安から発症
- うつ状態:長期の身体的苦痛や社会的隔離により誘発
- PTSD(心的外傷後ストレス障害):集中治療の経験がトリガーに
新型インフルエンザの治療には、様々な副作用やリスクが付随します。これらのリスクを十分に理解し、適切に管理することが、治療成功の鍵となります。

治療費
処方薬の薬価:ウイルスとの戦いにかかる代価
抗インフルエンザウイルス薬の価格は、その種類や投与形態によって異なりますが、一般的に高額な部類に属します。
オセルタミビル(商品名:タミフル)の5日分の薬価は2,058円、一方でザナミビル(商品名:リレンザ)吸入薬は1,206円となっています。
これらの薬剤は、ウイルスの増殖を抑制し、症状の軽減や合併症のリスク低下に寄与しますが、その効果と引き換えに、患者さまには一定の経済的負担が生じます。
| 薬剤名 | 5日分薬価 | 特徴 |
| オセルタミビル | 2,058円 | 経口投与、小児にも使用可 |
| ザナミビル | 1,206円 | 吸入薬、局所作用が強い |
1週間の治療費:初期対応にかかる費用
外来診療の場合、初診料、各種検査費、薬剤費を合算すると、1週間の治療費は概ね10,000円から20,000円程度に達します。
ただし、この金額は標準的な症例を想定したものであり、合併症の有無や追加検査の必要性によっては、さらに高額になる可能性もあります。
1か月の治療費:重症化した場合の経済的影響
症状が重篤化し、入院治療が必要となった場合、医療費は急激に上昇します。1日の入院費用は通常30,000円から50,000円程度で、これには基本的な入院料、検査費、投薬費などが含まれます。
1か月間の入院となると、その総額は100万円を超える場合もあり、患者さまとそのご家族にとって大きな経済的負担となります。
このような高額医療費に対しては、公的医療保険制度や高額療養費制度の利用が検討されますが、それでもなお相当の自己負担が生じます。
- 外来診療:週15,000円〜20,000円(初診料、検査費、薬剤費を含む)
- 入院治療:日30,000円〜50,000円、月100万円以上の可能性あり
- その他:栄養補助食品、衛生用品など、治療に付随する諸費用
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文




