内分泌疾患の一種であるクッシング症候群とは体内のコルチゾールというホルモンが過剰に産生される状態を指します。
このホルモンは通常ストレス対応や代謝調節など様々な重要な機能を果たしていますが、過剰になると身体に様々な影響を及ぼすのです。
クッシング症候群は副腎からの過剰分泌や下垂体からのACTH(副腎皮質刺激ホルモン)の過剰分泌など、複数の原因で引き起こされる可能性があります。
症状は多岐にわたって特徴的な体型変化や代謝異常、精神症状などが現れることがあります。
クッシング症候群の病型と特徴
クッシング症候群はその発症メカニズムによってACTH依存性と ACTH非依存性という大きく2つの病型に分類され、それぞれ異なる特徴を持っています。
これらの病型を正確に理解し区別することは適切な診断と管理を行う上で大切です。
各病型の特徴や違いを知ることで個々の患者さんに最適な対応が可能となります。
ACTH依存性クッシング症候群
ACTH依存性クッシング症候群は副腎皮質刺激ホルモン(ACTH)の過剰分泌に起因する病型です。
この病型ではACTHの過剰分泌が副腎を刺激し、結果としてコルチゾールの過剰産生を引き起こします。
ACTH依存性クッシング症候群には主に以下のようなサブタイプがあります。
- クッシング病(下垂体腺腫によるACTH過剰分泌)
- 異所性ACTH症候群(下垂体外の腫瘍によるACTH過剰分泌)
これらのサブタイプはACTHを分泌する腫瘍の発生部位によって区別されるのです。
以下はACTH依存性クッシング症候群の主なサブタイプとその特徴です。
| サブタイプ | 特徴 |
| クッシング病 | 下垂体腺腫、最も一般的 |
| 異所性ACTH症候群 | 肺小細胞癌などの悪性腫瘍に多い |
ACTH依存性クッシング症候群の診断には血中ACTH値の測定や各種負荷試験が重要となります。
ACTH非依存性クッシング症候群
ACTH非依存性クッシング症候群は副腎自体の異常によってコルチゾールが過剰に産生される病型です。
この病型ではACTHの関与なしに副腎からコルチゾールが過剰に分泌されます。
ACTH非依存性クッシング症候群には主に以下のようなサブタイプがあります。
- 副腎腺腫
- 副腎癌
- 原発性副腎皮質過形成
これらのサブタイプは副腎の病変の性質によって区別されます。
ACTH非依存性クッシング症候群の主なサブタイプとその特徴は次の通りです。
| サブタイプ | 特徴 |
| 副腎腺腫 | 良性腫瘍、片側性が多い |
| 副腎癌 | 悪性腫瘍、稀だが進行が早い |
| 副腎皮質過形成 | びまん性または結節性の過形成 |
ACTH非依存性クッシング症候群では血中ACTH値が抑制されていることが特徴的です。
外因性クッシング症候群
外因性クッシング症候群は上記の2つの病型とは異なり、外部からのステロイド薬の長期投与によって引き起こされる状態です。
この状態は厳密には内因性のクッシング症候群とは区別されますが、類似した臨床像を示すことがあります。
外因性クッシング症候群の主な特徴は以下の通りです。
- ステロイド薬の長期投与歴
- 内因性コルチゾール産生の抑制
- 血中ACTH値の低下
外因性クッシング症候群と内因性クッシング症候群の比較は次のようになります。
| 項目 | 外因性 | 内因性 |
| 原因 | ステロイド薬 | 体内の異常 |
| ACTH | 低値 | 高値または低値 |
| 副腎機能 | 抑制 | 亢進または正常 |
外因性クッシング症候群の管理には原疾患の治療と並行して、ステロイド薬の適切な使用が重要となります。
周期性クッシング症候群
周期性クッシング症候群はコルチゾールの過剰産生が周期的に起こる稀な病型です。
この病型では症状や検査所見が周期的に変動するため、診断が困難となることがあります。
周期性クッシング症候群の主な特徴は以下の通りです。
- コルチゾール値の周期的な変動
- 症状の周期的な出現と消失
- ACTH依存性、非依存性の両方の可能性
周期性クッシング症候群の診断上の注意点は以下の通りです。
- 長期的な経過観察の必要性
- 複数回の内分泌学的検査
- 症状日記の活用
- 画像検査の繰り返し実施
周期性クッシング症候群の診断には慎重かつ長期的なアプローチが必要となります。

クッシング症候群の主症状と臨床像
クッシング症候群の症状はコルチゾールの過剰分泌による全身への影響を反映し、多岐にわたります。
症状の現れ方や程度はコルチゾール過剰の程度や持続期間、また個々の患者さんの状態によって異なる場合が多いです。
ACTH依存性と非依存性の病型で症状の出現パターンに若干の違いがある場合もありますが、基本的な症状は共通しています。
特徴的な体型変化
クッシング症候群の最も特徴的な症状の一つは体型の変化です。
コルチゾールの過剰分泌によって以下のような体型変化が見られることがあります。
- 中心性肥満(腹部、顔面、首の後ろの脂肪沈着)
- 満月様顔貌(顔が丸くむくむ)
- 野牛肩(肩や首の後ろに脂肪が蓄積)
- 四肢の筋萎縮と細み
これらの体型変化はクッシング症候群の典型的な外観を形成し、診断の重要な手がかりとなります。
以下はクッシング症候群における主な体型変化とその特徴です。
| 体型変化 | 特徴 |
| 中心性肥満 | 腹部、顔面、首の後ろの脂肪沈着 |
| 満月様顔貌 | 顔が丸くむくむ |
| 野牛肩 | 肩や首の後ろに脂肪が蓄積 |
| 四肢の変化 | 筋萎縮と細み |
これらの体型変化は時間をかけて徐々に進行することが多く、患者さん自身が気づきにくいことも少なくありません。
皮膚症状
クッシング症候群では皮膚にも特徴的な変化が現れることがあります。
以下はクッシング症候群における主な皮膚症状とその特徴です。
| 皮膚症状 | 特徴 |
| 皮膚の菲薄化 | 皮膚が薄く、傷つきやすくなる |
| 皮下出血 | 軽い衝撃でもあざができやすい |
| 皮膚線条 | 赤紫色の線が腹部、大腿部、上腕などに現れる |
| 多毛 | 特に女性の顔面に目立つ |
これらの皮膚症状はコルチゾールが皮膚や毛包に及ぼす影響によって引き起こされます。
代謝・内分泌症状
クッシング症候群ではコルチゾールの過剰分泌により、様々な代謝・内分泌系の異常が引き起こされます。
主な代謝・内分泌症状は以下の通りです。
- 糖尿病(耐糖能異常)
- 高血圧
- 骨粗鬆症
- 月経不順(女性)
- 性欲減退、勃起障害(男性)
これらの症状はコルチゾールが糖代謝、血圧調節、骨代謝、性ホルモンバランスなどに及ぼす影響によって引き起こされます。
以下はクッシング症候群における代謝・内分泌症状の特徴です。
- 糖尿病 ― インスリン抵抗性の増大により発症
- 高血圧 ― 水・電解質代謝の変化による
- 骨粗鬆症 ― 骨形成の抑制と骨吸収の促進
- 性機能障害 ― 性ホルモン産生の抑制による
これらの代謝・内分泌症状は長期的な健康リスクにつながる可能性があるため、適切な管理が重要です。
筋骨格系症状
クッシング症候群では筋肉や骨にも影響が及び、いくつかの症状が現れることがあります。
以下の表は、クッシング症候群における主な筋骨格系症状とその特徴をまとめたものです。
| 症状 | 特徴 |
| 筋力低下 | 特に大腿や上腕の筋力低下 |
| 易疲労感 | 日常生活での疲れやすさ |
| 骨折リスク | 特に脊椎圧迫骨折のリスク増加 |
| 関節痛 | 特に負荷のかかる関節に多い |
上記の症状はコルチゾールによる筋タンパク質の分解促進や骨代謝への影響によって引き起こされます。
精神・神経症状
クッシング症候群では精神・神経系にも影響が及び、次のような症状が現れることがあります。
- うつ状態
- 不安・焦燥感
- 易刺激性
- 認知機能の低下
- 不眠
これらの症状はコルチゾールが脳内の神経伝達物質のバランスに影響を与えることで引き起こされると考えられています。
精神・神経症状は患者さんの生活の質に大きな影響を与える可能性があるため、早期の認識と対応が大切です。

原因と発症メカニズム
クッシング症候群の原因は病型によって大きく異なります。
ACTH依存性と ACTH非依存性の各病型でそれぞれ異なる発症メカニズムが働いており、これらを理解することが正確な診断と適切な対応につながるでしょう。
また、原因の特定は将来的な予防策の開発にも重要な役割を果たす可能性があります。
ACTH依存性クッシング症候群の原因
ACTH依存性クッシング症候群は副腎皮質刺激ホルモン(ACTH)の過剰分泌に起因する病型です。
主な原因と特徴としては以下のようなものが挙げられます。
| 原因 | 特徴 |
| 下垂体腺腫 | 良性腫瘍、最も一般的 |
| 異所性ACTH産生腫瘍 | 肺小細胞癌などの悪性腫瘍に多い |
下垂体腺腫によるクッシング病はACTH依存性クッシング症候群の中で最も一般的な原因です。
一方、異所性ACTH産生腫瘍は下垂体以外の臓器に発生する腫瘍がACTHを産生することで引き起こされます。
上記のような原因によって過剰に分泌されたACTHが副腎を刺激してコルチゾールの産生を増加させます。
ACTH非依存性クッシング症候群の原因
ACTH非依存性クッシング症候群は、副腎自体の異常によってコルチゾールが過剰に産生される病型です。
ACTH非依存性クッシング症候群の主な原因とその特徴として以下のようなものが挙げられます。
| 原因 | 特徴 |
| 副腎腺腫 | 良性腫瘍、片側性が多い |
| 副腎癌 | 悪性腫瘍、稀だが進行が早い |
| 副腎皮質過形成 | びまん性または結節性の過形成 |
上記のような原因によってACTHの関与なしに副腎からのコルチゾール産生が自律的に増加し、血中コルチゾール値が上昇します。
遺伝的要因とクッシング症候群
一部のクッシング症候群では遺伝的要因が関与していることが知られています。
以下はクッシング症候群に関連する主な遺伝性疾患です。
| 原因 | 特徴 |
| 多発性内分泌腫瘍症1型(MEN1) | 下垂体腺腫によるクッシング病のリスク増加 |
| カーニー複合 | 原発性色素性結節性副腎皮質異形成のリスク |
| マッキューン・オルブライト症候群 | 副腎腺腫のリスク増加 |
これらの遺伝性疾患では特定の遺伝子変異が内分泌腫瘍の発生リスクを高める恐れがあります。
ですから上記の遺伝性疾患を有する患者さんでは、定期的なスクリーニングが重要です。
外因性クッシング症候群の原因
外因性クッシング症候群は外部からのステロイド薬の長期投与によって引き起こされる状態です。
次の表は外因性クッシング症候群を引き起こす可能性のある主なステロイド薬とその特徴になります。
| ステロイド薬 | 特徴 |
| プレドニゾロン | 中程度の力価、広く使用される |
| デキサメタゾン | 高力価、長時間作用型 |
| ベタメタゾン | 高力価、長時間作用型 |
これらの薬剤は様々な疾患の治療に使用されますが、長期間の使用や高用量の投与によってクッシング症候群様の状態を引き起こす恐れがあります。
上記の薬剤使用に際しては副作用のリスクと治療上の利益を慎重に検討することが大切です。
環境因子とクッシング症候群
環境因子もクッシング症候群の発症に関与している可能性があり、特に以下のような因子が注目されています。
以下の表は環境因子とクッシング症候群の関連をまとめたものです。
| 環境因子 | 影響 |
| 慢性ストレス | コルチゾール分泌増加 |
| 睡眠障害 | 分泌リズムの乱れ |
| 肥満 | 代謝異常の悪化 |
| アルコール過剰 | 内分泌系への影響 |
これらの因子は体内のコルチゾール分泌リズムや代謝に影響を与える可能性があります。
例えば慢性的なストレスは視床下部-下垂体-副腎軸を活性化し、コルチゾール分泌を増加させる恐れも考えられるのです。
上記の環境因子の影響を最小限に抑えることがクッシング症候群の予防において重要となるともいえるでしょう。

診察と診断プロセス
クッシング症候群の診察と診断は複数のステップを経て慎重に行われます。
初診時の詳細な問診から始まり、身体診察、血液検査、画像診断、内分泌負荷試験など様々な方法を組み合わせて総合的に評価するのです。
ACTH依存性と非依存性の病型で診断アプローチに若干の違いがありますが、基本的な流れは共通しています。
正確な診断のためにはこれらのプロセスを丁寧に進めることが大切です。
初診時の問診と身体診察
クッシング症候群の診断プロセスは詳細な問診から始まり、患者さんの病歴、家族歴、生活習慣などについて丁寧に聴取し、クッシング症候群を示唆する情報を収集します。
以下は初診時の主な問診項目で特に注目すべき点です。
| 問診項目 | 確認内容 |
| 体型変化 | 中心性肥満、満月様顔貌など |
| 皮膚症状 | 皮膚線条、皮下出血など |
| 筋骨格症状 | 筋力低下、骨折歴など |
| 内分泌症状 | 月経異常、性機能低下など |
上記の他にもステロイド薬の使用歴などの確認も必要です。
問診を踏まえたうえで身体診察を行い、特徴的な体型変化や皮膚所見の有無を確認していきます。
問診・身体診察で得た情報はその後の検査の方向性を決める上で重要な役割を果たします。
血液検査と尿検査
クッシング症候群の診断において血液検査と尿検査は中心的な役割を果たします。
主要な検査項目は以下の通りです。
- 血中コルチゾール値(朝、夜)
- 血中ACTH値
- 24時間尿中遊離コルチゾール値
- 深夜唾液中コルチゾール値
これらの検査結果を総合的に評価することでクッシング症候群の診断が可能となりますし、ACTH依存性と非依存性の鑑別にも役立ちます。
次の表は主な検査項目とクッシング症候群における特徴的な所見です。
| 検査項目 | 特徴的所見 |
| 血中コルチゾール | 日内変動の消失 |
| 血中ACTH | 依存性で高値、非依存性で低値 |
| 尿中遊離コルチゾール | 増加 |
| 深夜唾液中コルチゾール | 増加 |
これらの検査結果は診断の確定だけでなく、病型の鑑別や重症度の評価にも活用されます。
内分泌負荷試験
クッシング症候群の診断では視床下部-下垂体-副腎軸の機能を評価し、病型の鑑別を見極めるために様々な内分泌負荷試験が行われることがあります。
主な内分泌負荷試験とその目的は次の通りです。
| 負荷試験 | 主な目的 |
| デキサメタゾン抑制試験(少量、大量) | コルチゾール分泌の抑制能評価 |
| CRH負荷試験 | ACTH産生源の鑑別 |
| デスモプレシン負荷試験 | クッシング病の診断補助 |
これらの試験では特定のホルモンを投与した後のコルチゾールやACTHの反応を評価します。
試験の結果を総合的に判断することで、より正確な診断が可能となるでしょう。
画像診断
クッシング症候群の診断では画像診断も重要な役割を果たします。
主に用いられる画像診断法には以下のようなものがあるのです。
- 下垂体MRI
- 副腎CT
- 副腎シンチグラフィ
- PET-CT
これらの検査を組み合わせることで腫瘍の局在や性状を評価することが可能となります。特にACTH依存性と非依存性の鑑別や異所性ACTH産生腫瘍の検索に有用です。
各画像診断法の主な用途は次のようになります。
- 下垂体MRI クッシング病の下垂体腺腫の検出
- 副腎CT 副腎腫瘍の検出と性状評価
- 副腎シンチグラフィ 副腎腫瘍の機能評価
- PET-CT 異所性ACTH産生腫瘍の検索
これらの画像診断法を適切に選択・組み合わせることで、より正確な診断が可能となります。
鑑別診断と総合的評価
クッシング症候群の診断過程では類似の症状や検査所見を示す他の疾患との鑑別が重要です。
主な鑑別疾患には以下のようなものがあります。
- 偽性クッシング症候群
- アルコール性偽性クッシング症候群
- うつ病
- 多嚢胞性卵巣症候群
鑑別診断のために追加の検査が必要となるケースもあります。
例えば低用量デキサメタゾン抑制試験は偽性クッシング症候群との鑑別に有用です。
クッシング症候群の診察と診断は問診、身体診察、血液検査、内分泌負荷試験、画像診断など多角的なアプローチを組み合わせて行われます。

特徴的な画像所見
クッシング症候群の画像診断は病態の評価や腫瘍の局在診断に重要な役割を果たします。
ACTH依存性と非依存性の病型で画像所見に違いがあることがあり、これらを理解することが正確な診断につながるのです。
MRI、CT、シンチグラフィ、PET-CTなど様々な画像モダリティを組み合わせることで、より詳細な情報が得られます。
これらの画像所見を適切に解釈することがクッシング症候群の診断と管理において大切です。
下垂体MRI所見
ACTH依存性クッシング症候群、特にクッシング病の診断において下垂体MRIは中心的な役割を果たします。
以下はその主な所見です。
- 下垂体腺腫の検出
- 腺腫の大きさと進展度の評価
- 正常下垂体組織との境界の評価
クッシング病の原因となる下垂体腺腫は多くの機会に微小腺腫(直径10mm未満)であることが多いです。そのため高解像度のMRI撮影と慎重な画像評価が必要となります。
下垂体MRIにおける主な所見とその特徴は次の通りです。
| 所見 | 特徴 |
| 微小腺腫 | 直径10mm未満、T1強調像で低信号 |
| 巨大腺腫 | 直径10mm以上、周囲組織への圧排 |
| 空洞形成 | 腫瘍内部の嚢胞変性や出血 |
これらの所見はクッシング病の診断や手術計画の立案に重要な情報を提供します。
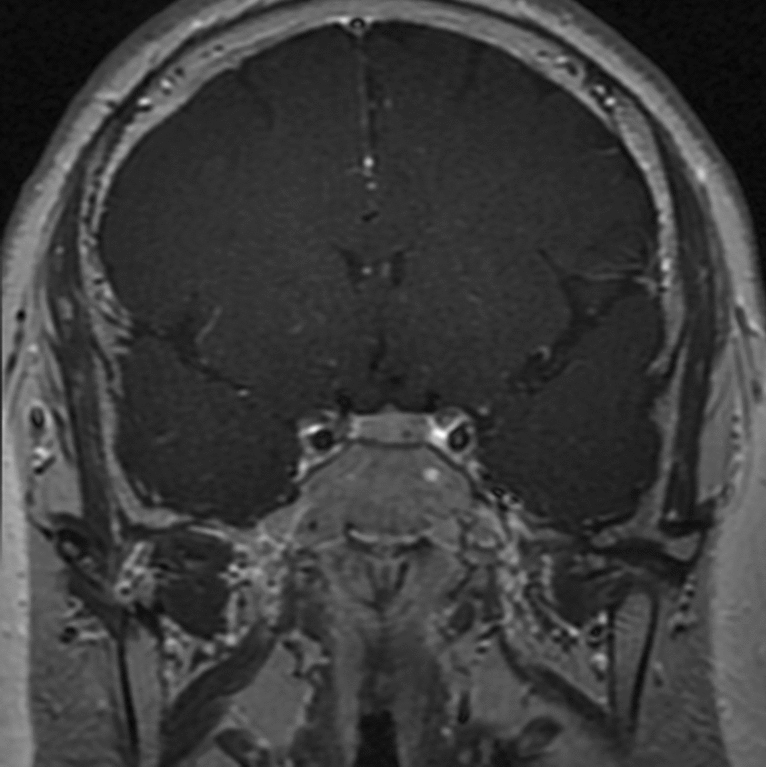
所見:左側トルコ鞍に3 mmの下垂体腺腫が認められ、遅延造影を示している。
副腎CT所見
ACTH非依存性クッシング症候群やACTH依存性の副腎病変評価において、副腎CTは不可欠な検査です。
主な所見として以下のようなものが観察されることがあります。
- 副腎腫瘤の検出
- 腫瘤の大きさと形態の評価
- 腫瘤の内部性状(濃度、造影効果など)の評価
ACTH非依存性クッシング症候群では片側性の副腎腺腫や、稀に両側性の副腎過形成が見られることがあります。
副腎CTにおける主な所見とその特徴は次の通りです。
| 所見 | 特徴 |
| 副腎腺腫 | 境界明瞭、均一な低濃度 |
| 副腎癌 | 大型、不整形、不均一な造影効果 |
| 副腎過形成 | びまん性腫大、結節状変化 |
これらの所見はACTH非依存性クッシング症候群の診断や、手術適応の判断に重要な役割を果たします。

所見:腹部造影CT冠状断にて左副腎に2.8 cmの腺腫が認められ、動脈相での造影効果が示されている(矢印)。(a) 内視鏡超音波ガイド下ラジオ周波アブレーション(EUS-RFA)前。(b) EUS-RFA後。
副腎シンチグラフィ所見
副腎シンチグラフィは副腎の機能評価に有用な検査です。
特に131I-アドステロールを用いたシンチグラフィは、コルチゾール産生腫瘍の機能評価に役立ちます。
以下は副腎シンチグラフィで観察される主な所見です。
- 片側性の集積亢進(副腎腺腫)
- 両側性の集積亢進(両側性過形成)
- 対側副腎の集積低下(機能抑制)
上記の所見はCTやMRIで検出された腫瘤の機能的な評価を可能にします。
副腎シンチグラフィで評価される主なポイントは次の通りです。
- 集積の左右差
- 集積の程度(軽度、中等度、高度)
- 集積パターン(びまん性、結節状)
- 経時的な集積の変化
副腎シンチグラフィは特にACTH非依存性クッシング症候群の病変局在診断に有用です。
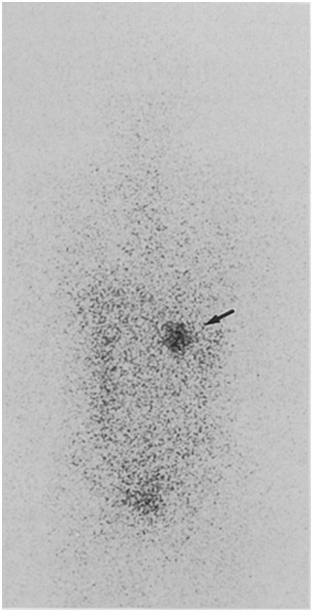
所見:アドステロールシンチグラフィーにて、左副腎腫瘤(矢印)におけるトレーサーの取り込み増加を認める。
全身画像検査(CT、PET-CT)所見
ACTH依存性クッシング症候群、特に異所性ACTH産生腫瘍の検索には全身の画像検査が重要です。
主に用いられる検査には以下のようなものがあります。
- 胸部・腹部CT
- PET-CT
- オクトレオチドシンチグラフィ
このような検査によって異所性ACTH産生腫瘍の局在診断が可能となります。
以下は主な異所性ACTH産生腫瘍とその好発部位をまとめたものです。
| 腫瘍タイプ | 好発部位 |
| 肺カルチノイド | 肺野末梢 |
| 小細胞肺癌 | 肺門部 |
| 胸腺カルチノイド | 前縦隔 |
| 膵内分泌腫瘍 | 膵臓 |
これらの全身画像検査は異所性ACTH産生腫瘍の検出だけでなく、病期診断にも重要な役割を果たします。
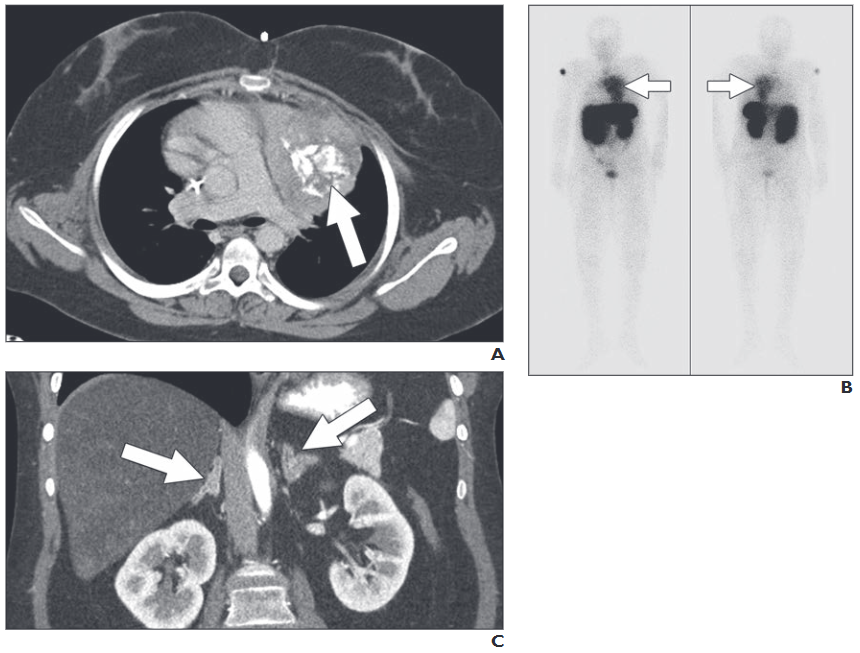
所見:副腎皮質刺激ホルモン(ACTH)依存性クッシング症候群および胸腺神経内分泌腫瘍からの異所性ACTH分泌を伴う12歳の女児。(A) 造影軸位CTでは、前縦隔に沿って大きな部分的に石灰化した腫瘍(矢印)が認められ、病理学的に胸腺神経内分泌腫瘍と確認された。(B) オクトレオチドスキャンの24時間平面画像では、前面(左)および後面(右)において、CTで見られる患者の大きな縦隔腫瘤の領域に一致する集積増加(矢印)が示されており、ソマトスタチン受容体陽性腫瘍と一致している。その他、肝臓、脾臓、腎臓、膀胱、大腸に生理的な集積が認められる。(C) 冠状断再構成CT画像では、ACTH誘発性副腎皮質過形成を示す両側副腎のびまん性肥大(矢印)が示されている。肝臓のびまん性脂肪変性も認められ、これは活動性クッシング症候群患者の20%でCTで確認される所見である。最終的に患者は両側副腎摘出術で治療された。
骨密度検査所見
クッシング症候群では骨密度の低下が見られることがあるため、DEXAによる骨密度測定が行われることがあります。
骨密度の検査で観察される主な所見は以下の通りです。
- 腰椎骨密度の低下
- 大腿骨頸部骨密度の低下
- 骨折リスクの上昇
これらの所見はクッシング症候群の合併症評価や治療効果の判定に役立ちます。
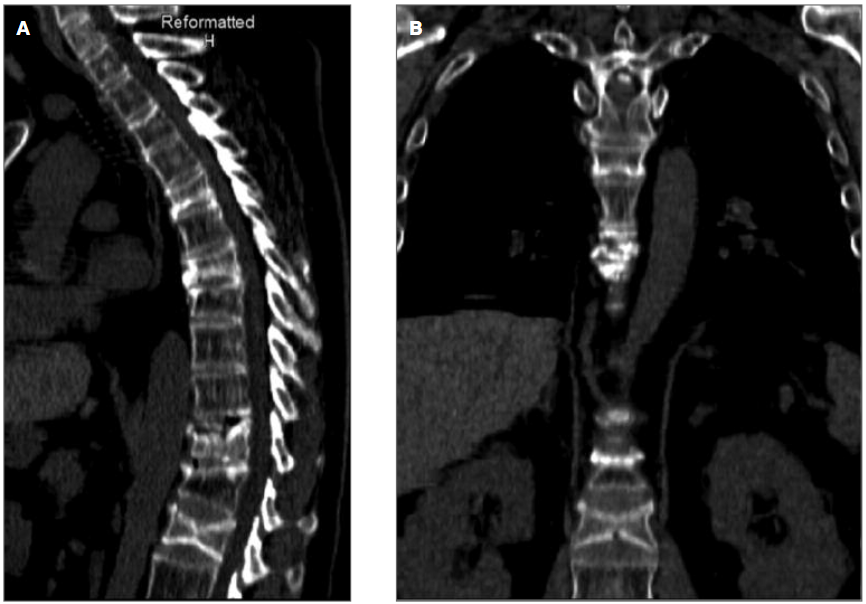
所見:再構成された矢状断(1A)および冠状断(1B)のCT画像では、胸椎および腰椎に多数の圧迫骨折が見られ、骨粗鬆症および胸椎後弯の増加が認められる。
クッシング症候群の画像診断は病態の評価、腫瘍の局在診断、合併症の評価など多くの重要な情報を提供します。
下垂体MRI、副腎CT、副腎シンチグラフィ、全身画像検査、骨密度検査など様々な画像モダリティを適切に組み合わせることが大切です。
特にACTH依存性と非依存性の鑑別や異所性ACTH産生腫瘍の検索において、画像診断は不可欠な役割を果たします。
これらの画像所見を総合的に解釈し、臨床症状や内分泌学的検査結果と併せて評価することで、より正確な診断と適切な治療方針の決定が可能となります。

治療法と回復期間
クッシング症候群の治療は病型や重症度によって異なるアプローチが取られます。
ACTH依存性と ACTH非依存性の病型で治療方法や使用される薬剤、そして治癒までの期間に違いがあることがあります。
個々の患者さんの状態に応じて手術療法、薬物療法、放射線療法などが選択されるでしょう。
治療の目標はコルチゾール過剰状態の是正と基礎疾患の制御にあり、適切な治療により多くの患者さんで良好な経過が期待できます。
ACTH依存性クッシング症候群の手術療法
ACTH依存性クッシング症候群、特にクッシング病の標準的な治療は経蝶形骨洞手術による下垂体腺腫の摘出です。
手術の目的はACTH産生腫瘍を完全に摘出し、コルチゾール分泌を正常化することにあります。
手術は通常全身麻酔下で行われ、入院期間は7〜14日程度となることが多いです。
手術後は速やかにACTH値とコルチゾール値が低下し、多くの患者さんで症状の改善が見られます。
次の表は手術療法の特徴と回復期間をまとめたものです。
| 項目 | 詳細 |
| 手術時間 | 2〜4時間程度 |
| 入院期間 | 7〜14日 |
| ホルモン値正常化 | 術後数日〜数週間 |
| 完全回復期間 | 3〜6ヶ月 |
手術療法は多くの場合で根治的な治療となりますが、術後のフォローアップも重要です。
ACTH非依存性クッシング症候群の手術療法
ACTH非依存性クッシング症候群では副腎腫瘍の摘出手術が標準的な治療法となります。
手術方法には以下のようなものがあります。
- 腹腔鏡下副腎摘出術
- 開腹副腎摘出術
手術は全身麻酔下で行われるのが一般的で、入院期間は7〜14日程度となることが多いです。
手術後は速やかにコルチゾール値が低下し、多くの患者さんで症状の改善が見られるでしょう。
ACTH非依存性クッシング症候群の手術療法の特徴は次の通りです。
| 手術方法 | 特徴 |
| 腹腔鏡下手術 | 低侵襲、回復が早い |
| 開腹手術 | 大きな腫瘍や癒着がある場合に選択 |
手術後は一時的に副腎不全の状態となるため、ホルモン補充療法が必要となります。
薬物療法の選択肢
手術が適さない患者さんや手術後の補助療法として、薬物療法が選択されることがあるでしょう。
主な薬剤には以下のようなものがあります。
- コルチゾール合成阻害薬(メチラポン、ミトタンなど)
- グルココルチコイド受容体拮抗薬(ミフェプリストン)
- ソマトスタチンアナログ(パシレオチドなど)
これらの薬剤はコルチゾールの産生を抑制したり、その作用を阻害したりすることで効果を発揮するのです。
薬物療法は長期的な投与が必要となることが多く、定期的な血液検査によるモニタリングが行われます。
主な薬剤とその特徴は次の通りです。
| 薬剤 | 主な作用 |
| メチラポン | コルチゾール合成阻害 |
| ミトタン | 副腎皮質細胞破壊 |
| ミフェプリストン | グルココルチコイド受容体拮抗 |
薬物療法の効果は個人差が大きく、適切な用量調整が必要となります。
放射線療法の役割
放射線療法は主にACTH依存性クッシング症候群の治療に用いられ、特に以下のような場合に考慮されることがあるのです。
- 手術で腫瘍が完全に摘出できなかった場合
- 再発例
- 手術不能例
放射線療法には従来の分割照射と定位放射線治療があります。
定位放射線治療はさらに精密な照射が可能で、周囲の正常組織への影響を最小限に抑えることができます。
放射線療法の特徴は下記の通りです。
- 非侵襲的治療法
- 効果発現までに時間がかかる(数ヶ月〜数年)
- 長期的な下垂体機能低下のリスク
- 定期的なフォローアップが必要
放射線療法の効果は徐々に現れるため、薬物療法と併用されることが多いです。
治癒までの期間と長期的な予後
クッシング症候群の治癒までの期間は治療法や個々の患者さんの状態によって異なります。
手術療法の場合は多くの患者さんで術後数週間から数ヶ月でコルチゾール値が正常化し、症状の改善が見られます。
一方、薬物療法や放射線療法では、効果の発現までに数ヶ月から数年かかることもあるでしょう。
長期的な予後は一般的に良好ですが、定期的なフォローアップが重要です。
治療法別の治癒までの期間の目安は次のようになります。
| 治療法 | 治癒までの期間 |
| 手術療法 | 数週間〜数ヶ月 |
| 薬物療法 | 数ヶ月〜1年以上 |
| 放射線療法 | 数ヶ月〜数年 |
上記の期間はあくまで目安であり、個人差が大きいことに注意が必要です。

治療に伴う副作用とリスク
クッシング症候群の治療は病型や重症度に応じて選択されますが、どの治療法にも一定の副作用やリスクが伴います。
ACTH依存性と非依存性の病型で治療アプローチが異なるため、それぞれに特有の副作用やリスクが考えられます。
これらの副作用やリスクを理解して適切に対処することが、治療の成功と患者さんのQOL維持において大切です。
手術療法に関連する副作用とリスク
手術療法にはACTH依存性クッシング症候群の経蝶形骨洞手術とACTH非依存性の副腎摘出術があります。
これらの手術には下記のようないくつかの潜在的な副作用やリスクが存在します。
| 副作用 | 頻度 |
| 出血・感染 | 1-2% |
| 神経損傷 | 1-2% |
| 髄液漏 | 2-3% |
| 下垂体機能低下症 | 10-20% |
これらの副作用の多くは一時的なものですが、稀に永続的な問題となることもあります。
術者の経験や手術手技の向上により低減されつつありますが、完全に避けることは困難です。
薬物療法に伴う副作用
薬物療法を選択した場合、使用する薬剤によって異なる副作用プロファイルがあります。
主な薬剤の副作用は以下の通りです。
- コルチゾール合成阻害薬(メチラポン、ケトコナゾールなど)
- 悪心・嘔吐
- 肝機能障害
- 副腎不全
- グルココルチコイド受容体拮抗薬(ミフェプリストン)
- 低カリウム血症
- 子宮出血
- 副腎不全
これらの副作用は用量調整や投与方法の工夫によって軽減できることがありますが、慎重なモニタリングが必要です。
次の表は主な薬剤とその代表的な副作用をまとめたものです。
| 薬剤 | 主な副作用 |
| メチラポン | 消化器症状、副腎不全 |
| ケトコナゾール | 肝機能障害、男性化 |
| ミフェプリストン | 低カリウム血症、子宮出血 |
薬物療法の副作用は個人差が大きいため、患者さんごとの丁寧な観察と対応が重要です。
放射線療法に伴うリスク
放射線療法は主にACTH依存性クッシング症候群の治療に用いられますが、いくつかのリスクがあります。
主なリスクとその特徴は以下の通りです。
| 手術方法 | 特徴 |
| 下垂体機能低下症 | 照射後数年で発症することがある |
| 視神経障害 | 稀だが重篤な合併症 |
| 二次性脳腫瘍 | 極めて稀だが長期的なリスク |
これらのリスクは照射技術の向上により低減されつつありますが、リスクを最小限に抑えるためには慎重な照射計画と長期的なフォローアップが大切になります。
治療後の副腎不全リスク
クッシング症候群の治療後、一時的または永続的な副腎不全が生じるリスクがあります。
これは長期間のコルチゾール過剰状態から急激に正常化することで、体がストレスに対応できなくなるためです。
副腎不全のリスクは以下のような状況で高まります。
- 手術直後
- 薬物療法開始直後
- ストレス状況(感染症、手術など)
副腎不全は生命を脅かす可能性があるため、適切な管理が不可欠です。
次の表は副腎不全の主な症状とその対応をまとめたものです。
| 症状 | 対応 |
| 倦怠感・脱力 | ステロイド補充 |
| 低血圧 | 輸液、ステロイド投与 |
| 低血糖 | ブドウ糖投与 |
副腎不全のリスクがある患者さんにはステロイド補充療法や緊急時の対応指導が行われます。

再発リスクと予防戦略
クッシング症候群は適切な初期対応後も再発のリスクが存在する疾患です。
再発の可能性はACTH依存性と非依存性の病型で異なり、個々の患者さんの状況によっても変わってきます。
再発を予防するためには定期的なフォローアップと生活習慣の改善が重要となります。
ACTH依存性クッシング症候群の再発リスク
ACTH依存性クッシング症候群、特にクッシング病の再発リスクは初期治療の方法や完全性によって異なります。
手術療法後の再発率は多くの研究で5年以内に10-25%程度と報告されています。再発リスクは時間とともに増加する傾向があり、長期的なフォローアップが必要です。
ACTH依存性クッシング症候群の再発リスク因子は以下の通りです。
| リスク因子 | 影響 |
| 腫瘍の浸潤性 | 再発リスク増加 |
| 不完全な切除 | 再発リスク増加 |
| 高いACTH値 | 再発リスク増加 |
これらのリスク因子を持つ患者さんでは、より慎重なフォローアップが必要となります。
ACTH非依存性クッシング症候群の再発と管理
ACTH非依存性クッシング症候群、特に副腎腺腫によるものは適切な手術により完治する可能性が高いです。
しかし副腎癌や両側性の病変では再発のリスクが比較的高くなります。
再発や悪化のリスクを低減するためには以下のような点に注意が必要です。
- 定期的な画像検査(CT、MRIなど)
- 血中コルチゾール値のモニタリング
- 尿中遊離コルチゾール値の測定
- 臨床症状の注意深い観察
これらのポイントに注意を払いながら長期的な管理を行うことが大切になってきます。
次の表はACTH非依存性クッシング症候群の再発リスクと管理ポイントをまとめたものです。
| 病変 | 再発リスク | 主な管理ポイント |
| 副腎腺腫 | 低い | 定期的な内分泌検査 |
| 副腎癌 | 高い | 頻回の画像検査、腫瘍マーカー |
| 両側性病変 | 中程度 | 残存副腎の機能評価 |
これらの管理ポイントを適切に実施することで再発リスクを低減できる可能性があります。
再発予防のための定期的なフォローアップ
クッシング症候群の再発を早期に発見し、適切に対応するためには、定期的なフォローアップが不可欠です。
フォローアップの頻度と内容は個々の患者さんの再発リスクに応じて調整されますが、通常以下のような項目が含まれます。
- 定期的な血中コルチゾール値とACTH値の測定
- 24時間尿中遊離コルチゾール値の測定
- 深夜唾液中コルチゾール値の測定
- 画像検査(MRI、CTなど)
次のようなフォローアップスケジュール例が一般的です。
| 検査項目 | 頻度 |
| 血液検査 | 3-6ヶ月ごと |
| 尿検査 | 6-12ヶ月ごと |
| 画像検査 | 1-2年ごと |
これらの定期検査によって再発の早期発見と迅速な対応が可能となります。
生活習慣の改善による再発予防
クッシング症候群の再発予防には患者さん自身による生活習慣の改善も重要な役割を果たします。
以下は再発リスクを低減するための生活習慣改善のポイントです。
- 適度な運動習慣
- バランスの取れた食事
- 十分な睡眠
- ストレス管理
- 禁煙
これらの生活習慣の改善はクッシング症候群の再発予防だけでなく、全身の健康維持にも寄与します。
生活習慣改善の具体的な方法には以下のようなものが推奨されます。
- 有酸素運動を週3回以上、30分以上実施
- 野菜と果物を十分に摂取し、塩分と糖質を控えめに
- 7-8時間の睡眠を確保
- リラクゼーション技法(瞑想、ヨガなど)の実践
- 喫煙者は禁煙プログラムへの参加を検討
これらの生活習慣改善は医療従事者のアドバイスを受けながら、無理のない範囲で実施することが大切です。
ストレス管理と感染予防
ストレスや感染症はクッシング症候群の再発や悪化のきっかけとなる可能性があります。そのため次のようなストレス管理と感染予防策が重要です。
- ストレス軽減技法の習得
- 規則正しい生活リズムの維持
- 手洗い・うがいの励行
- 予防接種の適切な接種
これらの取り組みによって身体的・精神的なストレスを軽減し、免疫機能を維持することが可能となります。

クッシング症候群の治療にかかる費用
クッシング症候群の治療費は病状や選択する治療法によって大きく異なります。
薬物療法の場合、月々の薬剤費が3万円から10万円程度となる可能性があります。
公的医療保険の適用により自己負担は軽減されますが、長期管理が必要なため総費用は相当額に上ることがあります。
初診・再診にかかる費用
初診料は2,910円~5,410円、再診料は750円~2,660円です。
検査費用の内訳
血液検査、画像検査など一連の検査費用は合計で1万円から5万円程度になることがあります。
| 検査項目 | 概算費用 |
| 血液検査 | 4,000円〜20,000円 |
| MRI検査 | 19,000円~30,200円 |
手術費用の目安
手術費用は、術式や入院期間によって異なりますが、100万円から300万円程度かかることがあります。
手術のみの値段は、副腎腫瘍摘出術 1 皮質腫瘍 394,100円です。
入院費用の概算
入院費用は1日あたり1万円から3万円程度で、入院期間によって総額が変動します。
| 入院タイプ | 1日あたりの概算費用 |
| 一般病棟 | 1万円〜2万円 |
| 特別室 | 2万円〜3万円 |
治療費の総額は初期治療から長期的なフォローアップまで含めると、数百万円に達する可能性があります。
詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
DPCシステムの主な特徴
- 約1,400の診断群に分類される
- 1日あたりの定額制
- 一部の治療は従来通りの出来高計算が適用される
DPCシステムと出来高計算の比較表
| DPC(1日あたりの定額に含まれる項目) | 出来高計算項目 |
|---|---|
| 投薬 | 手術 |
| 注射 | リハビリ |
| 検査 | 特定の処置 |
| 画像診断 | |
| 入院基本料 |
DPCシステムの計算方法
計算式は以下の通りです:
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が14日間入院した場合の計算は以下のようになります。
DPC名: 副腎皮質機能亢進症、非機能性副腎皮質腫瘍 その他の手術あり 手術処置等2なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥360,320 +出来高計算分
保険が適用されると、自己負担額は1割から3割になります。また、高額医療制度の対象となる場合、実際の自己負担額はさらに低くなります。
なお、上記の価格は2024年7月時点のものであり、最新の価格については随時ご確認ください。
以上