内分泌疾患の一種である急性副腎不全(副腎クリーゼ)とは、生命を脅かす緊急事態です。
副腎(ふくじん)から分泌されるコルチゾールなどのホルモンが急激に不足することで引き起こされます。
この状態はストレスや感染症などの要因によって突然発症することがあり、早急な対応が必要となります。
症状には重度の疲労感、低血圧、嘔吐、意識障害などがあり、重症化すると生命の危険も伴うほどです。
急性副腎不全は稀な疾患ですが、その重篤さゆえに正しい知識を持つことが大切です。

主症状と病型
急性副腎不全(ふくじんふぜん)、別名副腎クリーゼの主症状は患者さんの生命を脅かす可能性があるため、早期発見と迅速な対応が不可欠です。
この疾患の症状は多岐にわたり、その重症度も様々ですが、典型的な症状パターンを理解することで早期発見の一助となります。
全身症状
急性副腎不全の全身症状は患者さんの日常生活に大きな影響を与えかねません。
多くの患者さんで極度の疲労感や倦怠感が突然現れ、通常の活動が困難になるでしょう。体重減少も顕著な症状の一つで、食欲不振を伴うことが多いです。
さらに発熱や悪寒も見られ、これらの症状が複合的に現れることで患者さんの苦痛は増大します。
| 全身症状 | 特徴 |
| 疲労感 | 急激に出現 |
| 倦怠感 | 持続的 |
| 体重減少 | 食欲不振を伴う |
| 発熱 | 悪寒を伴うこともある |
消化器症状
消化器系の症状も急性副腎不全の特徴的な兆候です。嘔吐や吐き気が頻繁に起こり、食事摂取が困難になることがあります。
腹痛も多くの患者さんが経験する症状で、その程度は軽度から重度まで様々です。
下痢が続くことで体内の水分バランスが崩れて脱水症状を引き起こす可能性も生じます。
これらの消化器症状は患者さんの栄養状態や全身の体調に大きく影響を与えるため注意が必要です。
循環器症状
急性副腎不全では循環器系にも重大な影響が現れます。
低血圧は最も重要な症状の一つで、特に起立時に顕著になるでしょう。頻脈も多くの患者さんに見られ、それが心臓に負担をかける要因となります。
このような症状によってめまいや失神を経験する患者さんも少なくありません。
| 循環器症状 | 詳細 |
| 低血圧 | 起立時に悪化 |
| 頻脈 | 心拍数増加 |
| めまい | 立ちくらみなど |
| 失神 | 重症例で発生 |
神経精神症状
急性副腎不全は神経系にも影響を及ぼし、様々な精神症状を引き起こすことがあります。
意識障害は重症例で見られ、軽度の混乱から昏睡まで幅広い症状が現れるケースが考えられます。不安や抑うつ、イライラ感などの気分の変化も報告されています。
集中力の低下や記憶力の減退など、認知機能への影響も認められることがあります。
これらの神経精神症状は患者さんの生活の質に大きな影響を与えるため周囲の理解と支援が大切です。
- 意識障害(混乱、昏睡)
- 気分の変化(不安、抑うつ、イライラ感)
- 認知機能の低下(集中力低下、記憶力減退)

原因とトリガー要因
急性副腎不全、別名副腎クリーゼは様々な要因によって引き起こされる深刻な内分泌疾患です。
この状態は副腎からのコルチゾールなどの重要なホルモンの分泌が急激に低下することで発生します。
原因とトリガー要因を理解することは予防と早期対応において不可欠です。
基礎疾患による副腎機能低下
急性副腎不全の根本的な原因の一つに既存の副腎機能低下があります。これは副腎そのものの問題や副腎を制御する視床下部-下垂体系の異常によって生じるのです。
アジソン病や先天性副腎皮質過形成症などの疾患がこの基礎疾患に該当します。
これらの疾患によって副腎の機能が慢性的に低下している状態にあると、ストレスなどの要因で急性副腎不全に陥る可能性が高くなります。
| 基礎疾患 | 特徴 |
| アジソン病 | 自己免疫性副腎皮質障害 |
| 先天性副腎皮質過形成症 | 遺伝性酵素欠損 |
| 下垂体機能低下症 | ACTH分泌不全 |
| 副腎転移 | 悪性腫瘍による副腎破壊 |
ステロイド薬の急激な中止
長期にわたるステロイド薬の使用は体内の副腎機能を抑制することがあります。
このような状況下でステロイド薬を突然中止したり急激に減量したりすることは、急性副腎不全のトリガーとなる可能性があるのです。
体内のコルチゾール産生が十分に回復していない段階で外部からのステロイド供給が途絶えると副腎クリーゼのリスクが高まります。
このためステロイド薬の使用中止や減量は医師の厳密な管理下で慎重に行うことが大切です。
- 長期ステロイド使用による副腎機能抑制
- 急激なステロイド中止や減量
- 体内コルチゾール産生の回復遅延
感染症やストレス
急性副腎不全のトリガーとして感染症や強いストレスが挙げられます。
これらの要因は体内のコルチゾール需要を急激に増加させ、既に機能が低下している副腎に過度の負担をかけることがあります。
特に重症感染症や手術などの大きな身体的ストレスは急性副腎不全を引き起こすリスクが高いです。
精神的ストレスも無視できない要因であり、強い心理的プレッシャーが副腎クリーゼのきっかけになることもあります。
| ストレス要因 | 影響 |
| 重症感染症 | コルチゾール需要急増 |
| 大手術 | 身体的ストレス増大 |
| 重度の外傷 | 副腎への負担増加 |
| 強い精神的ストレス | 内分泌バランス崩壊 |
薬剤性の副腎機能抑制
一部の薬剤は副腎機能を直接的または間接的に抑制する作用を持っています。これらの薬剤を使用することで急性副腎不全のリスクが高まる可能性が生じるのです。
例えば、ある種の抗真菌薬やHIV治療薬は副腎でのコルチゾール合成を阻害することがあります。
また、オピオイド系鎮痛薬の長期使用は視床下部-下垂体-副腎軸の機能を抑制する可能性がでてきます。
このような薬剤を使用する際は副腎機能への影響を十分に考慮し、慎重なモニタリングが重要です。

診察と診断プロセス
急性副腎不全、別名副腎クリーゼの診断は迅速かつ正確に行われなければなりません。
この疾患は生命を脅かす可能性があるため、早期発見と適切な診断が患者さんの予後を大きく左右します。
医療専門家による綿密な診察と適切な検査の組み合わせが、正確な診断への道筋となります。
問診と身体診察
急性副腎不全の診断プロセスは詳細な問診から始まります。
最初に患者さんの既往歴、家族歴、現在の症状、そして最近のストレス要因や薬剤使用歴などを慎重に聴取します。
これらの情報は疾患の背景や発症のきっかけを理解する上で重要です。
次の身体診察では血圧低下、脱水症状、皮膚の色素沈着などの特徴的な所見を確認します。
| 問診項目 | 確認ポイント |
| 既往歴 | 副腎疾患、自己免疫疾患 |
| 家族歴 | 内分泌疾患の有無 |
| 現症 | 発症時期、進行速度 |
| 薬剤歴 | ステロイド使用歴 |
血液検査
血液検査は急性副腎不全の診断において中心的な役割を果たします。
コルチゾールやACTH(副腎皮質刺激ホルモン)の血中濃度測定が最も重要な検査項目です。
電解質バランスの確認も必須で、特にナトリウムとカリウムの値に注目します。血糖値の低下も典型的な所見の一つです。
これらの検査結果は疾患の重症度評価や病型分類にも有用です。
| 検査項目 | 急性副腎不全での特徴 |
| コルチゾール | 著明な低下 |
| ACTH | 原発性では上昇、続発性では低下 |
| 電解質 | Na低下、K上昇 |
| 血糖 | 低下傾向 |
内分泌負荷試験
急性副腎不全の確定診断には内分泌負荷試験が不可欠になります。
ACTH刺激試験(迅速ACTH試験)は最も一般的かつ重要な検査方法です。この試験では合成ACTHを投与し、コルチゾールの反応を観察します。
正常な副腎機能を持つ場合にはコルチゾール値は速やかに上昇しますが、副腎不全では反応が乏しくなります。
インスリン低血糖試験やCRH試験なども状況に応じて実施されることがあるでしょう。
- ACTH刺激試験(迅速ACTH試験)
- インスリン低血糖試験
- CRH(コルチコトロピン放出ホルモン)試験
画像診断
画像診断は急性副腎不全の原因特定や病態把握に役立ちます。
腹部CTやMRIでは副腎の萎縮や腫大、出血などの形態的変化の確認が可能です。下垂体MRIは続発性副腎不全の診断において重要な役割を果たします。
これらの画像検査により、副腎や下垂体の器質的異常の有無を評価して鑑別に役立てます。
| 画像検査 | 主な評価対象 |
| 腹部CT | 副腎の形態異常 |
| 腹部MRI | 副腎の詳細構造 |
| 下垂体MRI | 下垂体病変 |
| PET-CT | 悪性腫瘍の転移 |

急性副腎不全(副腎クリーゼ)の特徴的画像所見
急性副腎不全の診断において画像検査は重要な役割を果たします。
これらの画像所見は疾患の原因特定や病態把握に不可欠な情報を提供し、適切な治療方針の決定に寄与します。
CT(コンピュータ断層撮影)所見
CTは急性副腎不全の診断において最も一般的に用いられる画像検査の一つです。
副腎の形態や大きさ、周囲組織との関係を詳細に観察することができます。
急性副腎不全では副腎の腫大や萎縮、出血、石灰化など様々な所見が認められることがあるでしょう。
特に副腎出血は急性副腎不全の重要な原因の一つであり、CTで明瞭に描出されるのです。
| CT所見 | 特徴 |
| 副腎腫大 | 両側性または片側性 |
| 副腎萎縮 | 慢性期に見られる |
| 副腎出血 | 高吸収域として描出 |
| 石灰化 | 慢性期や特定の疾患で出現 |
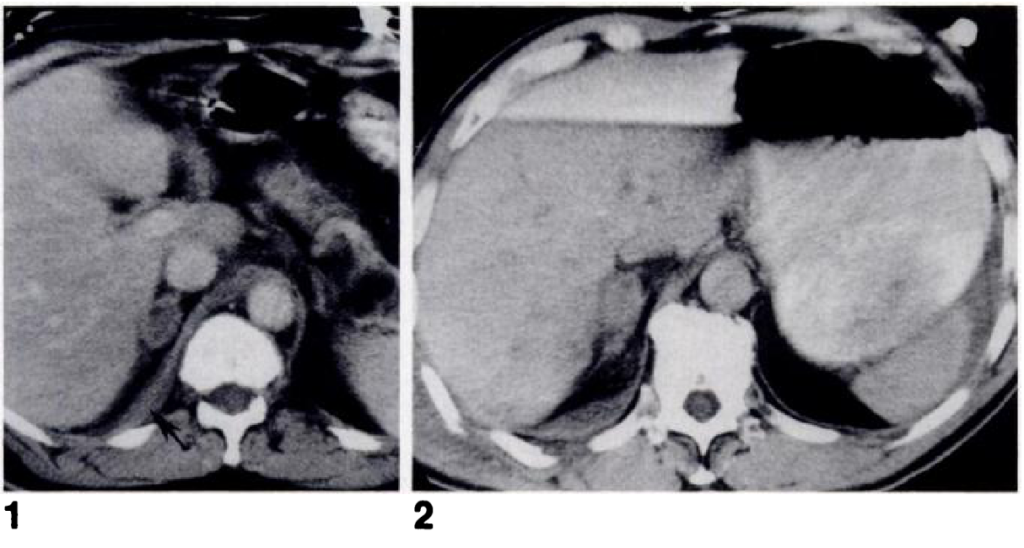
所見:副腎出血の症例。①CTスキャンでは、右副腎の正常な形状を置き換える卵形の腫瘤が示されている。わずかに高信号の副腎四肢が、低信号の中央血腫によって広がっているのがわかる。後腹膜前腎腔への出血が横隔膜に沿って追跡され、肥厚した横隔膜脚のように見える(矢印)。出血は右大腰筋に沿って尾側に広がっている(図示なし)。②CTスキャンでは、右副腎の正常な形態を隠す卵形の腫瘤が示されている。副腎の四肢は、非造影の中央血腫に対してわずかに高信号を示している。さらに、副腎後方の副腎周囲脂肪内に高密度の出血巣が観察され、後腹膜前腎腔内の出血が肥厚した横隔膜脚のように見える。脾臓に隣接する腹腔内出血が見られる。この患者には、肝臓および脾臓の損傷も認められた。
MRI(磁気共鳴画像)所見
MRIは軟部組織のコントラスト分解能に優れ、副腎の詳細な構造評価に適しています。
T1強調像、T2強調像、拡散強調像など様々なシークエンスを組み合わせることで副腎病変の性状をより正確に把握できます。
急性副腎不全では副腎の信号強度変化や造影パターンの異常が観察されることがあります。
副腎出血の場合にはT1強調像で高信号、T2強調像で不均一な信号を呈することが特徴的です。
| MRIシークエンス | 急性副腎不全での所見 |
| T1強調像 | 出血時高信号 |
| T2強調像 | 浮腫で高信号、出血で不均一 |
| 拡散強調像 | 炎症や腫瘍で高信号 |
| 造影後 | 造影効果の低下や不均一性 |
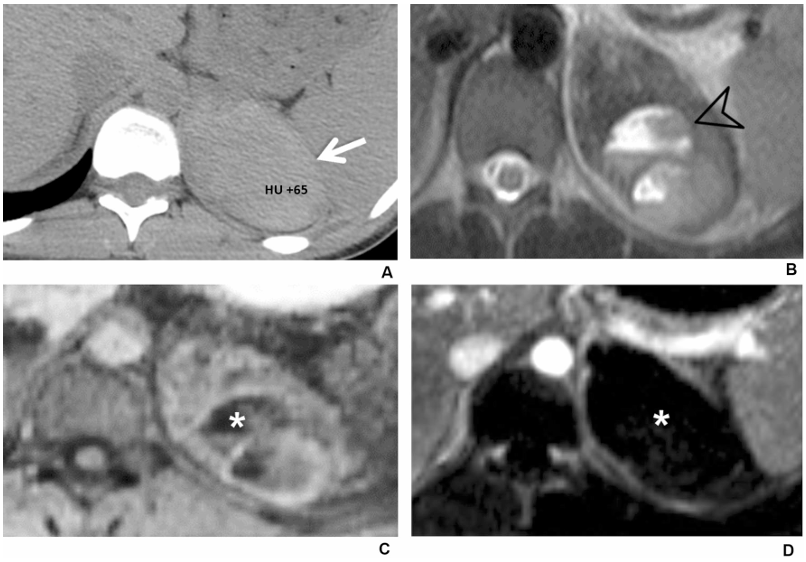
所見:22歳の男性患者が急性の左側腹痛を訴えて救急科に来院した。外傷や抗凝固薬の使用歴はない。(a) 非造影の軸位CT画像では、左副腎を巻き込む境界明瞭な高密度の腫瘤(白線矢印)が示されており、65HUと計測された。 (b) 軸位T2強調(T2W)画像では、内部に液体・液体レベルを有する不均一な腫瘤(黒矢頭)が示されている。 (c, d) 造影前の軸位T1強調脂肪抑制画像および造影後の軸位T1強調減算画像では、腫瘤が不均一に増加したT1W信号(矢印)を示し、液体・液体レベル(矢頭)があり、病変内には造影効果がない(*)。副腎血腫の診断が示唆された。血腫はフォローアップ画像で消失した(図示なし)。
超音波検査所見
超音波検査は放射線被曝がなく、ベッドサイドで迅速に実施できるのが利点です。
急性副腎不全では副腎の腫大や内部エコー輝度の変化が観察されることがあります。
副腎出血の場合は初期には低エコー域として描出され、時間経過とともにエコー輝度が変化します。
ただし超音波検査は術者の技量に依存する面があり、深部臓器である副腎の評価には限界がある場合もあるのです。
- 副腎腫大所見 低エコー域の拡大
- 副腎出血所見 時間経過によるエコー輝度変化
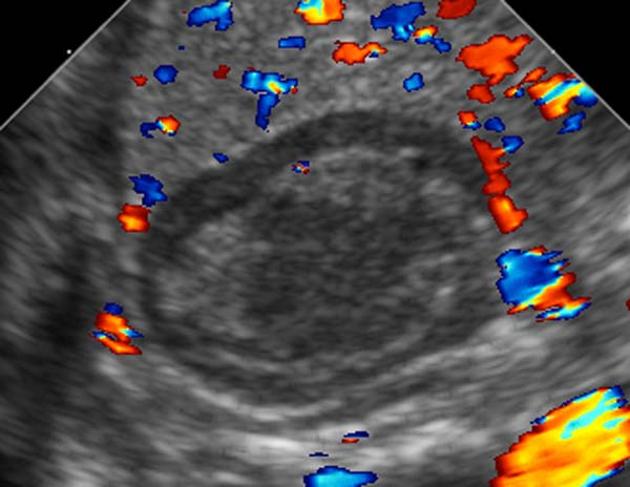
所見:超音波(US)画像では、異質なテクスチャを持つ肥大した副腎が示されており、副腎出血が疑われる。また、内部血管が見られないことから、副腎出血の可能性が示唆される。
核医学検査所見
核医学検査は副腎機能の評価に有用な情報を提供します。
131I-アドステロールシンチグラフィーは副腎皮質機能を視覚的に評価する検査です。急性副腎不全では副腎への集積低下や欠損が認められることがあります。
PET-CT(陽電子放射断層撮影)は悪性腫瘍の転移による副腎不全の評価に有用です。
| 核医学検査 | 急性副腎不全での所見 |
| 131I-アドステロール | 集積低下または欠損 |
| FDG-PET | 悪性腫瘍転移で高集積 |
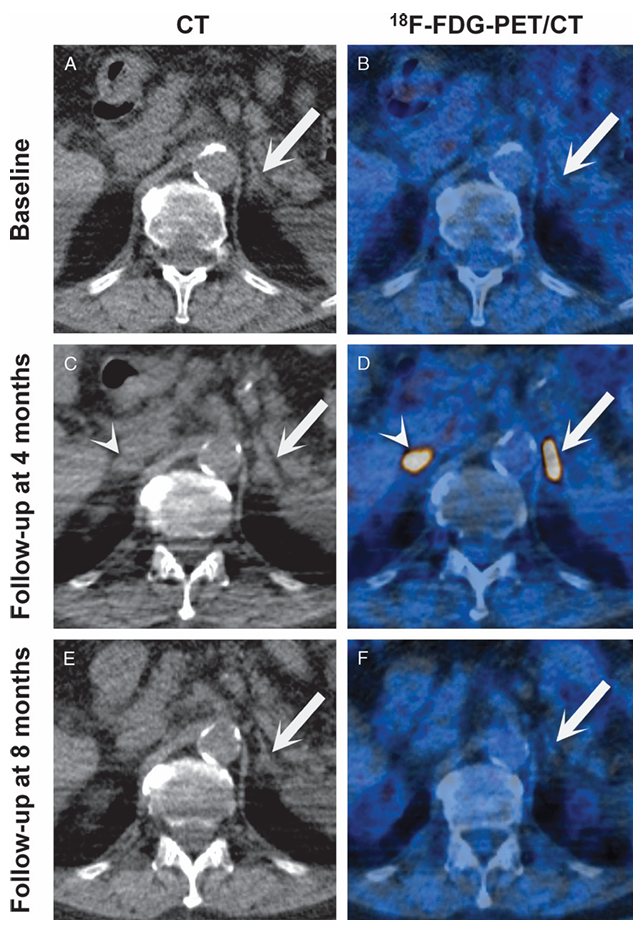
所見:79歳の転移性メラノーマを患う男性に対する18F-フルオロデオキシグルコース陽電子放出断層撮影/コンピュータ断層撮影(18F-FDG PET/CT)画像診断の8ヶ月間の経過。
(A) 非造影の軸位CT画像および(B) 軸位18F-FDG PET/CT画像では、左副腎が正常サイズであり、FDG集積が正常である(矢印、最大標準取り込み値(SUVmax)は2.4)。副腎皮質刺激ホルモン(ACTH)とコルチゾール濃度は正常であった。1ヶ月後にイピリムマブ治療が開始され、2ヶ月間にわたり4回のサイクルが実施された。
(C) 最初の18F-FDG PET/CTの取得から4ヶ月後、フォローアップのCT画像および(D) 18F-FDG PET/CT画像では、左副腎の滑らかな肥厚と強いFDG集積が示されている(矢印、SUVmaxは21.3)。右副腎も同様の画像所見を示している(矢頭)。結節性や腫瘤がないことは、転移性メラノーマにおける副腎への転移とは一致しない。過度の高信号が認められないことは急性副腎出血を否定する要因であり、これもFDG集積の増加を引き起こし、両側性に発生することが知られている。この時点で、患者のコルチゾールレベルは高値(579 nmol/L、基準範囲は64–327 nmol/L)であったが、臨床症状はなかった。
(E) さらに4ヶ月後、左副腎の形状および代謝活性は正常に戻った(矢印は左副腎を示し、SUVmaxは2.1;右副腎は部分的に描出)、非造影の軸位CT画像および(F) 軸位18F-FDG PET/CT画像で確認された。この時点では副腎機能不全の証拠はなかった。
イピリムマブ治療に関連する副作用の4%から8%は内分泌障害である。イピリムマブはリンパ球性下垂体炎および前下垂体機能低下症の誘発で知られており、重症例では二次的な副腎機能不全に至ることがある。他の副作用には結腸炎、肝炎、サルコイドーシスの再活性化が含まれる。通常、神経内分泌障害の発症は治療開始から6〜12週間の間に起こる。今回の患者では、イピリムマブ開始から3ヶ月後に副腎が肥大し、高代謝状態になったことは、この期間と一致する。イピリムマブ関連の自己免疫性副腎炎のCT所見は、これまでに1例の症例報告でのみ記述されている。原発性副腎機能不全は、いくつかの臨床研究で稀な合併症として報告されており、以前の副腎炎の後遺症を表している可能性がある。
結論として、イピリムマブ治療後に18F-FDG PET/CTで対称的に滑らかに肥大し、高代謝状態にある副腎の所見は、薬物誘発性副腎炎の疑いを持たせ、患者の副腎機能の監視を示唆する必要がある。
下垂体MRI所見
続発性副腎不全の評価には下垂体MRIが重要な役割を果たします。
下垂体腫瘍、エンプティ・セラ症候群、下垂体炎などの所見が認められることがあるでしょう。
造影MRIでは下垂体の造影パターンの異常や腫瘍性病変の存在が明瞭に描出されます。
下垂体茎の肥厚や断裂も続発性副腎不全を示唆する重要な所見となります。
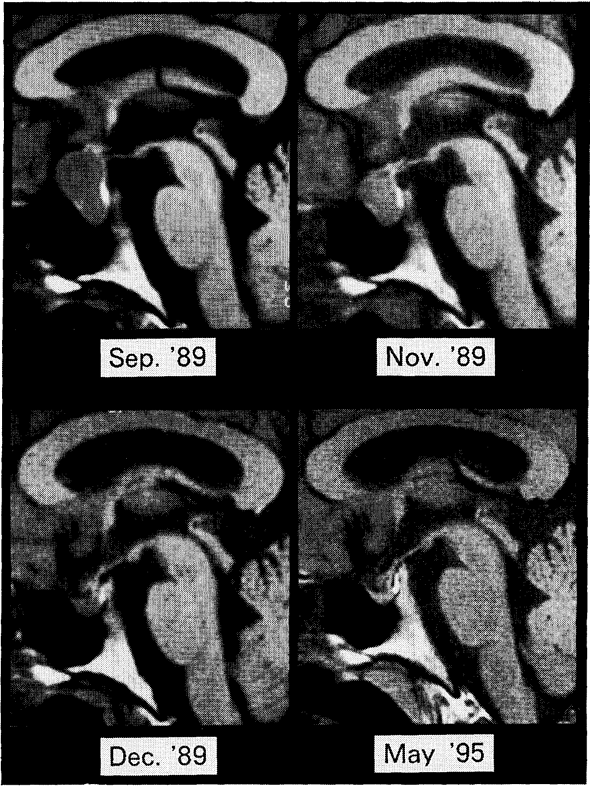
所見:T1WIにて経時的に下垂体の萎縮していく経過が認められる。

治療法と回復期間
急性副腎不全の治療は迅速かつ適切に行われることが患者さんの生命予後を大きく左右します。
本疾患の治療は緊急治療と維持療法の二段階に分けられ、それぞれ異なるアプローチが必要です。
急性副腎不全の治療方法、使用される薬剤、そして回復までの期間については以下のようになっています。
緊急治療
急性副腎不全の緊急治療は生命を脅かす状況を速やかに改善することが目的です。
まず大量の輸液療法が行われ、循環血液量の回復と電解質バランスの是正が図られます。
同時に副腎皮質ホルモン(糖質コルチコイド)の静脈内投与が開始されます。通常ヒドロコルチゾンが第一選択薬として用いられ、初期には100mg〜200mgを6時間ごとに投与します。
| 緊急治療の要点 | 具体的な方法 |
| 輸液療法 | 生理食塩水の大量輸液 |
| ステロイド投与 | ヒドロコルチゾン静注 |
| 電解質補正 | Na、K、Glucoseの管理 |
| 原因治療 | 感染症対策など |
維持療法
急性期を脱した後は維持療法へと移行します。
経口摂取が可能になればステロイド薬を内服に切り替えます。一般的にはヒドロコルチゾンを1日15-25mg、2-3回に分けて服用します。
患者さんの状態に応じて、徐々に減量していきますが、急激な減量は避けなければなりません。
長期的には鉱質コルチコイドの補充(フルドロコルチゾン)も考慮されます。
- ヒドロコルチゾン内服(15-25mg/日)
- フルドロコルチゾン内服(0.05-0.2mg/日)
使用される主な薬剤
急性副腎不全の治療として第一選択となる薬のヒドロコルチゾンは生理的な副腎皮質ホルモンと同一の構造を持ちます。
プレドニゾロンやデキサメタゾンなども代替薬として用いられることがありますが、これらは鉱質コルチコイド作用が弱いため電解質バランスに注意が必要です。
フルドロコルチゾンは鉱質コルチコイドとして用いられ、電解質バランスの維持に重要な役割を果たします。
| 薬剤名 | 主な作用 |
| ヒドロコルチゾン | 糖質・鉱質コルチコイド作用 |
| プレドニゾロン | 主に糖質コルチコイド作用 |
| デキサメタゾン | 強力な糖質コルチコイド作用 |
| フルドロコルチゾン | 鉱質コルチコイド作用 |
治癒までの期間
急性副腎不全からの回復期間は個々の患者さんの状態や原因疾患によって大きく異なります。
緊急治療開始後24-48時間以内に全身状態の改善が見られるのが一般的ですが、完全な回復には数週間から数か月を要することがあります。
原因疾患が可逆的な場合(例えば、ステロイド薬の急激な中止による副腎不全)、適切な治療により副腎機能が回復する可能性があります。
一方、原発性副腎不全などでは生涯にわたるホルモン補充療法が必要となるケースもあるでしょう。
| 回復段階 | 期間 |
| 急性期改善 | 24-48時間 |
| 全身状態安定 | 1-2週間 |
| 完全回復 | 数週間〜数か月 |

治療の副作用とリスク
急性副腎不全は患者さんの生命を救う上で不可欠ですが、同時に様々な副作用やリスクを伴う可能性も考慮しなければなりません。
これらの副作用やリスクを理解し、適切に対処することで長期的な治療成功につながるでしょう。
急性副腎不全の治療に伴う主な副作用とリスクについては次のようになります。
ステロイド療法の短期的副作用
急性副腎不全の治療では大量のステロイド投与が行われることが多く、これに伴い短期的な副作用が現れる場合があります。
消化器症状として胃部不快感や消化性潰瘍のリスクが上昇します。
さらに高血糖や電解質異常(特にカリウム低下)が生じる可能性があり、注意深いモニタリングが重要です。
精神症状として不眠や気分の変動、場合によっては精神症状の悪化が見られることもあります。
| 短期的副作用 | 具体例 |
| 消化器症状 | 胃部不快感、消化性潰瘍 |
| 代謝異常 | 高血糖、電解質異常 |
| 精神症状 | 不眠、気分変動 |
| 感染リスク増加 | 免疫抑制作用による |
長期ステロイド療法のリスク
急性期を脱した後も多くの患者さんは長期的なステロイド補充療法が必要です。
この長期療法に伴うリスクとしては骨粗鬆症や筋力低下、皮膚の脆弱化などが挙げられます。
また、体重増加や脂肪分布の変化(中心性肥満)が生じることもあり、これらは心血管系リスクの上昇につながる可能性があります。
免疫機能の抑制によって感染症のリスクが高まることも考慮しなければなりません。
- 骨代謝異常(骨粗鬆症、骨折リスク増加)
- 筋肉・皮膚の変化(筋力低下、皮膚菲薄化)
- 体型変化(中心性肥満、満月様顔貌)
- 免疫抑制(感染症リスク増加)
電解質バランスの乱れ
急性副腎不全の治療では電解質バランスの急激な変動が生じる懸念があるのです。
特にナトリウムとカリウムのバランスが崩れやすく、これらは心臓や神経系の機能に大きな影響を与えます。
低ナトリウム血症は頭痛や嘔吐、意識障害などを引き起こす可能性が考えられます。一方、高カリウム血症は不整脈のリスクを高める可能性があるため注意が必要です。
| 電解質異常 | 潜在的リスク |
| 低Na血症 | 頭痛、嘔吐、意識障害 |
| 高K血症 | 不整脈、心停止 |
| 低Ca血症 | テタニー、けいれん |
| 代謝性アルカローシス | 呼吸抑制 |
薬剤相互作用のリスク
ステロイド療法を受けている患者さんは他の薬剤との相互作用に注意する必要があります。
特に抗凝固薬やインスリン、一部の抗生物質との併用では効果の増強や減弱が起こる可能性が生じます。
また、非ステロイド性抗炎症薬(NSAIDs)との併用は消化性潰瘍のリスクを高める傾向です。
これらの相互作用、治療効果の変化や新たな副作用の出現につながる可能性があるため、慎重な薬剤管理が大切です。
過剰治療と不足のリスク
急性副腎不全の治療では適切な用量のステロイド投与が重要ですが、過剰投与や不足のリスクが常に存在します。
過剰投与は上述の副作用リスクを高めるだけでなく、長期的には副腎機能の回復を遅らせる可能性も否めません。
一方、投与不足になると副腎クリーゼの再発リスクを高めてしまい、生命を脅かす事態を招く可能性が生じます。
このバランスを取ることは非常に難しく、専門医による綿密な管理が必要なのです。
| 投与量 | リスク |
| 過剰投与 | 副作用増強、副腎機能回復遅延 |
| 投与不足 | 副腎クリーゼ再発、生命危険 |

再発リスクと予防戦略
急性副腎不全(副腎クリーゼ)は、一度発症すると再発のリスクが高い疾患として知られています。
再発を防ぐことは患者さんの生活の質を維持し、重篤な合併症を回避する上で極めて重要です。
急性副腎不全の再発の可能性と、その予防法については次のようになっています。
再発リスクの要因
急性副腎不全の再発リスクは様々な要因によって影響を受けますが、ステロイド補充療法の不適切な管理や突然のストレス状況への曝露が主な要因となります。
また、患者さん自身の疾患理解度や自己管理能力も再発リスクに大きく関わってくるのです。
感染症やケガ、手術などの身体的ストレスも再発を引き起こす可能性のある要因となります。
| 再発リスク要因 | 影響度 |
| ステロイド管理不良 | 高い |
| 急激なストレス | 高い |
| 疾患理解度不足 | 中程度 |
| 感染症 | 中程度 |
| 手術・外傷 | 中程度 |
日常生活での予防策
急性副腎不全の再発を予防するためには日常生活での細やかな注意と管理が大切です。
規則正しい生活リズムを保ち、十分な睡眠と栄養摂取を心がけることが基本となります。
ストレス管理も重要で、過度の身体的・精神的ストレスを避けるよう努めましょう。
また、定期的な運動は全身の健康維持に有効ですが、急激な運動は避けて徐々に強度を上げていくほうが望ましいです。
- 規則正しい生活リズムの維持
- バランスの取れた食事と十分な水分摂取
- 適度な運動と休息のバランス
- ストレス軽減テクニックの習得(瞑想、深呼吸など)
ステロイド補充療法の自己管理
ステロイド補充療法を受けている患者さんにとって薬の自己管理は再発予防の要です。処方された用量を正確に、指示された時間に服用することが重要です。
また、ストレス時には通常よりも多めの服用が必要となる可能性があることを理解し、状況に応じた調整が望まれます。
薬の携帯を忘れずに旅行や外出時にも十分な量を持参するよう心がけましょう。
| 自己管理ポイント | 具体的行動 |
| 服薬管理 | 決められた時間と用量を守る |
| ストレス対応 | 状況に応じた増量を行う |
| 薬の携帯 | 常に予備を持ち歩く |
| 記録管理 | 服薬状況や体調を記録する |
感染症対策
感染症は急性副腎不全の再発を引き起こす主要な要因の一つです。
日常的な感染予防策としては手洗いやマスク着用、うがいなどの基本的な衛生管理を徹底しましょう。また、予防接種を積極的に受けることも推奨されます。
感染の初期症状(発熱、倦怠感など)を感じたら、早めに医療機関を受診することが重要です。
ストレス管理と対処法
急性副腎不全患者さんにとってストレス管理は再発予防の鍵となります。
日常的なストレス軽減策としてはリラックス法や趣味活動の導入が効果的です。
また、ストレスフルなイベント(仕事の締め切り、試験など)に備えて事前に対策を立てることも効果的でしょう。
精神的なサポートとして家族や友人、患者会などコミュニティとのつながりを持つことも有効な方法です。
- ストレス軽減法の習得(瞑想、ヨガ、深呼吸法など)
- 趣味や楽しみの時間の確保
- サポートネットワークの構築(家族、友人、患者会)
- 必要に応じて心理カウンセリングの利用
定期的な医療機関受診
再発予防において定期的な医療機関の受診は不可欠です。血液検査や内分泌学的評価を通じて体調管理や薬剤調整を行うことができます。
医療チームとの良好なコミュニケーションを保つことで個々の状況に応じた最適な予防策を見出すことができます。
| 定期受診の意義 | 具体的内容 |
| 体調評価 | 血液検査、内分泌検査 |
| 薬剤調整 | 用量や種類の見直し |
| 新規症状の確認 | 早期発見・対応 |
| 教育・指導 | 最新情報の提供 |

治療費について
急性副腎不全の治療費は症状の重症度や入院期間によって大きく変動します。
一般的に初期治療で数十万円、長期入院を要する場合は数百万円に及ぶ可能性があります。
ただし医療保険や各種制度の利用により、患者さんの負担は軽減されます。
初診・再診料
初診料は2,910円~5,410円、再診料は750円~2,660円です。特定機能病院では更なる費用が加算されることがあります。
検査費用
血液検査やホルモン検査の費用は1回あたり5,000円から20,000円程度です。
画像診断費用はCTで14,500円~21,000円、MRIで19,000円~30,200円ほどかかります。
| 検査項目 | 費用(円) |
| 血液検査 | 5,000-10,000 |
| ホルモン検査 | 1,000-2,000 |
| CT | 14,500円~21,000円 |
| MRI | 19,000円~30,200円 |
入院費用
急性期の入院費用は1日あたり約30,000円から50,000円です。集中治療室を使用する場合には当然ですが、さらに高額になります。
| 入院タイプ | 1日あたりの費用(円) |
| 一般病棟 | 30,000-50,000 |
| ICU | 100,000-200,000 |
詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
DPCシステムの主な特徴
- 約1,400の診断群に分類される
- 1日あたりの定額制
- 一部の治療は従来通りの出来高計算が適用される
DPCシステムと出来高計算の比較表
| DPC(1日あたりの定額に含まれる項目) | 出来高計算項目 |
|---|---|
| 投薬 | 手術 |
| 注射 | リハビリ |
| 検査 | 特定の処置 |
| 画像診断 | |
| 入院基本料 |
DPCシステムの計算方法
計算式は以下の通りです:
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が14日間入院した場合の計算は以下のようになります。
DPC名: その他の副腎皮質機能低下症 定義副傷病名なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥485,660 +出来高計算分
保険が適用されると、自己負担額は1割から3割になります。また、高額医療制度の対象となる場合、実際の自己負担額はさらに低くなります。
なお、上記の価格は2024年7月時点のものであり、最新の価格については随時ご確認ください。
薬剤費
ステロイド製剤の費用は比較的低額で、月額1,000円から3,000円程度です。ただし併用薬や長期使用によっては増加する可能性があるでしょう。
以上

- 参考にした論文