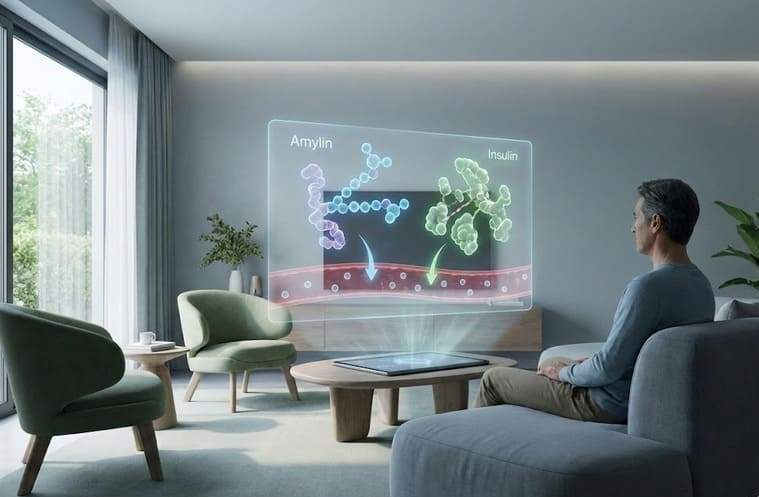
糖尿病治療において「インスリン」という名前は広く知られていますが、実はもう一つ、血糖値管理において極めて重要な役割を果たすホルモンが存在します。それが「アミリン」です。
アミリンはインスリンと同じ膵臓のβ細胞から分泌され、食後の急激な血糖上昇を抑えるために、インスリンとは異なるアプローチで体に働きかけます。
近年の研究では、アミリンの働きが十分に機能しているかどうかが、糖尿病のコントロール状態を大きく左右することがわかってきました。
この記事では、インスリンのパートナーとも呼べるアミリンの正体、体内での働き、そして日々の治療や生活習慣にどのように関わってくるのかを詳しく解説します。
アミリンを深く理解することは、血糖コントロールの質を高めるための新しい視点を得ることにつながります。
アミリンの正体と体内での基礎的な働き
アミリンは、血糖値を下げるインスリンの働きを補完し、食後の高血糖を防ぐために膵臓から分泌されるホルモンであり、インスリン分泌と連動して体内へ放出する性質を持っています。
アミリンは単独で働くというよりも、インスリンが効率よく血糖値を処理できるような体内環境を整える役割を担っています。
膵臓のβ細胞から分泌されるホルモン
アミリンは、1987年に発見された比較的新しいホルモンで、膵臓のランゲルハンス島にあるβ細胞で作られます。
興味深いことに、アミリンはインスリンと同じ分泌顆粒の中に貯蔵されており、血糖値が上昇してβ細胞が刺激を受けると、インスリンと同時に血液中へ放出します。
その比率は概ねインスリン100に対してアミリンが1程度の割合で分泌します。この同時分泌という特徴は、アミリンがインスリンの作用を助けるために存在していることを強く示唆しています。
健康な人の体内では、食事を摂ると速やかにインスリンとアミリンの両方が血中に放出され、連携して血糖値の安定化を図ります。
食後の血糖値上昇を抑える3つの作用
アミリンが血糖値に対して発揮する効果は、インスリンのように直接血液中のブドウ糖を細胞に取り込ませるものとは異なります。
アミリンは主に3つのルートを通じて、血液中にブドウ糖が流入するスピードそのものを調節します。第一に、胃から腸への食物の移動を遅らせることで、糖の吸収スピードを緩やかにします。
第二に、肝臓から新たな糖が放出するのを防ぐためにグルカゴンの分泌を抑制します。そして第三に、脳の中枢に働きかけて満腹感を生み出し、食べ過ぎを防ぎます。
この働きによって、食後の血糖値が急激に跳ね上がる「血糖値スパイク」を物理的に防ぐのです。
インスリンとの分泌比率と密接な関係
インスリンとアミリンは常にセットで分泌しますが、糖尿病の状態になるとこのバランスや分泌量そのものが崩れます。
特に2型糖尿病の初期段階では、インスリン抵抗性に打ち勝つために膵臓が過剰に働き、インスリンと共にアミリンも過剰に分泌する傾向があります。
しかし、病気が進行してβ細胞が疲弊すると、両方のホルモンの分泌量は共に減少します。
つまり、アミリンの分泌状態を知ることは、β細胞がどれくらい元気であるか、あるいは疲弊しているかを知る間接的な指標にもなり得るのです。
インスリンだけを補充しても血糖値が安定しない場合、このアミリンの作用が不足している可能性を考慮する必要があります。
インスリンとアミリンの基本的な働きの比較
| 項目 | インスリンの主な役割 | アミリンの主な役割 |
|---|---|---|
| 分泌場所 | 膵臓のβ細胞 | 膵臓のβ細胞(インスリンと共に分泌) |
| 血糖への作用 | 血液中の糖を細胞内に取り込み、血糖を下げる | 血液中への糖の流入速度を遅らせ、上昇を抑える |
| 食後への効果 | 上昇した血糖値を速やかに低下させる | 食直後の急激な血糖上昇(スパイク)を防ぐ |

血糖値コントロールにおけるアミリンの重要性
アミリンの最も重要な役割は、食べたものが消化吸収されてブドウ糖として血液中に入ってくる「入り口」の速度をコントロールすることにあり、この作用がインスリンの処理能力を超えた急激な血糖流入を防ぎます。
インスリンが「掃除役」だとすれば、アミリンは「交通整理役」として機能します。
胃の内容物排出を緩やかにする効果
食事で摂取した炭水化物は、胃で消化された後、小腸へと送られ、そこでブドウ糖として吸収されて血管内に入ります。
この胃から小腸への移動速度(胃排出能)が速ければ速いほど、一気に大量のブドウ糖が血中になだれ込み、血糖値は急上昇します。
アミリンには、この胃の動きを迷走神経を介して調節し、内容物を小腸へ送り出すペースをあえてゆっくりにする働きがあります。
その結果、ブドウ糖の吸収が緩やかになり、インスリンの分泌が間に合う範囲内で血糖処理が行えるようになります。この「時間稼ぎ」こそが、食後高血糖を防ぐための鍵となります。
グルカゴン分泌の抑制による肝臓への作用
食後に血糖値が上がっているにもかかわらず、肝臓が蓄えていた糖を放出してさらに血糖値を上げてしまうことがあります。
これは、血糖値を上げるホルモンである「グルカゴン」が不適切に分泌することが原因の一つです。通常、インスリンにはグルカゴンを抑える働きがありますが、アミリンもまた、食後の不必要なグルカゴン分泌を強力に抑制します。
アミリンが十分に働いていると、食後の肝臓からの糖放出が止まり、食事由来の糖だけを処理すれば済むため、血糖コントロールが容易になります。
脳への働きかけと食欲抑制効果
アミリンは血液脳関門を通過し、脳の特定部位(最後野など)にある受容体に結合して作用します。そうすることで満腹中枢が刺激され、「もうお腹がいっぱいだ」という信号を強く発信します。
結果として、食事の摂取量自体が自然と減少し、体重の増加を防ぐ効果も期待できます。
糖尿病治療において体重管理は極めて重要ですが、アミリンの作用不足は満腹感を得にくくし、過食につながるリスクを高めてしまいます。
適切なアミリン作用は、意志の力だけに頼らない食欲コントロールを可能にします。
- 胃の内容物を小腸へ送るペースを遅くし、糖の吸収を穏やかにする
- 食後の不要なグルカゴン分泌を止め、肝臓からの糖放出を防ぐ
- 脳の中枢に作用して満腹感を早め、食べ過ぎを自然に抑制する

1型糖尿病および2型糖尿病とアミリンの関係
糖尿病のタイプによって体内でのアミリンの状態は全く異なり、1型糖尿病ではアミリンがほぼ枯渇している一方、2型糖尿病では病期によって過剰分泌から枯渇へと劇的に変化します。
この違いを理解することで、それぞれの病態に応じた対策の必要性が見えてきます。
1型糖尿病におけるアミリン分泌の欠乏
1型糖尿病は、自己免疫などの原因により膵臓のβ細胞が破壊してしまう病気です。
β細胞はインスリンとアミリンの両方を作る工場であるため、1型糖尿病の患者様ではインスリンだけでなく、アミリンの分泌もほぼ完全に失っています。
そのため、インスリン注射で血糖値を下げようとしても、アミリンによる「胃排出の抑制」や「グルカゴン抑制」というブレーキ役が存在しません。
これが、1型糖尿病の患者様において食後の血糖値が乱高下しやすく、コントロールが難しい大きな要因の一つとなっています。
2型糖尿病進行に伴う分泌量の変化
2型糖尿病の初期段階では、効きの悪くなったインスリンを補うために、膵臓が懸命に多くのインスリンを分泌しようとします(高インスリン血症)。この時、同時にアミリンも過剰に分泌します。
しかし、長期間にわたって無理を強いられたβ細胞は徐々に疲弊し、機能が低下していきます。病気が進行するにつれてアミリンの分泌量は減少し、最終的にはインスリンと同様に枯渇していきます。
2型糖尿病の進行度合いとアミリンの分泌能力は相関関係にあり、アミリンの減少は食後高血糖の悪化に直結します。
高血糖が続くことによるアミリンの毒性化
ここで重要なのが、2型糖尿病におけるアミリンの負の側面です。ヒトのアミリンは、高濃度で存在すると互いにくっつきやすい(凝集しやすい)という厄介な性質を持っています。
過剰に分泌したアミリンが膵臓内で凝集し、「アミロイド」と呼ばれる線維状の塊を形成します。このアミロイドがβ細胞に沈着すると、細胞そのものを傷つけ、死滅させてしまいます。
つまり、高血糖を放置して膵臓に負担をかけ続けると、アミリン自体が毒性を持つ物質へと変化し、自らの製造工場であるβ細胞を破壊するという悪循環に陥るのです。
糖尿病タイプ別のアミリン分泌状態とその影響
| 糖尿病タイプ | アミリンの分泌状態 | 身体への影響 |
|---|---|---|
| 1型糖尿病 | 欠乏・枯渇 | 胃排出抑制やグルカゴン抑制が効かず、食後血糖が急上昇しやすい。 |
| 2型糖尿病(初期) | 過剰分泌 | インスリン抵抗性に対抗して多量に出るが、アミロイド形成のリスクが高まる。 |
| 2型糖尿病(進行期) | 減少・枯渇 | β細胞の減少に伴い分泌が減り、食後高血糖のコントロールが困難になる。 |

アミリン製剤(アナログ)の登場と治療への応用
失われたアミリンの働きを薬で補うことは、特にインスリン療法を行っている患者様にとって、血糖変動を平坦化させる強力な手段となり得ます。
アミリンの構造を改良して薬にしたものが「アミリンアナログ(アミリン製剤)」です。米国などではすでに治療薬として使用しており、インスリンだけでは達成できない細やかな血糖管理を実現します。
プラムリンチドなどのアミリンアナログとは
ヒトのアミリンはそのまま薬として投与すると凝集しやすく不安定であるため、凝集しにくい構造へと一部のアミノ酸配列を置き換えた製剤が開発しました。その代表格が「プラムリンチド」です。
この薬は、食事の前に皮下注射することで、体内から失われたアミリンの作用を補います。
具体的には、食後の胃からの食物排出を遅らせ、グルカゴンの過剰分泌を抑えることで、食後血糖値のピークを低く抑える効果を発揮します。
インスリン療法との併用によるメリット
インスリン療法を行っている患者様がアミリン製剤を併用することで、インスリンの使用量を減らせる可能性があります。
インスリンは血糖値を強力に下げますが、タイミングが合わないと低血糖を起こしたり、逆に食後の急上昇を抑えきれなかったりすることがあります。
アミリン製剤を併用すると、糖の流入が穏やかになるため、インスリンがより効率的に効くようになります。
そのおかげで、血糖値の波が穏やかになり、HbA1cの改善や、食後高血糖の是正といった効果が期待できます。
体重増加を抑制する副次的な効果
インスリン治療の副作用として悩みが多いのが体重増加ですが、アミリン製剤にはこれを相殺する効果があります。
アミリンの持つ中枢性の食欲抑制作用により、食事量が自然と適正化し、体重が減少する傾向が見られます。
インスリンによる体重増加を懸念する患者様にとって、血糖値を改善しながら体重管理もサポートできる点は大きなメリットと言えます。
ただし、胃の動きを抑える作用が強いため、使い始めには吐き気などの消化器症状が出やすい点には注意が必要です。
インスリン単独療法とアミリン製剤併用の比較
| 比較項目 | インスリン単独療法 | インスリン+アミリン製剤併用 |
|---|---|---|
| 食後血糖値 | タイミングにより急上昇することがある | 糖の流入が緩やかになり、ピークが低くなる |
| 体重への影響 | 増加する傾向がある | 食欲抑制効果により、増加抑制や減少が期待できる |
| インスリン必要量 | 血糖を下げるために増量が必要な場合が多い | 併用効果により、必要量が減少する可能性がある |

インスリンとアミリンの決定的な違いと相互補完
インスリンとアミリンはどちらも血糖値を管理するために不可欠ですが、その役割は「攻撃」と「守備」のように明確に異なります。
インスリンが上がってしまった血糖値を処理するのに対し、アミリンはそもそも血糖値を上げすぎないように予防線を張る役割を果たします。
血糖を下げる直接的な作用の違い
インスリンの主な仕事は、血液中のブドウ糖を筋肉や脂肪細胞の扉を開けて中に入れることです。その働きによって直接的に血糖値を下げます。
一方、アミリンはブドウ糖を細胞に入れる作用は持っていません。アミリンの仕事は、胃や肝臓、脳に働きかけることで、血液中に新たな糖が入ってくるのを制限することです。
つまり、インスリンは「出口」を広げて糖を減らし、アミリンは「入り口」を狭めて糖の流入を減らすという、全く逆のアプローチで血糖値のバランスを保っています。
分泌されるタイミングと持続時間の比較
健康な人では、食事を開始してすぐにインスリンとアミリンが同時に分泌します。しかし、その作用の持続時間やピークの迎え方には微妙な違いがあり、互いに調整し合っています。
アミリンは食事直後の早期にピークを迎え、まず胃の排出を抑えることで最初の血糖上昇の波を叩きます。その後、インスリンが本格的に働き始め、吸収した糖を処理していきます。
この絶妙なリレーが行われることで、食後の血糖値は正常範囲内に収まります。
互いに補い合って血糖変動を平坦化する
糖尿病治療において最も恐ろしいのは、血糖値が極端に高い状態と低い状態を繰り返す「血糖値の乱高下」です。血管を傷つけ、合併症を引き起こす原因となります。
インスリンだけでは、どうしても食事のスピードに追いつけず、食後高血糖を許してしまいがちです。
ここにアミリンの作用が加わることで、食事の消化吸収スピードがインスリンの効き目にマッチするよう調整します。この相互補完作用こそが、理想的な平坦な血糖変動カーブを描くために必要なのです。
アミリンとインスリンの作用の違いまとめ
| 機能 | インスリン(出口戦略) | アミリン(入り口戦略) |
|---|---|---|
| 主な作用点 | 筋肉・脂肪組織・肝臓 | 胃・脳・肝臓(グルカゴン抑制) |
| 糖へのアプローチ | 血中の糖を細胞内に取り込んで減らす | 血中への糖の流入・放出を抑制する |
| 結果 | 血糖値を下げる | 血糖値の上昇を抑える |

アミリンアミロイドと膵島細胞への影響
アミリンは適量であれば善玉ホルモンとして働きますが、過剰な環境下では形を変え、膵臓のβ細胞を破壊する「アミロイド」という物質に変貌してしまうリスクを持っています。
この現象は2型糖尿病が進行する主要な原因の一つと考えられており、早期治療の重要性を裏付ける根拠となります。
アミリンが凝集してできるアミロイドとは
アミリンは37個のアミノ酸からなるペプチドホルモンですが、ヒトのアミリンは特定の構造上、濃度が高くなるとお互いに結合して繊維状の塊を作りやすい性質があります。これを「膵島アミロイド」と呼びます。
健康な状態ではアミリンは速やかに処理されますが、インスリン抵抗性によりアミリンが過剰生産し続けると、処理が追いつかずに膵臓内で蓄積し始めます。
興味深いことに、ラットやマウスのアミリンはアミノ酸配列が一部異なるため凝集せず、アミロイドを作らないため、彼らは2型糖尿病になってもヒトのように重症化しにくいことが知られています。
β細胞の機能低下を招く要因
形成されたアミロイド、あるいはアミロイドになる前段階の小さな集合体(オリゴマー)は、β細胞に対して強い毒性を発揮します。
これらがβ細胞の膜を傷つけたり、細胞内の炎症を引き起こしたりすることで、細胞死(アポトーシス)を誘導します。
つまり、血糖値を下げようとして頑張ってアミリンを作れば作るほど、その副産物としてアミロイドが蓄積し、結果的に自分の細胞を殺してしまうという皮肉な現象が膵臓の中で起こるのです。
これが、2型糖尿病においてβ細胞の数が年々減少していく大きな理由の一つです。
アミロイド沈着を防ぐための早期治療の意義
一度死滅してしまったβ細胞を再生させることは現代の医療でも困難です。
したがって、アミリンがアミロイド化してβ細胞を破壊するのを防ぐためには、可能な限り早い段階で「膵臓を休ませる」治療が必要です。
食事療法や運動療法、あるいは早期からの適切な薬物療法によって血糖値を安定させ、無理なインスリン・アミリン分泌を抑えることが、アミロイドの沈着を防ぎ、将来にわたって自身のインスリン分泌能を守ることにつながります。
アミロイド形成のプロセスと影響
| 段階 | 状態の説明 | β細胞への影響 |
|---|---|---|
| 過剰分泌期 | インスリン抵抗性によりアミリンが大量に作られる | アミリン濃度が上昇し、凝集の準備が整う |
| 凝集・オリゴマー形成 | アミリン同士が結合し、毒性を持つ小塊ができる | 細胞膜を傷つけ、炎症反応を引き起こす |
| アミロイド沈着 | 不溶性の繊維(アミロイド)として膵島に沈着する | β細胞が死滅し、インスリン・アミリン分泌能力が恒久的に低下する |

食事療法と運動がアミリン分泌に与える影響
アミリンの機能を守り、また不足しているアミリンの働きを補うためには、日々の生活習慣が大きな意味を持ちます。
特に、食事の摂り方を工夫することで、アミリンに頼りすぎない体を作ることが、膵臓の保護につながります。
急激な血糖上昇を避ける食事の摂り方
アミリンの主な役割は「食後の血糖急上昇を抑えること」ですが、そもそも急激に血糖が上がるような食事を避ければ、アミリンの出番を減らすことができます。
精製された炭水化物(白米や砂糖など)を控え、食物繊維が豊富な野菜や海藻、キノコ類を先に食べる「ベジタブルファースト」を実践することは、アミリンが本来行っている「胃排出の遅延」を物理的に再現する効果があります。
食物繊維は胃腸内での糖の移動をゆっくりにするため、自前のアミリンが不足していても、食後血糖の上昇を穏やかにすることが可能です。
インスリン抵抗性改善によるアミリン負担の軽減
運動を行い、筋肉をつけることでインスリンの効き(インスリン感受性)が良くなると、少量のインスリンで血糖値が下がるようになります。
インスリンとアミリンはセットで分泌するため、インスリンの必要量が減れば、同時にアミリンの分泌量も減らすことができます。これは、先述した「アミロイド形成」のリスクを下げることに直結します。
有酸素運動と筋力トレーニングを組み合わせることは、単にカロリーを消費するだけでなく、膵臓への負担を減らし、貴重なアミリン分泌細胞を長持ちさせるための最良の手段です。
肥満解消がホルモンバランスを整える理由
内臓脂肪が多く蓄積している状態では、アミリンの作用が効きにくくなることや、逆に空腹時のアミリン濃度が異常に高くなることが知られています。
肥満を解消することで、アミリンやインスリンに対する体の反応が正常化し、ホルモンバランスが整います。適正体重を維持することは、アミリンが持つ「食欲抑制効果」を正しく発揮させるためにも重要です。
自分の体のアミリンを有効活用できる体質へと変えていくことが、長期的な糖尿病管理の成功への近道となります。
- 野菜や海藻を先に食べ、物理的に糖の吸収スピードを緩やかにする
- 運動でインスリン抵抗性を改善し、膵臓による過剰なアミリン分泌を防ぐ
- 内臓脂肪を減らし、アミリンやインスリンが効きやすい体内環境を作る

よくある質問
- Qアミリンは誰でも体内で作られていますか?
- A
はい、健康な方であれば誰でも膵臓から作られています。しかし、1型糖尿病の方ではインスリンと同様にアミリンを作る細胞が破壊しているため、ほとんど作られていません。
また、2型糖尿病の方でも、病気が長く続き膵臓の機能が低下してくると、作られる量が健康な人よりも大幅に少なくなってしまうことがあります。
- Qアミリン製剤を使用すると痩せますか?
- A
アミリン製剤には脳の満腹中枢に働きかけて食欲を抑える効果があるため、結果として体重が減る可能性があります。海外の研究データでも体重減少効果が報告しています。
ただし、これはあくまで糖尿病治療の副次的な効果であり、痩せることだけを目的に使用するものではありません。医師の指導のもと、適切な治療の一環として使用することが大切です。
- Qインスリン注射をしていてもアミリンは必要ですか?
- A
はい、理想的な血糖コントロールのためには本来必要です。
インスリン注射は下がった血糖値を処理しますが、アミリンのように「食後の急激な血糖上昇を抑える」作用や「食欲をコントロールする」作用は持っていません。
そのため、インスリン治療中で食後高血糖や体重増加に悩んでいる場合、アミリンの働きを補うような治療や食事の工夫を取り入れることが、より良い結果につながります。
- Qアミリンの検査は一般的に行われますか?
- A
現在の日本の一般的な診療において、アミリンの血中濃度を測定することは日常的には行っていません。
インスリンの分泌能力(C-ペプチドなど)を調べることで、同時に分泌するアミリンの状態も推測できるため、通常はそちらの検査結果を参考にします。
研究目的などで測定することはありますが、治療方針を決めるための必須検査としては普及していないのが現状です。