近ごろ、以前よりも喉が渇く、もしくは水やお茶などを大量に飲みたくなるという症状に心当たりはありませんか。
こうした「喉が渇く」「多飲する」状態は一時的なものと捉えられがちですが、その背景には食生活の乱れやストレスなどの日常的な要因から、糖尿病やほかの病気の可能性まで幅広い原因があります。
ここでは、喉が渇きやすい・多飲しがちな方に向けて、日常で気をつけることや糖尿病の初期サインについてお話しします。
最近よく喉が渇く、水分を大量に飲みたくなる症状があるなど、糖尿病検査をご希望の方は、神戸きしだクリニックの糖尿病内科で対応させていただきます。詳しくはこちら
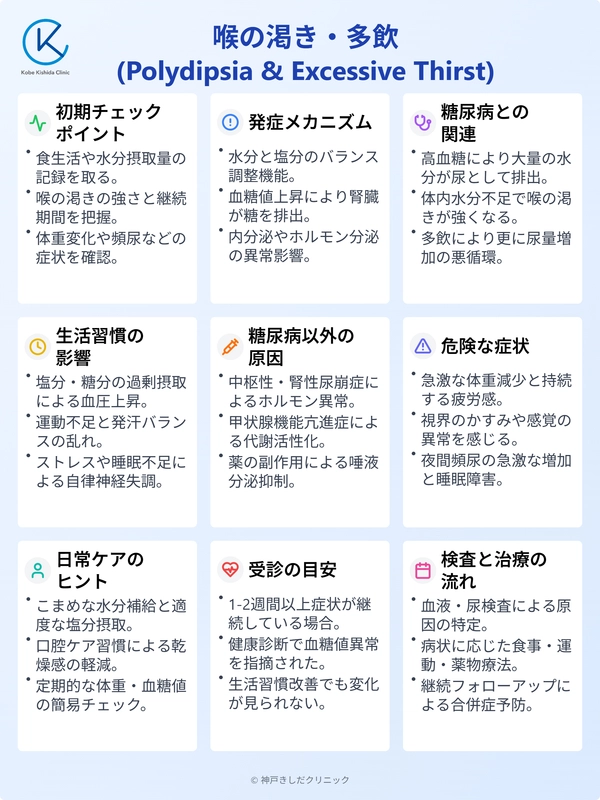
喉の渇きや多飲が気になるときにまず確認したいこと
喉の渇きや多飲は、水分補給の頻度が増えるだけでなく、食欲とのバランスにも影響を与える可能性があります。
日常生活の中でふと気づいたときに、どのようなポイントを意識して体調を振り返ればよいのでしょうか。身近な要素を整理すると、気になる症状を冷静に見極める手がかりになります。
現在の食生活や水分摂取量を振り返る
食事の内容と水分摂取量は身体状態を把握するうえで基本的な項目です。喉の渇きを感じたからといって、やみくもに水やお茶を飲むのではなく、まずは現状を記録してみると参考になります。
日常でチェックするとよいポイントの一例
- 水分のとり方:食事以外で1日に飲んでいる量やタイミング
- 食事のバランス:炭水化物や脂質に偏りすぎていないか
- おやつや間食:甘い飲料や菓子を過剰に摂取していないか
- 外食や市販総菜の頻度:塩分や糖分が多く含まれていないか
- アルコールの量:週あたりの総量や時間帯
一方で、単に喉が渇いたからといって水をどんどん飲むだけでは、必要以上の水分補給となる可能性もあります。
過剰な水分摂取がむくみを招く、あるいは腎臓の機能に負担がかかる場合もあるので適度に意識しましょう。
喉の渇きの強さや継続期間
喉の渇きがどういったタイミングで起こりやすいかや、その状態がどのくらいの期間続いているかも重要です。
朝起きたときだけ喉が渇くのか、食事のあとに特に渇きを感じるのか、あるいは日中ずっと渇きを意識しているのかによって、考えられる原因が変わってきます。
体重の変化や頻尿などの症状
喉が渇く・多飲のほかに、急な体重減少、頻尿、疲労感、視界のかすみなどがある場合は、糖尿病の初期症状の可能性もあります。
これらがいくつか重なっている場合、早めに病院に相談するほうが安心です。
喉の渇きや多飲に加えて注意したい症状
| 症状 | 内容の例 | 考えられる状態 |
|---|---|---|
| 頻尿 | 夜間のトイレ回数が増える | 血糖値が高くなることで腎臓の働きが活発化 |
| 体重減少 | 食事量は変わらないのに体重が落ちる | エネルギーが十分に取り込めていない可能性 |
| かすみ目 | 視界がぼやける | 高血糖が原因で眼球への影響 |
| 疲れやすい | ちょっとした動作でもだるい | 血糖コントロールの乱れによる倦怠感 |
日常のストレスや睡眠状況
ストレスや寝不足も、喉の渇きや多飲に関連するといわれています。緊張状態やイライラが続くと交感神経が優位になり、口の渇きを感じやすくなることがあります。
また、睡眠不足が続くとホルモンバランスが崩れ、喉の渇きを認識しやすくなったり血糖値が変動しやすくなったりする場合があります。

喉の渇きや多飲が起こるメカニズムを知る
症状が現れたときに正しく対処するためには、メカニズムを知ることが大切です。
喉の渇きという身体のサインは、水分不足を知らせるだけでなく、体内の栄養バランスや血糖値など、複数の要因と深く関わっています。
体内の水分と塩分のバランス
人の身体は、濃度差を一定に保つために水分と塩分のバランスを調整する働きを持ちます。発汗や呼吸に伴う水分の蒸発などで体内の水分が減ると、血液の浸透圧が上昇し、脳が渇きを感じて水分摂取を促します。
一方、塩分(ナトリウム)を過剰に摂取すると同様に血液の浸透圧が高まり、喉の渇きが強くなることもあります。
血糖値の変動と腎臓の働き
血糖値が高い状態が続くと、腎臓が余分な糖を尿とともに排出しようとすることで、多尿や頻尿につながります。その際に体内の水分が大量に失われるため、自然と多飲になりやすくなります。
こうした仕組みが、糖尿病患者に多く見られる喉の渇きと深く関係しています。
血糖値が上昇して喉が渇く流れ
- 食事や生活習慣の乱れ、運動不足で血糖値が上昇
- 高血糖状態が続き、腎臓が余分な糖分を尿へ排出
- 排出時に水分が奪われ、多尿・頻尿につながる
- 体内の水分不足が進行し、喉の渇きを強く感じる
- 更なる水分摂取(多飲)が続く
内分泌やホルモンの影響
糖尿病のほかにも、ホルモンの分泌異常(バソプレシンの低下など)が原因で多飲・多尿を起こす「中枢性尿崩症」などの病気も存在します。
尿崩症の場合は尿に糖分は含まれませんが、体が水分を十分に保持できないために多量の水分を欲する仕組みがあります。
自律神経のバランスの乱れ
精神的なストレスや不規則な生活習慣によって自律神経が乱れ、唾液の分泌量が低下して「口が乾くような感覚」が強くなることも考えられます。
この場合、必ずしも体内が水分不足になっているとは限りませんが、本人としては喉の渇きを自覚しやすくなります。
喉の渇きが起こる主なメカニズムと背景要因
| メカニズム | 背景要因 | 具体的な症状や状態 |
|---|---|---|
| 高血糖 | 糖尿病、運動不足、過食など | 頻尿、多飲、全身倦怠感 |
| 塩分過多 | 塩辛いものの過剰摂取 | 強い喉の渇き、むくみ |
| ホルモン分泌異常 | 尿崩症など | 大量の尿、持続的な多飲 |
| 自律神経の乱れ | ストレス、生活リズムの乱れ | 口渇感、イライラ、睡眠障害 |

生活習慣と喉の渇き・多飲の関係
日々の生活習慣が、身体の調子を大きく左右するといわれています。喉の渇きや多飲が気になる方は、自分の生活パターンを振り返り、どのように改善できるかを考えてみることが重要です。
食事のバランスと水分摂取
極端な糖分、塩分の摂りすぎは高血糖や高血圧を招き、渇きやすい身体になってしまうことがあります。
主食(炭水化物)、タンパク質、野菜を意識的に組み合わせ、1食ごとの内容を整えると、血糖値の急激な上昇を抑制しやすくなります。
食事のバランスを見直すポイント
| 項目 | 目安 | 主なメリット |
|---|---|---|
| 野菜 | 1日に350g以上 | 食物繊維摂取で血糖値の急上昇を抑えやすい |
| タンパク質 | 体重1kgあたり1g以上 | 筋肉量の維持、代謝促進 |
| 炭水化物 | 適量を3食分ける | 過度な血糖値上昇を避ける |
| 塩分 | 1日6g未満が望ましい | 血圧上昇を防ぎ、渇きの緩和にもつながる |
水分は、のどが渇く前にこまめに摂取すると脱水状態を防ぎやすくなります。ただし、一度に大量の水をがぶ飲みするのではなく、少量ずつ分散して飲むと身体への負担も減ります。
運動習慣と発汗による影響
適度な運動は血糖値や体重管理に役立つだけでなく、血液循環や汗のかき方の改善を促し、体内の水分バランスを整える働きも持っています。
一方、過度な運動による発汗で水分を失いすぎると、体内が一時的に過度な乾燥状態に陥ることもあります。運動後の水分補給は欠かさないよう意識しましょう。
適度な運動習慣を継続するための工夫
- 1回あたり30分〜1時間程度を目安に無理のない運動をする
- ウォーキングや軽い筋トレなど、継続しやすい種目を選ぶ
- 運動前後に体重を測り、必要な水分量を把握する
- 水分補給だけでなく、ミネラルを含む飲料も適度に取り入れる
- 毎日続けるより週数回でも継続することを目指す
ストレスマネジメントと睡眠
ストレス過多や睡眠不足がホルモンバランスの乱れにつながり、喉の渇きが持続的に続くことがあります。
何時に寝て、何時に起きるのか、休日と平日のリズムが大きくずれていないかなど、自分なりの生活リズムを作るように心がけましょう。
喫煙や飲酒の影響
喫煙は血管を収縮させ、血流や酸素供給に影響を及ぼします。結果として唾液の分泌が減少し、喉の渇きを感じやすくなるケースがあります。
過度な飲酒もアルコール分解時に水分が失われやすいので、多飲に拍車がかかりがちです。こうした習慣を見直すことも、喉の渇きや多飲を緩和する糸口となるでしょう。

糖尿病の初期症状としての喉の渇き・多飲
喉が渇く・多飲が気になる方にとって、まず心配するのは糖尿病かどうかではないでしょうか。
糖尿病は血糖値が高い状態が慢性的に続く病気で、多くの場合初期段階で顕著な症状が出にくいといわれています。
しかし、実際には喉の渇きや多飲、頻尿、疲労感などが前触れとして表れることが少なくありません。
高血糖と体内の水分喪失
高血糖状態になると、血液中の糖分を減らすために腎臓が活発に働き、尿として糖を排出しようとします。
このときに大量の水分も同時に失われるため、身体が「水分不足」と認識し、喉が渇きやすくなります。さらに水分を多く摂取することで、さらに尿量も増加し、負のループに陥る場合があります。
糖尿病の典型的な症状と背景
| 症状 | 背景 | コメント |
|---|---|---|
| 多尿・頻尿 | 高血糖で余分な糖を排出するため | 夜間頻尿の増加にも注意が必要 |
| 多飲 | 水分が大量に排出されるため | さらに尿量が増える負の循環 |
| 体重減少 | 細胞内に十分なエネルギーが取り込めない | 食事量は変わらないのに体重が落ちる場合がある |
| 全身の疲れ | エネルギー不足による倦怠感 | 休息しても疲れが抜けないときは要注意 |
まだ異常値ではない段階でも要注意
糖尿病の前段階である「境界型」と呼ばれる状態では、血糖値がわずかに上昇傾向にあるものの、まだ診断基準を満たしていないというケースもあります。
この時点で軽い喉の渇きや多飲を自覚する人もいれば、まったく自覚症状がない人もいます。健診で「血糖値がやや高め」と言われた場合は、生活習慣を見直すきっかけにすることが大切です。
なぜ早期発見が重要か
糖尿病は放置すると、合併症として血管障害や腎機能低下、神経障害、網膜症などのリスクが高まるといわれています。
早期に発見し、食事や運動、必要に応じた薬物療法を始めることで、合併症を予防しやすくなります。喉の渇きや多飲という症状がきっかけで受診し、早期発見につながる事例も少なくありません。
糖尿病の合併症の主なリスク例
- 糖尿病網膜症による視力低下
- 腎不全による人工透析の必要
- 末梢神経障害によるしびれや感覚麻痺
- 動脈硬化の促進による心筋梗塞や脳卒中のリスク増
急な口渇を軽視しない
糖尿病の初期段階では、ちょっとした変化として捉えられがちな「喉の渇き」「多飲」こそが、今の身体からの重要な信号です。
この時期から適切なケアや受診で対策を行うことで、将来的な合併症リスクの軽減に大きくつながります。

糖尿病以外の喉の渇き・多飲の原因
喉の渇きや多飲の原因は糖尿病だけにとどまりません。ほかにも心配すべき病気や、日常生活の中のちょっとした要因で症状が続くことがあります。
原因を見極めるためにも、他の可能性についても知っておくことが大切です。
中枢性尿崩症・腎性尿崩症
脳の視床下部や下垂体に異常がある場合(中枢性尿崩症)や、腎臓の機能に問題が生じている場合(腎性尿崩症)などでは、バソプレシンというホルモンの分泌や働きがうまくいかず、身体が水を再吸収できません。
結果として、多尿・多飲の症状が起こり、喉が渇きやすい状態になります。
尿崩症と糖尿病の比較
| 項目 | 尿崩症 | 糖尿病 |
|---|---|---|
| 原因 | バソプレシンの分泌異常、腎臓の機能障害 | インスリンの分泌不足・抵抗性 |
| 主な症状 | 多尿(低比重尿)、多飲 | 多尿、多飲、血糖値上昇 |
| 血糖値 | 通常は正常 | 高値を示す |
| 尿の糖分 | ほぼなし | あり(場合により) |
自律神経失調症
強いストレスや生活リズムの乱れが続くと、自律神経がバランスを崩して唾液の分泌が低下し、口の中の乾燥が進むことがあります。
この場合、体が本当に水分を必要としていなくても「渇きを感じる」状態になってしまうことがあるため、過度に水を飲みすぎることにつながりがちです。
甲状腺機能亢進症
甲状腺ホルモンの過剰分泌によって、新陳代謝が活発化し、異常な発汗や心拍数の上昇、体温が高くなることがあります。その結果、喉の渇きと多飲が起こりやすくなる場合があります。
動悸や手の震えなど、ほかの甲状腺機能亢進症の兆候がないかも確認してみましょう。
甲状腺機能亢進症の可能性をうかがわせる症状
- 動悸が続く、心拍数が常に高め
- 食欲はあるのに体重が減る
- 発汗量が多く、体温が高く感じる
- イライラしやすく、集中力が散漫になる
- 手足の震えが気になる
薬の副作用
利尿作用のある薬を常用している場合などは、多尿や喉の渇きにつながる可能性があります。
また、一部の精神科薬や抗うつ薬なども唾液の分泌を抑制する作用を持つため、口の乾きや喉の渇きを強く感じる場合があります。服用中の薬があれば、処方医や薬剤師に相談するとよいでしょう。

気になる症状がある方への日常ケアのヒント
喉の渇きや多飲を感じる方が、すぐにできるケアや工夫は意外と多いものです。症状を感じたときはすぐにでも実行に移せる対策を試してみてはいかがでしょうか。
小さな対策でも継続することで、より良い身体の状態につながることがあります。
こまめな水分補給と適度な塩分摂取
極端な水分制限や塩分制限は、体内のバランスを崩す可能性があります。
汗をかく季節や運動後に必要な水分・ミネラル補給を怠ると、逆に血液濃度の上昇を招いて喉の渇きを強く意識してしまう場合があります。
適度な電解質を含むスポーツドリンクや経口補水液を上手に利用するのも一案です。
日常で取り入れたい水分摂取のタイミング
| タイミング | 摂取の目安量 | ポイント |
|---|---|---|
| 起床後 | 200ml程度 | 夜間の脱水を補う |
| 食事中 | こまめに少量 | 消化を助け、満腹感も得やすい |
| 運動前・中・後 | 前後200〜300ml | 汗で失われた水分と塩分を補う |
| 就寝前 | 100ml程度 | 過剰な飲水は夜間頻尿に注意 |
口腔ケアを習慣づける
喉の渇きは口の乾燥感とも密接な関係があります。口腔ケアを怠ると、唾液分泌量が減り、常に粘つきや乾燥感に悩まされることがあるため、定期的な歯磨きやうがい、舌の清掃などを心がけるとよいでしょう。
口内が清潔に保たれることで、微妙な乾燥感が減ることもあります。
血糖値と体重の簡易チェック
喉の渇きや多飲を感じたとき、週1回でも体重を測定しておくと小さな変化にも気づきやすくなります。
また、市販の血糖値測定器や薬局での簡易検査などを活用してみても、変化を早めにキャッチできるかもしれません。
体重が急激に変動していたり、血糖値が高めに出たりした場合は、専門医に相談するきっかけにするとよいでしょう。
日常でできる健康チェック習慣
- 毎朝、同じタイミングで体重を量る
- 鏡を見ながら舌の色や口の乾燥度合いを確認
- スマホアプリなどで歩数を管理し、運動量を把握
- 血圧計や血糖値測定器を家庭に用意する
- 定期的に血液検査や健康診断を受ける
生活リズムを整える
睡眠時間を確保し、なるべく同じ時間に起きて寝る生活リズムが整うと、ホルモンバランスや自律神経のバランスが安定しやすくなります。
これによって唾液分泌も正常化し、日中の喉の渇きを感じにくくなることもあります。さらに、規則正しい生活は血糖値変動の緩和にも寄与すると考えられています。

受診の目安と糖尿病内科の役割
喉の渇きや多飲は日常的なケアで少しずつ改善できることが多いですが、一定期間様子をみても症状が続く、あるいはほかにも不安な症状がある場合は、早めに医療機関を受診するほうが安心です。
何科に行けばよいのか迷う方もいますが、糖尿病を疑う場合は糖尿病内科に相談することが選択肢の1つとなります。
こんな場合は受診を検討
- 1〜2週間以上喉の渇き・多飲が続き、明らかに水分摂取量が増えている
- 夜間にトイレに起きる回数が急増している
- 体重減少や疲労感、かすみ目などの症状が出てきた
- 健康診断で血糖値やHbA1cが高めだと指摘された
- 自己判断で生活習慣を改善しても、一向に変化が見られない
受診のきっかけと専門医との相談例
| きっかけ | 診療科 | 相談内容 |
|---|---|---|
| 血糖値が高めと言われた | 糖尿病内科 | 食事・運動の指導、血糖管理 |
| 尿量が極端に多い | 内科・糖尿病内科 | 血液検査や尿検査による原因特定 |
| 甲状腺を疑う | 内分泌内科 | 甲状腺ホルモンの検査 |
| 自律神経の乱れが疑われる | 心療内科 | ストレス要因の把握、治療方針 |
糖尿病内科を受診するメリット
糖尿病内科では、血糖値をはじめとする各種検査を行い、糖尿病や境界型、あるいはその他の原因がないかをチェックできます。
また、医師や管理栄養士など多職種の専門家と連携しながら食事や運動の具体的なアドバイスをもらえる利点もあります。異常がなくても、それがはっきりわかるだけで安心材料になるでしょう。
受診前に準備しておきたいこと
受診当日に必要な情報を整理しておくと、スムーズに検査や診断が進みます。
どのくらいの頻度で水分を摂取し、夜間のトイレ回数や起床時の喉の渇きの程度などをメモすると、医師が短時間で状況を把握しやすくなります。
医療機関受診前にメモしておくと役立つ情報
- ここ1週間〜1か月の食事や間食の内容
- 運動の頻度や時間帯、強度
- 夜間のトイレ回数と睡眠時間
- 体重の変化の推移
- 既往歴や家族に糖尿病の人がいるかどうか

糖尿病内科での検査や治療の流れ
喉の渇きや多飲などがきっかけで糖尿病内科を受診した場合、どのような検査や治療が行われるのかが気になる方も多いでしょう。
糖尿病内科では、症状を引き起こしている原因を見極め、患者さん一人ひとりに合った治療方針を立てることを大切にしています。
初診時のカウンセリングと基本検査
初診時には問診や既往歴の確認、身体測定(血圧、体重、BMIなど)を行い、血液検査や尿検査で血糖値やHbA1c、尿糖などを測定します。
これによって糖尿病の診断や血糖値管理の状態を把握し、さらに合併症の有無を含めて総合的に評価します。
糖尿病内科でよく行う基本検査
| 検査名 | 内容 | 判定のポイント |
|---|---|---|
| 血糖値測定 | 空腹時血糖値・随時血糖値 | 高すぎる場合は要注意 |
| HbA1c | 過去1〜2か月の平均血糖値を推定 | 6.5%以上で糖尿病の可能性 |
| 尿糖・尿蛋白 | 尿中の糖や蛋白の有無を調べる | 腎機能や血糖値の状態確認 |
| 血中脂質 | LDL・HDLコレステロールや中性脂肪 | 動脈硬化リスクの把握 |
| 血圧・脈拍 | 高血圧の有無 | 合併症リスク評価 |
病状に応じた治療方針
糖尿病が疑われる場合、病状やライフスタイル、年齢などを総合的に考慮し、治療方針を決定します。
初期であれば食事療法や運動療法が中心となり、必要に応じて経口血糖降下薬やインスリン注射などの薬物療法が追加されることがあります。
また、境界型の場合も生活習慣の見直しや検査の継続的なフォローが推奨されます。
継続的なフォローアップ
糖尿病は一度診断を受けたらゴールというわけではなく、その後の血糖値管理や合併症予防のために継続的なフォローアップが欠かせません。
定期的に外来を受診し、HbA1cや血圧、コレステロールなどをチェックしながら治療法を微調整していくことが長期的な健康維持につながります。
糖尿病治療を続けるうえで意識したい点
- 定期的な受診で検査値を把握し、変化を見逃さない
- 食事や運動の習慣を日々振り返って改善する
- 体調不良があれば早めに医師に相談する
- 疲れやすさなど軽微な症状でも記録をつけておく
- 気持ちの負担をためず、必要に応じて家族や医療スタッフに相談
自分の身体を客観的に見る大切さ
喉の渇きや多飲は、自分自身では飲めば解消できる一時的な問題と考えられがちですが、背景には血糖値の乱れやホルモン異常などが潜んでいる可能性があります。
糖尿病内科での検査を通じて、その原因をしっかり突き止め、適切な治療や生活習慣改善を行うことが、将来の合併症リスクを下げるためにも重要だといえます。
ここまで紹介してきたように、「喉が渇く」「水分を多く飲む」という症状は、日常のちょっとした体調不良の合図から、糖尿病などの深刻な疾患の初期サインまで多岐にわたる可能性があります。
気になる症状が続く方は、自己判断だけで済まさず、一度専門家に相談することをおすすめします。
早期に原因を突き止め、対策を始めることで、将来的なリスクを抑えながら健やかな生活を送りやすくなるでしょう。
糖尿病を知ろう

当院(神戸きしだクリニック)への受診について
気になる症状があり糖尿病検査をご希望の方は、当院の糖尿病内科で対応させていただきます。経験豊富な専門医による丁寧な診察と、充実した検査機器による精密検査を提供しています。
糖尿病内科
| 診療時間 | 月 | 火 | 水 | 木 | 金 | 土 | 日祝 |
|---|---|---|---|---|---|---|---|
| 9:00 – 12:00 | – | ○ | – | ○ | – | ○ 隔週 | 休 |
| 13:30 – 16:30 | ○ | ○ | ○ | – | ○ | 休 | 休 |
| 09:00~12:00 | 13:30~16:30 | |
| 月 | – | 〇 |
| 火 | 〇 | 〇 |
| 水 | – | 〇 |
| 木 | 〇 | – |
| 金 | – | 〇 |
| 土 | 〇 隔週 | - |
| 日 | - | - |
| 祝 | - | - |
検査体制
- 血糖値検査(随時血糖・空腹時血糖)
- HbA1c検査
- 経口ブドウ糖負荷試験(75gOGTT)
- 尿検査(尿糖・尿蛋白)
- 血液検査(脂質・肝機能・腎機能など)
など、必要に応じた検査を実施いたします。網膜症の精査や詳細な合併症検査が必要な場合は、神戸大学医学部附属病院など専門医療機関と連携して対応いたします。
予約・受診方法
当院は予約必須ではございませんが、来院予約をオンラインよりしていただけますと、来院時にお待ちいただく時間が少なくできます。

電話予約
お電話での予約も受け付けております。再検査についてのご不明点もお気軽にご相談ください。
▽ クリック ▽