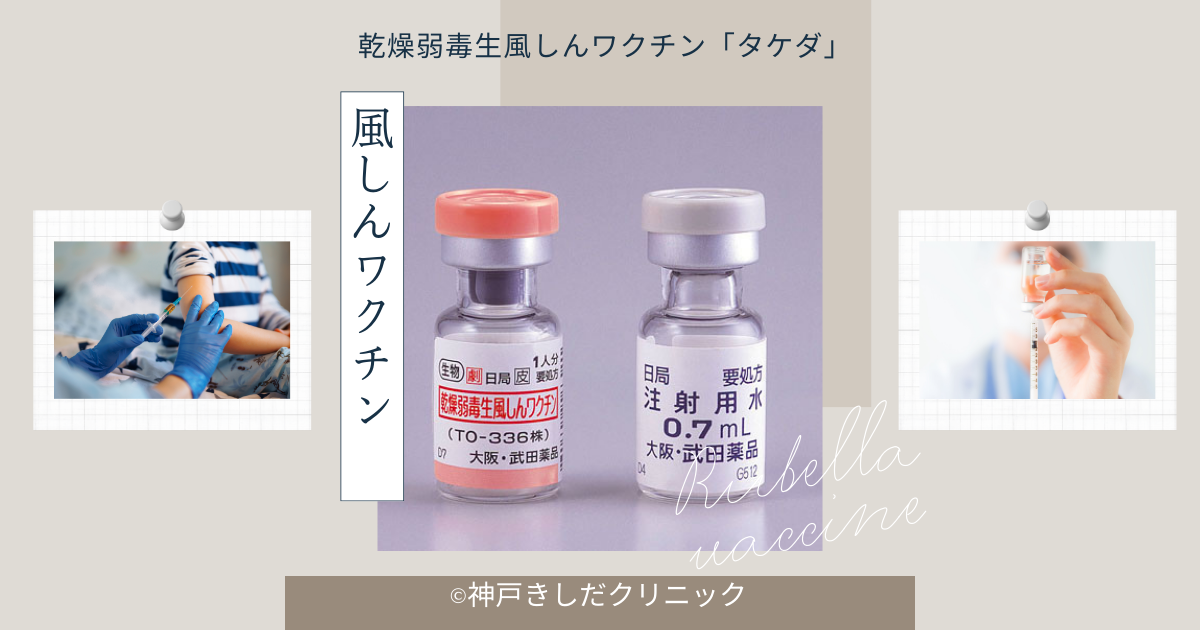
風疹は、妊娠初期の女性が感染すると胎児に重大な影響を及ぼす可能性がある感染症です。その予防に不可欠なのが風疹ワクチンです。
本稿では、日本で広く使用されている乾燥弱毒生風しんワクチン「タケダ」を中心に、風疹ワクチンの概要や重要性、接種時期、副反応、費用などについて詳しく解説します。
ワクチン接種は個人の健康を守るだけでなく、社会全体の感染予防にも貢献します。風疹ワクチンについて正しく理解し、適切な接種を行うことの意義を、本記事を通じてお伝えします。
神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
風疹ワクチンとは:乾燥弱毒生風しんワクチン「タケダ」の概要
風疹ワクチンは、風疹ウイルスに対する免疫力を高めるために開発された予防接種です。特に、乾燥弱毒生風しんワクチン「タケダ」は、日本で広く普及している製剤の一つとして知られています。
このワクチンには、弱毒化された生きた風疹ウイルスが含まれており、効果的な免疫反応を引き起こす特徴があります。本稿では、風疹の症状からワクチンの特性、その有効性に至るまで、詳細に解説いたします。
風疹ウイルスと風疹の症状
風疹は、風疹ウイルスが引き起こす感染症です。このウイルスは、咳やくしゃみによる飛沫感染、または直接接触によって人から人へと伝播します。
感染してから症状が現れるまでの潜伏期間は、通常2〜3週間程度となっています。
風疹の主な症状には、以下のようなものが挙げられます。
- 38度以下の微熱
- 顔面から始まり全身に広がる発疹
- 耳の後ろや首の後ろのリンパ節の腫れ
- 関節痛(主に成人女性に多く見られる)
これらの症状は一般的に軽度であり、多くの場合1週間程度で自然に回復します。しかしながら、風疹が特に危険視されるのは、妊娠初期の女性が感染した場合です。
胎児に先天性風疹症候群(CRS)を引き起こす恐れがあるため、細心の注意が必要となります。
先天性風疹症候群(CRS)の主な症状は、次の表のとおりです。
| 症状 | 発生頻度 |
|---|---|
| 難聴 | 高頻度 |
| 白内障 | 中頻度 |
| 心疾患 | 中頻度 |
| 精神発達遅滞 | 低頻度 |
これらの症状は、胎児の器官形成期に風疹ウイルスが影響を及ぼすことで発生します。そのため、妊娠を希望する女性や妊娠初期の女性の周囲にいる方々も、風疹ワクチンの接種を検討することが望ましいでしょう。
ワクチンの開発経緯と種類
風疹ワクチンの開発は、1960年代に端を発しています。当時、風疹の大流行により多くの先天性風疹症候群の症例が報告され、予防の必要性が高まったことが開発のきっかけとなりました。
風疹ワクチンの開発経緯は、以下のような流れをたどっています。
- 1969年:米国で最初の風疹ワクチンが認可
- 1970年代:日本を含む多くの国でワクチン接種プログラムが開始
- 1988年:MMR(麻疹・おたふくかぜ・風疹)混合ワクチンが導入(日本では1993年に中止)
- 現在:単独の風疹ワクチンとMR(麻疹・風疹)混合ワクチンが主に使用されている
現在使用されている風疹ワクチンの種類は、主に以下の2つに分類されます。
| ワクチンの種類 | 特徴 |
|---|---|
| 単独風疹ワクチン | 風疹のみに対する免疫を付与 |
| MR混合ワクチン | 麻疹と風疹の両方に対する免疫を同時に付与 |
これらのワクチンは、いずれも弱毒生ワクチンであり、生きた風疹ウイルスを弱毒化して製造されています。弱毒化されたウイルスは、病気を引き起こす能力は失われていますが、免疫反応を誘導する能力は保持しているという特徴があります。
乾燥弱毒生風しんワクチン「タケダ」の特徴
乾燥弱毒生風しんワクチン「タケダ」は、日本で広く使用されている風疹ワクチンの一つです。このワクチンには、弱毒化された風疹ウイルス(TO-336株)が含まれており、効果的な免疫反応を引き起こす特性を持っています。
「タケダ」ワクチンの主な特徴として、以下の点が挙げられます。
- 高い免疫原性:効果的に抗体を産生します
- 安定性:適切に保存すれば長期間使用可能です
- 単回接種:1回の接種で十分な免疫を獲得できます
- 国内製造:品質管理が徹底されています
このワクチンの成分と投与量は、次の表のとおりです。
| 成分 | 1バイアル中の含有量 |
|---|---|
| 弱毒生風疹ウイルス(TO-336株) | 1,000 TCID50以上 |
| 安定剤(乳糖水和物やL-グルタミン酸カリウム) | 適量 |
| 緩衝剤 | 適量 |
| pH調節剤 | 適量 |
通常、0.5mLを1回、皮下に注射します。接種後は15〜30分程度の経過観察が必要となります。
ワクチンの有効性と安全性
乾燥弱毒生風しんワクチン「タケダ」を含む風疹ワクチンは、高い有効性と安全性が確認されています。適切に接種された場合、95%以上の方で十分な免疫が獲得されるとされています。
ワクチンの有効性に関する主なデータは、以下の表のとおりです。
| 項目 | 数値 |
|---|---|
| 抗体陽転率 | 95%以上 |
| 免疫持続期間 | 少なくとも15~20年持続 |
| 集団免疫の閾値 | 約83~85% |
安全性に関しては、重篤な副反応はまれです。一般的な副反応としては、接種部位の痛みや発赤、軽度の発熱などが見られますが、これらは通常一過性で自然に回復します。
ワクチン接種後に注意すべき主な副反応には、以下のようなものがあります。
- 37.5度以上の発熱
- 発疹
- 関節痛(主に成人女性に見られる)
- リンパ節の腫れ
これらの症状が現れた場合は、医療機関への相談をお勧めします。ただし、これらの副反応は自然感染時の症状よりも軽度であり、短期間で回復することがほとんどです。
風疹ワクチンは、その高い有効性と安全性から、世界保健機関(WHO)も接種を推奨しています。特に、妊娠可能年齢の女性や、その周囲の方々への接種が推奨されています。これは、先天性風疹症候群の予防に非常に効果的だからです。
風疹ワクチンの接種は、個人の健康を守るだけでなく、社会全体の風疹の流行を防ぐ上で極めて重要な役割を果たします。適切な時期に接種を受けることで、風疹から身を守り、健康な社会の実現に貢献できると考えられます。

風疹予防におけるワクチン接種の重要性と効果
風疹ワクチンの接種は、個人の感染予防と社会全体の免疫力向上に貢献します。風疹の感染経路や拡散リスクを正しく理解し、適切なタイミングでワクチンを接種することで、先天性風疹症候群を効果的に予防できます。
また、ワクチン接種率を高めることは、風疹の流行を抑える上で非常に重要な要素となります。本稿では、風疹予防におけるワクチン接種の意義と効果について詳細に解説いたします。
風疹の感染経路と拡散リスク
風疹は、飛沫感染や接触感染によって広がるウイルス性の疾患です。その感染力は強く、症状が現れる前から他者に感染させる恐れがあるため、拡散リスクが非常に高いと言えます。
特に注意すべきは、妊娠初期の女性が感染した場合、胎児に重大な影響を与える可能性があることです。
風疹の主な感染経路は次の通りです。
- 咳やくしゃみによる飛沫感染
- 感染者との直接的な接触
- ウイルスが付着した物品を介した間接的な接触
風疹の潜伏期間は2〜3週間程度で、この期間中にも感染力があることが知られています。そのため、自覚症状がない状態でも他者に感染させる可能性が高く、集団生活の場での拡散リスクが特に懸念されます。
以下の表は、風疹の感染リスクが高い場所と状況をまとめたものです。
| 高リスク場所 | 状況 |
|---|---|
| 学校・職場 | 密接な接触、共有スペースの利用 |
| 公共交通機関 | 密閉空間での長時間滞在 |
| 医療機関 | 感染者との接触機会の増加 |
| イベント会場 | 大人数での密集状態 |
これらの場所では、感染予防対策を徹底することが求められます。特に、ワクチン未接種者や免疫力の低下した方々は、感染リスクが高いため、十分な注意が必要です。
風疹の拡散を防ぐためには、個人の予防行動と併せて、社会全体でのワクチン接種の推進が不可欠となります。次の項目では、ワクチン接種による個人防御と集団免疫の形成について詳しくご説明いたします。
ワクチン接種による個人防御と集団免疫
風疹ワクチンの接種は、個人の感染予防だけでなく、社会全体の免疫力を高める効果があります。ワクチンにより体内に抗体が作られることで、個人レベルでの感染リスクが大幅に低下します。
さらに、多くの人がワクチンを接種することで、集団免疫が形成され、ウイルスの伝播が抑制されるのです。
ワクチン接種による個人防御の効果は以下の通りです。
- 感染リスクの低減
- 症状の軽減
- 合併症の予防
- 他者への感染力の抑制
一方、集団免疫の形成には、一定以上のワクチン接種率が必要となります。風疹の場合、人口の85〜90%以上がワクチンを接種することで、効果的な集団免疫が得られると考えられています。
以下の表は、ワクチン接種率と集団免疫の関係を示しています。
| ワクチン接種率 | 集団免疫の効果 |
|---|---|
| 85%未満 | 限定的な効果 |
| 85〜90% | 集団免疫の形成開始 |
| 90%以上 | 強固な集団免疫の確立 |
集団免疫が形成されると、ワクチンを接種できない方々(新生児や特定の疾患を持つ方など)も間接的に保護されます。これは、感染のチェーンが断ち切られ、ウイルスの伝播が抑制されるためです。
ワクチン接種による個人防御と集団免疫の形成は、風疹の流行を防ぐ上で相互に補完し合う関係にあります。個人の予防意識を高めつつ、社会全体でのワクチン接種率の向上を目指すことが、風疹対策において重要な戦略となるのです。
先天性風疹症候群の予防
先天性風疹症候群(CRS)は、妊娠初期の女性が風疹に感染することで引き起こされる深刻な健康問題です。CRSは胎児に重大な影響を及ぼし、生涯にわたる障害の原因となります。
ワクチン接種は、CRSを予防する最も効果的な方法として認識されています。
CRSによって引き起こされる主な症状には以下のようなものがあります。
- 先天性心疾患
- 白内障や緑内障などの眼の異常
- 聴覚障害
- 発達遅延
これらの症状は、胎児の器官形成期に風疹ウイルスが影響を与えることで発生します。特に妊娠初期(妊娠20週まで)の感染は、CRSのリスクが非常に高くなります。
以下の表は、妊娠週数とCRSのリスクの関係を示しています。
| 妊娠週数 | CRSのリスク |
|---|---|
| 1〜10週 | 90%以上 |
| 11〜16週 | 20〜50% |
| 17〜20週 | 20%未満 |
| 21週以降 | ほとんどなし |
CRSを予防するためには、妊娠前のワクチン接種が非常に有効です。特に、妊娠を計画している女性や、妊娠可能年齢の女性は、風疹の抗体検査を受け、必要に応じてワクチンを接種することが強く推奨されます。
また、妊婦の周囲にいる方々(パートナー、家族、医療従事者など)もワクチン接種を行うことで、妊婦への感染リスクを低減することができます。
これは「コクーン戦略」と呼ばれ、間接的にCRSの予防に貢献する重要な取り組みです。
ワクチン接種によるCRS予防は、個人の健康を守るだけでなく、社会的・経済的な観点からも非常に重要です。CRSによる長期的な医療費や介護費用の削減、さらには社会全体の生産性向上にもつながる可能性が高いのです。
ワクチン接種率と風疹流行の関係
ワクチン接種率は、風疹の流行を抑制する上で極めて重要な要素です。高いワクチン接種率を維持することで、風疹ウイルスの伝播を効果的に防ぎ、大規模な流行を防ぐことができます。
一方、接種率が低下すると、風疹の流行リスクが高まり、社会全体の健康に深刻な影響を及ぼす恐れがあります。
ワクチン接種率と風疹流行の関係には、以下のような特徴が見られます。
- 接種率が90%を超えると、風疹の流行はほぼ抑制される
- 接種率が80%を下回ると、局所的な流行が発生しやすくなる
- 接種率が70%以下になると、大規模な流行のリスクが高まる
これらの関係性は、過去の疫学データや数理モデルによって裏付けられており、信頼性の高い情報として認識されています。
以下の表は、ワクチン接種率の変化と風疹発生件数の関係を示した仮想的なデータです。
| 年 | ワクチン接種率 | 風疹発生件数(10万人あたり) |
|---|---|---|
| 1年目 | 75% | 50件 |
| 2年目 | 85% | 20件 |
| 3年目 | 95% | 2件 |
| 4年目 | 90% | 5件 |
| 5年目 | 80% | 30件 |
このデータから、ワクチン接種率と風疹発生件数に明確な相関関係があることが読み取れます。接種率が95%に達した3年目には、風疹の発生が劇的に減少しています。
一方、接種率が80%に低下した5年目には、再び発生件数が増加しているのが分かります。
ワクチン接種率を高く維持するためには、以下のような取り組みが必要不可欠です。
- 定期的な予防接種の実施と啓発活動
- ワクチンの安全性と有効性に関する正確な情報提供
- 接種機会の拡大(学校や職場での集団接種など)
- 未接種者へのフォローアップと再勧奨
これらの取り組みを通じて、社会全体のワクチン接種率を向上させることが、風疹の流行を防ぐ上で最も効果的な方法だと言えるでしょう。
ワクチン接種率の向上は、個人の努力だけでなく、政府や医療機関、教育機関など、社会全体で取り組むべき重要な課題です。継続的な啓発活動と、接種しやすい環境づくりが強く求められています。
風疹予防におけるワクチン接種の重要性は、個人の健康保護と社会全体の感染制御の両面から明らかです。適切なワクチン接種は、風疹の感染リスクを大幅に低減し、先天性風疹症候群の予防に大きく貢献します。
高いワクチン接種率を維持することで、風疹の流行を効果的に抑制し、健康な社会の実現につながるのです。

風疹ワクチンの接種時期と推奨スケジュール
風疹ワクチンの接種は、各年齢層に応じて適切なタイミングで行うことが求められます。
乳幼児期から成人期まで、それぞれのライフステージに合わせた接種スケジュールが設定されています。
乳幼児期の定期接種
乳幼児期における風疹ワクチンの定期接種は、子どもの健康を守る上で欠かせない予防措置となります。日本の予防接種スケジュールでは、生後12〜24ヶ月の間に1回目の接種を実施することが推奨されています。
この時期に接種することで、早い段階から風疹に対する免疫力を獲得することが可能となります。ワクチンは通常、麻疹(はしか)との混合ワクチンであるMRワクチンとして投与されます。
MRワクチンは、1回の接種で2つの疾病に対する予防効果が得られるため、効率的な予防接種方法として広く採用されています。以下の表は、乳幼児期の風疹ワクチン接種スケジュールを示しています。
| 接種回数 | 推奨接種時期 | ワクチンの種類 |
|---|---|---|
| 1回目 | 生後12〜24ヶ月 | MRワクチン |
接種後は、一時的に発熱や発疹などの副反応が現れます。これらの症状は通常数日で自然に回復しますが、重篤な副反応の可能性も否定できません。そのため、接種後は子どもの様子を注意深く観察することが肝要です。
乳幼児期の定期接種を受けることで、風疹の感染リスクを大幅に低減できます。さらに、集団免疫の形成にも寄与し、社会全体の感染予防にも貢献することになります。
学童期・思春期の追加接種
学童期から思春期にかけての追加接種は、乳幼児期に獲得した免疫を強化し、長期的な予防効果を確保するために実施されます。
日本の予防接種スケジュールでは、小学校入学前の年長児(5〜7歳)に2回目の接種を行うことが推奨されています。
この時期の追加接種が特に重要視される理由は以下の通りです。
- 乳幼児期の接種で十分な免疫が得られなかった場合の補完
- 時間の経過とともに低下する可能性のある抗体価の維持
- 学校生活での集団感染リスクへの対策
- 将来の妊娠に備えた女子の免疫力強化
追加接種のスケジュールは次の表のとおりです。
| 接種回数 | 推奨接種時期 | ワクチンの種類 |
|---|---|---|
| 2回目 | 5〜7歳(年長児) | MRワクチン |
学童期・思春期の追加接種は、通常、学校を通じて案内されます。保護者の方々は、お子様の予防接種歴を確認し、必要に応じて医療機関に相談することをお勧めいたします。
この時期の接種は、乳幼児期と比べて副反応の発生頻度が低くなる傾向にありますが、接種後の体調変化には引き続き注意が必要です。まれに、関節痛や一時的な血小板減少などの症状が現れます。
成人の catch-up 接種
成人の catch-up 接種は、これまでの接種機会を逃した方や、十分な免疫を獲得していない方を対象とした予防接種プログラムです。
特に、1962年4月2日から1979年4月1日までの間に生まれた男性は、学校での集団接種の機会がなかったため、積極的な接種が推奨されています。
成人の catch-up 接種が必要とされる背景には、以下のような理由があります。
- 過去の予防接種プログラムの変更による接種機会の不均衡
- 海外渡航時の感染リスク対策
- 職場での集団感染予防
- 将来の妊婦や胎児を風疹から守るための社会的責任
成人の catch-up 接種に関する推奨事項は次の表にまとめられています。
| 対象者 | 推奨接種回数 | ワクチンの種類 |
|---|---|---|
| 1962年4月2日〜1979年4月1日生まれの男性 | 1回以上 | MRワクチン |
| その他の成人(抗体価が不十分な場合) | 1回 | MRワクチン |
成人の catch-up 接種を検討する際は、まず抗体検査を受けることをお勧めいたします。抗体検査の結果、十分な免疫がないと判断された場合に接種を行います。
成人の場合、接種後の副反応は比較的軽微ですが、発熱や接種部位の痛み、腫れなどが生じます。接種後は無理な運動や飲酒を避け、十分な休養をとることが大切です。
妊娠を考える女性への接種推奨
妊娠を考える女性にとって、風疹ワクチンの接種は特別な意味を持ちます。妊娠中に風疹に感染すると、胎児に先天性風疹症候群(CRS)を引き起こす可能性があるためです。
CRSは、聴覚障害、心疾患、白内障など、胎児に深刻な影響を与える症候群です。
妊娠を計画している女性への風疹ワクチン接種に関する推奨事項は以下の通りです。
- 妊娠前に抗体検査を受け、免疫状態を確認する
- 抗体価が不十分な場合は、妊娠の少なくとも2ヶ月前までにワクチン接種を完了する
- 接種後2ヶ月間は避妊を継続し、胎児への影響を回避する
- 既に十分な免疫がある場合でも、妊娠中は風疹患者との接触を避ける
妊娠を考える女性のためのワクチン接種スケジュールは次の表のようになります。
| 接種タイミング | 推奨接種回数 | ワクチンの種類 |
|---|---|---|
| 妊娠2ヶ月以上前 | 1回 | MRワクチン |
なお、妊娠中のワクチン接種は避けるべきです。現在まで胎児への有害な影響は報告されておらず、中絶の必要はなく、医師に相談し適切な対応を取ることが求められます。
風疹ワクチンの接種は、個人の健康を守るだけでなく、社会全体の感染予防にも寄与します。各ライフステージに応じた適切な接種を心がけ、風疹の撲滅に向けて一人一人が責任ある行動を取ることが望まれます。

風疹ワクチン接種後の副反応(副作用)と注意点
風疹ワクチンの接種は、人生の各段階で適切に行うことが求められます。乳幼児から成人に至るまで、それぞれの年齢に応じた接種計画が立てられています。
乳幼児期の定期接種
乳幼児期の風疹ワクチン定期接種は、子どもの健康を守る上で極めて重要な予防策です。日本の予防接種スケジュールでは、生後12〜24ヶ月の間に1回目の接種を行うことが推奨されています。
この時期に接種することで、早期から風疹に対する免疫力を身につけることができます。通常、ワクチンは麻疹(はしか)との混合ワクチンであるMRワクチンとして投与されます。
MRワクチンは、1回の接種で2つの疾病を予防できるため、効率的な方法として広く採用されています。以下の表は、乳幼児期の風疹ワクチン接種スケジュールを示しています。
| 接種回数 | 推奨接種時期 | ワクチンの種類 |
|---|---|---|
| 1回目 | 生後12〜24ヶ月 | MRワクチン |
接種後は、一時的に発熱や発疹などの副反応が現れます。これらの症状は通常数日で自然に消失しますが、重篤な副反応の可能性も否定できません。そのため、接種後はお子様の様子を慎重に観察することが大切です。
乳幼児期の定期接種を受けることで、風疹の感染リスクを大幅に抑えることができます。さらに、集団免疫の形成にも貢献し、社会全体の感染予防にも寄与します。
学童期・思春期の追加接種
学童期から思春期にかけての追加接種は、乳幼児期に得た免疫を強化し、長期的な予防効果を維持するために行われます。
日本の予防接種スケジュールでは、小学校入学前の年長児(5〜7歳)に2回目の接種を実施することが推奨されています。
この時期の追加接種が特に重視される理由は以下の通りです。
- 乳幼児期の接種で十分な免疫が得られなかった場合の補完
- 時間経過に伴い低下する可能性のある抗体価の維持
- 学校生活での集団感染リスクへの対策
- 将来の妊娠に備えた女子の免疫力強化
追加接種のスケジュールは次の表のとおりです。
| 接種回数 | 推奨接種時期 | ワクチンの種類 |
|---|---|---|
| 2回目 | 5〜7歳(年長児) | MRワクチン |
学童期・思春期の追加接種は、通常、学校を通じて案内されます。保護者の方々は、お子様の予防接種歴を確認し、必要に応じて医療機関への相談をお勧めします。
この時期の接種は、乳幼児期と比べて副反応の発生頻度が低くなる傾向にありますが、接種後の体調変化には引き続き注意が必要です。まれに、関節痛や一時的な血小板減少などの症状が現れます。
成人の catch-up 接種
成人の catch-up 接種は、これまでの接種機会を逃した方や、十分な免疫を獲得していない方を対象とした予防接種プログラムです。
特に、1962年4月2日から1979年4月1日までの間に生まれた男性は、定期接種の機会がなかったため、積極的な接種が推奨されています。
成人の catch-up 接種が必要とされる背景には、以下のような理由があります。
- 過去の予防接種プログラムの変更による接種機会の不均衡
- 海外渡航時の感染リスク対策
- 職場での集団感染予防
- 将来の妊婦や胎児を風疹から守るための社会的責任
成人の catch-up 接種に関する推奨事項は次の表にまとめられています。
| 対象者 | 推奨接種回数 | ワクチンの種類 |
|---|---|---|
| 1962年4月2日〜1979年4月1日生まれの男性 | 1回以上 | MRワクチン |
| その他の成人(抗体価が不十分な場合) | 1回 | MRワクチン |
成人の catch-up 接種を検討する際は、まず抗体検査を受けることをお勧めします。抗体検査の結果、十分な免疫がないと判断された場合に接種を行います。
成人の場合、接種後の副反応は比較的軽微ですが、発熱や接種部位の痛み、腫れなどが生じます。接種後は無理な運動や飲酒を避け、十分な休養をとることが望ましいでしょう。
妊娠を考える女性への接種推奨
妊娠を考える女性にとって、風疹ワクチンの接種は特別な意味を持ちます。妊娠中に風疹に感染すると、胎児に先天性風疹症候群(CRS)を引き起こす可能性があるためです。
CRSは、聴覚障害、心疾患、白内障など、胎児に深刻な影響を与える症候群です。
妊娠を計画している女性への風疹ワクチン接種に関する推奨事項は以下の通りです。
- 妊娠前に抗体検査を受け、免疫状態を確認する
- 抗体価が不十分な場合は、妊娠の少なくとも2ヶ月前までにワクチン接種を完了する
- 接種後2ヶ月間は避妊を継続し、胎児への影響を回避する
- 既に十分な免疫がある場合でも、妊娠中は風疹患者との接触を避ける
妊娠を考える女性のためのワクチン接種スケジュールは次の表のようになります。
| 接種タイミング | 推奨接種回数 | ワクチンの種類 |
|---|---|---|
| 妊娠2ヶ月以上前 | 1回 | MRワクチン |
なお、妊娠中のワクチン接種は避けるべきです。妊娠中に誤って接種した場合でも、必ずしも胎児に影響があるわけではありませんが、医師に相談し適切な対応を取ることが求められます。
風疹ワクチンの接種は、個人の健康を守るだけでなく、社会全体の感染予防にも寄与します。各ライフステージに応じた適切な接種を心がけ、風疹の撲滅に向けて一人一人が責任ある行動を取ることが望まれます。

風疹ワクチン接種の料金と保険適用について
風疹ワクチン接種の費用は、接種の種類や受ける方の年齢、お住まいの地域によって変わってきます。定期接種では公費負担が適用され、任意接種では自己負担が原則となります。
また、保険適用の条件や範囲、自治体独自の助成制度なども存在し、接種費用の負担軽減に役立ちます。
定期接種の費用と公費負担
定期接種は、予防接種法に基づいて実施される接種を指します。風疹ワクチンの定期接種は、主に乳幼児と学童期のお子様を対象としており、公費負担によって無料または低額で受けられます。
定期接種の対象年齢は以下の通りです。
- 第1期:生後12〜24ヶ月
- 第2期:小学校入学前の1年間(年長児)
定期接種の費用は自治体によって異なりますが、多くの場合、全額が公費で賄われます。一部の自治体では、わずかな自己負担が必要な場合もございます。
以下の表は、定期接種の一般的な費用構造を示しています。
| 接種時期 | 公費負担 | 自己負担 |
|---|---|---|
| 第1期 | 全額 | なし |
| 第2期 | 全額 | なし |
公費負担による定期接種は、経済的な負担を軽減しつつ、社会全体の感染予防に貢献する重要な制度です。ただし、定期接種の機会を逃した場合は、任意接種として全額自己負担で受けることになりますので、ご注意ください。
定期接種を受ける際は、お住まいの自治体から送付される予防接種案内や、母子健康手帳をご確認ください。また、医療機関によっては予約が必要な場合もありますので、事前にお問い合わせいただくことをおすすめいたします。
任意接種の費用
任意接種は、定期接種の対象外の方や、定期接種の機会を逃した方が自主的に受ける予防接種を指します。風疹ワクチンの任意接種は、主に成人や定期接種の対象年齢を過ぎたお子様が対象となります。
任意接種の費用は、原則として全額自己負担となります。ただし、自治体によっては助成制度を設けている場合もありますので、お住まいの自治体にお問い合わせいただくことをおすすめいたします。
任意接種の費用は医療機関によって異なりますが、一般的な価格帯は以下の通りです。
| ワクチンの種類 | 価格帯(税込) |
|---|---|
| MRワクチン | 8,000円〜12,000円(当院では9,900円) |
| 風疹単独ワクチン | 6,000円〜10,000円(当院では6,710円) |
これらの価格には、ワクチン代、接種料、診察料などが含まれています。医療機関によっては、初診料が別途必要な場合もございます。
任意接種を検討する際は、以下の点にご注意ください。
- 接種前の抗体検査の必要性
- 接種回数(1回または2回)
- 接種間隔(2回接種の場合)
- 副反応のリスクと対応
任意接種は全額自己負担となるため、経済的な負担が大きくなる可能性があります。しかし、風疹の感染予防や、妊娠を考えている女性とそのご家族にとっては、欠かせない予防措置となります。
保険適用の条件と範囲
風疹ワクチンの接種自体は、通常、健康保険の適用外となります。これは、予防接種が疾病の治療ではなく、予防を目的としているためです。
しかし、特定の条件下では、風疹ワクチン接種に関連する医療行為に保険が適用される場合がございます。
保険適用の可能性がある場合は以下の通りです。
- 風疹抗体検査
- 風疹感染のリスクが高い環境下での緊急接種
- 風疹患者との接触後の緊急接種
風疹抗体検査は、特定の条件下で保険適用となる場合があります。例えば、妊娠を計画している女性や、そのパートナーが抗体検査を受ける場合、保険適用となる可能性がございます。
以下の表は、風疹関連の医療行為における保険適用の一般的な状況を示しています。
| 医療行為 | 通常時の保険適用 | 特定条件下での保険適用 |
|---|---|---|
| ワクチン接種 | 適用外 | 適用外 |
| 抗体検査 | 適用外 | 適用可能 |
| 緊急接種 | 適用外 | 適用可能 |
保険適用の条件と範囲は、個々の状況や医療機関の判断によって異なる場合がございます。また、保険適用となった場合でも、一部負担金が発生いたします。
具体的な適用条件や自己負担額については、医療機関や保険者に直接ご確認いただくことをおすすめいたします。
保険適用外の場合でも、後述する自治体の助成制度をご利用いただける可能性がございます。経済的な負担を軽減しつつ、必要な予防措置を講じることが大切です。
自治体による助成制度
多くの自治体では、風疹の感染予防と先天性風疹症候群の発生防止を目的として、独自の助成制度を設けています。これらの制度は、任意接種の費用負担を軽減し、より多くの方が予防接種を受けやすくすることを目指しています。
助成制度の内容は自治体によって異なりますが、一般的に以下のようなものがございます。
- 風疹抗体検査の無料化または一部助成
- 風疹ワクチン接種費用の一部または全額助成
- 対象年齢や条件の拡大(例:妊娠を希望する女性のパートナーも対象に含める)
以下の表は、自治体による助成制度の一例を示しています。
| 助成対象 | 助成内容 | 自己負担額 |
|---|---|---|
| 抗体検査 | 全額助成 | 0円 |
| ワクチン接種 | 一部助成 | 2,000円〜5,000円 |
助成制度をご利用いただくためには、通常、以下の手順が必要となります。
- お住まいの自治体に助成制度の有無と内容をご確認ください
- 必要書類(申請書、住民票など)をご準備ください
- 指定医療機関で抗体検査やワクチン接種をお受けください
- 助成金の申請手続きを行ってください
自治体によっては、事前申請が必要な場合や、所得制限がある場合もございます。
また、助成制度の対象となる期間が限定されている場合もありますので、早めに情報を収集し、計画的に接種をお受けいただくことが重要です。
助成制度は、経済的な理由で予防接種をためらっている方々にとって、大きな支援となります。特に、妊娠を希望する女性とそのパートナー、過去に定期接種を逃した方々には、積極的に制度をご活用いただくことをおすすめいたします。
風疹ワクチン接種の費用と保険適用に関する理解を深めることで、より多くの方が適切な予防措置を講じることができます。
自治体の助成制度をご活用いただき、個人と社会全体の健康を守るために、積極的にワクチン接種をご検討ください。

乾燥弱毒生風しんワクチン「タケダ」の特徴と使用方法
ワクチンの成分と製造方法
乾燥弱毒生風しんワクチン「タケダ」は、病原性を弱めた生きた風疹ウイルスを主成分としています。このワクチンは、生ウイルスを使用しながらも、その病原性を抑えることで安全性を確保しているのが特徴です。
製造過程では、厳密な品質管理のもと、ウイルスの培養と弱毒化が行われます。
このワクチンに含まれる主な成分は次の通りです。
- 弱毒化風疹ウイルス(TO-336株)
- 安定剤(乳糖水和物やL-グルタミン酸カリウム)
- 緩衝剤(リン酸水素ナトリウム、リン酸二水素カリウム)
- pH調整剤(塩酸、水酸化ナトリウム)
製造方法の概要をご紹介しましょう。
- ウイルスの培養:ウサギ腎細胞を用いて風疹ウイルスを培養します
- ウイルスの弱毒化:特定の条件下で継代培養を繰り返し、病原性を弱めます
- ウイルスの精製:培養液からウイルスを分離・精製します
- 凍結乾燥:安定剤などと混合後、凍結乾燥して粉末状にします
以下の表は、ワクチンの主要成分とその役割をまとめたものです。
| 成分 | 役割 |
|---|---|
| 弱毒化風疹ウイルス | 免疫反応を誘導し、風疹に対する防御力を獲得させます |
| 安定剤 | ワクチンの安定性を向上させ、有効性を維持します |
| 緩衝剤 | pHを一定に保ち、ワクチンの品質を保持します |
| pH調整剤 | 最適なpHに調整し、ワクチンの安定性を確保します |
製造過程の各段階では、厳格な品質管理が行われ、安全性と有効性が確保されます。例えば、ウイルスの弱毒化の程度や、不純物の混入がないことを確認するための試験が実施されます。
このような厳密な製造工程と品質管理により、乾燥弱毒生風しんワクチン「タケダ」は高い安全性と有効性を持つことができるのです。ただし、生ワクチンであるため、取り扱いには特別な注意が必要となります。
保存方法と有効期限
乾燥弱毒生風しんワクチン「タケダ」は、生きたウイルスを含む製剤であるため、適切な保存方法が非常に重要です。
不適切な保存は、ワクチンの効力低下や安全性の問題を引き起こす可能性があるため、十分な注意が必要です。
ワクチンの保存方法は以下の通りです。
- 遮光して、2〜8℃で冷蔵保存します
- 凍結は避けてください
- 溶解後は速やかに使用し、残液は廃棄します
有効期限は、適切に保存された場合、製造日から通常2年間です。ただし、個々の製品に記載された有効期限を必ず確認するようにしましょう。
次の表は、保存状態とワクチンの品質への影響をまとめたものです。
| 保存状態 | ワクチンへの影響 |
|---|---|
| 適切な冷蔵保存(2〜8℃) | 品質維持 |
| 室温放置 | 効力低下の可能性 |
| 凍結 | 品質劣化、使用不可 |
| 直射日光暴露 | 効力低下、使用不可 |
医療機関では、以下の点に注意してワクチンを管理する必要があります。
- 専用の冷蔵庫での保管
- 温度管理と記録
- 使用期限の確認と在庫管理
- 適切な輸送方法の確保
ワクチンの保存状態は、接種の安全性と有効性に直接影響します。そのため、医療従事者は保存方法と有効期限の管理に細心の注意を払う必要があります。
また、接種を受ける方も、ワクチンが適切に保管されていることを確認することが大切です。
接種方法と投与量
乾燥弱毒生風しんワクチン「タケダ」の接種は、医師または医師の指示を受けた看護師によって行われます。
接種方法と投与量は、接種対象者の年齢や状態によって異なる場合がありますので、医師の指示に従うことが重要です。
一般的な接種方法と投与量をご紹介します。
- ワクチンの溶解:添付の溶剤(日本薬局方注射用水)0.7mLで溶解します
- 接種部位の消毒:上腕外側部を消毒用アルコールで消毒します
- 接種:皮下注射で0.5mLを1回接種します
接種時には以下の点に注意が必要です。
- 溶解後は速やかに使用し、室温に30分以上放置しないようにします
- 接種前にワクチンの性状(混濁や異物の有無)を確認します
- 接種後は15分以上の経過観察を行います
次の表は、年齢別の標準的な接種スケジュールを示しています。
| 年齢 | 接種回数 | 接種間隔 |
|---|---|---|
| 1歳以上 | 1回 | – |
| 成人(抗体陰性者) | 1回 | – |
接種後の副反応として、発熱、発疹、リンパ節腫脹などが現れることがあります。これらの症状は通常一過性で、特別な治療を要さずに回復します。ただし、重篤な副反応の可能性も否定できないため、接種後の経過観察が重要です。
医療従事者は、接種前に以下の点を確認する必要があります。
- 接種対象者の健康状態
- 過去のワクチン接種歴
- アレルギー歴
- 妊娠の可能性(女性の場合)
これらの情報を基に、接種の可否を判断し、適切な指導を行います。接種を受ける方も、自身の健康状態や接種歴について正確に情報提供することが大切です。
他のワクチンとの同時接種
乾燥弱毒生風しんワクチン「タケダ」は、他のワクチンと同時に接種することが可能な場合があります。ただし、同時接種には一定の制限があり、医師の判断が不可欠です。
同時接種が可能なワクチンの組み合わせをご紹介します。
- 麻疹ワクチン(MMRワクチンとして)
- 水痘ワクチン
- B型肝炎ワクチン
- 不活化ポリオワクチン
同時接種の際には以下の点に注意が必要です。
- 異なる部位に接種します
- それぞれのワクチンの添付文書を確認します
- 生ワクチン同士の接種間隔に注意します
次の表は、生ワクチンと不活化ワクチンの接種間隔の目安を示しています。
| ワクチンの種類 | 同時接種 | 接種間隔 |
|---|---|---|
| 生ワクチン同士 | 可能 | 27日以上 |
| 生ワクチンと不活化ワクチン | 可能 | 制限なし |
| 不活化ワクチン同士 | 可能 | 制限なし |
同時接種のメリットとしては、以下の点が挙げられます。
- 複数回の通院の手間が省けます
- 早期に免疫を獲得できます
- 接種忘れのリスクが減少します
一方で、同時接種にはデメリットもあります。
- 副反応の症状が重なる可能性があります
- 個々のワクチンの効果判定が難しくなります
- 接種部位の選択に注意が必要です
同時接種を検討する際は、医師と十分に相談し、個々の状況に応じた判断を行うことが大切です。また、接種スケジュールを立てる際は、長期的な視点で計画を立てることをお勧めします。
乾燥弱毒生風しんワクチン「タケダ」の特徴と使用方法について理解を深めることは、安全で効果的な予防接種を実施する上で非常に重要です。
医療従事者の方々は、これらの情報を踏まえて適切な接種を行い、接種を受ける方々は、自身の健康状態や生活状況に応じた判断ができるよう、積極的に情報を収集することが望ましいでしょう。

風疹ワクチン接種の対象者と接種前の注意事項
接種推奨年齢と対象者
風疹ワクチンは幅広い年齢層を対象としていますが、特に重点的に接種が勧められる年齢や対象者が存在します。これは、風疹に感染するリスクや、感染した場合の影響を考慮して決定されたものです。
具体的な接種推奨年齢と対象者は次の通りです。
- 1歳以上の乳幼児
- 小学校入学前の年長児
- 妊娠を希望する女性とそのご家族
- 風疹抗体価が低い成人
日本の定期接種スケジュールでは、以下のような接種計画が立てられています。
| 接種時期 | 対象年齢 | ワクチンの種類 |
|---|---|---|
| 第1期 | 1歳〜2歳 | MRワクチン |
| 第2期 | 小学校入学前の1年間 | MRワクチン |
MRワクチンは、麻疹(はしか)と風疹の混合ワクチンで、1回の接種で両方の疾病に対する免疫を獲得できる優れものです。
定期接種の機会を逃してしまった場合でも、任意接種として接種することができますので、ご安心ください。
成人の方で特に接種が推奨されるのは、以下の方々です。
- 妊娠を希望する女性
- 妊娠を希望する女性のパートナー
- 医療従事者
- 保育施設や学校の職員
- 海外渡航予定者
これらの方々は、風疹に感染するリスクが高いか、または感染した場合に周囲への影響が大きいため、積極的な接種をお勧めしています。
接種を検討される際は、以下の点にご注意ください。
- 過去の接種歴の確認
- 抗体検査の実施
- 現在の健康状態の評価
- 妊娠の可能性の確認
医療機関では、これらの情報を総合的に判断し、個々の状況に応じた接種計画を立てます。接種を受けられる方も、ご自身の状況を正確に把握し、医療従事者にお伝えいただくことが大切です。
接種不適当者の条件
風疹ワクチンは多くの方に安全に接種できますが、一部の方々には接種が適さない場合があります。
これは、ワクチン接種によるリスクが利益を上回る可能性がある場合や、ワクチンの効果が期待できない場合などが該当します。
接種不適当者の主な条件は以下の通りです。
- 明らかな発熱がある方
- 重篤な急性疾患にかかっている方
- ワクチンの成分によってアナフィラキシー(重度のアレルギー反応)を呈したことがある方
- 妊娠していることが明らかな方
- 明らかに免疫機能に異常のある疾患を有する方及び免疫抑制をきたす治療を受けている方
- 上記に掲げる方のほか、予防接種を行うことが不適当な状態にある方
これらの条件に該当する方は、ワクチン接種によって健康上のリスクが高まる可能性があります。そのため、医師による慎重な判断が必要となります。
以下の表は、接種不適当者の条件とその理由をまとめたものです。
| 条件 | 理由 |
|---|---|
| 発熱 | ワクチンの副反応と区別が困難 |
| 重篤な急性疾患 | 原疾患の悪化リスク |
| アナフィラキシーの既往 | 重篤なアレルギー反応のリスク |
| 妊娠 | 胎児への影響の可能性 |
| 免疫機能異常 | ワクチンの効果低下や感染リスク |
接種不適当者の判断は、個々の状況によって異なる場合があります。例えば、軽度の発熱や軽微な急性疾患の場合は、医師の判断により接種が可能となることもあります。
また、一時的に接種が適さないとされる場合もあります。例えば、次のような状況が挙げられます。
- 手術や大きな怪我の直後
- 他の生ワクチン接種後27日以内
- 強い疲労や睡眠不足の状態
これらの場合は、状態が改善してから接種を検討することをお勧めいたします。
医療従事者は、接種前の問診や診察を通じて、接種不適当者を適切に判断する必要があります。一方、接種を希望される方も、ご自身の健康状態や既往歴について正確に情報提供することが大切です。
妊娠中・授乳中の接種可否
風疹ワクチンは生ワクチン(弱毒化した生きたウイルスを使用したワクチン)であるため、妊娠中の接種は原則として禁忌とされています。
これは、理論上、弱毒化されたウイルスが胎児に影響を与える可能性があるためです。一方、授乳中の接種については、可能です(母乳への影響なし)。
妊娠中の接種に関する注意点をご紹介します。
- 妊娠中の接種は避けるべきです
- 接種後2ヶ月間は妊娠を避けることが推奨されます
- 誤って妊娠中に接種した場合でも、必ずしも妊娠中絶の理由にはなりません
以下の表は、妊娠・授乳と風疹ワクチン接種の関係をまとめたものです。
| 状態 | 接種可否 | 注意事項 |
|---|---|---|
| 妊娠中 | 不可 | 胎児への影響の可能性あり |
| 授乳中 | 可能 | 医師と相談の上で判断 |
| 妊娠希望 | 可能 | 接種後2ヶ月間は避妊が必要 |
授乳中の接種については、以下の点にご注意ください。
- 母体の免疫状態の確認
- 乳児の月齢や健康状態の考慮
- 接種後の経過観察
妊娠中に誤って接種してしまった場合の対応をご説明します。
- 直ちに医師に相談する
- 胎児の経過観察を行う
- 心理的なサポートを受ける
妊娠を希望する女性に対しては、妊娠前の接種が強く推奨されます。これにより、妊娠中の風疹感染リスクを低減し、先天性風疹症候群の予防につながります。
また、妊婦の周囲の方々(パートナーやご家族など)が予防接種を受けることも、間接的に妊婦と胎児を守ることにつながります。これは「コクーン戦略」と呼ばれ、風疹対策の重要な一環となっています。
医療従事者は、妊娠中・授乳中の女性に対して、風疹ワクチン接種に関する適切な情報提供と指導を行う必要があります。
同時に、妊娠・授乳中の女性も、ご自身の状態や希望について医療従事者と十分にコミュニケーションを取ることが大切です。
既往歴と現在の健康状態の確認
風疹ワクチン接種前には、接種を受ける方の既往歴と現在の健康状態を慎重に確認することが重要です。これは、ワクチン接種の安全性を確保し、効果を最大限に引き出すために欠かせないプロセスです。
確認すべき主な項目をご紹介します。
- 風疹の罹患歴
- 過去のワクチン接種歴
- アレルギー歴
- 基礎疾患の有無
- 現在の体調
- 服用中の薬剤
これらの情報を基に、医師は接種の可否や適切な接種時期を判断いたします。
以下の表は、既往歴と健康状態の確認項目とその重要性をまとめたものです。
| 確認項目 | 重要性 |
|---|---|
| 風疹罹患歴 | 自然免疫の有無の確認 |
| ワクチン接種歴 | 追加接種の必要性の判断 |
| アレルギー歴 | 重篤な副反応のリスク評価 |
| 基礎疾患 | 接種の可否や注意点の判断 |
| 現在の体調 | 接種のタイミングの決定 |
| 服用中の薬剤 | 薬剤との相互作用の確認 |
既往歴と健康状態の確認は、通常、以下のような流れで行われます。
- 問診票の記入
- 医師による問診
- 必要に応じた診察や検査
- 接種の可否の判断と説明
特に注意が必要な既往歴や健康状態には、以下のようなものがあります。
- 免疫不全疾患
- 自己免疫疾患
- 重度のアレルギー疾患
- 血液疾患
- 最近の手術や大きな怪我
- 妊娠の可能性
これらの状態がある場合、接種の延期や特別な注意が必要となる可能性があります。
また、現在の健康状態として、以下の点にもご注意ください。
- 発熱の有無
- 急性疾患の有無
- 疲労度
- ストレス状態
これらの状態が良好でない場合、ワクチンの効果が十分に得られない可能性や、副反応のリスクが高まる可能性があります。
医療従事者は、これらの情報を総合的に判断し、個々の状況に応じた適切な接種計画を立てる必要があります。一方、接種を受けられる方も、ご自身の健康状態や既往歴について正確に情報提供することが大切です。
以上