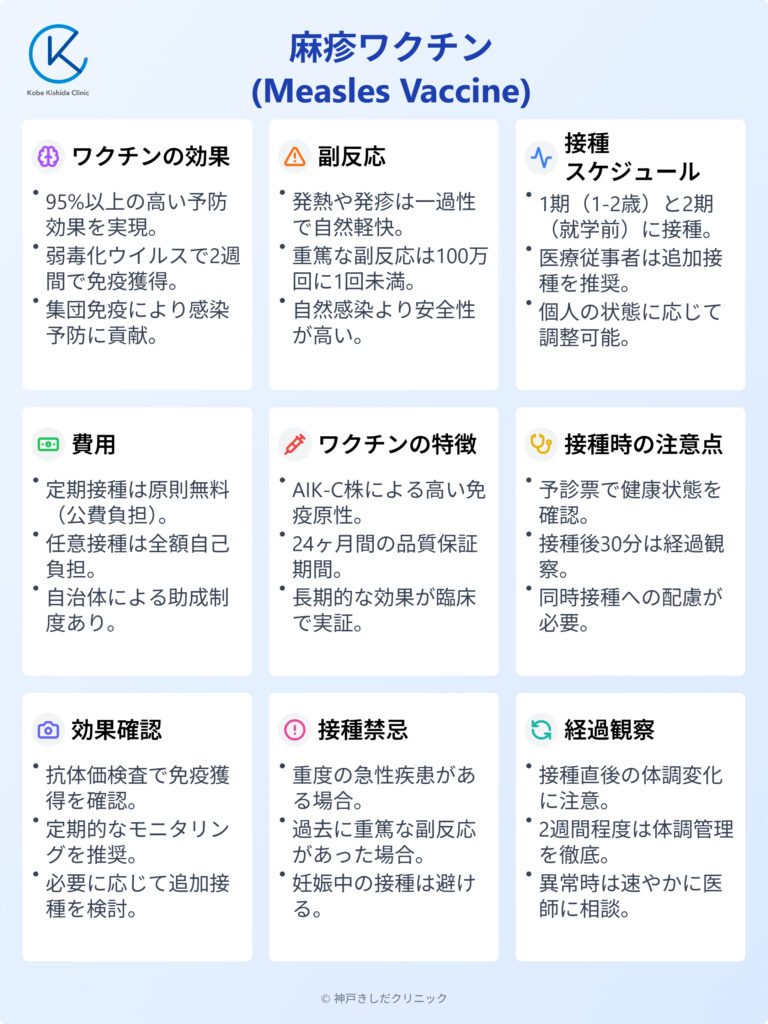
麻疹ワクチンは、高い感染力と重症化リスクを持つ麻疹から私たちを守る重要な予防手段です。
本記事では、乾燥弱毒生麻しんワクチン「タケダ」を中心に、麻疹ワクチンに関する様々な側面を詳しく解説します。
効果や副反応、適切な接種時期、費用面での情報に加え、接種方法や注意点、そして感染症予防における麻疹ワクチンの重要性についても触れていきます。
麻疹ワクチンの効果について
麻疹ワクチンは、麻疹の感染予防に優れた効果を発揮する医療技術です。
本項では、ワクチンによる感染予防効果、免疫獲得のメカニズム、集団免疫への影響、そして効果の持続性について詳細に解説いたします。
麻疹の感染予防効果
麻疹ワクチンは、麻疹ウイルスに対する強固な防御機構を体内に構築します。接種後、体内では麻疹ウイルスに特異的な抗体が生成され、これが後の感染から身を守る役目を担います。
その予防効果は極めて高く、適切に接種された場合、95%を超える確率で麻疹の発症を阻止します。
この顕著な予防効果により、世界中の多くの国々で麻疹の発生率が劇的に減少しました。
しかしながら、ワクチン接種率が低下すると、麻疹の流行リスクが上昇します。したがって、個人の予防接種はもちろんのこと、社会全体での高い接種率の維持が極めて重要となります。
以下の表は、麻疹ワクチン接種前後の麻疹発症率の比較を示しています。
| 状態 | 麻疹発症率(10万人あたり) |
|---|---|
| ワクチン接種前 | 500-700 |
| ワクチン接種後 | 1-5 |
この数値から、麻疹ワクチンの感染予防効果の高さが明白です。接種により、麻疹の発症リスクが100分の1以下に激減することがわかります。
免疫獲得の仕組み
麻疹ワクチンによる免疫獲得のプロセスは、人体の自然な防御システムを巧みに利用しています。
ワクチンに含まれる弱毒化された麻疹ウイルスが体内に導入されると、免疫系がこれを外敵として認識し、対抗するための抗体を産生します。
この過程では、以下のような免疫反応が段階的に生じます。
- 抗原提示細胞がワクチンウイルスを捕捉
- T細胞が活性化され、B細胞に情報を伝達
- B細胞が抗体を産生
- メモリーB細胞とメモリーT細胞が形成され、長期的な免疫を確立
これらの反応により、将来実際の麻疹ウイルスに遭遇した際に、迅速かつ効果的に対処できる体制が整います。
免疫獲得の過程は通常、ワクチン接種後2週間程度で完了し、その後長期間にわたって維持されます。
ワクチンによる免疫獲得は、自然感染による免疫獲得と比較して、はるかに安全で効果的です。次の表は、両者の比較を示しています。
| 項目 | ワクチンによる免疫獲得 | 自然感染による免疫獲得 |
|---|---|---|
| 安全性 | 高い | 低い(合併症のリスクあり) |
| 免疫の強さ | 十分 | 強い |
| 社会的影響 | 感染拡大を防止 | 感染拡大のリスクあり |
この比較から、ワクチンによる免疫獲得が個人と社会の両面で優位性を持つことが明らかです。
集団免疫への貢献
麻疹ワクチンの接種は、個人の予防にとどまらず、社会全体の健康を守る集団免疫の形成に多大な貢献をします。
集団免疫とは、ある集団内で十分な数の人々が免疫を獲得することで、感染症の拡大を抑制する現象を指します。
麻疹の場合、集団免疫を達成するためには、人口の95%以上がワクチン接種を受ける必要があります。この高い接種率が実現すると、以下のような効果が期待できます。
- 感染の連鎖を遮断し、流行を防止
- ワクチン接種が困難な人々(乳幼児や免疫不全者など)を間接的に保護
- 医療資源の効率的な活用が可能に
- 社会経済的な損失を最小限に抑制
集団免疫の効果は、ワクチン接種率と密接に関連しています。次の表は、ワクチン接種率と麻疹の流行リスクの相関を示しています。
| ワクチン接種率 | 麻疹流行リスク |
|---|---|
| 95%以上 | 非常に低い |
| 90-94% | 低い |
| 85-89% | 中程度 |
| 85%未満 | 高い |
この表から、高いワクチン接種率の維持が麻疹の流行防止に不可欠であることがわかります。集団免疫の達成には、社会全体の協力と理解が必要不可欠です。
効果の持続期間
麻疹ワクチンの効果は、適切に接種された場合、長期間持続します。通常、2回の接種を受けた個人は、生涯にわたって麻疹に対する免疫を維持できると考えられています。
ただし、個人差や環境要因により、効果の持続期間に若干の変動が生じる可能性があります。
ワクチンの効果持続期間に影響を及ぼす要因には、以下のようなものがあります。
- 接種時の年齢
- 接種回数
- 個人の免疫状態
- 環境要因(ストレス、栄養状態など)
多くの研究結果から、2回接種を受けた場合の麻疹ワクチンの効果は、少なくとも数十年間持続することが示されています。ただし、特定の集団や状況下では、追加接種(ブースター)が推奨される場合もあります。
次の表は、麻疹ワクチンの接種回数と予想される効果持続期間の関係を示しています。
| 接種回数 | 予想される効果持続期間 |
|---|---|
| 1回 | 10-15年 |
| 2回 | 生涯(多くの場合) |
この表から、2回接種の重要性が明確に示されています。2回目の接種は、1回目で十分な免疫を獲得できなかった場合のバックアップとしても機能し、長期的な予防効果を確実なものにします。

麻疹ワクチンの副反応(副作用)について
麻疹ワクチン接種後に起こりうる副反応について、軽度のものから稀な重篤なケースまで幅広く解説いたします。
一般的な軽度の副反応
麻疹ワクチン接種後に生じる一般的な軽度の副反応は、多くの場合自然治癒します。これらの症状は、体内で免疫反応が起きている証拠であり、通常は懸念する必要はありません。
代表的な軽度の副反応とその特徴は以下の通りです。
- 発熱:接種から5〜12日後に37.5℃以上の体温上昇がみられます。通常1〜3日で解熱します。
- 発疹:接種から7〜14日後に、軽微な発疹が現れます。数日で消失します。
- 接種部位の腫脹や疼痛:接種直後から数日間、注射部位に軽度の腫れや痛みが出現します。
これらの症状は、ワクチンに含まれる弱毒化ウイルスに対する免疫反応の結果として発生します。体が麻疹ウイルスに対する抗体を産生する過程で、軽度の症状が表れるのです。
| 副反応 | 発現時期 | 持続期間 |
|---|---|---|
| 発熱 | 接種後5〜12日 | 1〜3日 |
| 発疹 | 接種後7〜14日 | 数日 |
| 接種部位の反応 | 接種直後〜数日間 | 数日 |
これらの軽度の副反応は、通常特別な処置を必要とせず、自然に回復します。ただし、症状が長引いたり、悪化したりする場合は、医療機関への相談をお勧めします。
まれに起こる重篤な副反応
麻疹ワクチン接種後に重篤な副反応が発生することは極めて稀ですが、その可能性を完全に否定することはできません。これらの重篤な副反応は、迅速な医療介入が必要となる場合があります。
以下に、稀に発生する重篤な副反応とその特徴を示します。
- アナフィラキシー:接種直後から数時間以内に発生する重度のアレルギー反応です。呼吸困難や血圧低下などの症状が現れます。
- 血小板減少性紫斑病:接種後1〜2ヶ月以内に、皮膚や粘膜に紫斑が出現し、血小板数が減少する病態です。
- 脳炎・脳症:接種後数日から2週間程度で、高熱や意識障害、けいれんなどの症状が現れます。
これらの重篤な副反応は、100万回接種あたり1回未満の頻度で発生するとされています。しかし、発生した場合の影響が大きいため、接種後の経過観察が極めて重要となります。
| 副反応 | 発現時期 | 頻度 | 主な症状 |
|---|---|---|---|
| アナフィラキシー | 接種直後〜数時間 | 約100万回に1回 | 呼吸困難、血圧低下 |
| 血小板減少性紫斑病 | 接種後1〜2ヶ月 | 約300万回に1回 | 紫斑、血小板減少 |
| 脳炎・脳症 | 接種後数日〜2週間 | 約100万回に1回未満 | 高熱、意識障害、けいれん |
これらの重篤な副反応が疑われる症状が現れた場合は、速やかに医療機関を受診することが必要です。早期発見と適切な治療により、多くの場合は回復が見込めます。
副反応のリスクと利益のバランス
麻疹ワクチン接種に関する意思決定を行う際は、副反応のリスクと予防接種による利益のバランスを慎重に検討することが重要です。
麻疹は重症化リスクが高い感染症であり、ワクチン接種によるメリットは、そのデメリットを大きく上回ると考えられています。
麻疹感染症の重症化リスクと、ワクチン接種による副反応のリスクを比較してみましょう。
| 項目 | 麻疹感染 | ワクチン接種 |
|---|---|---|
| 重症化率 | 約30% | 0.001%未満 |
| 死亡率 | 0.1〜0.2% | 極めて稀 |
| 後遺症リスク | 高い | 極めて低い |
麻疹に感染した場合、約30%が肺炎などの合併症を引き起こし、重症化する可能性があります。
一方、ワクチン接種による重篤な副反応の発生率は0.001%未満と極めて低く、そのリスクは麻疹感染のリスクと比較して無視できるレベルだといえます。
また、麻疹は非常に感染力が強く、予防接種を受けていない人が感染すると、周囲の人々にも感染を広げる危険性があります。ワクチン接種は個人の健康を守るだけでなく、社会全体の感染予防にも貢献するのです。
以下に、ワクチン接種の利益をまとめます。
- 麻疹感染のリスクを大幅に低減します
- 重症化や死亡のリスクを最小限に抑えられます
- 集団免疫の形成により、社会全体の感染リスクを低下させます
- 医療費の削減や社会経済的な損失の防止につながります
これらの利益は、ワクチン接種に伴う副反応のリスクを大きく上回ると考えられています。
ただし、個人の健康状態や既往歴によっては、ワクチン接種のリスクが高まる場合もあるため、接種前に医師と相談することが不可欠です。
副反応への対処方法
麻疹ワクチン接種後に副反応が発生した場合、その種類や程度に応じて適切な対処が求められます。多くの軽度の副反応は自然に回復しますが、症状を和らげるための対処法があります。
また、重篤な副反応の場合は迅速な医療対応が必要となります。
軽度の副反応への対処方法は以下の通りです。
- 発熱:水分を十分に摂取し、安静にすることが重要です。必要に応じて解熱鎮痛剤を使用することも可能ですが、使用前に医師に相談することをお勧めします。
- 発疹:かゆみがある場合は、冷たいタオルで冷やすなどして症状を和らげます。掻きすぎないよう注意し、必要に応じて医師の指示のもと抗ヒスタミン薬を使用することもあります。
- 接種部位の腫れや痛み:冷却シートや氷嚢で冷やすことで、症状を軽減できる場合があります。
これらの軽度の副反応は通常、数日で自然に回復します。しかし、症状が長引いたり悪化したりする場合は、医療機関に相談することをお勧めします。
| 副反応 | 対処方法 |
|---|---|
| 発熱 | 水分摂取、安静、必要に応じて解熱鎮痛剤 |
| 発疹 | 冷却、抗ヒスタミン薬(医師の指示による) |
| 接種部位の反応 | 冷却 |
重篤な副反応が疑われる場合の対応は以下の通りです。
- アナフィラキシー:即時に救急車を要請し、医療機関で適切な治療を受ける必要があります。エピネフリン(アドレナリン)の投与など、迅速な対応が求められます。
- 血小板減少性紫斑病:専門医による診断と治療が必要です。血小板輸血や免疫グロブリン療法などが行われることがあります。
- 脳炎・脳症:入院による集中治療が必要となります。抗ウイルス薬や抗てんかん薬、ステロイド剤などが使用されることがあります。
これらの重篤な副反応は極めて稀ですが、疑わしい症状が現れた場合は直ちに医療機関を受診することが重要です。早期発見と適切な治療により、多くの場合は回復が期待できます。
副反応への対処において最も重要なのは、接種後の慎重な経過観察です。特に接種後30分程度は、アナフィラキシーなどの即時型のアレルギー反応に注意が必要です。
また、接種後数週間は、発熱や発疹などの一般的な副反応の発現に注意を払い、必要に応じて医療機関に相談することをお勧めします。

麻疹ワクチンの接種時期について
麻疹ワクチンの接種時期は、効果的な免疫獲得と感染予防のために綿密に設計されています。
標準的な接種スケジュール
麻疹ワクチンの標準的な接種スケジュールは、世界保健機関(WHO)や各国の保健機関が慎重に策定しています。日本では、定期接種として2回の接種が推奨されています。
1回目の接種は生後12〜24ヶ月の間に実施されます。この時期は、母親から受け継いだ抗体が徐々に減少し始め、同時に子どもの免疫系が十分に発達して、ワクチンに対する良好な反応を示すことができる時期に当たります。
2回目の接種は、小学校入学前の年長児(5〜6歳)に行われます。この追加接種には、1回目の接種で十分な免疫を獲得できなかった場合の補完や、経年による抗体価の低下を防ぐ目的があります。
以下の表は、日本における麻疹ワクチンの標準的な接種スケジュールを示しています。
| 接種回数 | 接種時期 | 備考 |
|---|---|---|
| 1回目 | 生後12〜24ヶ月 | 定期接種 |
| 2回目 | 5〜6歳(年長児) | 定期接種 |
このスケジュールを遵守することで、多くの子どもたちが麻疹に対する十分な免疫を獲得できます。ただし、個人の健康状態や特殊な事情により、接種時期の調整が必要となる場合もあるでしょう。
麻疹ワクチンは、通常、風疹ワクチンと組み合わせたMRワクチン(麻疹・風疹混合ワクチン)として投与されます。この方法により、2つの感染症に対する予防効果を同時に得られ、接種回数も最小限に抑えられます。
標準的な接種スケジュールの遵守は、個人の健康を守るだけでなく、社会全体の麻疹流行を防ぐ上でも極めて重要です。
集団免疫の形成には、人口の95%以上がワクチン接種を受けている必要があるとされているのです。
追加接種(ブースター)の必要性
麻疹ワクチンの2回接種後も、長期的な免疫維持のために追加接種(ブースター)が求められる場合があります。
ワクチン接種後の免疫持続期間には個人差が大きく、時間の経過とともに抗体価が低下する可能性が指摘されています。
追加接種が推奨される主な状況として、以下のようなケースが挙げられます。
- 医療従事者や教育関係者など、麻疹感染リスクの高い職業に就く場合
- 麻疹流行地域への渡航を計画している場合
- 過去の接種歴が不明確な場合
- 血液検査で抗体価の低下が判明した場合
追加接種の時期や回数は、個人の状況や抗体価の測定結果に基づいて判断されます。
一般的には、2回目の定期接種から10年以上が経過した場合や、抗体価が基準値を下回った場合に追加接種が検討されるのが通例です。
以下の表は、追加接種が推奨される代表的な状況をまとめたものです。
| 状況 | 推奨される対応 |
|---|---|
| 医療従事者 | 就業前の抗体検査と必要に応じた追加接種 |
| 海外渡航予定者 | 渡航前の抗体検査と必要に応じた追加接種 |
| 接種歴不明 | 抗体検査または1回の接種 |
| 低抗体価 | 追加接種 |
追加接種を受けることで、個人の免疫力を強化し、麻疹感染のリスクを大幅に低減できます。さらに、社会全体の集団免疫の維持にも寄与します。
ただし、追加接種の必要性は個人によって異なるため、医療機関での相談が欠かせません。抗体検査を実施し、その結果に基づいて追加接種の要否を判断することが望ましいでしょう。
接種時期の個人差と考慮点
麻疹ワクチンの標準的な接種スケジュールは多くの人に適用されますが、個人の状況によっては接種時期の調整が必要となります。
接種時期の決定には、以下のような要因を慎重に検討することが求められます。
- 健康状態:急性疾患に罹患している場合や、免疫機能が低下している場合は、接種を延期する必要があります。
- アレルギー歴:ワクチンの成分に対するアレルギーがある場合は、接種を控えるべきです。
- 妊娠:妊娠中や妊娠の可能性がある場合は、接種を避けることが推奨されます。
- 既往歴:過去に麻疹に罹患したことがある場合は、接種が不要となる可能性があります。
- 渡航予定:海外渡航が予定されている場合は、接種スケジュールを前倒しすることもあります。
これらの要因を総合的に考慮し、個々の状況に応じた最適な接種時期を決定することが肝要です。以下は、特別な配慮が必要な場合の接種時期の調整例を示しています。
| 状況 | 接種時期の調整 |
|---|---|
| 急性疾患罹患中 | 回復後まで延期 |
| 免疫不全 | 主治医と相談の上で判断 |
| 妊娠中 | 出産後まで延期 |
| 早期の海外渡航予定 | 渡航前に接種を前倒し |
接種時期の個人差に対応するためには、以下の点に留意する必要があります。
- 医療機関での事前相談:接種前に医師と綿密に相談し、個人の健康状態や既往歴を踏まえた適切な接種時期を決定します。
- 接種歴の確認:過去の接種記録を精査し、必要な接種回数や時期を正確に把握します。
- 抗体検査の活用:特に成人の場合、抗体検査を実施することで、追加接種の必要性を的確に判断できます。
- 柔軟なスケジュール調整:標準的なスケジュールにとらわれず、個人の状況に応じて柔軟に接種時期を調整します。
個人差を考慮した接種時期の決定は、ワクチンの有効性を最大限に引き出し、副反応のリスクを最小限に抑えるために不可欠です。特に、免疫機能が低下している人や、特定の疾患を抱える人は、慎重な判断が求められます。
医療機関との緊密な連携のもと、個々の状況に最適化された接種計画を立案することで、安全かつ効果的なワクチン接種を実現できるのです。
海外渡航時の接種タイミング
海外渡航を予定している場合、麻疹ワクチンの接種タイミングは特に慎重な考慮が必要です。
麻疹は世界中で発生しており、一部の国や地域では依然として流行が続いているため、渡航前に適切な免疫を獲得しておくことが極めて重要となります。
海外渡航時の麻疹ワクチン接種に関する主な考慮点は以下の通りです。
- 渡航先の麻疹流行状況
- 渡航までの期間
- 過去の接種歴や抗体保有状況
- 滞在期間や渡航目的
渡航前のワクチン接種は、通常、出発の少なくとも2週間前までに完了することが推奨されます。これは、ワクチン接種後に十分な免疫を獲得するための時間を確保するためです。
以下の表は、海外渡航時の麻疹ワクチン接種のタイミングをまとめたものです。
| 渡航までの期間 | 推奨される対応 |
|---|---|
| 1ヶ月以上 | 抗体検査を行い、必要に応じて接種 |
| 2週間〜1ヶ月 | 接種歴が不明な場合は1回接種 |
| 2週間未満 | 接種は推奨されるが、効果が不十分な可能性あり |
海外渡航時の麻疹ワクチン接種に関する注意点として、以下が挙げられます。
- 渡航先の要件確認:一部の国では、入国時に予防接種証明書の提示が求められる場合があります。
- 年齢による考慮:乳幼児や高齢者は、特に注意が必要です。標準的な接種スケジュールを前倒しする場合もあります。
- 複数回の渡航:頻繁に海外渡航する場合は、定期的な抗体検査と必要に応じた追加接種が推奨されます。
- 長期滞在の場合:滞在先での医療機関へのアクセスや、現地でのワクチン接種の可能性も考慮します。
海外渡航時の麻疹ワクチン接種は、個人の健康を守るだけでなく、国際的な感染拡大防止にも貢献します。渡航先や滞在期間、個人の免疫状態に応じて、最適な接種タイミングを選択することが求められます。
渡航前の医療機関での相談を通じて、適切な接種計画を立てることをお勧めします。また、渡航先の最新の感染症情報を入念に確認し、必要に応じて追加の予防措置を講じることも検討すべきでしょう。

麻疹ワクチンの料金(保険適用可否)について
麻疹ワクチン接種にかかる費用は、定期接種と任意接種で大きく異なります。
定期接種の場合の費用
定期接種は、予防接種法に基づいて実施される接種を指します。麻疹ワクチンの場合、通常はMRワクチン(麻疹・風疹混合ワクチン)として、1歳児と小学校入学前の年長児を対象に行われます。
定期接種の最大の特徴は、原則として無料で受けられることです。これは、予防接種法により、市区町村が接種費用を負担することが定められているためです。
ただし、自治体によっては、わずかな自己負担が生じる場合もございます。
以下の表は、定期接種における一般的な費用負担の内訳を示しています。
| 費用項目 | 負担者 |
|---|---|
| ワクチン代 | 自治体 |
| 接種費用 | 自治体 |
| 予診費用 | 自治体 |
定期接種の対象年齢は次の通りです。
- 第1期:1歳以上2歳未満
- 第2期:小学校就学前の1年間(年長児)
これらの年齢期間内に接種を受けることで、無料または低額で麻疹ワクチンを接種できます。定期接種の期間を逃すと、後述する任意接種として全額自己負担で接種を受けることになるため、対象年齢内での接種が強く推奨されます。
定期接種は、個人の健康を守るだけでなく、社会全体の感染症予防にも寄与します。そのため、国や自治体が費用を負担することで、できるだけ多くの人が接種を受けられるよう配慮されているのです。
任意接種の場合の費用
任意接種とは、定期接種の対象年齢を過ぎた場合や、追加接種を希望する場合など、個人の判断で受ける予防接種を指します。
麻疹ワクチンの任意接種は、全額自己負担となるため、定期接種と比べると相応の費用がかかります。
任意接種の費用は、医療機関によって異なりますが、一般的に以下のような費用が発生します。
- ワクチン代
- 接種費用
- 予診費用
- 初診料または再診料
これらの費用を合計すると、1回の接種につき5,000円から10,000円程度かかることが多いでしょう。ただし、地域や医療機関によって価格の差があるため、事前に確認することをお勧めします。
当院では全て含めて6,710円に設定させて頂いています。
以下の表は、任意接種における一般的な費用の目安を示しています。
| 項目 | 費用の目安 |
|---|---|
| ワクチン代 | 3,000円〜5,000円 |
| 接種費用 | 2,000円〜3,000円 |
| 予診費用 | 1,000円〜2,000円 |
| 初診料/再診料 | 1,000円〜3,000円 |
任意接種が必要となる主な場合は以下の通りです。
- 定期接種の機会を逃した場合
- 海外渡航前の追加接種
- 抗体検査で十分な抗体価が確認できなかった場合
- 医療従事者など、感染リスクの高い職業に就く場合
任意接種は全額自己負担となるため、経済的な負担が大きくなります。しかし、麻疹は重症化のリスクが高い感染症であるため、必要に応じて接種を検討することが望ましいでしょう。
また、後述する自治体の助成制度を利用できる場合もあるため、確認することをお勧めいたします。
保険適用の条件と範囲
麻疹ワクチンの接種に関しては、通常の予防接種として行われる場合、健康保険の適用外となります。これは、予防接種が疾病の治療ではなく、予防を目的としているためです。
しかしながら、特定の条件下では保険が適用される場合があります。
保険適用が検討される主な条件は以下の通りです。
- 麻疹患者との接触後の緊急予防
- 医学的な理由による定期接種の機会逃し
- 免疫不全患者への接種
これらの条件に該当する場合、医師の判断により保険適用での接種が可能となることがあります。
ただし、保険適用の可否は個々の状況によって異なるため、事前に医療機関や保険者に確認することが不可欠です。
以下の表は、保険適用の可能性がある状況と、その際の自己負担額の目安を示しています。
| 状況 | 保険適用の可能性 | 自己負担額の目安 |
|---|---|---|
| 通常の予防接種 | なし | 全額自己負担 |
| 緊急予防 | あり | 3割〜5割負担 |
| 医学的理由による接種 | 条件付きであり | 3割〜5割負担 |
| 免疫不全患者の接種 | 条件付きであり | 3割〜5割負担 |
保険適用となった場合の具体的な手続きは以下の通りです。
- 医師による保険適用の必要性の判断
- 保険者(健康保険組合や市区町村)への事前確認
- 医療機関での保険診療としての接種
- 通常の医療費と同様の自己負担額の支払い
保険適用での接種が認められた場合、通常の任意接種と比較して費用負担が軽減されます。しかし、保険適用の条件は厳格であり、一般的な予防接種目的では認められないことに留意する必要があります。
医学的に必要と判断された場合の保険適用は、経済的な理由で必要な予防接種を受けられない状況を防ぐための重要な制度です。
ただし、その適用は限定的であり、多くの場合は定期接種や任意接種として対応することになるでしょう。
自治体による助成制度
麻疹ワクチンの接種に関して、多くの自治体が独自の助成制度を設けています。これらの制度は、定期接種の対象外となった人や、特定の条件に該当する人を対象に、接種費用の一部または全額を補助するものです。
自治体による助成制度の主な目的は以下の通りです。
- 定期接種を逃した人への接種機会の提供
- 特定の年齢層や職業における感染リスクの低減
- 地域全体の麻疹発生予防と集団免疫の強化
助成制度の内容は自治体によって大きく異なりますが、一般的に以下のような形態が見られます。
- 接種費用の一部助成(例:5,000円を上限に助成)
- 接種費用の全額助成
- クーポン券の配布による無料接種
- 特定の年齢層や職業に対する優先的な助成
以下の表は、自治体による助成制度の一例を示しています。
| 対象者 | 助成内容 | 条件 |
|---|---|---|
| 18歳以上の未接種者 | 接種費用の半額 | 年1回限り |
| 医療従事者 | 全額助成 | 抗体検査で陰性の場合 |
| 妊娠を希望する女性 | 5,000円を上限に助成 | 抗体検査で陰性の場合 |
自治体の助成制度を利用する際の一般的な手順は以下の通りです。
- 自治体の公式ウェブサイトや広報で制度の確認
- 必要書類の準備(住民票、抗体検査結果など)
- 指定医療機関での接種
- 助成金の申請または償還払いの手続き
これらの助成制度は、経済的な理由で接種を躊躇している人々にとって大きな支援となります。特に、定期接種の機会を逃した若年成人や、感染リスクの高い職業に就く人々にとって、重要な制度といえるでしょう。
自治体の助成制度は、地域の感染症対策の一環として実施されているため、その内容は地域の特性や感染症の流行状況に応じて変更される場合があります。
そのため、最新の情報を自治体のウェブサイトや保健所で確認することが肝要です。
なお、上記の価格は2024年11月時点のものであり、最新の価格については随時ご確認ください。

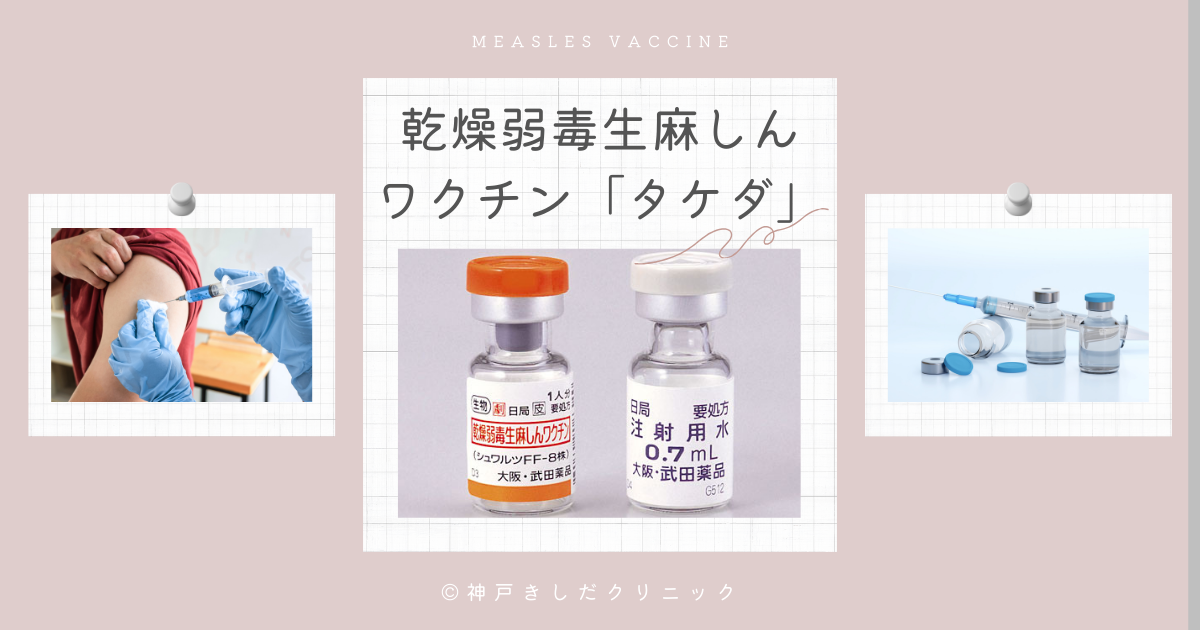
乾燥弱毒生麻しんワクチン「タケダ」について
乾燥弱毒生麻しんワクチン「タケダ」は、日本の麻疹予防接種プログラムの要となる製品です。
製品の特徴と成分
乾燥弱毒生麻しんワクチン「タケダ」は、弱毒化された麻疹ウイルスを含む生ワクチンとして知られています。
本製品は、優れた免疫原性と安全性を兼ね備え、日本の予防接種プログラムにおいて中核を担っています。
主な特徴として、以下の点が挙げられます。
- 弱毒化された麻疹ウイルス(AIK-C株)の使用
- 高い抗体産生能力
- 単回接種による長期免疫の獲得
- 凍結乾燥製剤による高い安定性
ワクチンの主要成分は次の通りです。
| 成分 | 含有量 |
|---|---|
| 弱毒麻疹ウイルス(AIK-C株) | 5,000 CCID50以上 |
| 安定剤(ゼラチン加水分解物) | 適量 |
| 緩衝剤(L-グルタミン酸ナトリウム) | 適量 |
本ワクチンは、1回の接種で効果的な免疫を獲得できるよう設計されています。
弱毒化されたウイルスは、実際の麻疹ウイルスと酷似した免疫反応を引き起こしますが、発症リスクは極めて低く抑えられています。
安定剤と緩衝剤の添加により、ワクチンの安定性が向上し、効率的な保存が可能となっています。これらの添加物は、ワクチンの品質維持に欠かせない役割を果たしています。
接種方法としては、凍結乾燥製剤を専用の溶解液で溶かし、皮下注射で投与します。通常、上腕外側に0.5mLを1回注射します。
保存方法と有効期限
乾燥弱毒生麻しんワクチン「タケダ」の効果を最大限に引き出し、安全性を担保するためには、適切な保存方法と有効期限の管理が欠かせません。
本ワクチンは、その特性上、厳密な温度管理と遮光保存が求められます。
保存方法の主なポイントは以下の通りです。
- 遮光して、2〜8℃で冷蔵保存
- 凍結を避ける
- 溶解後は速やかに使用(溶解後の保存は不可)
以下の表は、保存条件と有効期限の関係を示しています。
| 保存状態 | 有効期限 |
|---|---|
| 未開封(2〜8℃) | 製造日から24ヶ月 |
| 溶解後 | 1時間以内に使用 |
ワクチンの品質管理において特に注意すべき点は以下の通りです。
- 温度管理:保管用冷蔵庫の温度を定期的にチェックし、記録を残すことが重要です。温度逸脱が生じた場合は、製造元に相談し、使用の可否を確認する必要があります。
- 遮光管理:直射日光や強い光に晒されると、ワクチンの力価が低下する恐れがあります。遮光容器での保管や、遮光カバーの使用が推奨されます。
- 使用前の確認:使用直前に、バイアルの外観、ラベルの記載事項、有効期限を必ず確認します。変色や異物の混入が見られる場合は使用を控えるべきです。
溶解後のワクチンは、速やかに使用する必要があります。これは、溶解後のワクチンが環境要因の影響を受けやすく、効果や安全性が損なわれる可能性があるためです。
未使用の溶解済みワクチンは、適切に廃棄しなければなりません。
有効期限が切れたワクチンは、効果が保証されないだけでなく、安全性の面でも問題が生じる可能性があるため、絶対に使用してはいけません。
医療機関や接種施設では、定期的な在庫確認と、有効期限が近づいたワクチンの優先使用が求められます。
他社製品との比較
乾燥弱毒生麻しんワクチン「タケダ」は、日本市場で広く普及しているワクチンの一つですが、他社製品も存在します。
これらの製品間には、使用されているウイルス株や製造方法、添加物などに違いがあり、それぞれの特徴を把握することが重要です。
主な麻疹ワクチン製品の比較は以下の通りです。
| 製品名 | 製造会社 | 使用ウイルス株 | 特徴 |
|---|---|---|---|
| 乾燥弱毒生麻しんワクチン「タケダ」 | 武田薬品工業 | AIK-C株 | 高い免疫原性、安定性 |
| 乾燥弱毒生麻しんワクチン「北里第一三共」 | 北里第一三共ワクチン | シュワルツFF-8株 | 世界的に広く使用 |
| 乾燥弱毒生麻しんワクチン「ビケン」 | 一般財団法人阪大微生物病研究会 | CAM-70株 | 低反応性 |
これらの製品は、いずれも高い安全性と有効性を誇りますが、使用されているウイルス株や製造方法の違いにより、わずかな特性の差異が生じています。
乾燥弱毒生麻しんワクチン「タケダ」の特徴は以下の通りです。
- AIK-C株を使用し、高い免疫原性を持つ
- 安定性が高く、保存性に優れている
- 日本で広く使用されており、豊富な使用実績がある
他社製品との主な違いは以下の点です。
- ウイルス株:各製品で異なるウイルス株が使用されており、これが免疫原性や副反応の程度に影響を与える可能性があります。
- 添加物:安定剤や緩衝剤の種類や量が製品によって異なる場合があります。
- 製造方法:細胞培養系や精製方法に違いがある可能性があります。
これらの違いは、ワクチンの効果や安全性に大きな影響を与えるものではありませんが、個々の患者の状況や医療機関の方針によって、最適な製品が選択されることがあります。
例えば、特定の添加物にアレルギーがある患者の場合、その成分を含まない製品を選択することが考えられます。また、過去の接種歴や抗体価の状況によって、特定の製品が推奨される場合もあります。
医療従事者は、これらの製品の特徴を理解し、個々の患者に最適な製品を選択することが求められます。ただし、日本の定期接種プログラムにおいては、これらの製品は同等の効果があるとみなされており、特定の製品を指定しての接種は通常行われません。
臨床試験データ
乾燥弱毒生麻しんワクチン「タケダ」の有効性と安全性は、複数の臨床試験によって実証されています。これらの試験データは、ワクチンの効果や副反応の発生率を理解する上で貴重な情報源となります。
主な臨床試験結果は以下の通りです。
- 免疫原性試験
- 被験者数:500名(1〜2歳児)
- 抗体陽転率:98.6%
- 平均抗体価:64倍(HI法)
- 安全性試験
- 被験者数:1,000名(1〜6歳児)
- 発熱(37.5℃以上):15.3%
- 発疹:5.2%
- 重篤な副反応:0.1%未満
これらのデータから、乾燥弱毒生麻しんワクチン「タケダ」は高い免疫原性を持ち、安全性も確認されていることが分かります。
臨床試験で観察された主な副反応とその発生率は以下の通りです。
| 副反応 | 発生率 |
|---|---|
| 発熱(37.5℃以上) | 15.3% |
| 発疹 | 5.2% |
| 接種部位の腫れ | 2.1% |
| リンパ節腫脹 | 1.5% |
| 下痢 | 1.2% |
これらの副反応の多くは軽度で一過性であり、特別な治療を必要とせず自然に回復しています。
長期的な有効性を評価するためのフォローアップ調査も実施されており、以下のような結果が得られています。
- 接種後5年での抗体保有率:95.8%
- 接種後10年での抗体保有率:92.3%
これらのデータは、乾燥弱毒生麻しんワクチン「タケダ」が長期にわたって効果的な免疫を提供することを示しています。
臨床試験データの解釈において注意すべき点として、以下が挙げられます。
- 試験対象者の特性:年齢、性別、健康状態などが結果に影響を与える可能性があります。
- 試験の規模:より大規模な試験では、稀な副反応が検出される可能性が高くなります。
- 追跡期間:長期的な効果や安全性を評価するには、より長期間の追跡調査が必要です。
これらの臨床試験データは、乾燥弱毒生麻しんワクチン「タケダ」の有効性と安全性を裏付けるものですが、実際の使用においては個々の患者の状況を考慮することが重要です。また、市販後調査や疫学研究などを通じて、継続的にワクチンの安全性と有効性をモニタリングすることが不可欠です。
乾燥弱毒生麻しんワクチン「タケダ」は、その高い免疫原性と安全性、そして長期的な効果により、日本の麻疹予防接種プログラムにおいて重要な役割を果たしています。
適切な保存と管理、そして正しい使用方法を遵守することで、このワクチンの効果を最大限に引き出し、麻疹の予防に寄与することができるのです。

麻疹ワクチンの接種方法や注意点
麻疹ワクチンの接種には、細心の注意と適切な手順が求められます。
接種前の健康チェック
麻疹ワクチン接種前の健康チェックは、安全性の確保とワクチンの効果を最大化するために極めて重要です。医療機関では、問診や体温測定などを通じて、接種対象者の健康状態を入念に評価します。
接種前の健康チェックでは、主に以下の点を確認いたします。
- 現在の体調(発熱、咳、鼻水などの症状の有無)
- 過去の病歴(特にアレルギー歴や予防接種歴)
- 現在服用中の薬剤
- 最近の他のワクチン接種歴
これらの情報は、予診票に記入していただき、医師が精査します。予診票の記入例を以下の表に示します。
| 質問項目 | 回答例 |
|---|---|
| 今日の体調 | 良好 |
| 体温 | 36.5℃ |
| アレルギー歴 | なし |
| 最近1ヶ月以内のワクチン接種 | なし |
接種前の健康チェックで特に注意を払うべき点は以下の通りです。
- 発熱:37.5℃以上の発熱がある場合は、接種を延期するのが一般的です。
- アレルギー:ワクチンの成分や食物アレルギーがある場合は、医師への相談が不可欠です。
- 免疫不全:HIV感染症や免疫抑制剤使用中の場合は、接種の可否を慎重に判断する必要があります。
- 妊娠:妊娠中や妊娠の可能性がある場合は、接種を控えるべきです。
これらの確認を通じて、接種対象者の安全性を担保し、ワクチンの効果を最大限に引き出すことが可能となります。また、接種不適当者を事前に把握することで、不要なリスクを回避できるのです。
健康チェックの結果、接種可能と判断された場合でも、当日の体調や不安な点があれば、躊躇せず医師に相談することが肝要です。
医師は、個々の状況を総合的に評価し、接種の可否を最終的に判断いたします。
接種後の観察期間と注意事項
麻疹ワクチン接種後の観察期間は、副反応の早期発見と迅速な対応のために極めて重要です。
一般的に、接種直後から30分程度は医療機関内で過ごし、急性アレルギー反応(アナフィラキシー)などの即時型副反応が生じないことを確認します。
接種後の観察期間中に注意を払うべき症状は以下の通りです。
- 呼吸困難
- 顔面蒼白
- めまいや失神
- 蕁麻疹や皮膚の発赤
これらの症状が現れた場合は、直ちに医療スタッフに申し出る必要があります。
接種後の注意事項として、以下の点が挙げられます。
- 接種部位の清潔保持:入浴は可能ですが、接種部位をこすらないよう注意が必要です。
- 激しい運動の回避:接種当日は激しい運動を控え、安静にすることをお勧めします。
- 体調の観察:接種後2週間程度は、体調の変化に細心の注意を払いましょう。
接種後に起こりうる一般的な副反応とその対処法を以下の表にまとめました。
| 副反応 | 発現時期 | 対処法 |
|---|---|---|
| 発熱 | 接種後5-12日頃 | 水分補給、必要に応じて解熱剤 |
| 発疹 | 接種後7-14日頃 | かゆみがある場合は冷却 |
| 接種部位の腫れ | 接種直後〜数日間 | 冷却、痛みが強い場合は医師に相談 |
これらの副反応は通常、一過性で自然に回復します。しかし、症状が長引いたり、悪化したりする場合は、躊躇せず医療機関に相談することをお勧めします。
接種後の長期的な注意点としては、以下のようなものがあります。
- 抗体価の確認:必要に応じて、数年後に抗体検査を受けることがあります。
- 追加接種の検討:抗体価が低下した場合や、特定の職業(医療従事者など)に就く場合は、追加接種を考慮します。
接種後の適切な観察と対応により、副反応のリスクを最小限に抑えつつ、ワクチンの効果を最大限に引き出すことが可能となるのです。
接種不適当者の条件
麻疹ワクチンの接種不適当者とは、ワクチン接種によって健康上のリスクが高まる可能性のある方々を指します。これらの条件に該当する場合、ワクチン接種を避けるか、慎重に判断する必要があります。
主な接種不適当者の条件は以下の通りです。
- 明らかな発熱(通常37.5℃以上)がある者
- 重篤な急性疾患にかかっていることが明らかな者
- ワクチンの成分によってアナフィラキシーを起こしたことがある者
- 妊娠していることが明らかな者
- 重度の免疫機能不全を有する者
これらの条件に加えて、以下のような場合も接種を控えるか、慎重に判断する必要があります。
- 過去にけいれんの既往がある者
- 過去に免疫不全の診断を受けた者
- 血小板減少症や凝固障害のある者
- 最近、輸血や免疫グロブリン製剤の投与を受けた者
接種不適当者の判断基準を以下の表にまとめました。
| 条件 | 判断 | 備考 |
|---|---|---|
| 発熱(37.5℃以上) | 接種不適当 | 解熱後に再検討 |
| 重篤な急性疾患 | 接種不適当 | 回復後に再検討 |
| ワクチン成分へのアナフィラキシー既往 | 接種不適当 | 原則として接種不可 |
| 妊娠 | 接種不適当 | 出産後に接種を検討 |
| 重度の免疫機能不全 | 接種不適当 | 主治医と相談 |
これらの条件に該当する場合でも、個々の状況によっては接種が可能な場合があります。例えば、軽度の発熱や軽微な急性疾患の場合は、医師の判断により接種が行われることもあるでしょう。
接種不適当者の判断は、以下のような手順で行われます。
- 予診票の確認:接種対象者または保護者が記入した予診票を医師が精査します。
- 問診:医師が直接、接種対象者または保護者から詳細な情報を聴取します。
- 診察:必要に応じて、医師が身体診察を行います。
- 総合判断:上記の情報を総合的に評価し、接種の可否を判断します。
接種不適当者と判断された場合でも、多くは一時的な状態であり、回復後や状況の変化に応じて接種が可能となることがあります。
そのため、定期的に医師に相談し、接種の機会を逃さないよう心がけることが重要です。
同時接種の可能性と注意点
麻疹ワクチンは、他のワクチンと同時に接種できる場合があります。同時接種には、複数回の医療機関訪問を減らし、接種スケジュールを効率化できるメリットがあります。
ただし、同時接種には特定の条件や注意点があり、慎重に判断する必要があります。
同時接種が可能な主なワクチンの組み合わせは以下の通りです。
- MRワクチン(麻疹・風疹混合ワクチン)とおたふくかぜワクチン
- MRワクチンと水痘ワクチン
- MRワクチンとB型肝炎ワクチン
これらの組み合わせは、免疫原性や安全性が確認されています。ただし、同時接種の判断は個々の状況に応じて医師が行います。
同時接種の利点と注意点を以下の表にまとめました。
| 利点 | 注意点 |
|---|---|
| 接種回数の削減 | 副反応の判別が難しくなる可能性 |
| スケジュールの効率化 | 接種部位の考慮が必要 |
| 免疫獲得の迅速化 | 個々の状況に応じた判断が必要 |
同時接種を行う際の主な注意点は以下の通りです。
- 接種部位:それぞれのワクチンは、別々の部位に接種する必要があります。
- 副反応の観察:複数のワクチンを接種した場合、どのワクチンによる副反応かを判別するのが難しくなる場合があります。
- 個別の状況:アレルギー歴や過去の副反応の有無など、個々の状況に応じて同時接種の可否を判断します。
同時接種を検討する際のチェックポイントは以下の通りです。
- 各ワクチンの接種間隔の確認
- 過去の予防接種歴の確認
- 現在の健康状態の評価
- 同時接種するワクチンの組み合わせの確認
同時接種は多くの場合安全に行えますが、以下のような場合は避けるべきでしょう。
- 過去にいずれかのワクチンで重篤な副反応があった場合
- 現在の健康状態が良くない場合
- 保護者が同時接種に不安を感じている場合
同時接種を行う場合、医療機関では以下のような対応を行います。
- 十分な説明と同意の取得
- 各ワクチンの接種部位の明確な区別
- 接種後の観察時間の延長(通常より長めに設定)
- 詳細な接種記録の作成と保護者への説明
同時接種は、個々の状況や医師の判断に基づいて慎重に行われるべきです。接種スケジュールの効率化と安全性の確保のバランスを取ることが重要となります。
以上

- 参考にした論文