近年、パソコンやスマートフォンの普及により、目を酷使する場面が増えました。視力が低下したかもしれないと感じつつも、忙しさから検査を後回しにしている方は少なくありません。
この記事では、視力検査の基本情報や検査の種類、視力が低下する原因から、子どもの視力検査、そしてどのタイミングでクリニックを受診すればよいかなど、幅広く解説します。
受診するかどうか迷っている方に向けて、視力検査の流れやメリットをわかりやすくまとめましたので、判断材料にしていただけると幸いです。

視力検査の基礎知識
視力は人間の五感の中でも非常に大切な要素であり、日常生活のあらゆるシーンで深く関わっています。
ここでは視力の定義や測定単位など、視力検査にまつわる土台となる情報をお伝えします。正しい知識を身につけると、検査を受ける際に疑問点が減り、結果をより把握しやすくなります。
視力とは何か
視力とは、ある一定の距離からどれだけ小さな物体や文字を認識できるかを示す指標です。多くの方が「1.0」という数字を理想的な数値として聞いたことがあるかもしれません。
しかし、人によっては1.2や1.5の視力を持つこともあれば、0.7や0.5で日常に支障がない方もいます。視力の感じ方は個人差があるため、単純に「いくつなら安全」と言い切ることは難しいです。
視力は、次のような要素に左右されます。
- 角膜や水晶体の状態
- 網膜の健康状態
- 外的環境(明るさ、コントラスト)
- 個人の適応能力
これらがうまく噛み合えば、はっきりとした視野を得られます。一方、ひとつでも問題があると視力の低下を引き起こします。
ここで、視力について基本的な比較を示します。
| 視力数値 | 意味 | 例 |
|---|---|---|
| 1.2〜1.5 | 遠くの看板なども比較的はっきり認識できる | スポーツや運転などに有利 |
| 1.0 | 一般的な基準値 | 日常生活において不自由しにくい |
| 0.7〜0.9 | わずかに見えづらい場合がある | 車の運転免許は取得可能だが要注意 |
| 0.3〜0.6 | 文字や細かい作業が苦手になる | メガネやコンタクト装用を検討する |
| 0.2以下 | 日常生活にも不便さを感じる | 生活習慣の改善や専門家のサポートが重要 |
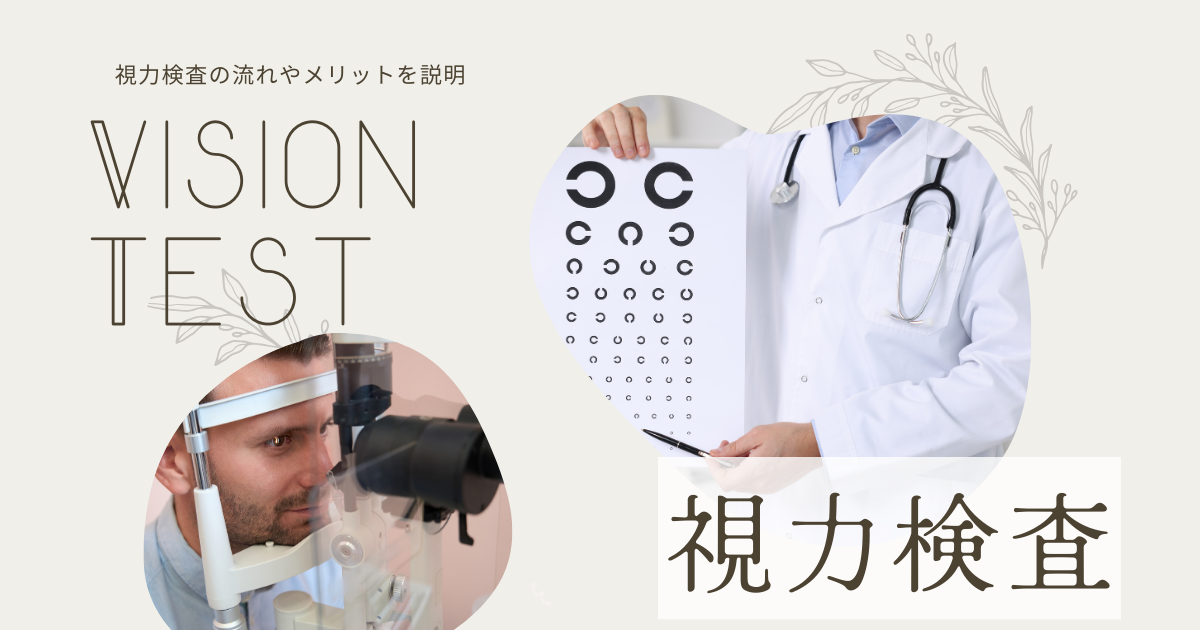
所見:「最小検出可能な点や最も細かい詳細を識別するためには、優れた光学系と適切に配置された視覚受容器が必要であり、視力はこれらのいずれかによって制限される。視対象は眼球の後部に投影され、点光源の場合、眼の光学的歪みにより網膜上に点広がり関数(point spread function)として分布する。」
視力単位と測り方
視力はおもに「スネル式」という指標を用いて計測します。日本で一般的に使われているのはランドルト環を用いる方法で、環の切れ目が上下左右のどの方向にあるかを回答する仕組みです。
英語圏ではアルファベット表記のチャートやイラストを使う場合もあります。
視力を測るときは、以下の点に注意が必要です。
- なるべく疲れていない状態で測定する
- 目薬などを使用している場合は検査前に伝える
- 正しく矯正できるよう、メガネやコンタクトを使用中なら持参する
検査環境(光の量や距離など)が変わると測定結果も変わりやすいので、できるだけ同じ条件で検査を受けると信頼性が増します。
続いて、視力検査における代表的な測定方法をまとめました。
| 測定方法 | 特徴 | メリット |
|---|---|---|
| ランドルト環 | 切れ目の方向を答える | 慣れやすく、国内で広く普及している |
| スネル式チャート | アルファベットや記号でサイズを変化させる | 国際的に用いられ、測定結果を比較しやすい |
| ETDRSチャート | 視力研究などでも利用されるサイズ変化方式 | データが数値化しやすく精度が高い |
| ピンホールテスト | 小さな穴を通して見る検査 | レンズによる矯正効果を簡単に推定できる |
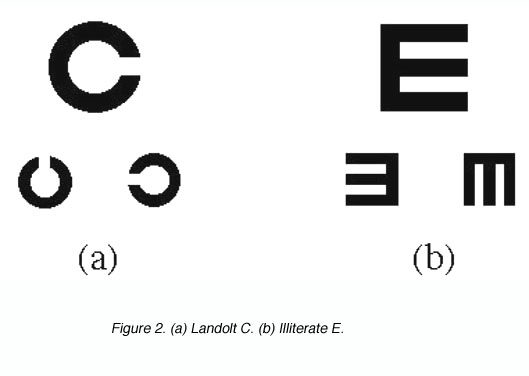
所見:「ランドルト環(Landolt C)および識字不能者向けEチャート(Illiterate E)は、視力測定における他の検査方法である。本検査では、被験者が環の切れ目の位置を識別することが求められる。」
視力と年齢の関係
年齢とともに視力は変化しやすいです。小児期は視覚機能がまだ発達途中であり、思春期になると急激に視力が低下するケースも見られます。
成人期に入ると、仕事や趣味での長時間のパソコン利用などが原因で視力に変化を生じることがあります。さらに加齢に伴い、老眼と呼ばれる近くが見づらくなる症状が出る場合もあります。
加齢によって視力だけでなく調節力も低下しやすいので、定期的な検査を受けると変化にいち早く気づきやすくなります。
よくある誤解と正しい理解
視力にまつわる誤解はいくつか存在します。たとえば「目を細めるのは視力が悪い証拠」「暗いところで読書すると視力が落ちる」などがよく挙げられます。実際には一時的にピント合わせが難しくなることはあっても、必ずしも恒常的な視力低下に直結しない場合もあります。
ただし、目の負担が増える行動を続けていると、疲労や視野のゆがみを生じやすくなるので、適度な休憩を取ることや睡眠不足を避けることが大切です。
ここで、視力に関する主な誤解を箇条書きにしてまとめます。
- 「目を細める = 視力低下確定」ではない
- 暗所での読書がすぐに視力を落とすわけではない
- 「視力1.0であれば絶対に快適」というわけではない
- 調節力やコントラスト感度も総合的に視覚の質を左右する

所見:「Early Treatment Diabetic Retinopathy Study(ETDRS)チャート1(左)およびチャート2(右)を示す(Precision Vision製)。」

視力検査の手順と種類
視力検査を受ける際、その手順や種類をあらかじめ知っておくと、不安を和らげるだけでなく、よりスムーズに検査に臨めます。
ここでは代表的な検査の流れと、状況に応じて活用されるいくつかの種類をご紹介します。
受診前の準備
視力検査を受ける前に、慌ただしく準備してしまうと正確な結果が得られにくくなります。できるだけリラックスした状態で受けることを心がけましょう。
十分な睡眠を取り、目が疲れていない状態での検査が望ましいです。
また、メガネやコンタクトレンズを使用している方は、普段使っているものを必ず持参してください。どのような度数でどんな補正をしているかがわかると、検査や診断がより正確になります。
ここで、受診前に意識したいポイントをリストとしてまとめます。
- 普段使用しているメガネやコンタクトを忘れずに
- 前日は十分な睡眠時間を確保
- 朝からパソコンやスマートフォンを見続けない
- コンタクト使用者は検査前に装用時間を伝える
視力検査の流れ
通常の視力検査は、以下のような流れで行います。医療機関によって多少手順に違いはありますが、概要を把握しておくと落ち着いて検査を受けやすくなります。
- 受付で問診票を記入(視力低下の有無や使用中のメガネ・コンタクトなど)
- 簡易検査機器によるオートレフラクトメーター測定(屈折状態の把握)
- 視力表を用いた裸眼視力、矯正視力の測定
- 必要に応じて追加の精密検査(例えば隅角検査や眼圧検査など)
おおまかには上記のステップで進みますが、場合によってはほかの検査を組み合わせることもあります。
検査の流れと注意点をわかりやすく表にしてみました。
| ステップ | 内容 | ポイント |
|---|---|---|
| 受付・問診 | 既往歴や現状把握を行う | 使用中のメガネやコンタクトの度数も確認する |
| オートレフラクト測定 | 目の屈折状態や乱視の有無を簡易的に測定 | 機械による自動計測なので短時間で終わる |
| 視力表を使った測定 | 裸眼および矯正視力をチェック | じっくり焦らず答えることが大切 |
| 必要に応じた追加検査 | 眼圧や眼底の異常を調べる | 総合的な診断が必要なケースで実施する |
代表的な検査方法
基本の視力検査に加えて、目的によっていろいろな検査方法を組み合わせる場合があります。
たとえば、ドライアイが疑われる場合は涙液分泌量をチェックする検査、緑内障が疑われる場合は視野検査なども行うことがあります。
- オートレフラクトメーター:機器をのぞいてピント合わせを自動測定する
- アムスラーチャート:中心部のゆがみをチェック
- 眼圧検査:緑内障などを発見しやすくする
- 視野検査:視界に欠けや異常がないかを調べる
これらの検査を受けることで、総合的に目の健康状態を把握できるため、必要なケアにつなげやすくなります。
近視・遠視・乱視・老眼の検査
視力の低下には、近視や遠視、乱視、老眼などさまざまな種類があります。医師や検査技師はオートレフラクトメーターや度数調整レンズを用いながら、どの程度の屈折異常があるかを判定します。
視力表の読み上げと度数レンズの組み合わせで、ベストな視力矯正値を探していく流れです。
近視の場合は遠くが見づらく、遠視の場合は近くが見づらい傾向があります。乱視は物が二重に見えたり、ぼやけたりします。老眼は近い距離にピントを合わせづらくなる症状です。
以下に、屈折異常の特徴をまとめた表を示します。
| 屈折異常 | 特徴 | 傾向 |
|---|---|---|
| 近視 | 遠くが見えづらい | 若年層に増えている |
| 遠視 | 近くが見えづらい | 高齢者だけでなく若い世代にも |
| 乱視 | 物が二重、もしくはゆがんで見える | 角膜や水晶体の形状が影響 |
| 老眼 | 近くにピントを合わせにくくなる | 加齢による調節力の低下 |

視力低下の原因とリスク
視力低下は誰にでも起こり得るものですが、いろいろな原因や背景があり、放置すると生活の質が下がるだけでなく、深刻な病気に発展するリスクもあります。
ここでは視力低下を招く主な要因と、そのリスクについて詳しく見ていきます。
生活習慣による影響
長時間のパソコン作業やスマートフォンの利用によって、目を酷使する状況が続くと視力低下を引き起こしやすいです。
とくにブルーライトを含む強い光を至近距離で長時間見続けることは、目の疲労感やドライアイの悪化につながります。食生活の乱れや睡眠不足も、視力に悪影響を及ぼします。
生活習慣が視力に与える影響として、次のような点がよく知られています。
- パソコンやスマホを1日数時間以上使い続ける
- 栄養バランスに偏りがある食事
- 睡眠不足で目の疲れが蓄積
- 喫煙や過度な飲酒による血行不良
疾患による影響
緑内障や白内障、糖尿病網膜症などの病気が原因で視力が低下する場合があります。たとえば緑内障は、視神経に障害が生じることで視野が狭くなり、気づかないうちに見え方に偏りが生じます。
白内障では水晶体が濁ってしまい、かすんだような視野になります。
疾患による視力低下は早期発見・早期治療が大切です。そのためにも、定期的な検査や健康診断を受けておくと安心です。
下記に、主な目の疾患と症状を箇条書きで示します。
- 緑内障:視野が狭くなる、初期は自覚症状が少ない
- 白内障:視界がかすむ、光がまぶしく感じる
- 糖尿病網膜症:目の奥の血管がダメージを受ける、出血や網膜剥離につながる
- 加齢黄斑変性:中心視野が歪む、物がゆがんで見える
遺伝的要素
視力低下には遺伝が関与していることもあります。両親が近視や遠視の場合は、子どもも屈折異常を生じやすい傾向があるといわれています。
ただし、必ず遺伝するわけではなく、日常の目の使い方や環境要因が重なることで視力低下が進む場合が多いです。
遺伝的な要素を気にする方は、幼少期からの定期的な検査が重要です。少しでも早期発見できれば、視力ケアや治療を始めるきっかけになります。
眼精疲労と慢性化リスク
スマートフォンやパソコンを長時間使用していると、近くを見る時間が極端に増えるため、ピント合わせの筋肉(毛様体筋)が緊張しやすくなります。
これが眼精疲労を招く大きな要因です。さらにこの状態が慢性化すると、一時的な視力低下だけでなく頭痛や肩こり、集中力の欠如といった全身への影響も出る場合があります。
眼精疲労を和らげるには、1時間に数分ほど遠くを眺める習慣をつけたり、蒸しタオルなどで目を温めたりすることが効果的です。
ここで、視力低下を進行させやすいリスク要因を表にまとめます。
| リスク要因 | 主な影響 | 対処法 |
|---|---|---|
| 長時間の近業 | 眼精疲労、ピント調節機能の酷使 | 休憩をこまめに取り遠くを見て目を休める |
| 睡眠不足 | 回復力の低下、ドライアイの悪化 | 十分な睡眠を確保 |
| ブルーライト | 目の疲れやすさや網膜への影響 | ブルーライトカットメガネを利用する |
| 栄養バランスの偏り | 目の健康に必要なビタミンやミネラル不足 | サプリや食事での栄養補給を検討 |

視力検査を受ける時のポイント
いざ視力検査を受けるとき、少しの工夫で検査結果の精度を高めたり、不安を軽減したりできることがあります。ここでは視力検査を受ける際の具体的なポイントをご紹介します。
正しい姿勢とリラックス
視力検査は目の機能を計るものですが、身体の姿勢も結果に影響します。背筋を伸ばし、首をまっすぐに保ち、呼吸はゆっくりと行うことを心がけましょう。
緊張しすぎると瞳孔が縮まり、うまくピントが合わなくなるケースもあります。
また、リラックスした状態で検査を受けると、主観的なストレスも軽減できます。深呼吸をしてから視力表を見つめるだけでもピント合わせがしやすくなることがあります。
検査時のコミュニケーション
視力検査は受け身になりがちですが、わからないことや不安なことがあれば、遠慮せずに質問することをおすすめします。医師や検査技師は質問に答えることで、より正確な検査結果を引き出せる可能性があります。
たとえば、「このアルファベットがかすんで見える」と伝えれば、度数調整や別の検査を提案してもらいやすいです。
ここで、医師や検査技師に伝えると良いポイントをリストとしてまとめます。
- どのタイミングで視界がぼやけるか
- まぶしさを感じるかどうか
- 目の奥に痛みがあるか
- 裸眼とメガネ装用時の差がどれほどあるか
遠近両用や度数が違うメガネの持参
すでにメガネやコンタクトレンズを使用している人の中には、複数の度数を持ち分けているケースもあります。たとえば、パソコン用のメガネと外出用のメガネでは度数が違うこともあります。
その場合は全て持参して検査を受けると、場面ごとの見え方を比較しやすくなります。
コンタクトレンズも同様で、度数違いやワンデー・2ウィークなど複数の種類を試している人は、それらを全て伝えるとよいです。
以下に、メガネやコンタクトを複数使うメリットを示した表を挿入します。
| 種類 | メリット | 留意点 |
|---|---|---|
| パソコン用メガネ | 近距離の作業に合わせた度数で疲労感を軽減しやすい | 長時間の使用が前提なので度数設定が重要 |
| 外出用メガネ | 遠くを見る機会に合わせた度数で運転や看板の視認を助ける | 室内で使うと近くが見えにくくなる場合も |
| 遠近両用メガネ | 一枚で遠方と近方をある程度カバーできる | 慣れるまで装用感に違和感を覚える場合あり |
| コンタクトレンズ各種 | スポーツなどでフレームが邪魔にならない | ドライアイやケア方法に注意 |
視力検査のタイミング
視力検査のタイミングは、仕事の合間や学校の健康診断だけではありません。ちょっとした見えづらさや疲れ目を感じた段階で受診することが大切です。
また、視力低下を放置すると仕事や学業のパフォーマンスにも影響が出ます。
加えて、定期的に視力検査を受けるメリットとして、潜在的な疾患をいち早く発見できる点が挙げられます。
特に40代以降は老眼の症状が出始めることが多いため、意識して定期検査を受けることをおすすめします。

子どもと視力検査
子どもの視力は成長とともに大きく変化し、学習面やスポーツ、日々の生活に直結します。
しかし、大人以上に主観的な自覚症状を言葉で伝えづらい面もあるため、保護者が意識して定期検査の機会をつくる必要があります。ここでは子どもの視力検査について詳しく解説します。
子どもの視力の発達
幼児期から小学校低学年にかけては、視覚機能が発達する大事な時期です。この時期に斜視や弱視などがあると、視力に影響が出ることがあります。
視力発達は8〜10歳くらいまでに大きく進み、その後は成長とともに変化はしますが、基本的な視力の土台はこの時期に形成されます。
このため、保育園や幼稚園の健診だけでなく、気になることがあれば早めに眼科を受診し、専門的な検査を受けると安心です。
子どもの検査方法の特徴
子どもの視力検査では、ランドルト環の代わりにイラストやアルファベットを使ったチャートを利用することもあります。大人が使用する検査表をそのまま使うと、文字や記号の認識に戸惑う場合があるからです。
また、検査時間が長いと集中力が途切れやすいので、テンポよく進める工夫も大切です。
子ども向けの視力検査におけるポイントをリストにまとめます。
- 興味を引くためにカラフルなイラストを使う
- 検査時間は短めに設定
- 保護者がそばで声かけをする
- 無理に回答を急がせない
学校での視力検査
学校では年に1回程度、健康診断の一環として視力検査を実施します。ただし、学校での検査は限られた時間と環境で行うため、正確性に限界がある場合もあります。
検査結果で「要観察」や「要受診」となった場合は、早めに眼科やクリニックに連れて行き、詳細な検査を受けることが望ましいです。
とくに小学校高学年から中学生にかけては、近視が急激に進行しやすい時期です。定期的に度数を見直してあげると、視力低下に早めに対応できます。
以下の表に、学校検査と専門機関検査の違いをまとめます。
| 検査場所 | 長所 | 短所 |
|---|---|---|
| 学校 | 大勢が一斉に受けられる、定期的な機会がある | 時間が限られるため検査が簡易的になる |
| 専門機関 | 個別に時間をかけて詳しく検査ができる | 受診のタイミングを自分で判断する必要がある |
子どもの視力トラブルを防ぐ工夫
子どもが視力トラブルを抱えると、学習意欲や運動能力に影響が出る場合があります。まずは日常生活での目の使い方を見直し、家族全員で生活習慣の改善に取り組むことが大切です。
スマートフォンやタブレットの使用時間をルール化したり、宿題の合間に休憩を取るなど、小さな配慮が大きな差につながります。
子どものうちから正しい視力検査と適切なケアを知ることで、将来にわたってより健康的な視力を維持する助けとなるでしょう。

クリニック受診の必要性とフォローアップ
ここまで視力検査の基本や手順、子どもの視力に関する話題まで幅広く紹介してきました。
最後に、クリニックを受診すべきタイミングやその後のフォローアップについてまとめます。少しでも視力に違和感を覚えたら、早めに専門家の意見を聞くことが重要です。
こんな症状があるときは要注意
視力低下のサインは人によってさまざまですが、以下の症状が続くようならクリニックへの受診を検討してください。
- 遠くの文字が急に見えづらくなった
- 目を細めないと物がはっきり見えない
- 光を強く感じたり、まぶしさを感じたりする
- パソコンやスマホ使用後に頭痛や肩こりがひどくなる
該当する項目がある場合は、視力検査だけでなく追加の眼科検査を併用して原因を追求すると、より効果的な治療やケアにつなげられます。
受診後のフォローアップ
視力検査の結果によっては、メガネやコンタクトレンズによる矯正だけでなく、目のトレーニングや生活習慣の見直しが必要になることがあります。
たとえば、ドライアイが悪化している場合には点眼薬の使用やパソコン画面に保湿器を設置するなどの対策が求められます。
フォローアップを怠ると、せっかく眼科で対処法をアドバイスされても効果が半減してしまいます。決められた診察スケジュールや検査間隔を守り、定期的に状態を確認していきましょう。
ここで、受診後の主なフォローアップ内容を表にまとめます。
| フォローアップ内容 | 具体例 | メリット |
|---|---|---|
| メガネ・コンタクトの度数調整 | 定期的に度数を見直す、使用感をフィードバック | ベストな視力を保ち、不快感を軽減する |
| 生活習慣の改善 | スマホ・PC使用時間の制限、栄養バランスの見直し | 目の疲労やトラブルを予防しやすい |
| 目のトレーニング | ピント合わせの練習、温罨法など | 眼精疲労の軽減、調節力の維持に役立つ |
| 定期的な受診 | 数カ月〜半年ごとに視力検査や眼科検診を受ける | 重篤化を防ぎ、早期対処が可能になる |
健康診断や人間ドックとの併用
会社の健康診断や自治体の検診、人間ドックでも視力検査が含まれることが多いです。これらの機会を上手に活用し、結果に少しでも異常があった場合は、専門の眼科クリニックを受診すると効率的です。
視力以外にも眼圧や血液検査の結果など、総合的に健康状態を把握することで、目の不調の背景にある全身の疾患を早期に発見できるかもしれません。
継続的なケアの大切さ
視力は一度低下すると、自然に回復することはあまり多くありません。だからといって悲観せず、正しいケアや矯正方法、生活習慣の改善に取り組めば、視力の安定や進行予防が期待できます。
とくにパソコンやスマホを頻繁に使う現代社会では、定期的な視力チェックが非常に重要です。
ここで、日常生活で気をつけたい目のケアポイントを箇条書きにしてみます。
- 1時間に1回程度、遠くを眺める
- 目薬を使う場合は用法を守る
- ディスプレイの高さや明るさを見直す
- タバコやアルコールの量を控える
コツコツと継続することで、視力の低下を予防しやすくなります。大切なのは、自分の視力の現状を知り、適切な対策を講じることです。

日本における視力検査の費用
1. 保険診療での価格と自己負担額
日本では視力検査を含む眼科診療の多くが健康保険の適用範囲内となっています。
健康保険を利用する場合、医療費の公定価格(診療報酬点数に基づく定額)が設定され、患者は原則としてその3割(一般の現役世代の場合)を自己負担します。
【基本検査一式の例】
- 眼科初診時に行われる基本的な検査一式(視力検査、屈折検査、眼圧測定、眼底検査など)の公定価格は約6,000~9,000円程度。
- 3割負担の場合、患者は約1,800~2,700円前後を支払います。
- ある眼科クリニックの例では、初診で視力・眼圧・眼底検査などを行った場合、患者負担額(3割)が約2,340円となっています。
- 6歳未満の小児や70歳以上の高齢者は負担割合が2割または1割に軽減され、自己負担額はさらに低くなります。
- 健康保険証を持たない外国人旅行者や自費診療扱いの場合は、公定価格の100%(例:7,810円程度)を全額自己負担となります。
| 項目 | 公定価格(目安) | 患者自己負担額(3割の場合) | 備考 |
|---|---|---|---|
| 眼科初診時 基本検査一式 | 約6,000~9,000円 | 約1,800~2,700円 | 視力検査、屈折検査、眼圧測定、眼底検査等を含む |
| 眼科初診時例 (1クリニック例) | – | 約2,340円 | 初診料+各検査の点数合算額の30% |
| 保険未提示 (外国人・自費扱い) | 約6,000~9,000円 | 全額自己負担(例:約7,810円程度) | 健康保険証を提示しない場合 |
2. 自費診療での価格(自由診療の場合)
健康保険が適用されないケースや、眼科ではなく眼鏡店などで視力測定のみ行う場合は、視力検査料が請求されないこともあります。
一方、医療機関で保険を使わず自由診療で視力検査等を行う場合、費用は各施設が独自に定めるため、診療報酬点数に基づいた価格が設定されることが多いです。
【例】
- ある眼科クリニックでは、裸眼・矯正視力検査が690円(税抜)で、屈折検査も690円と明示されている。
- 医師による結果評価・説明を希望する場合は、別途判断料1,000円が加算されることがあります。
- 眼科ドック(自費の包括的眼科健診)では、検査項目数に応じた総額が設定され、簡易なものなら数千円、網羅的な検査パッケージでは1~2万円程度になることもあります。
| 項目 | 料金(目安) | 備考 |
|---|---|---|
| 視力検査のみ(眼科以外/眼鏡店) | 無料~数百円 | 眼鏡購入客向けに無料提供されるケースが多い |
| 医療機関での自費視力検査 | 約700円前後(70点相当) | 例:裸眼・矯正視力検査 690円(税抜) |
| 屈折検査 | 約690円(税抜) | ※同程度の料金設定例 |
| 医師による評価・説明追加 | 約1,000円 | 別途判断料として加算されることがある |
| 包括的眼科ドック(自費検診基本セット) | 約2,200円~数千円 | 内容により1~2万円程度のパッケージも存在 |
| 東京都内プライベート検眼所 | 約3,000~6,000円 | 包括的な視力検査が受けられる |
3. 追加検査が必要な場合の費用(特殊検査・眼底検査・OCT等)
視力検査の結果や症状に応じて、詳細な眼科検査が追加で必要となる場合があります。
こうした特殊検査の費用は、保険診療下ではあらかじめ診療報酬点数が定められています。
- 眼底検査(散瞳検査含む)
眼底(網膜)を観察または撮影する検査は、片眼ごとの公定点数がおおむね115点前後(両眼で230点)となり、3割負担なら数百円程度の自己負担です。
例:両眼の眼底写真撮影は点数116点で、自費なら1,160円、保険3割なら約350円の負担となります。 - 視野検査
緑内障の診断に必要な静的量的視野検査(ハンフリー視野計など)は、片眼につき300点で、3割負担の場合は900円前後です。
自費の場合は、片眼で約2,900円、両眼で約5,800円程度となる設定例もあります。 - 光干渉断層計(OCT)検査
黄斑や視神経乳頭の断層像を撮影する検査は、片眼あたりおおむね200点と設定され、3割負担で片眼600円、両眼で約1,200円の自己負担となります。
自費の場合、あるクリニックでは両眼で2,000円(税抜)と設定されています。 - 精密眼圧検査
ゴールドマン型など、精密な眼圧測定を行う場合は82点で、3割負担なら80円ほど。
自費では820円程度となります。 - 屈折検査・調節機能検査
近視や遠視の度数を測る検査(オートレフ等)は約69点程度とされ、調節ラグ検査など特殊な検査が加わる場合は若干加算されますが、大きな負担にはなりません。
これらの追加検査の費用は、医師の判断で組み合わせられます。
たとえば、緑内障が疑われ、視野検査とOCTを追加実施した場合、初診の基礎検査料に視野検査(両眼約580点)とOCT(両眼約400点)が加算され、合計で約1,000点弱となり、3割負担なら約3,000円弱が追加されるイメージです。
実際のクリニック例では、初診時の3割負担で「視野検査+OCT込みの緑内障精査」が約4,500円の負担(総額15,000円相当)となったケースもあります。
| 検査項目 | 公定点数・料金例 | 自己負担額(3割負担の場合) | 備考 |
|---|---|---|---|
| 眼底検査(散瞳検査・眼底写真撮影) | 片眼:115点 (両眼230点) | 両眼で数百円程度 | 例:両眼116点なら全額約1,160円、3割負担で約350円程度 |
| 視野検査 | 片眼:300点 | 約900円(片眼) | 自費設定例では片眼約2,900円、両眼で約5,800円の場合もあり |
| OCT検査 | 片眼200点 | 約600円(片眼)、両眼で約1,200円 | 自費例:両眼で約2,000円(税抜)とする施設もあり |
| 精密眼圧検査 | 82点 | 約80円 | 自費の場合は約820円程度 |
| 屈折検査・調節機能検査 | 69点程度 | 低額(大きな負担にはならない) | ※各検査の点数が低いため、単独では費用負担は軽微 |
| 緑内障精査(例:視野検査+OCT) | 合計約1,000点弱 | 約3,000~4,500円 | 例:初診時に追加し、総額15,000円相当の場合、3割負担で約4,500円となるケースあり |
総じて、日本の保険診療下では視力検査自体の費用は比較的安価で、初診料や基本検査を含めても数千円程度の自己負担で受けられるのが一般的です。
一方、健康保険が適用されない場合は、公定価格の全額(100%)を支払う必要があり、上記の例では約7,810円程度が全額自己負担となります。
また、追加の専門検査(眼底検査、視野検査、OCT、精密眼圧検査など)も保険適用であれば自己負担は低く抑えられており、必要に応じて医師と相談しながら適切な検査を追加することが大切です。
以上