たばこを長く吸っていると、いつの間にか息苦しさや息切れを感じることがあります。
これらの症状は「歳のせい」や「運動不足」と考えがちですが、実はCOPD(慢性閉塞性肺疾患)の前触れである可能性もあります。
この記事では喫煙とCOPDの深い関係、そして息苦しさや息切れが起きる原因と対策をわかりやすく説明します。少しでも思い当たる方は、予防や改善のための行動を考えてみてください。

喫煙者と息苦しさ・息切れの関係
息苦しさや息切れを感じるようになると日常生活での活動量が自然と減りがちです。
喫煙を続けると呼吸機能が低下しやすいため、体を動かすたびに息が上がるようになってしまうケースが多く見られます。
このような症状が見られたときには早めに原因を見極めることが重要です。
たばこによる呼吸器への影響
たばこの煙には複数の有害物質が含まれています。ニコチンやタール、一酸化炭素などが代表的です。
これらの物質が呼吸器に次のような影響を与えます。
- 気管や気道に炎症を起こす
- 肺胞の組織が壊れやすくなる
- 痰の分泌が増え、排出しにくくなる
これらの状態が続くと、自然な呼吸がしづらくなり、息が切れやすくなります。
呼吸機能低下による生活への支障
呼吸機能が下がると、ちょっとした運動でも酸素の取り込みが不十分になります。
その結果、体を動かすのが億劫になり、活動量が落ちる悪循環に陥りやすいです。
特に階段の昇り降りや荷物を持って歩くなどの日常的な動作の際に息切れのしやすさを感じる方が多くなります。
COPDの兆候は見逃されやすい
喫煙者の方が感じる息苦しさは加齢や疲労などのせいにされることが少なくありません。
しかし、実際にはCOPDの初期症状である可能性もあります。
COPDは進行性の疾患で、放置すると症状が悪化して日常生活に大きな負担をかけます。早期発見と対策が大切です。
受診のきっかけになる症状
体調不良の兆候があっても、「たばこが原因だろう」「そのうち良くなるだろう」と軽視しがちです。
以下のような症状が続くときは、できるだけ早く呼吸器内科の受診を検討してください。
- 朝方に強い咳が出る
- 少し動いただけで動悸や息切れが起こる
- 長引く痰、色が濃いまたは血が混ざる
- 体がだるく食欲が落ちる
たばこと息苦しさのイメージ比較表
| 項目 | 喫煙経験なし | 喫煙者 |
|---|---|---|
| 日常生活での息切れ | 階段の昇り降りで軽い疲労を感じる程度 | 軽い運動でも息が切れやすい |
| 咳の頻度 | ほとんど出ないか季節性のもの | 朝方や就寝前に咳が出やすい |
| 痰の状態 | 透明か少量 | 粘性が高く、量も多め |
| 全身の疲労度 | 休息で回復しやすい | 慢性的な疲れを感じる |

COPDとは
たばこを長期間吸い続ける方にとっては無視できない疾患の1つがCOPDです。
慢性的に呼吸がしづらくなるだけでなく、全身的な合併症リスクも高まります。
まずはCOPDがどんな病気なのかを知っておく必要があります。
COPDの定義と特徴
COPDとはChronic Obstructive Pulmonary Diseaseの略称で、日本語では「慢性閉塞性肺疾患」と呼ばれます。
主に以下のような特徴があります。
- 気管支や肺胞の慢性的な炎症・損傷
- 呼吸がしづらくなる(閉塞性障害)
- 進行すると酸素吸入が必要になる場合もある
最初は軽い咳や息切れで気づかれることが多いですが、気づいたときには呼吸機能が大きく低下していることも珍しくありません。
なぜ喫煙でCOPDが進行しやすいのか
COPDは主に喫煙が原因で起こります。たばこに含まれる有害物質が気道や肺の組織を破壊し、慢性的な炎症を引き起こすからです。
特に長年の喫煙歴がある方ほど発症リスクが高まりやすいです。
COPDに影響する主な因子
| 因子 | 内容 |
|---|---|
| 喫煙の本数 | 多ければ多いほどリスクが上昇 |
| 喫煙期間 | 長く吸うほど肺に蓄積するダメージが大きい |
| 受動喫煙 | 家族や職場の煙を吸うことで症状が悪化しやすい |
| 呼吸器系の遺伝的要因 | 家族にCOPDや気管支喘息の人がいる場合リスクが高まる |
初期段階の症状
COPDの初期段階では咳や痰の増加、息切れなどの症状が出始めます。ただし、風邪や気管支炎などと区別がつきにくく、軽視されることが多いです。
「ちょっと体調が悪いから…」で済ませず、長引く場合は注意が必要です。
重症化した場合のリスク
症状が進行すると慢性的な呼吸困難に加えて以下のようなリスクが高まります。
- 酸素不足による心不全
- 免疫力の低下による感染症(肺炎など)
- 日常生活の活動制限による筋力低下
早期に気づけば治療や対策の選択肢が豊富になりますが、見過ごすと生活の質が大きく損なわれる恐れがあります。

たばこを吸う人が感じる息苦しさの原因
喫煙者の方が感じやすい息苦しさは、単に「たばこが体に悪いから」というだけではなく、具体的な仕組みがあります。
たばこの有害物質が体の中でどのように作用して息苦しさを生むのかを理解しておくと、禁煙や治療への意識が高まりやすいです。
気管支へのダメージ
たばこに含まれる化学物質によって気管支が炎症を起こし、気管支の内径が狭くなります。
炎症によって粘膜がはれたり、痰が増えたりするため、空気の通り道がスムーズに機能しません。結果として息苦しさや咳が起きやすくなります。
気道の炎症と粘膜の変化
繰り返し喫煙を続けると気道の粘膜に慢性的な炎症が生じ、粘液を分泌する細胞が増加していきます。そのため痰の量が増え、気道の内壁を塞ぎがちになります。
また、炎症が長引くと粘膜が硬くなってしまい、柔軟性が失われやすいです。
気道の変化と症状の対比表
| 変化の内容 | 主な症状 |
|---|---|
| 粘膜の炎症 | しつこい咳、気管の違和感 |
| 粘液の増加 | 痰が出やすく切れにくい |
| 組織の硬化 | 息切れ、呼吸が浅くなる |
肺胞の破壊と弾力の低下
COPDの特徴として肺胞が壊れ、弾力を失うことが挙げられます。
肺胞は酸素と二酸化炭素を交換する部位なので、ここが破壊されると効率よく酸素を取り込めなくなります。
結果として、少し動いただけでも息が上がりやすくなり、長時間の活動が難しくなります。
慢性気道閉塞による呼吸困難
気管支や肺胞にダメージが蓄積すると慢性的な気道閉塞が起こります。
これがCOPDの大きな特徴で、呼吸の入り口から出口までが常に狭い状態です。しかも、一度閉塞が進むと元に戻すのは容易ではありません。
喫煙者の息苦しさや息切れは、こうした慢性的な閉塞状態が原因になっていることが多いです。

息苦しさや息切れを起こす具体的なシーン
「そんなに動いていないのに、なぜ息が切れるのか?」と疑問に感じる方もいるでしょう。
喫煙によって肺や気管支が傷んでいると、ちょっとした動作でも呼吸が追いつかなくなります。
具体的にどのような場面で息苦しさが顕著になるのかを知っておくと、早めの受診のきっかけになります。
階段の昇り降り
健康な方なら一気に駆け上がることもできる階段ですが、喫煙者でCOPDが疑われる方の場合は数段上がっただけで息が上がります。
階段の昇り降り時の強い息切れは呼吸器疾患を疑うサインの1つです。
階段利用時の息切れの原因を整理した表
| 要因 | 具体例 |
|---|---|
| 酸素供給量の不足 | 気道が狭くなり酸素を十分に取り込めない |
| 肺活量の低下 | 肺胞の破壊や弾力低下で酸素交換能力が落ちる |
| 心肺機能の低下 | 喫煙による血管ダメージで心臓の負担が増える |
| 体力の低下 | 息苦しさを避けるために日常的に運動不足になる |
軽い運動や散歩
ウォーキングやジョギングなどの軽い運動でも息が上がってしまい、「もう少し体を鍛えないと」と思う方は多いかもしれません。
しかし、喫煙歴が長い場合は運動不足よりもたばこによる肺機能の低下が大きな要因になっている可能性があります。
ストレスや緊張時
ストレスや緊張を感じると交感神経が活発になり心拍数が上がります。
普段以上に酸素を必要とするため、気管支が傷んでいると呼吸が追いつかなくなります。
息苦しさを感じたり深呼吸がうまくできないときにはCOPDの有無を視野に入れることが大切です。
就寝時や夜間の咳
COPDが進むと寝ている間の呼吸も乱れがちです。就寝時に咳が出る場合は気道内にたまった痰や炎症が関係していることがあります。
寝不足の原因にもなり、日中の倦怠感や集中力の低下に悩まされることが多いです。

受診を検討すべきサイン
「病院に行くほどではない」と思い込まず、早めに医師の診察を受けると安心です。
特に喫煙者の方が以下のような症状を感じた場合はCOPDを含めた呼吸器疾患の可能性を考え、受診することをおすすめします。
息切れが長引く場合
風邪や一時的な疲労による息切れは数日~1週間ほどで回復することが多いです。
しかし2週間以上にわたって改善が見られない場合は慢性的な呼吸器トラブルが隠れているかもしれません。
痰の量や色が変わる場合
喫煙者の痰はもともとやや濃い色を帯びやすいですが、急に量が増えたり、黄緑色や赤色(血混じり)になったりする場合は注意が必要です。
気道や肺に強い炎症や感染症が起きている可能性があります。
痰の性状と考えられる原因
| 痰の状態 | 考えられる原因 |
|---|---|
| 透明~白色 | 喫煙による軽度の気道炎症 |
| 黄緑色 | 細菌感染による気管支炎や肺炎 |
| 血が混じる | 肺がんや肺結核、重度の炎症 |
慢性の咳や喉の違和感
「朝起きると咳が止まらない」「喉がイガイガして夜中に目が覚める」といった状態が続くときも、COPDを含む呼吸器疾患のサインの1つです。
長期間咳を放置すると気道の炎症がさらに進行する恐れがあります。
体重減少や疲労感
食欲が低下して体力が落ちてくると、さらに活動量が落ちて筋力も衰えます。
COPDの進行は全身状態にも影響を及ぼすので、「最近やせた」「いつも疲れている」といった状況には十分な注意が必要です。
- 以前より体重が5%以上減少している
- 理由なく疲労感が続いている
- 食欲が著しく落ちている
- 筋力低下を感じる
これらに当てはまる場合も早めに受診して検査を受けると安心です。

COPDの検査と診断
COPDの疑いがある場合、医師はさまざまな検査を通じて呼吸機能の状態を把握します。
呼吸器内科を受診することで適切な治療や予防策を検討できます。早期発見は進行抑制にとって重要です。
問診と聴診
最初に行うのが問診と聴診です。
医師は喫煙歴や症状の経過などを聞き、呼吸音をチェックします。
問診では主に以下の情報を確認します。
- たばこを吸っている期間や本数
- 症状がいつから始まったか
- 息切れや咳がどのタイミングで強いか
- 他の基礎疾患の有無
スパイロメトリー検査
COPDの診断で重要な検査がスパイロメトリー検査です。
口に器具をくわえて思い切り息を吐き、その量や速度を測定します。
気道の閉塞度合いや肺活量が具体的な数値で出るためCOPDの診断や重症度の判断に使われます。
スパイロメトリーで計測される主な指標
| 指標 | 意味 |
|---|---|
| FEV1 | 1秒量:1秒間に吐き出せる空気の量 |
| FVC | 努力肺活量:最大限に吸ってから吐き出せる空気の総量 |
| FEV1/FVC比 | 閉塞性障害を評価する指標 |
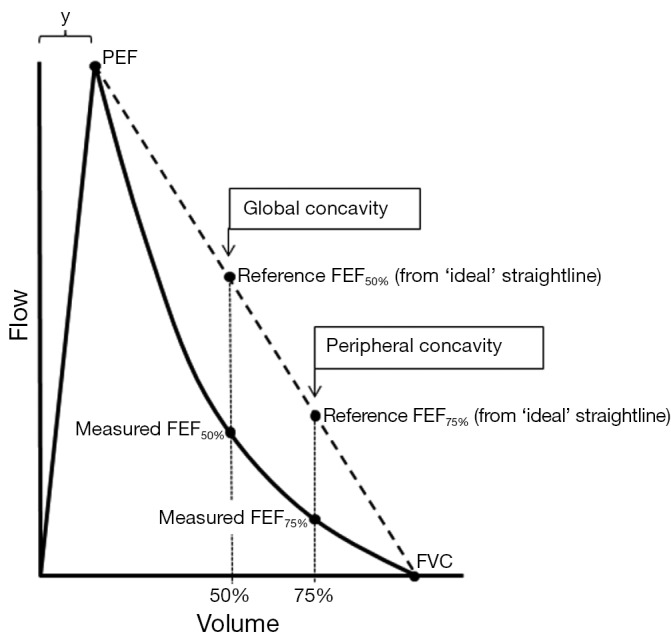
所見:「全体および末梢気道の凹面性を定量化するための変数を示す(詳細は本文参照)。FEF50%およびFEF75%は、それぞれ努力肺活量(FVC)の50%および75%を呼出した時点の最大呼出流量を示す。Reference FEF50%およびReference FEF75%は、流量-容量曲線の下降肢が直線(点線)である場合に得られる基準流量を示す。変数yはピーク呼気流量(PEF)までの容量を示し、0.6Lと仮定できる。本例において、全体の凹面性は約50単位、末梢の凹面性は約65単位であった。」
画像検査(胸部X線・CT)
胸部X線やCT検査では肺の形状や透過性の変化、肺胞の破壊状況などを評価します。
COPDは肺全体が過膨張状態になりやすく、平坦になった横隔膜や透過度の上昇などが見られることがあります。
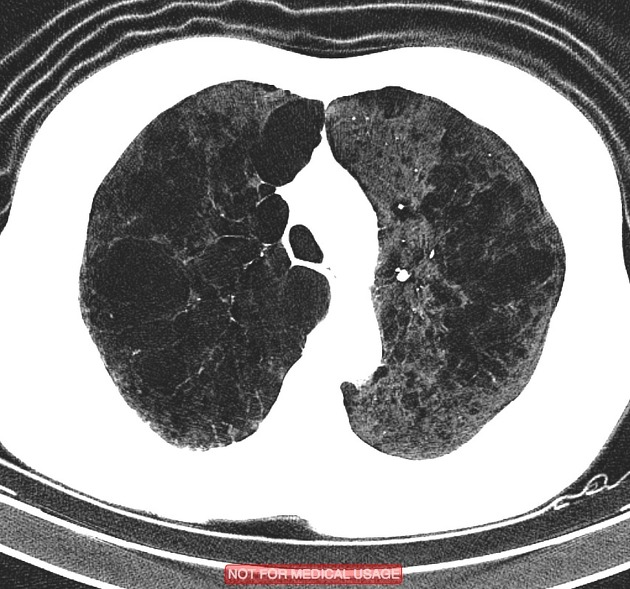
所見:「両側の上葉および下葉の上部区域に、壁が明瞭でない透過性亢進領域を認める。肺上部に中心小葉性肺気腫を明瞭に認める。また、小型の傍隔壁性肺気腫を認める。」
血液ガス分析
重症度合いが高い場合や酸素不足の疑いがある場合には血液ガス分析を行います。
動脈血から採血して酸素や二酸化炭素の濃度を測定します。
呼吸機能の悪化により血中の酸素レベルが低下しているかどうかを確認する大切な検査です。
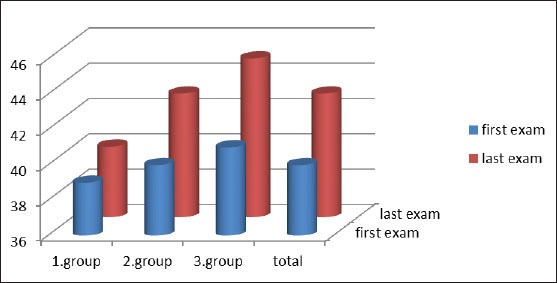
所見:「全患者において、治療後のフォローアップ期間中に動脈血酸素分圧(PaO₂)が統計的に有意に低下した(全患者、および第2・第3群でp<0.01)。第2群および第3群では、第1群と比較してPaO₂の低下が統計的に有意に大きかった(それぞれp<0.01, p<0.01)。第1群ではPaO₂の低下は統計的に有意ではなかった。」

COPDの治療と対策
COPDは進行性の病気ですが、早めに介入すれば症状の悪化を遅らせることができます。
治療や対策は多岐にわたりますが、喫煙者の場合はまず禁煙が鍵となります。
薬物療法やリハビリなどと組み合わせることで息苦しさを緩和し生活の質を保つことを目指します。
禁煙の重要性
たばこをやめることはCOPDの悪化を抑えるうえで非常に重要です。
喫煙を続けると治療の効果が半減するケースもあります。
完全に禁煙することで、これ以上の肺機能低下を防ぐことが期待できます。
- 禁煙によるメリット
- 肺の炎症が徐々に軽減される
- 痰の量が減る
- 呼吸が楽になる可能性が高い
- 心臓血管系のリスクも下がる
薬物療法の概要
COPDの薬物療法には主に気管支拡張薬やステロイド薬が使われます。
気管支拡張薬は気道を広げ、呼吸をしやすくする効果があります。ステロイド薬は気道の炎症を抑えるのに役立ちます。
医師の指示を守り、自己判断で服用を中断しないことが大切です。
治療薬の種類と特徴
| 薬の種類 | 目的 |
|---|---|
| 長時間作用型気管支拡張薬 | 1日を通して呼吸を楽にする |
| 短時間作用型気管支拡張薬 | 発作的な息苦しさが出たときに対処するため |
| 吸入ステロイド | 気道の炎症を抑え、症状の悪化を防ぐ |
| 経口ステロイド | 重度の炎症や急性増悪に対応 |
呼吸リハビリテーション
呼吸リハビリテーションでは専門家の指導のもとで正しい呼吸法や運動法を学びます。
過度な呼吸筋の疲労を避けながら運動時に効率よく酸素を取り込むためのトレーニングを行います。
定期的に行うことで日常生活の活動範囲を広げやすくなります。
生活習慣の見直し
治療薬や呼吸リハビリとあわせて生活習慣を改めることが必要です。
特に大切とされるのが以下のポイントです。
- 禁煙の徹底
- 適度な有酸素運動(ウォーキングなど)
- バランスの良い食事で体力維持
- 必要に応じた感染対策(インフルエンザワクチンなど)
体力づくりや栄養管理を意識することで症状の進行を遅らせながら生活の質を高められる可能性があります。

たばこをやめるための工夫と生活のポイント
COPDの疑いがある方はもちろん、将来的なリスクを減らすためにも禁煙は避けて通れない課題です。
一時的にやめるだけでなく、継続して禁煙する工夫が必要です。
また、たばこをやめる過程で起こる体調の変化にも対応しながら、健康な生活習慣を身につけることが望ましいです。
禁煙外来の活用
医療機関の禁煙外来では医師の指導や医薬品を活用して禁煙をサポートします。
自己流での禁煙が難しい方でも、専門の助けを借りると成功率が高まります。
- 禁煙補助薬の処方(ニコチンパッチ、内服薬など)
- 禁煙継続のカウンセリング
- 禁煙に成功した後のフォローアップ
サポートグループや家族の助け
禁煙は意志の強さだけに頼るのではなく、周囲のサポートがあれば続けやすいです。
家族や友人に協力を求め、喫煙エリアへ近づかないなどの環境整備も大事です。
場合によっては禁煙サポートグループやオンラインコミュニティに参加するのも有効です。
禁煙継続のための心構えをまとめたリスト
- 一時的な誘惑に打ち勝つための代替行動を用意する
- 毎日の成功体験を記録して自己肯定感を高める
- 喫煙のきっかけになりそうなシーンをあらかじめ回避
- 成功例を聞いてモチベーションを保つ
食事や運動の改善
禁煙を始めると味覚や嗅覚が向上するため食事がよりおいしく感じられます。体重が増えすぎないように適度な運動を取り入れましょう。
ウォーキングや軽い筋力トレーニングで心肺機能を鍛えると同時に体重管理にも役立ちます。
食生活のコツを示した表
| 項目 | ポイント |
|---|---|
| 高たんぱくの食事 | 筋肉を維持・強化して呼吸筋疲労を軽減 |
| 野菜や果物の摂取 | 抗酸化作用で炎症を抑える期待がある |
| 水分補給 | 粘膜の保護と痰を出しやすくする効果が期待できる |
| 油脂の種類に注意 | 動物性脂肪を控え、良質な植物性脂肪を摂る |
ストレスケアとリラクゼーション
禁煙を続ける中でストレスが高まると、ついたばこに手を伸ばしたくなります。
深呼吸や瞑想、入浴などでリラックスを心がけることが大切です。
ストレスマネジメントを取り入れると禁煙の継続だけでなくCOPDの症状緩和にも良い影響が期待できます。
- 就寝前に軽いストレッチをして呼吸を整える
- ウォーキングやヨガなどで気分転換
- 好きな音楽を聴く、アロマを試すなどリラックスできる習慣を増やす
禁煙と呼吸器症状に関するまとめの表
| 項目 | ポイント |
|---|---|
| 禁煙の開始直後 | ニコチン離脱症状が現れやすいが数週間で落ち着く |
| 呼吸の改善 | 胃酸の逆流など別の症状が一時的に出る場合もある |
| 体重増加の可能性 | 適度な運動とバランスの良い食事で対策が必要 |
| メンタル面のサポート | 周囲の理解や専門家の助けがあると継続しやすい |
以上








