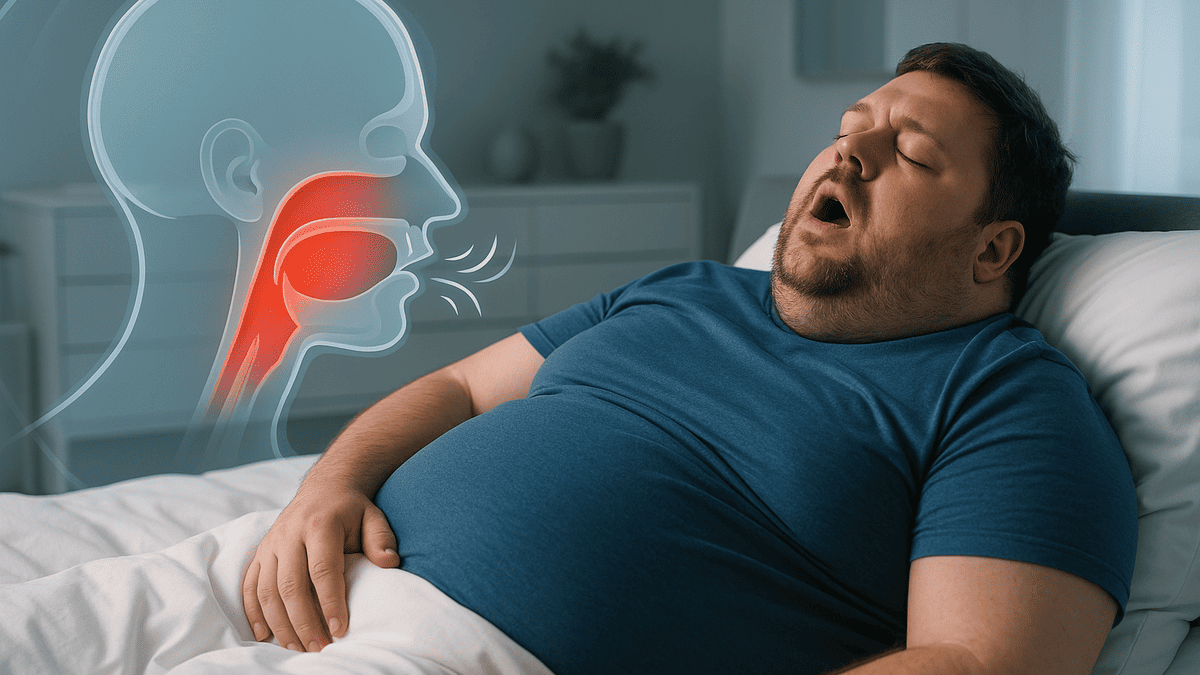
いびきは単なるうるさい音だと思っていませんか。実はいびきの多くは睡眠中に喉(上気道)が狭くなることで発生する異常な呼吸音です。
そしてこの状態は「睡眠時無呼吸症候群」という、日中の眠気や生活習慣病のリスクを高める病気のサインである可能性も潜んでいます。
この記事では、いびきがなぜ起こるのかという基本的な仕組みから肥満や飲酒、鼻づまりといった原因別の具体的な対策、そして注意すべき危険ないびきの見分け方まで詳しく解説します。
ご自身のいびきを正しく理解し、健やかな睡眠を取り戻すための第一歩としてください。
いびきが発生する基本的な仕組み
いびきを対策するためには、まずその音が発生する理由を知ることが重要です。いびきは私たちが眠っている間に体の中で起こる、ある物理的な現象が原因となっています。
睡眠中の喉の状態
起きている間、私たちの喉の筋肉は適度な緊張を保っており、空気の通り道は十分に確保されています。しかし眠りにつくと全身の筋肉がリラックスし、喉の筋肉も緩みます。
特に舌の付け根(舌根)や喉の奥にある軟口蓋(なんこうがい)といった柔らかい組織が重力によって喉の奥へ落ち込みやすくなります。
空気の通り道「上気道」とは
「上気道」とは、鼻から喉を通って気管へとつながる空気の通り道を指します。この上気道が睡眠中に狭くなってしまうことが、いびきの直接的な原因です。
健康な状態であれば筋肉が緩んでも呼吸に必要なスペースは保たれますが、何らかの要因でこの通り道が通常より狭くなっていると問題が発生します。
正常な呼吸と いびきの比較
| 状態 | 上気道の広さ | 空気の流れ |
|---|---|---|
| 正常な呼吸 | 十分に確保されている | スムーズ |
| いびき発生時 | 狭くなっている | 抵抗が大きく、乱気流が発生 |
喉が狭まることで起こる振動音
狭くなった上気道を空気が無理やり通ろうとすると、空気の流れが速くなります。この速い空気が緩んだ喉の粘膜や軟口蓋を振動させます。
この時に発生する振動音が、私たちが「いびき」として認識している音の正体です。ホースの先を指でつぶすと水の勢いが強まるのと同じ原理です。

喉が狭くなる主な原因【身体的特徴】
いびきをかきやすいかどうかは生まれ持った骨格や体型といった身体的な特徴に大きく影響されます。
どのような特徴が喉を狭くする原因となるのか具体的に見ていきましょう。
肥満による首周りの脂肪
体重が増加し、首や喉の周りに脂肪がつくと、そのぶん上気道の内側が圧迫されて狭くなります。特に肥満は、いびきや睡眠時無呼吸症候群の最も大きな危険因子の一つです。
見た目では太っていなくても、内臓脂肪が多い「かくれ肥満」の方も注意が必要です。
肥満度(BMI)といびきの関係
| 肥満度(BMI) | 判定 | いびきへの影響 |
|---|---|---|
| 25以上 | 肥満 | 首周りの脂肪で気道が狭くなりやすい |
| 18.5~25未満 | 普通体重 | 他の原因がなければリスクは低い |
| 18.5未満 | 低体重 | 肥満が原因のいびきのリスクは低い |
顎が小さい・後退している
日本人を含むアジア人は、欧米人と比較して骨格的に顎が小さい、または後方に引っ込んでいる(下顎後退)傾向があります。
顎が小さいと、そのぶん舌が収まるスペースも狭くなり、睡眠中に舌根が喉の奥に落ち込みやすくなります。このことが上気道を塞ぐ原因となり、いびきを引き起こします。
扁桃腺やアデノイドの肥大
喉の奥にある扁桃腺(へんとうせん)や、鼻の奥にあるアデノイドといったリンパ組織が生まれつき大きい場合、物理的に上気道を狭くしてしまいます。
特に子供のいびきでは、これらの組織の肥大が主な原因であることが少なくありません。成長とともに小さくなることもありますが、いびきがひどい場合は耳鼻咽喉科での相談が必要です。
加齢による筋力の低下
年齢を重ねると、全身の筋力が低下するのと同様に喉や舌の筋肉の張りも失われていきます。
筋力が低下すると睡眠中に舌根や軟口蓋がより落ち込みやすくなり、若い頃はいびきをかかなかった人でも、いびきをかくようになることがあります。

いびきを悪化させる生活習慣
身体的な特徴だけでなく、日々の何気ない生活習慣がいびきを誘発したり、悪化させたりすることがあります。心当たりのある習慣がないか、チェックしてみましょう。
就寝前の飲酒
アルコールには筋肉を弛緩させる作用があります。就寝前にお酒を飲むと喉の筋肉が通常以上に緩んでしまい、上気道が狭くなりやすくなります。
このため、普段はいびきをかかない人でも飲酒した日にはいびきをかき、常習的にいびきをかく人はさらに症状が悪化する傾向があります。
喫煙による気道の炎症
タバコの煙に含まれる有害物質は鼻や喉の粘膜に慢性的な炎症を引き起こします。
炎症によって粘膜が腫れると空気の通り道が狭くなり、いびきの原因となります。また、痰(たん)の分泌も増えるため、気道をさらに狭める要因にもなります。
睡眠薬や精神安定剤の服用
一部の睡眠薬や精神安定剤にはアルコールと同様に筋弛緩作用があります。これらの薬を服用すると喉の筋肉が緩み、いびきが悪化することがあります。
必要な治療薬である場合がほとんどですので自己判断で中止せず、いびきが気になる場合は処方した医師に相談することが大切です。
いびきを助長する生活習慣
| 習慣 | 体への作用 | いびきへの影響 |
|---|---|---|
| 飲酒 | 喉の筋肉を過度に弛緩させる | 気道の閉塞を招きやすくなる |
| 喫煙 | 鼻や喉の粘膜に炎症・腫れを起こす | 物理的に気道を狭くする |
| 過労 | 深い睡眠で筋肉が大きく緩む | 舌が落ち込みやすくなる |
過労やストレス
肉体的な疲労が溜まっていると、体はそれを回復させようとして、より深い睡眠に入ります。深い睡眠中は筋肉の弛緩が著しくなるため、喉が塞がりやすくなり、大きないびきにつながることがあります。
精神的なストレスも睡眠の質に影響を与え、いびきの原因となることがあります。

鼻の問題が引き起こすいびき
喉だけでなく、鼻の通り具合もいびきに深く関係しています。
鼻が詰まっていると、私たちは無意識のうちに口で呼吸しようとします。この口呼吸がいびきの大きな引き金になるのです。
鼻づまりと口呼吸の関係
鼻から呼吸する場合、空気は鼻腔を通ることで適度に加湿・加温され、喉への刺激が少なくなります。
しかし、鼻が詰まって口呼吸になると冷たく乾いた空気が直接喉に当たり、炎症を起こしやすくなります。また、口呼吸では舌が喉の奥に落ち込みやすくなるため上気道が閉塞しやすくなり、いびきが発生します。
アレルギー性鼻炎や花粉症
ハウスダストやダニによる通年性のアレルギー性鼻炎や、スギやヒノキなどによる季節性の花粉症は、鼻の粘膜を腫れさせて頑固な鼻づまりを引き起こします。
これらの症状がある間は口呼吸になりやすいため、いびきが悪化する傾向にあります。
呼吸方法による違い
| 項目 | 鼻呼吸 | 口呼吸 |
|---|---|---|
| 舌の位置 | 上顎に安定 | 喉の奥に落ち込みやすい |
| 喉への影響 | 刺激が少ない | 乾燥や炎症を起こしやすい |
| いびきの発生 | しにくい | しやすい |
鼻中隔弯曲症などの構造的な問題
左右の鼻の穴を隔てている壁(鼻中隔)が強く曲がっている「鼻中隔弯曲症」や、鼻の粘膜がキノコのように腫れる「鼻ポリープ(鼻茸)」など、鼻の構造的な問題が慢性的な鼻づまりの原因となっていることもあります。
この場合、セルフケアだけでの改善は難しく、耳鼻咽喉科での専門的な治療が必要です。

自分でできるいびき対策【生活習慣の改善】
いびきの原因の多くは日々の生活習慣に潜んでいます。専門的な治療を始める前に、まずはご自身の生活を見直し、改善できる点から取り組んでみましょう。
適正体重を維持するための減量
肥満がいびきの原因である場合、減量が最も効果的な対策となります。特に首周りの脂肪を減らすことで上気道の圧迫が改善し、いびきが軽減されることが期待できます。
バランスの取れた食事と、ウォーキングなどの適度な運動を習慣にすることが大切です。
禁酒・節酒を心掛ける
いびきへの影響を考えると、就寝前の飲酒は避けるのが賢明です。どうしてもお酒を飲みたい場合は量を控えめにし、就寝する3~4時間前までには飲み終えるようにしましょう。
また、毎日飲む習慣がある方は、週に数日の休肝日を設けることから始めてみてください。
禁煙への取り組み
喫煙は、いびきだけでなく全身の健康に悪影響を及ぼします。禁煙することで喉の炎症が改善し、いびきの軽減につながります。
自力での禁煙が難しい場合は禁煙外来などで専門家のサポートを受けることも有効な選択肢です。
生活習慣改善のポイント
| 対策項目 | 具体的な目標 | 期待できること |
|---|---|---|
| 減量 | BMI25未満を目指す | 首周りの脂肪が減り、気道が広がる |
| 節酒 | 就寝3時間前からは飲まない | 喉の筋肉の過度な弛緩を防ぐ |
| 禁煙 | 完全にタバコをやめる | 気道の炎症や腫れが改善する |
規則正しい生活とストレス管理
過労や睡眠不足を避け、毎日決まった時間に寝起きする習慣をつけましょう。
質の良い睡眠は、いびきの改善にもつながります。また、趣味やリラックスできる時間を作り、上手にストレスを発散することも重要です。

睡眠環境で工夫できるいびき対策
生活習慣の改善とあわせて、眠るときの姿勢や寝室の環境を整えることも、いびきを軽減する上で効果的です。
ここでは、今日から手軽に始められる対策を紹介します。
横向きで寝る習慣をつける
仰向けで寝ると、重力の影響で舌が喉の奥に最も落ち込みやすくなります。一方、横向きで寝ることで舌の落ち込みが軽減され、気道が確保しやすくなります。
抱き枕を利用したり、背中にクッションを置いたりして、自然に横向きの姿勢を保てるように工夫してみましょう。
- 抱き枕の活用
- 背中にクッションを置く
- ベッドの片側を少し高くする
適切な高さの枕を選ぶ
枕の高さもいびきに影響します。枕が高すぎると首が圧迫されて気道が狭くなり、低すぎると頭が下がり口が開きやすくなります。
いびきの軽減には自分に合った高さの枕を選ぶことが重要です。一般的には、横になった時に首の骨が背骨と一直線になる高さが理想的とされています。
枕選びのチェックポイント
| ポイント | 良い例 | 悪い例 |
|---|---|---|
| 高さ | 首と背骨が一直線になる | 高すぎて顎が引ける、低すぎて頭が落ちる |
| 硬さ | 頭が沈み込みすぎない適度な硬さ | 柔らかすぎて頭が安定しない |
| 形状 | 首のカーブを自然に支える | 首と枕の間に隙間ができる |
寝室の湿度を保つ
空気が乾燥していると喉や鼻の粘膜が乾いて炎症を起こしやすくなり、いびきの原因となります。
特に冬場は加湿器などを使って寝室の湿度を50~60%程度に保つように心掛けましょう。濡れタオルを室内に干すだけでも効果があります。
いびき対策グッズの活用
市販されているいびき対策グッズを試してみるのも一つの方法です。鼻腔を広げるテープや、口を閉じるテープなど、様々な種類があります。
ただし、これらはあくまで対症療法であり、根本的な原因を解決するものではありません。使用しても改善しない場合や、睡眠時無呼吸症候群が疑われる場合は、医療機関に相談することが重要です。

危険ないびきのサインと睡眠時無呼吸症候群
すべてのいびきが問題というわけではありませんが、中には治療が必要な「危険ないびき」も存在します。
それは、睡眠時無呼吸症候群(SAS: Sleep Apnea Syndrome)のサインかもしれません。
いびきが止まり、大きな呼吸で再開する
睡眠時無呼吸症候群の最も特徴的な症状は大きないびきが突然止まり、数十秒の無呼吸状態が続いた後、「ガッ!」というような大きな呼吸とともに再びいびきが始まるパターンです。
これは睡眠中に気道が完全に塞がってしまい、体が窒息状態に陥っている危険なサインです。
日中の強い眠気や倦怠感
夜間に無呼吸を繰り返していると脳や体が十分に休息できず、深刻な睡眠不足に陥ります。
その結果、日中に耐えがたいほどの強い眠気を感じたり、常に疲労感や倦怠感が抜けなかったりします。仕事や勉強、車の運転などに支障をきたすことも少なくありません。
睡眠時無呼吸症候群のセルフチェック
| カテゴリ | チェック項目 |
|---|---|
| 夜間の症状 | 呼吸が止まっていると指摘されたことがある |
| 夜中に何度も目が覚める | |
| 日中の症状 | 日中、会議中や運転中に強い眠気を感じる |
| 朝起きた時に頭痛や口の渇きがある |
起床時の頭痛や口の渇き
睡眠中の無呼吸によって体は低酸素状態になります。このことにより朝起きた時に頭が重い、あるいは頭痛を感じることがあります。
また、口呼吸でいびきをかいているため、起床時に喉がカラカラに乾いているのも特徴的な症状の一つです。
医療機関を受診する目安
家族からいびきや無呼吸を指摘されたり、日中の強い眠気など、これまで述べてきたような症状に心当たりがあったりする場合は、一度専門の医療機関を受診することをお勧めします。
簡単な問診や検査で、いびきの原因や重症度を調べることができます。

いびきに関するよくある質問
最後に、いびきに関して患者様からよくいただく質問とその回答をまとめました。いびきへの理解をさらに深めるための参考にしてください。
- Q子供のいびきは放置しても大丈夫ですか?
- A
子供のいびきは扁桃腺やアデノイドの肥大が原因であることが多く、成長とともに改善する場合もあります。
しかし、無呼吸を伴うようなひどいいびきは成長や発達に影響を与える可能性もあるため、放置せずに小児科や耳鼻咽喉科に相談することが大切です。
- Q女性はいびきをかきにくいというのは本当ですか?
- A
女性ホルモンには上気道を開く作用があるため、一般的に若い女性はいびきをかきにくい傾向があります。
しかし、閉経後に女性ホルモンが減少すると、いびきをかきやすくなります。
また、妊娠中や肥満、骨格の問題など他の原因があれば年齢に関係なくいびきをかく可能性があります。
- Q市販のいびき対策グッズは効果がありますか?
- A
鼻づまりが原因の軽いいびきに対して、鼻腔拡張テープが有効な場合があります。
しかし多くの場合、いびきの原因は喉の狭さにあるため、市販グッズだけで根本的に解決することは難しいです。
特に睡眠時無呼吸症候群が疑われる場合は自己判断で対策を続けるのではなく、必ず医療機関を受診してください。
以上

参考にした論文
SAKAI, Takayoshi; MISHIMA, Kenji. Clinical Anti-Aging Medicine: Anti-Aging Medicine from the Perspective of Oral Function. In: Anti-Aging Medicine: Basics and Clinical Practice. Singapore: Springer Nature Singapore, 2025. p. 317-319.
OTSUKA, Yuichiro, et al. Associations among alcohol drinking, smoking, and nonrestorative sleep: A population-based study in Japan. Clocks & Sleep, 2022, 4.4: 595-606.
MURAKAMI, Ayano, et al. Effect of sleep-disturbed breathing on maxillofacial growth and development in school-aged children. Orthodontic Waves, 2021, 80.2: 87-95.
NAKAMURA, Yoshihiro, et al. Primary aldosteronism and obstructive sleep apnea: A single-center cross-sectional study of the Japanese population. Medicine, 2021, 100.11: e25049.
ISHIYAMA, Hiroyuki, et al. Morning headache caused by obstructive sleep apnea misdiagnosed as temporomandibular disorders-related headache: A case report. Journal of Prosthodontic Research, 2024, 69.2: 303-307.
TIAN, Ying, et al. Positive correlation between snoring and dyslipidemia in adults: results from NHANES. Lipids in Health and Disease, 2023, 22.1: 73.
KITAZAWA, Takayuki, et al. Snoring, obstructive sleep apnea, and upper respiratory tract infection in elementary school children in Japan. Sleep and Breathing, 2024, 28.2: 629-637.
YAP, Yoke-Yeow. Evaluation and management of snoring. Sleep Medicine Clinics, 2022, 17.1: 25-39.
TANABE, Atsuro, et al. Upper Airway Simulation of Obstructive Sleep Apnea Syndrome. Advanced Biomedical Engineering, 2023, 12: 74-80.
CHIANG, Jui-Kun, et al. Validation of snoring detection using a smartphone app. Sleep and Breathing, 2022, 26.1: 81-87.
DEMIR, Ahmet U. Epidemiology of Snoring and Apnea. In: Rhinologic and Sleep Apnea Surgical Techniques. Cham: Springer Nature Switzerland, 2025. p. 265-275.