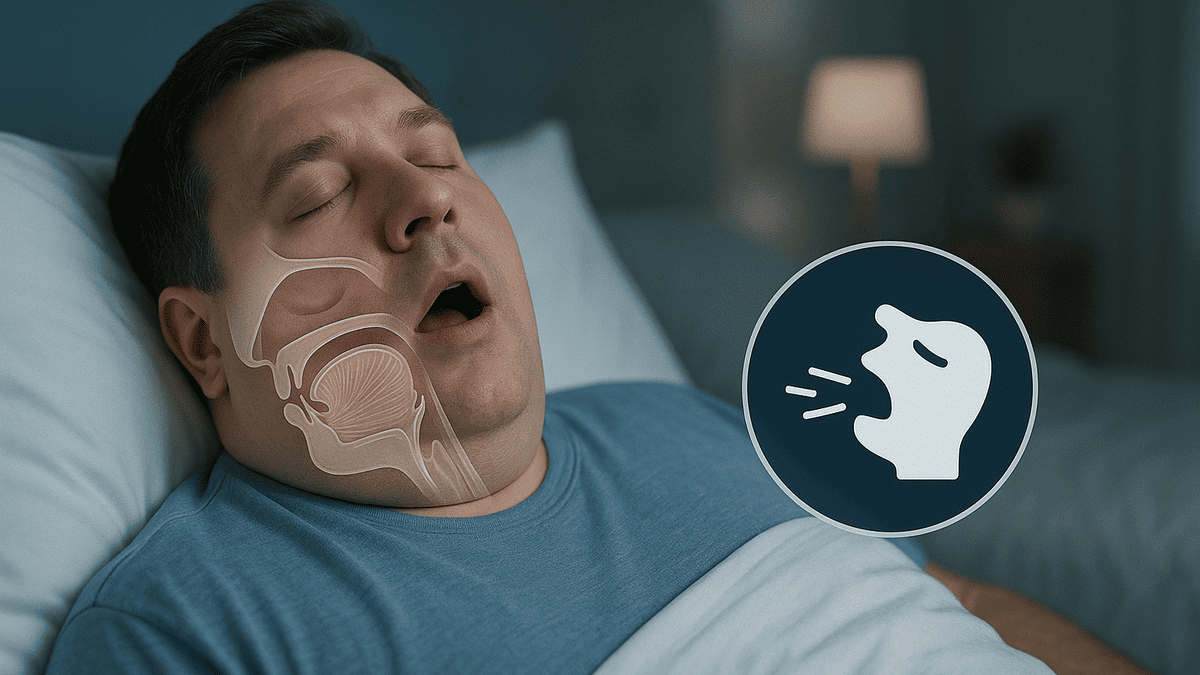
パートナーや家族から「いびきがうるさい」と指摘されたり、自分のいびきで目が覚めてしまったり。多くの人が悩むいびきですが、その原因は一つではありません。
いびきは空気が通る「気道」が狭くなることで発生する振動音です。
この記事では、いびきが起こる基本的な仕組みから肥満、飲酒、鼻詰まりといった原因別の具体的な対策まで専門的な観点から詳しく解説します。
原因を知ることが効果的ないびき対策の第一歩です。
いびきが発生する基本的な仕組み
いびきはなぜ、そしてどのようにして発生するのでしょうか。音の正体は空気の通り道で起こる「振動」です。
空気の通り道「上気道」の構造
私たちが呼吸をするとき、空気は鼻や口から入り、喉を通って肺へと向かいます。この喉の部分を「上気道」と呼びます。
上気道は気管のような硬い管ではなく、舌や軟口蓋(なんこうがい)といった柔らかい筋肉や粘膜でできています。
睡眠中に気道が狭くなる理由
睡眠中は全身の筋肉がリラックスして弛緩します。これには喉の筋肉も含まれるため、起きている時に比べて気道は自然と狭くなります。
特に仰向けで寝ると重力によって舌の付け根が喉の奥に落ち込み、さらに気道が狭まりやすくなります。
狭い気道を空気が通るときの「振動音」
いびきは、この狭くなった気道を空気が通過する際に発生する音です。狭い場所を空気が速いスピードで流れると喉の粘膜や軟口蓋が振動し、その振動音が「いびき」として聞こえるのです。
気道が狭いほど空気の流速は上がり、振動も大きくなるため、いびきの音も大きくなります。
いびき発生の簡単な流れ
| 段階 | 状態 | 結果 |
|---|---|---|
| 1. 睡眠 | 喉の筋肉が弛緩する | 気道が狭くなる |
| 2. 呼吸 | 狭い気道を空気が通過する | 喉の粘膜などが振動する |
| 3. 音の発生 | 振動音が「いびき」となる | – |
【原因別】あなたのいびきはどのタイプ?
気道が狭くなる原因は生活習慣から体の特徴まで様々です。ご自身のいびきの原因がどれに当てはまるか考えてみましょう。
肥満|首周りの脂肪が気道を圧迫
体重が増加すると首周りや喉の内部にも脂肪がつきます。この脂肪が気道を外側と内側の両方から圧迫し、空気の通り道を狭くします。
肥満は、いびきの最も一般的な原因の一つです。
飲酒|アルコールによる筋肉の弛緩
アルコールには筋肉を弛緩させる作用があります。寝る前にお酒を飲むと喉の筋肉が通常以上に緩んでしまい、舌が喉の奥に落ち込みやすくなります。
このため普段はいびきをかかない人でも、飲酒後はいびきをかきやすくなります。
鼻詰まり|口呼吸がいびきを誘発
アレルギー性鼻炎や風邪などで鼻が詰まっていると鼻で呼吸するのが難しくなり、無意識に口呼吸になります。
口呼吸をすると口が開いたままになり、舌が喉の奥に落ち込みやすくなるため、いびきの原因となります。
疲労・ストレス|筋肉のコントロール低下
過度な疲労やストレスは自律神経の働きを乱し、筋肉の緊張をうまくコントロールできなくさせます。
また、疲れがたまっていると深い眠りに入ろうとして筋肉が強く弛緩し、結果としていびきをかきやすくなります。
主な原因と特徴
| 原因 | 特徴 |
|---|---|
| 肥満 | 体重増加とともにいびきが悪化 |
| 飲酒 | お酒を飲んだ日に特にいびきがひどい |
| 鼻詰まり | 鼻炎の時期や風邪の時にいびきをかく |
体型や骨格もいびきの原因になる
生活習慣だけでなく、生まれつきの体の特徴がいびきの原因となっている場合もあります。
痩せ型でも起こる骨格の問題
日本人を含むアジア人は欧米人と比較して顎が小さい、または下顎が後方に引っ込んでいる骨格の人が多い傾向にあります。
このような骨格の場合、舌が収まるスペースが元々狭いため、少しの体重増加や加齢でもすぐに舌が喉を塞ぎ、いびきの原因となります。
扁桃腺・アデノイドの肥大
喉の奥にある扁桃腺や鼻の奥にあるアデノイドといったリンパ組織が大きいと、それだけで物理的に気道が狭くなります。
特に子どものいびきの主な原因は、この扁桃腺やアデノイドの肥大であることが多いです。
加齢による喉の筋力低下
年齢を重ねると体の他の部分と同じように、喉や舌の周りの筋肉も衰えてきます。
気道を開いた状態に保つ筋力が弱まるため、睡眠中に舌や軟口蓋が喉の奥に落ち込みやすくなり、若い頃はかかなかったいびきをかくようになることがあります。
そのいびき、放置は危険!睡眠時無呼吸症候群のサイン
いびきは単なる音の問題ではなく、睡眠時無呼吸症候群(SAS)という病気が隠れているサインかもしれません。
「危険ないびき」の特徴
毎晩のようにかく大きないびきや、いびきの間に呼吸が止まる場合はSASの可能性を強く疑います。
呼吸が止まると体は酸素不足に陥り、心臓や脳に大きな負担がかかります。
- いびきの音が非常に大きい
- いびきが途中で10秒以上止まる
- あえぐような苦しそうな呼吸でいびきが再開する
SASが引き起こす健康リスク
SASを放置すると高血圧や糖尿病、心筋梗塞、脳卒中といった命に関わる生活習慣病の発症リスクが著しく高まります。
また、日中の強い眠気は仕事の能率低下や、居眠り運転による重大事故の原因ともなります。
日中の症状でセルフチェック
夜間のいびきに加え、以下のような日中の症状がある場合はSASの可能性が高いと考えられます。早めに専門医に相談しましょう。
SASを疑う日中のサイン
| 症状 | 具体的な状態 |
|---|---|
| 強い眠気 | 会議中や運転中など、起きていなければならない時に眠くなる |
| 倦怠感・疲労感 | 十分に寝たはずなのに、朝から体がだるい、疲れが取れない |
| 集中力の低下 | 頭がぼーっとして、仕事や勉強に集中できない |
原因別!いびきを改善する対策
いびきの原因に合わせて、適切な対策を行うことが改善への近道です。
肥満が原因の場合|減量と運動
肥満がいびきの原因である場合、減量が最も効果的です。体重が5〜10%減少するだけでも、いびきが大幅に改善することがあります。
栄養バランスの取れた食事とウォーキングなどの有酸素運動を組み合わせ、継続的に取り組むことが大切です。
飲酒・喫煙が原因の場合|生活習慣の見直し
就寝前の飲酒は、いびきを悪化させるため控えましょう。
また、喫煙は喉の炎症を引き起こし、気道を狭める原因となります。禁煙はいびきだけでなく全身の健康にとって非常に重要です。
鼻詰まりが原因の場合|鼻のケア
アレルギー性鼻炎などが原因であれば耳鼻咽喉科で適切な治療を受けることが先決です。
市販の鼻腔拡張テープを使用したり、鼻うがいで鼻の通りを良くしたりすることも、一時的な対策として有効です。
寝方が原因の場合|横向き寝と枕の調整
仰向け寝を避け、横向きで寝るように心がけましょう。抱き枕を使うと横向きの姿勢を保ちやすくなります。
また、枕が高すぎたり低すぎたりしても気道を狭める原因になるため、ご自身に合った高さの枕を選ぶことが重要です。
病院での検査と専門的な治療法
セルフケアで改善しない場合やSASが疑われる場合は、病院での専門的な治療が必要です。
検査で原因を正確に診断
まず、問診や診察に加えて睡眠検査(簡易検査や精密検査)を行い、いびきの原因やSASの有無、重症度を正確に診断します。
この診断結果に基づいて、最適な治療法を選択します。
CPAP(シーパップ)療法
中等症から重症のSASに対する標準的な治療法です。鼻に装着したマスクから圧力をかけた空気を送り込むことで睡眠中に気道が塞がるのを防ぎます。
いびきや無呼吸を根本的に解消する、非常に効果の高い治療です。
マウスピース治療
軽症から中等症のSASが対象で、歯科でオーダーメイドのマウスピースを作製します。
睡眠中に装着することで下顎を前方に移動させ、気道を広げていびきを防ぎます。
主な治療法の比較
| 治療法 | 対象 | 特徴 |
|---|---|---|
| CPAP療法 | 中等症~重症SAS | 効果が最も高い。毎晩の装着が必要。 |
| マウスピース | 軽症~中等症SAS | 手軽で持ち運びやすい。歯科で作製。 |
| 外科手術 | 扁桃肥大などが原因の場合 | 根本的な解決が期待できる場合がある。 |
よくある質問
最後に、いびきの原因や仕組みに関して、患者さんからよく寄せられる質問にお答えします。
- Qいびきは遺伝しますか?
- A
いびきそのものが遺伝するわけではありません。
しかし、いびきの原因となりやすい骨格(顎が小さいなど)や体質(太りやすいなど)は、親子で似ることがあります。
そのため結果として家族にいびきをかく人が多い、ということはあり得ます。
- Q女性はいびきをかかないというのは本当ですか?
- A
いいえ、そんなことはありません。女性もいびきをかきます。
特に女性ホルモンには気道を開く作用があるため、ホルモンが減少する閉経後にはいびきをかき始めたり、悪化したりする方が多くなります。
- Qいびきをかかずに眠る方法はありますか?
- A
この記事で紹介したように、原因に応じた対策を行うことが、いびきをかかずに眠るための最も確実な方法です。
肥満の解消、禁酒・禁煙、横向き寝、鼻の治療など、ご自身の原因に合った対策を実践してみてください。
それでも改善しない場合はSASの可能性を考え、専門医に相談することが大切です。
以上
参考にした論文
KAYUKAWA, Yuhei, et al. Habitual snoring in an outpatient population in Japan. Psychiatry and clinical neurosciences, 2000, 54.4: 385-392.
MUKAE, Hiroshi, et al. The Japanese respiratory society guidelines for the management of cough and sputum (digest edition). Respiratory Investigation, 2021, 59.3: 270-290.
YOSHIDA, Kazuya. Etiology of pneumoparotid: a systematic review. Journal of Clinical Medicine, 2022, 12.1: 144.
IWASAKI, Yu‐Ki. Mechanism and management of atrial fibrillation in the patients with obstructive sleep apnea. Journal of Arrhythmia, 2022, 38.6: 974-980.
NAKANO, Hiroshi, et al. Effects of body position on snoring in apneic and nonapneic snorers. Sleep, 2003, 26.2: 169-172.
MAEDA, Takahiro, et al. Obstructive sleep apnea syndrome should be considered as a cause of nocturia in younger patients without other voiding symptoms. Canadian Urological Association Journal, 2016, 10.7-8: E241.
HAN, Phuu; SUAREZ-DURALL, Piedad; MULLIGAN, Roseann. Dry mouth: a critical topic for older adult patients. Journal of prosthodontic research, 2015, 59.1: 6-19.
BUDHIRAJA, Rohit; SIDDIQI, Tauseef A.; QUAN, Stuart F. Sleep disorders in chronic obstructive pulmonary disease: etiology, impact, and management. Journal of Clinical Sleep Medicine, 2015, 11.3: 259-270.
YAP, Yoke-Yeow. Evaluation and management of snoring. Sleep Medicine Clinics, 2022, 17.1: 25-39.
ZHU, Yunqing, et al. A genome-wide association study based on the China Kadoorie Biobank identifies genetic associations between snoring and cardiometabolic traits. Communications Biology, 2024, 7.1: 305.