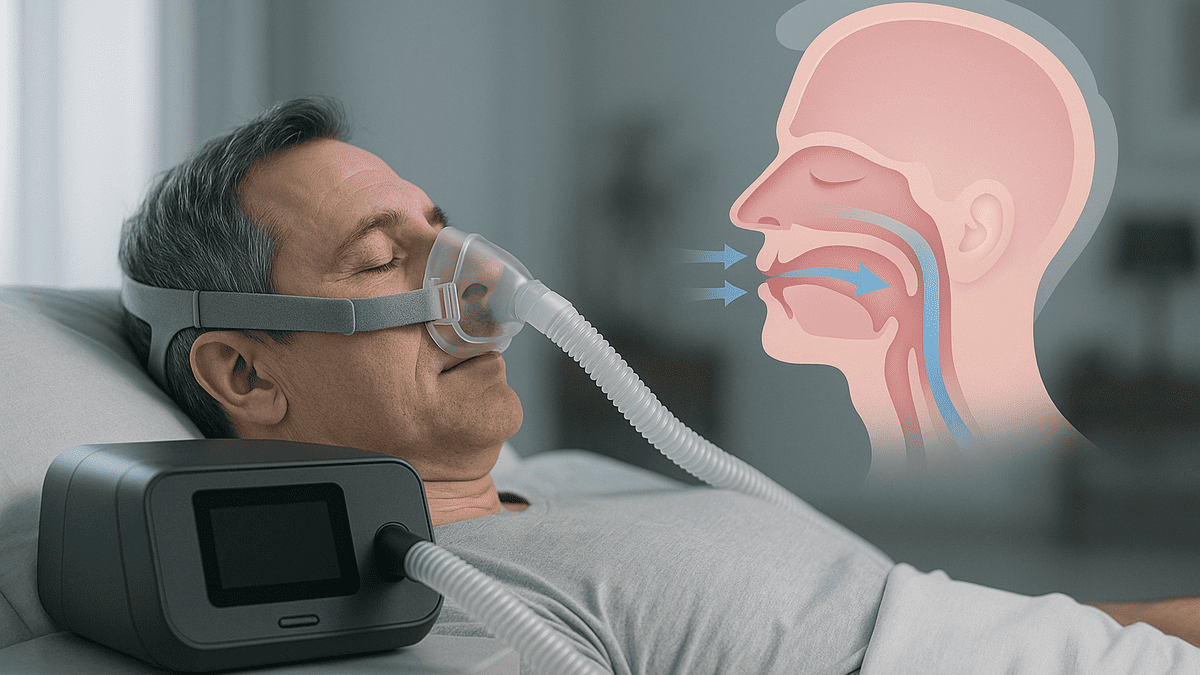
睡眠時無呼吸症候群の治療で使われるCPAP(シーパップ)。「空気を送るだけで、なぜあの苦しい無呼吸が治るの?」と、そのシンプルな仕組みに疑問を持つ方も多いのではないでしょうか。
CPAPは薬や手術とは全く違うアプローチで無呼吸を解消します。
この記事ではCPAPが「空気のつっかえ棒」として機能する基本的な仕組みから装置の各部分の役割、そして治療がもたらす体への良い変化まで、専門的な内容を分かりやすく解説します。
仕組みを理解すれば、治療への納得感も深まります。
なぜ睡眠中に呼吸が止まるのか?「上気道の閉塞」
CPAPの仕組みを理解するためには、まずなぜ睡眠中に無呼吸が起こるのかを知る必要があります。
その原因は空気の通り道である「上気道」が物理的に塞がってしまうことにあります。
空気の通り道「上気道」
鼻や口から吸い込んだ空気が肺に届くまでの通り道を「気道」と呼び、特に喉のあたりを「上気道」といいます。
上気道は骨のような硬い組織で支えられているわけではなく、周りを柔らかい筋肉や脂肪が取り囲んでいます。
睡眠中の筋肉の弛緩と舌の落ち込み
起きている間は喉の周りの筋肉が緊張しているため、気道は十分に開いています。しかし、睡眠中は全身の筋肉がリラックスして弛緩します。
このとき舌の付け根(舌根)や喉の奥の柔らかい部分(軟口蓋)が重力で喉の奥に垂れ下がり、気道を狭めたり、完全に塞いでしまったりするのです。
上気道を狭める主な要因
| 要因 | 具体的な状態 | 気道への影響 |
|---|---|---|
| 肥満 | 首周りの脂肪が多い | 気道を外側から圧迫する |
| 骨格 | 顎が小さい、後退している | 舌が収まるスペースが狭い |
| 組織 | 扁桃腺やアデノイドが大きい | 物理的に気道を狭くする |
気道が塞がれるといびき・無呼吸が発生
狭くなった気道を空気が無理やり通ろうとすると、喉の粘膜が振動していびきが発生します。
そして気道が完全に塞がれてしまうと呼吸そのものができなくなり、「無呼吸」の状態に陥るのです。

CPAPの基本的な仕組み「空気のつっかえ棒」
CPAPは、この物理的な気道の閉塞を非常にシンプルな原理で解決します。
CPAPが送っているのは「普通の空気」
まず重要なのはCPAPが送り出しているのは特別な薬や酸素ではなく、その部屋にある「普通の空気」であるという点です。
装置が室内の空気を取り込み、フィルターでホコリなどを除去して患者さんに送っています。
圧力が気道を開いたままに保つ
CPAPの最大の特徴は、この空気に一定の「圧力」をかけて送り出すことです。この圧力をかけられた空気が常に気道の内側から外側に向かって力を加えます。
この風船を内側から膨らませるような力が睡眠中に筋肉が弛緩しても舌や軟口蓋が落ち込んでくるのを防ぎ、気道が塞がらないように支えてくれるのです。
CPAPの作用イメージ
| 状態 | 気道の様子 | CPAPの役割 |
|---|---|---|
| 無呼吸発生時 | 舌などが落ち込み閉塞 | – |
| CPAP使用時 | 空気の圧力で開存 | 内側からの「つっかえ棒」 |
物理的に閉塞を防ぐシンプルな原理
つまり、CPAPの仕組みは「空気のつっかえ棒」や「空気のギプス」と表現できます。
薬で体質を変えたり、手術で形を変えたりするのではなく、毎晩、空気の力で物理的に気道のスペースを確保し続ける。これがCPAP療法の本質です。

CPAP装置の構成要素とそれぞれの役割
CPAP療法はいくつかの機器を組み合わせて行います。それぞれのパーツの役割を知っておきましょう。
CPAP装置本体
部屋の空気を取り込み、フィルターを通してきれいにし、設定された圧力の空気を送り出す、治療の心臓部です。
最近の装置は非常にコンパクトで、作動音も静かになっています。治療データ(無呼吸の回数や使用時間など)を記録する機能も備えています。
チューブとマスク
本体から送られてくる空気を患者さんの鼻や口に届けるためのパーツです。チューブは柔軟性があり、寝返りを打っても追従します。
マスクは鼻だけを覆う「鼻マスク」、鼻と口を覆う「フルフェイスマスク」などいくつかの種類があり、顔の形や呼吸の癖に合わせて選びます。
- CPAP装置本体:空気を作り出す心臓部
- チューブ:空気を運ぶ管
- マスク:空気を顔に届ける接続部
治療を快適にする加温加湿器
CPAPから送られる空気はそのままだと乾燥しているため、鼻や喉の粘膜を乾かし、刺激の原因となることがあります。
加温加湿器は空気を温め、湿らせることでこれらの不快な症状を和らげ、治療を快適に継続するための重要な役割を果たします。

「圧」の役割と設定の重要性
CPAP治療の効果は個々の患者さんに合わせて設定される「圧」の強さによって決まります。
なぜ人によって必要な圧が違うのか
気道を押し広げるために必要な圧の強さは、患者さんの重症度や体格、骨格などによって異なります。
軽症の方であれば低い圧で十分ですが、重症の方や肥満度が高い方では、より強い圧が必要になります。
圧の強さを左右する要因
| 要因 | 圧への影響 |
|---|---|
| 重症度(AHI) | 重症なほど高い圧が必要 |
| 肥満度(BMI) | 高いほど高い圧が必要 |
| 骨格・喉の状態 | 気道が狭いほど高い圧が必要 |
圧を決定するための検査
最適な圧設定を見つけるために、専門の検査を行います。
CPAPを装着した状態で一晩眠り、どのくらいの圧をかければ無呼吸やいびきが消失するかを調べる「圧設定検査(タイトレーション)」を行います。
この検査結果に基づいて、医師が処方圧を決定します。
圧の自動調整機能(Auto CPAP)
最近では睡眠中の呼吸状態をリアルタイムで監視し、必要な圧を自動で調整してくれる「Auto CPAP(オートCPAP)」という種類の装置が主流です。
常に一定の圧がかかるのではなく、無呼吸が起きそうな時だけ圧を上げるため体への負担が少なく、より快適な治療が可能です。

CPAPがもたらす身体への良い変化
CPAPの仕組みによって無呼吸が解消されると、体には様々な良い変化が起こります。
睡眠中の酸素不足の解消
気道が開いたままになることで睡眠中に呼吸が止まることがなくなります。
このことにより、これまで繰り返されてきた危険な低酸素状態から解放され、心臓や脳への負担が劇的に軽減します。
質の高い睡眠の回復
無呼吸のたびに起こっていた脳の覚醒反応がなくなるため、途切れることのない質の高い深い睡眠を取り戻すことができます。
脳と体がしっかりと休息できるようになり、熟睡感が得られます。
CPAPによる主な改善点
| 改善項目 | CPAP使用前 | CPAP使用後 |
|---|---|---|
| 睡眠中の呼吸 | 無呼吸・低呼吸が頻発 | 正常な呼吸が維持される |
| 血中酸素濃度 | 頻繁に低下する | 安定する |
| 睡眠の質 | 分断され、浅い | 継続的で、深い |
日中の眠気や倦怠感の改善
質の良い睡眠がとれるようになる結果として、CPAP治療を始めた方の多くが日中の耐えがたい眠気や倦怠感、集中力の低下といった症状の劇的な改善を実感します。
仕事や日常生活の質が向上します。

CPAPの仕組みに関する誤解
CPAPの仕組みについては、いくつか誤解されがちな点があります。正しい知識を持っておきましょう。
酸素を供給しているわけではない
前述の通り、CPAPは部屋の空気を送っているだけで酸素を補給する「在宅酸素療法(HOT)」とは全く異なります。
CPAPは無呼吸をなくすことで「結果的に」酸素不足を解消する治療です。
呼吸を無理やりさせているわけではない
CPAPは人工呼吸器のように強制的に呼吸をさせる装置ではありません。
あくまで患者さん自身の自発的な呼吸に合わせて、気道が開いた状態を保つためのサポートをするのが役割です。患者さんは自分のペースで呼吸をします。
依存性があるわけではない
CPAPは薬物ではないため、身体的な依存性はありません。
ただし、CPAPを使うことで得られる快適な睡眠と日中の爽快感を体験すると、「もうCPAPなしでは眠りたくない」と感じる方は多くいます。
これは、治療の効果を実感している証拠と言えます。

よくある質問
最後に、CPAPの仕組みに関して患者さんからよく寄せられる質問にお答えします。
- QCPAPの空気はどこから来るのですか?
- A
装置の背面や側面にある吸気口から寝室の空気を取り込んでいます。
吸気口にはフィルターが付いており、空気中のホコリやチリなどを取り除いてから、きれいな空気を送り出す仕組みになっています。
そのため、フィルターの定期的な清掃や交換が重要です。
- Q息を吐くのが苦しい時はどうすればいいですか?
- A
CPAPは常に空気を送り込んでいるため、息を吐くときにその圧に逆らうような抵抗を感じることがあります。
多くの装置には息を吐くタイミングで圧を少し弱めてくれる「呼気圧減圧機能」がついています。この機能を有効にすると呼吸が楽になります。
違和感が強い場合は主治医に相談してください。
- Q装置が停電などで止まっても窒息しませんか?
- A
心配ありません。
万が一、停電などで装置が停止した場合でもマスクには呼気排出ポートという小さな穴が開いており、そこから自然に呼吸ができるようになっています。
空気が完全に密閉されることはないため、窒息の危険はありません。
以上

参考にした論文
ABE, Hidetoshi, et al. Efficacy of continuous positive airway pressure on arrhythmias in obstructive sleep apnea patients. Heart and vessels, 2010, 25: 63-69.
OYAMA, Jun‐ichi, et al. Continuous positive airway pressure therapy improves vascular dysfunction and decreases oxidative stress in patients with the metabolic syndrome and obstructive sleep apnea syndrome. Clinical cardiology, 2012, 35.4: 231-236.]
TAKEDA, Shinhiro, et al. Effect of nasal continuous positive airway pressure on pulmonary edema complicating acute myocardial infarction. Japanese circulation journal, 1998, 62.8: 553-558.
NAKAZAKI, Chie, et al. Continuous positive airway pressure intolerance associated with elevated nasal resistance is possible mechanism of complex sleep apnea syndrome. Sleep and Breathing, 2012, 16: 747-752.
SUGIURA, Tatsuki, et al. Influence of nasal resistance on initial acceptance of continuous positive airway pressure in treatment for obstructive sleep apnea syndrome. Respiration, 2006, 74.1: 56-60.
KANEKO, Yasuyuki, et al. Cardiovascular effects of continuous positive airway pressure in patients with heart failure and obstructive sleep apnea. New England Journal of Medicine, 2003, 348.13: 1233-1241.
YOKOE, Takuya, et al. Elevated levels of C-reactive protein and interleukin-6 in patients with obstructive sleep apnea syndrome are decreased by nasal continuous positive airway pressure. Circulation, 2003, 107.8: 1129-1134.
NODA, Akiko, et al. Continuous positive airway pressure improves daytime baroreflex sensitivity and nitric oxide production in patients with moderate to severe obstructive sleep apnea syndrome. Hypertension research, 2007, 30.8: 669-676.
IMANAKA, Hideaki, et al. Autotriggering caused by cardiogenic oscillation during flow-triggered mechanical ventilation. Critical care medicine, 2000, 28.2: 402-407.
OHIKE, Yumiko, et al. Amelioration of vascular endothelial dysfunction in obstructive sleep apnea syndrome by nasal continuous positive airway pressure possible involvement of nitric oxide and asymmetric NG, NG-dimethylarginine. Circulation Journal, 2005, 69.2: 221-226.