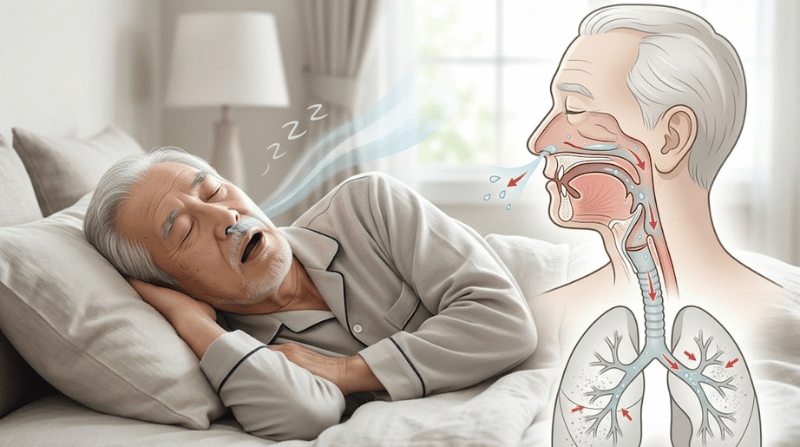
年齢を重ねるにつれて大きくなるいびきを「歳だから仕方ない」と放置していませんか。実は高齢者のいびきの背後には、睡眠時無呼吸症候群(SAS)や嚥下機能の低下が潜んでいるかもしれません。
睡眠中に唾液や細菌が気管へ流れ込む「不顕性誤嚥」は、本人も家族も気づかないまま繰り返され、やがて誤嚥性肺炎という命に関わる疾患を引き起こします。
高齢者の肺炎による死亡の多くは誤嚥が原因とされており、その発端が毎晩のいびきに隠れていることも少なくありません。
この記事では、加齢に伴う嚥下機能の変化から睡眠時のリスク、家庭でできる予防策までを詳しく解説します。ご自身やご家族の健康を守るきっかけになれば幸いです。
高齢者のいびきは「ただの老化現象」と見過ごしてはいけない
高齢者のいびきには、加齢による筋力低下だけでなく、睡眠時無呼吸症候群や誤嚥リスクの上昇といった深刻な問題が隠れています。
単なる老化のサインとして片づけてしまうと、命に関わる合併症を見落とすことになりかねません。
年齢とともにいびきが大きくなる身体的な背景
人間の喉まわりの筋肉は、40代後半から徐々に弾力を失っていきます。舌を支える筋肉や軟口蓋(のどちんこ周辺の柔らかい部分)の張りが弱まると、仰向けで眠ったときに気道が狭くなりやすくなります。
そのため空気の通り道が圧迫され、吸い込んだ空気が振動することで「いびき」が発生するのです。加齢とともに体重が増加したり、首まわりに脂肪がつきやすくなったりすることも拍車をかけます。
いびきの裏に隠れている睡眠時無呼吸症候群の存在
大きないびきの合間に呼吸が止まる現象があれば、睡眠時無呼吸症候群(SAS)の疑いがあります。
SASは高齢者ほど有病率が高く、ある体系的レビューでは高齢男性の有病率が90%に達するグループもあると報告されています。
SASでは睡眠中に繰り返し低酸素状態に陥るため、心臓や脳への負担が増大するだけでなく、喉の粘膜に炎症が起きやすくなります。こうした変化が嚥下機能(飲み込む力)にも影響を与え、誤嚥のリスクを押し上げるのです。
加齢によるいびきの変化と関連するリスク
| 変化 | 身体的な背景 | 関連するリスク |
|---|---|---|
| いびきの音量増大 | 上気道周囲の筋力低下 | 睡眠の質の悪化 |
| 呼吸停止の出現 | 気道の虚脱しやすさ | 低酸素血症・SAS |
| 口呼吸の増加 | 鼻腔粘膜の萎縮 | 口腔内乾燥・細菌増殖 |
| むせの頻度増加 | 嚥下反射の鈍化 | 誤嚥性肺炎 |
「たかがいびき」が誤嚥性肺炎につながる危険な流れ
いびきをかいている間、喉の奥では唾液や口腔内の細菌が少しずつ気管の方向へ流れ込みやすい状態が生まれています。
健康な人であれば咳反射で排出できるものの、高齢者はこの防御反応も弱まっている場合が多いでしょう。
こうして「いびき→気道の不安定化→微量の誤嚥→細菌の肺への侵入」という連鎖が、毎晩少しずつ進行します。気づいたときには肺炎を発症していた、というケースが珍しくありません。
誤嚥性肺炎とは何か|高齢者に多い理由を知っておこう
誤嚥性肺炎は、食べ物や唾液、胃液などが誤って気管から肺に入り込むことで発症する感染症です。高齢者が肺炎で亡くなる原因の大部分をこの誤嚥性肺炎が占めており、加齢に伴う身体機能の衰えと密接に関わっています。
食べ物や唾液が「間違った道」に入ることで起きる肺炎
健康な成人は、食事や唾液を飲み込む際に喉頭蓋(こうとうがい)というフタが気管をふさぎ、食べ物が気管に入らないようにしています。
しかし加齢によってこの連携が乱れると、食べ物や唾液の一部が肺へ流れ込んでしまいます。
肺に到達した異物には口腔内の細菌が含まれており、肺の中で細菌が増殖して炎症を引き起こすのが誤嚥性肺炎です。高齢者では免疫力も低下しているため、若い世代に比べて重症化しやすい傾向があります。
なぜ高齢者ばかりが誤嚥性肺炎にかかるのか
誤嚥性肺炎が高齢者に集中する最大の理由は、嚥下反射と咳反射という「二重の防御壁」が同時に弱くなることにあります。嚥下反射が鈍くなれば誤嚥しやすくなり、咳反射が弱ければ誤って入った異物を排出できません。
加えて脳血管疾患や認知症、パーキンソン病などの神経疾患を合併していると、のどの感覚がさらに低下し、本人がむせることなく静かに誤嚥する「不顕性誤嚥」が増えます。
誤嚥性肺炎は繰り返すことで体力を奪い続ける
一度誤嚥性肺炎を発症すると、入院治療で体力や筋力が落ち、退院後にさらに嚥下機能が悪化するという悪循環に陥りがちです。
これは「肺炎関連サルコペニア」とも呼ばれ、嚥下筋や呼吸筋の衰えが加速する現象です。
再発を繰り返すたびに栄養状態や免疫力がさらに低下し、やがて経口摂取そのものが困難になるケースも珍しくないでしょう。だからこそ、最初の一回目を防ぐことが何よりも大切です。
誤嚥性肺炎の発症に関わる主な要因
| 要因のカテゴリー | 具体例 | 影響 |
|---|---|---|
| 嚥下機能の低下 | 嚥下反射の遅延・筋力低下 | 食物や唾液の気管への流入 |
| 咳反射の減弱 | 神経障害・鎮静薬の使用 | 異物排出の失敗 |
| 口腔衛生の悪化 | 歯周病・口腔乾燥 | 病原菌の増殖 |
| 免疫力の低下 | 低栄養・慢性疾患 | 感染への抵抗力の減退 |
睡眠中の「不顕性誤嚥」が高齢者の肺炎死亡を増やしている
不顕性誤嚥とは、むせや咳などの自覚症状がないまま、睡眠中に唾液や口腔内の細菌が気管に流れ込む現象です。
高齢者の市中肺炎患者の約7割で睡眠中の不顕性誤嚥が確認されたとする研究もあり、目に見えないこの現象が肺炎の主因と考えられています。
眠っている間に本人も家族も気づかない誤嚥が起きている
健康な人でも、深い眠りの間にごく少量の唾液を気管に吸い込んでいることがあります。通常であれば肺の防御機能がこの微量の誤嚥を処理できるのですが、高齢者では話が違います。
嚥下反射が遅れ、咳反射も弱くなった高齢者の場合、吸い込まれる量が増え、しかもそれを排出できないまま朝を迎えてしまいます。本人にまったく自覚がないため、周囲も異変に気づきにくいという厄介な特徴があります。
深い睡眠ほど嚥下の回数が減り誤嚥しやすくなる
睡眠中の嚥下(飲み込み)の頻度は、覚醒時に比べて大幅に低下します。とりわけ深い睡眠段階に入ると嚥下の回数はさらに減り、唾液が喉の奥にたまりやすくなるのです。
研究によれば、睡眠の深さが増すほど嚥下の頻度が下がることが確認されています。高齢者は深い睡眠と浅い睡眠の切り替わりが不安定になりやすく、睡眠構造の乱れそのものが誤嚥の一因といえるかもしれません。
睡眠中の嚥下と覚醒時の嚥下の違い
| 項目 | 覚醒時 | 睡眠中 |
|---|---|---|
| 嚥下の頻度 | 1分間に約1回 | 大幅に減少 |
| 嚥下と呼吸の協調 | 呼気時に嚥下(安全) | 吸気時に嚥下しやすい |
| 咳反射の感度 | 正常に作動 | 低下しやすい |
| 誤嚥リスク | 比較的低い | 高い |
口腔内の細菌が「夜の間」に肺へ運ばれる仕組み
就寝中は唾液の分泌量が減り、口の中が乾燥しやすくなります。唾液には自浄作用や殺菌作用があるため、分泌が減れば口腔内で細菌が一気に増殖します。
口腔衛生が十分でないと、歯周ポケットや舌の表面に付着した病原菌が唾液とともに気管へ流れ込み、肺で感染を起こします。就寝前の口腔ケアが誤嚥性肺炎予防の要とされるのは、まさにこのためです。
睡眠時無呼吸症候群が誤嚥性肺炎を引き起こすつながりとは
睡眠時無呼吸症候群(SAS)は、単にいびきや日中の眠気を引き起こすだけの病気ではありません。
SASによる気道閉塞と繰り返す低酸素が嚥下機能を損ない、誤嚥性肺炎の発症リスクを確実に高めることが、近年の研究で明らかになっています。
呼吸が止まるたびに喉の神経がダメージを受けている
SAS患者では、睡眠中に上気道が繰り返し閉塞して再開通することで、喉の粘膜に振動と圧力が加わり続けます。
この物理的な負荷は、咽頭(のど)の粘膜にある感覚神経を傷つけ、嚥下反射の遅延や咽頭の感覚低下を引き起こします。
実際にSAS患者を対象にした嚥下反射検査では、健常者に比べて嚥下が始まるまでの時間(潜時)が有意に延長していたと報告されています。つまりSASそのものが、嚥下機能を低下させる原因になっているのです。
吸気時に飲み込んでしまう「危険なタイミング」のずれ
通常、飲み込み(嚥下)は息を吐いているタイミングで行われます。これは食物や唾液を飲み込んだ直後に呼気が続くことで、万が一喉に残ったものを気管の外へ押し出す安全装置として機能しているからです。
ところがSAS患者の睡眠中には、嚥下が吸気のタイミングで起こる「非協調性嚥下」が頻発します。吸い込む力が気管へ異物を引き込む方向に働くため、誤嚥の危険性が格段に上がるわけです。
CPAP療法を導入したところ、この非協調性嚥下が大幅に改善したとの報告もあります。
SAS患者は肺炎の発症リスクが健常者より高いと判明している
台湾の全国規模の研究では、SAS患者は非SAS群と比較して肺炎の発症リスクが1.2倍であったと報告されています。
別のスペインの症例対照研究でも、市中肺炎で入院した患者群にSASの合併が有意に多いことが確認されました。
SASがもたらす間欠的な低酸素や睡眠の断片化は、免疫細胞の働きを乱し、感染への抵抗力を弱めることも分かっています。嚥下機能の低下と免疫力の低下が同時に起きることで、誤嚥性肺炎のリスクはさらに跳ね上がるのです。
睡眠時無呼吸症候群(SAS)が誤嚥性肺炎を起こす経路
| SASによる変化 | 身体への影響 | 肺炎との関連 |
|---|---|---|
| 繰り返す気道閉塞 | 咽頭粘膜の炎症・神経損傷 | 嚥下反射の遅延 |
| 間欠的低酸素 | 免疫機能の低下 | 感染抵抗力の減退 |
| 陰圧の増大 | 胃食道逆流の悪化 | 酸性内容物の誤嚥 |
| 睡眠の断片化 | NK細胞活性の低下 | 病原体排除能の低下 |
高齢者の嚥下機能低下を示すサインを見逃さないで
嚥下機能の低下は、ある日突然起きるものではなく、日常生活の中に小さな兆候として現れます。これらのサインに早く気づいて対処することが、誤嚥性肺炎を未然に防ぐ鍵となります。
食事中にむせる回数が増えた・食べるスピードが遅くなった
もっとも分かりやすいサインは、水分や食事中にむせる頻度の増加です。お味噌汁やお茶など、さらさらした液体で特にむせやすい場合は、嚥下機能が衰え始めている可能性があります。
以前は10分程度で食べ終わっていた食事に30分以上かかるようになったり、食べこぼしが増えたりするのも要注意です。
口の中に食べ物を長くためてから飲み込む仕草が見られたら、飲み込むタイミングをつかめなくなっているサインかもしれません。
原因のはっきりしない微熱や痰の絡みが続いている
誤嚥性肺炎は、高齢者では典型的な肺炎症状(高熱・咳・痰)が出にくく、なんとなく元気がない、微熱が続く、痰が絡んだ声になるといった漠然とした症状で始まる場合があります。
- 37度台の微熱が数日以上続く
- 食後にガラガラした声(湿性嗄声)になる
- 以前より痰が増えた、痰の色が変わった
- 食欲の低下や体重減少が目立つ
- 夜間にゴロゴロとした呼吸音が聞こえる
就寝中のいびきや呼吸の乱れと嚥下機能低下は連動している
就寝中に大きないびきをかいていたり、呼吸が止まる瞬間があったりする場合、喉の筋力や感覚の低下が進んでいる証拠です。
いびきは上気道の狭窄を示すサインであり、嚥下に関わる筋肉群の衰えと密接に関連しています。
ご家族がいびきの途中で「ゴクッ」と飲み込むような音を頻繁に聞く場合や、夜中にむせて目を覚ますことがある場合は、睡眠中に誤嚥が起きている可能性を考えてください。
声の変化やのどの違和感も嚥下機能低下の前兆
声がかすれやすくなった、のどに何かが引っかかるような感覚がある、唾を飲み込むのにいつもより力が必要になったと感じたら、嚥下機能が低下し始めているかもしれません。
とりわけ食事とは関係のない場面でも咳払いが増えたときは注意が必要です。のどの感覚が鈍くなることで、異物が気管に近づいても反射が起きにくくなっている状態と考えられます。
誤嚥性肺炎を防ぐために家族と本人ができる毎日の対策
誤嚥性肺炎は、日常の小さな工夫を積み重ねると発症リスクを大きく下げられます。口腔ケア、食事姿勢、嚥下体操など、今日から家庭で取り組める対策を紹介します。
就寝前の歯磨きと口腔ケアで口の中の細菌を減らす
誤嚥性肺炎の予防でもっとも効果が証明されているのが、口腔内を清潔に保つことです。就寝中の不顕性誤嚥は完全に防ぐのが難しいため、たとえ誤嚥が起きても肺に病原菌が届かないようにするという考え方になります。
就寝前に歯ブラシだけでなく、舌ブラシを使って舌表面の細菌を除去するのも効果的でしょう。義歯を使用している場合は、毎晩外して洗浄液に浸けることが感染リスクの低減に直結します。
食事は「急がず・よく噛んで・正しい姿勢」で
誤嚥を防ぐうえで、食事中の姿勢と食べ方は極めて大切です。背もたれのある椅子に深く腰かけ、軽くあごを引いた状態で食べるだけでも、気管に食物が入り込みにくくなります。
一口の量を少なくし、しっかり噛んでから飲み込むのも効果的な習慣です。テレビを見ながら食べたり、寝転んだ姿勢で飲み物を摂ったりする行為は、誤嚥の大きなリスクとなりますので避けてください。
- 背筋を伸ばして椅子に深く座り、あごをやや引く
- 一口の量はティースプーン1杯程度を意識する
- 飲み込んだことを確認してから次の一口へ進む
- 食事中は会話を控え、咀嚼と嚥下に集中する
- 食後30分は横にならず、上体を起こした姿勢を維持する
嚥下体操とのどの筋力トレーニングで飲み込む力を維持する
嚥下に関わる筋肉は、意識的に鍛えるとある程度の機能低下を防げます。首のストレッチ、舌を前後左右に動かす運動、「パ・タ・カ・ラ」をはっきり発声する訓練などは、どれも自宅で手軽にできるものばかりです。
食事の前にこうした体操を5分程度行うだけで、嚥下に関わる筋肉が活性化し、食事中の誤嚥リスクを減らせるといわれています。毎日の習慣として無理なく続けることが大切です。
いびきや無呼吸の治療が誤嚥性肺炎の予防になる
もし睡眠時無呼吸症候群と診断された場合は、CPAP(経鼻的持続陽圧呼吸)療法が嚥下機能の改善にもつながることが分かっています。
CPAP治療により睡眠中の非協調性嚥下が改善し、誤嚥のリスクが低下したという報告があります。
いびきの原因がSASにあるのであれば、その治療そのものが誤嚥性肺炎の予防策にもなるのです。「いびきの治療が肺炎予防になる」という視点を持つと、受診へのハードルも下がるのではないでしょうか。
いびきや嚥下の異変を感じたら早めに医療機関を受診しよう
高齢者のいびきや飲み込みの異変は、様子を見ているうちに重症化してしまうことがあります。早めの受診が重篤な合併症を防ぐ第一歩です。
まずは「いびき外来」や「睡眠外来」を受診する
| 受診先 | 相談できる内容 | 実施可能な検査 |
|---|---|---|
| 睡眠外来・いびき外来 | いびき・無呼吸・日中の眠気 | 簡易睡眠検査・PSG検査 |
| 耳鼻咽喉科 | のどの違和感・嚥下の問題 | 内視鏡下嚥下機能検査 |
| 呼吸器内科 | 繰り返す肺炎・咳・痰 | 画像検査・喀痰培養 |
検査で睡眠中の無呼吸と誤嚥リスクの両方を確認できる
医療機関では、ポリソムノグラフィー(PSG)検査という方法で睡眠中の呼吸状態、血中酸素濃度、脳波、心電図などを同時に記録し、睡眠時無呼吸症候群の有無や重症度を判定します。
嚥下機能の評価には、嚥下造影検査(VF検査)や嚥下内視鏡検査(VE検査)が用いられます。これらの検査により、実際に食物や唾液がどのように飲み込まれているか、気管への流入がないかを目で確認できます。
かかりつけ医との連携で継続的に嚥下機能を管理する
嚥下機能の低下は緩やかに進行するため、一度の検査で問題がなくても定期的なフォローが必要です。かかりつけ医に「最近むせやすくなった」「いびきが大きくなった」と伝えるだけでも、専門機関への橋渡しにつながります。
高齢のご家族の場合、本人は変化に気づきにくいものです。そばで見守る家族が「食事にかかる時間」「いびきの様子」「体重の変化」をメモしておくと、受診時に医師が状況を把握しやすくなるでしょう。
よくある質問
- Q高齢者のいびきが誤嚥性肺炎の原因になることはありますか?
- A
はい、高齢者のいびきは誤嚥性肺炎と深く関係しています。いびきは上気道が狭くなっているサインであり、その背後には睡眠時無呼吸症候群が潜んでいるケースがあります。
睡眠時無呼吸症候群では、繰り返す気道閉塞によって喉の神経や粘膜が傷つき、嚥下反射が遅れやすくなります。
その結果、睡眠中に唾液や口腔内の細菌が気管へ流れ込む「不顕性誤嚥」が起きやすくなり、これが誤嚥性肺炎の発症につながるのです。
- Q睡眠時無呼吸症候群の治療は誤嚥性肺炎の予防にも効果がありますか?
- A
CPAP(経鼻的持続陽圧呼吸)療法は、睡眠時無呼吸症候群の治療として広く用いられていますが、誤嚥性肺炎の予防にも効果を発揮する可能性があります。
CPAP療法を行うことで、睡眠中の嚥下と呼吸のタイミングが正常に近づき、吸気時に飲み込んでしまう「非協調性嚥下」が大幅に減少したとの研究報告があります。つまりSASの治療が、結果として誤嚥のリスクを軽減することにつながるのです。
- Q加齢による嚥下機能低下を自宅で予防する方法はありますか?
- A
嚥下機能の低下をある程度予防するために、自宅で手軽にできる方法がいくつかあります。代表的なものは「パ・タ・カ・ラ」の発声訓練で、舌や唇を意識的に動かすと嚥下に関わる筋肉を鍛えられます。
食事前に首のストレッチや肩の運動を行うのも有効です。加えて就寝前の丁寧な歯磨きと舌の清掃により、たとえ不顕性誤嚥が起きても肺に到達する細菌量を減らすことが期待できます。
- Q不顕性誤嚥は本人や家族が気づくことはできますか?
- A
不顕性誤嚥は「むせない誤嚥」とも呼ばれ、咳やむせといった自覚症状がないまま進行するため、本人はもちろん家族も気づきにくいのが実情です。
ただし、原因不明の微熱が続いたり、食後に声がガラガラしたり、痰の量や色に変化が出たりした場合には、不顕性誤嚥が繰り返されている可能性を疑ってください。こうしたサインがあれば、早めにかかりつけ医へ相談されることをおすすめします。
- Q誤嚥性肺炎はどのような高齢者がとくに発症しやすいですか?
- A
脳血管疾患(脳梗塞・脳出血)の既往がある方、認知症やパーキンソン病を患っている方は、嚥下反射と咳反射の両方が低下しやすく、誤嚥性肺炎のリスクが高まります。
睡眠時無呼吸症候群を治療せずに放置している方、口腔衛生が十分に保たれていない方、低栄養状態にある方も発症リスクが高いとされています。
複数の要因が重なるほどリスクは増大するため、一つでも心当たりがあれば予防策を講じることが大切です。