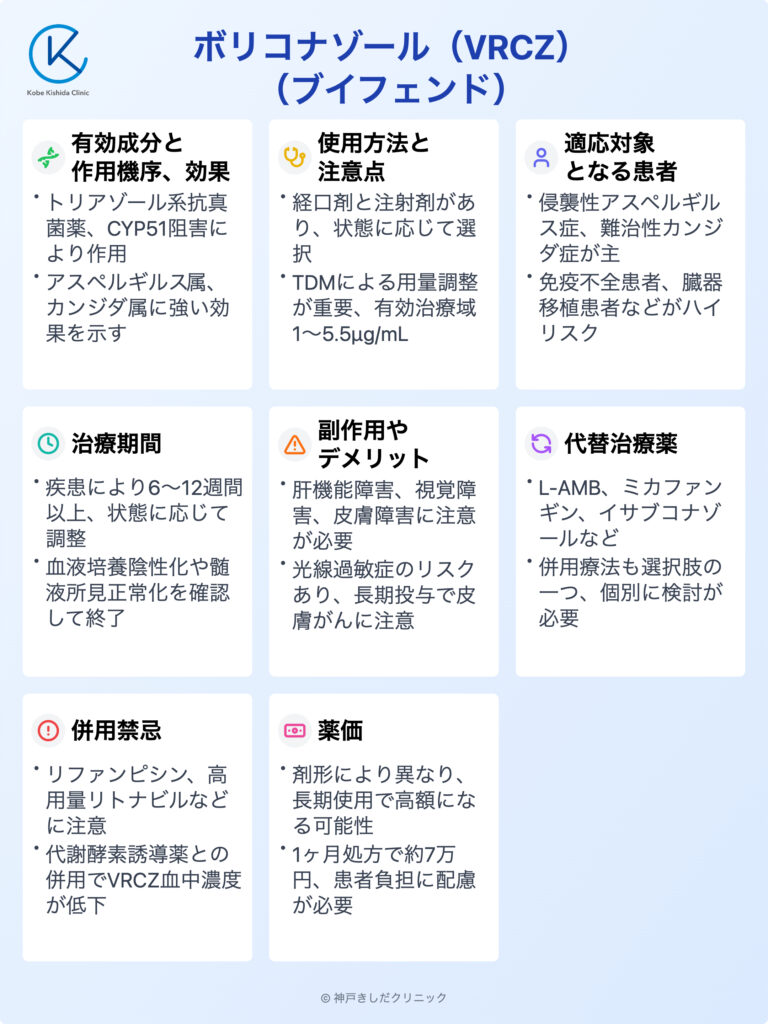
ボリコナゾール(ブイフェンド)とは深在性真菌症という重篤な感染症に対して使用される抗真菌薬です。
この薬剤は肺や血液中に侵入した病原性の真菌を効果的に抑制して患者さんの体内で増殖するのを防ぐ働きがあります。
主に呼吸器系の感染症、特にアスペルギルス症などの治療に用いられ免疫機能が低下した方々にとって非常に重要な役割を果たします。
VRCZの有効成分と作用機序、効果
有効成分
ボリコナゾール(VRCZ)の有効成分は化学名ボリコナゾールそのものであり、トリアゾール系抗真菌薬に分類されます。
この成分は真菌細胞膜の重要な構成要素であるエルゴステロールの生合成を阻害する働きを持ちます。
| 化学名 | 分子式 |
| ボリコナゾール | C16H14F3N5O |
| (2R,3S)-2-(2,4-ジフルオロフェニル)-3-(5-フルオロピリミジン-4-イル)-1-(1H-1,2,4-トリアゾール-1-イル)ブタン-2-オール | 分子量349.31 |
作用機序
ボリコナゾールは真菌細胞内のチトクロームP450酵素の一種であるCYP51(14α-脱メチル化酵素)を標的とします。
この酵素はエルゴステロール生合成経路において重要な役割を果たしており、ボリコナゾールがこれを阻害することで真菌の細胞膜形成に支障をきたします。
- CYP51の阻害
- エルゴステロール生合成の抑制
- 真菌細胞膜の構造異常
結果として真菌細胞の増殖が抑えられ、やがて細胞死に至るプロセスが引き起こされます。
抗真菌スペクトル
ボリコナゾールは広範囲の病原性真菌に対して効果を発揮します。
特にアスペルギルス属やカンジダ属など臨床的に問題となる真菌に対して強い抗真菌活性を示します。
| 感受性の高い真菌 | 中程度の感受性を示す真菌 |
| アスペルギルス属 | ムーコル属 |
| カンジダ属 | フザリウム属 |
| クリプトコックス属 | スケドスポリウム属 |
臨床効果
ボリコナゾールは深在性真菌症、特に侵襲性アスペルギルス症や難治性カンジダ症の治療において高い有効性を示します。
免疫不全患者や重症患者における真菌感染症の治療や予防にも広く用いられています。
- 侵襲性アスペルギルス症の第一選択薬
- 難治性カンジダ症への効果的な治療選択肢
- 免疫不全患者における真菌感染予防
| 適応症 | 期待される効果 |
| 侵襲性アスペルギルス症 | 高い臨床的有効性と生存率の向上 |
| カンジダ血症 | 血中真菌の迅速な除去と臓器障害の予防 |
| クリプトコックス症 | 中枢神経系感染の制御と予後改善 |
ボリコナゾールの優れた組織移行性と強力な抗真菌作用により従来治療困難とされてきた深在性真菌症においても良好な治療成績が得られるようになりました。

使用方法と注意点
投与経路と用法
ボリコナゾールは経口剤と注射剤の2種類の剤形があります。
経口剤は錠剤とドライシロップがあり、患者さんの状態や嚥下(えんげ)機能に応じて選択します。
注射剤は重症例や経口摂取が困難な患者さんに使用します。
| 剤形 | 用法 |
| 錠剤 | 1回150〜200mg 1日2回 |
| ドライシロップ | 1回40mg/kg 1日2回 |
| 注射剤 | 初日6mg/kg 1日2回 2日目以降4mg/kg 1日2回 |
治療開始時は通常注射剤から開始して患者さんの状態が安定したら経口剤へ切り替えます。
用量調節
ボリコナゾールは肝臓で代謝される薬剤であるため肝機能障害患者さんでは用量調節が必要になります。
| 肝機能障害の程度 | 用量調節 |
| 軽度〜中等度 | 通常用量の半量 |
| 重度 | 原則使用禁忌 |
腎機能障害患者さんでは経口剤は用量調節不要ですが、注射剤では溶解液に含まれるシクロデキストリンの蓄積に注意が必要です。
高齢者や低体重患者さんでも慎重な投与が求められます。
血中濃度モニタリング
ボリコナゾールは治療域と毒性域が近接しているため血中濃度モニタリング(TDM)が有用です。
| 血中濃度 | 臨床的意義 |
| 1〜5.5μg/mL | 有効治療域 |
| >5.5μg/mL | 副作用リスク上昇 |
TDMにより個々の患者さんに最適な用量を設定して治療効果の最大化と副作用リスクの最小化を図ります。
2019年のLancet Infectious Diseases誌に掲載された研究ではTDMを実施した患者群で治療成功率が向上し(64% vs 46% p<0.001)、副作用発現率が低下したことが報告されています。

適応対象となる患者
侵襲性アスペルギルス症患者
ボリコナゾールは侵襲性アスペルギルス症の第一選択薬として位置付けられています。
肺や副鼻腔などにアスペルギルス属真菌が感染して全身に広がるリスクがある患者さんが主な対象です。
特に免疫機能が低下した患者さんにおいてこの感染症のリスクが高まります。
| 免疫低下要因 | 具体例 |
| 血液悪性腫瘍 | 白血病・リンパ腫 |
| 臓器移植 | 造血幹細胞移植・肺移植 |
| 免疫抑制剤使用 | ステロイド長期投与・生物学的製剤使用 |
難治性カンジダ症患者
カンジダ属真菌による重症感染症で他の抗真菌薬が無効あるいは使用できない患者さんにボリコナゾールを用いることがあります。
- カンジダ血症
- 深在性カンジダ症(肝臓・脾臓・腎臓など)
- 食道カンジダ症(HIV患者など)
これらの症状を呈する患者さんでフルコナゾールなどの第一選択薬が効果不十分な際に本剤の使用を検討します。
フサリウム症・スケドスポリウム症患者
フサリウム属やスケドスポリウム属による感染症は稀ですが重篤化しやすく治療に難渋するケースが多くみられます。
これらの真菌による感染症と診断された患者さんには早期からボリコナゾールの使用を考慮します。
| 感染部位 | 症状 |
| 皮膚・軟部組織 | 潰瘍・膿瘍形成 |
| 肺 | 空洞性病変・結節影 |
| 全身播種性 | 多臓器不全 |
クリプトコックス症患者
クリプトコックス・ネオフォルマンスによる髄膜炎や肺炎などの患者さんにもボリコナゾールが使用されることがあります。
HIV感染症や臓器移植後の患者さんなど細胞性免疫が低下した方々に発症リスクが高まります。
従来の治療薬であるアムホテリシンBやフルコナゾールが使用できない場合の代替薬としての位置づけです。
予防投与の対象となる高リスク患者
深在性真菌症の発症リスクが極めて高い患者さんに対しては予防的にボリコナゾールを投与することがあります。
- 同種造血幹細胞移植後の患者
- 急性骨髄性白血病の寛解導入療法中の患者
- 長期にわたる好中球減少が予測される患者
これらの患者さんでは真菌感染症の発症を未然に防ぐことが重要です。
| リスク因子 | 具体例 |
| 好中球減少 | 500/μL未満が7日以上持続 |
| ステロイド使用 | プレドニゾロン換算で0.3mg/kg/日以上 |
| GVHD | Grade II以上の急性GVHD |
予防投与の期間や用量は患者さんの状態や基礎疾患により個別に判断します。

治療期間
侵襲性アスペルギルス症の治療期間
侵襲性アスペルギルス症に対するボリコナゾールの治療期間は通常6〜12週間を目安としますが、患者さんの状態により延長が必要になることがあります。
治療開始後2週間で臨床症状や画像所見の改善がみられない時は治療方針の見直しを検討します。
| 治療期間 | 臨床的判断基準 |
| 6週間 | 軽症例・早期改善例 |
| 12週間 | 標準的治療期間 |
| 12週間以上 | 重症例・免疫不全患者 |
免疫機能が回復するまで、または基礎疾患が改善するまで治療を継続することが大切です。
カンジダ血症の治療期間
カンジダ血症に対するボリコナゾールの治療期間は血液培養陰性確認後少なくとも2週間の継続投与を推奨します。
ただし深部臓器への播種や合併症がある患者さんでは更に長期の投与が必要になります。
- 血液培養陰性化後2週間 単純性カンジダ血症
- 血液培養陰性化後4〜6週間 深部臓器播種例
眼内炎の合併がないことを確認するために眼科的精査を実施して治療終了の判断材料とします。
クリプトコックス症の治療期間
クリプトコックス症特に髄膜炎に対するボリコナゾールの治療期間は長期に及ぶことが多く、最低でも10〜12週間の投与が必要です。
HIV患者さんでは免疫再構築症候群のリスクを考慮し抗レトロウイルス療法開始後も継続投与を行います。
| 患者背景 | 推奨治療期間 |
| HIV陰性患者 | 10〜12週間 |
| HIV陽性患者 | 12週間以上+維持療法 |
髄液所見の正常化と髄液培養陰性化を確認してから治療終了を判断します。
予防投与の期間
深在性真菌症の発症リスクが高い患者さんに対する予防投与の期間は基礎疾患や免疫抑制状態の持続期間により個別に設定します。
造血幹細胞移植後の患者さんでは好中球減少期間中および移植後100日目までの投与が一般的です。
急性白血病患者さんでは寛解導入療法中および好中球減少期間中の投与を行います。
| 対象患者 | 予防投与期間の目安 |
| 同種造血幹細胞移植後 | 移植後100日目まで |
| 急性白血病 | 寛解導入療法中+好中球回復まで |
ただし個々の患者さんのリスク因子を評価し柔軟に期間を調整することが重要です。
治療効果判定と投与期間の決定
ボリコナゾールの治療効果判定には臨床症状・画像所見・培養検査などを総合的に評価します。
- 臨床症状の改善(発熱・呼吸器症状など)
- 画像所見の改善(CT・MRIなど)
- 血清学的マーカーの低下(β-Dグルカン・アスペルギルス抗原など)
これらの指標を定期的に確認しながら治療継続の必要性を判断します。
2019年にLancet Infectious Diseases誌に掲載された多施設共同研究をご紹介します。
それによると侵襲性アスペルギルス症患者さんにおいて6週間以上のボリコナゾール投与群で予後が改善したことが報告されています(6週未満 vs 6週以上 90日死亡率 28% vs 17% p<0.001)。
この結果は十分な治療期間の確保が患者さん予後に直結することを示唆しており、臨床現場での判断に大きな影響を与えています。

ボリコナゾールの副作用やデメリット
肝機能障害
ボリコナゾールによる肝機能障害は比較的高頻度に発生する副作用の一つです。
多くの症例では軽度で一過性ですが重症化すると投与中止を余儀なくされる状況があります。
| 肝機能障害の程度 | 頻度 | 対応 |
| 軽度(Grade 1-2) | 10-20% | 経過観察 |
| 中等度(Grade 3) | 5-10% | 減量または休薬 |
| 重度(Grade 4) | 1-5% | 投与中止 |
定期的な肝機能検査を実施した早期発見・早期対応が重要です。
視覚障害
ボリコナゾール投与患者さんの約30%に一過性の視覚障害が出現します。
主な症状としては以下のようなものです。
- 羞明(まぶしさ)
- 色覚異常
- 霧視
- 視力低下
通常これらの症状は投与開始後30分程度で出現して60分程度持続します。
長期投与に伴い症状が軽減する傾向にありますが、患者さんへの十分な説明と注意喚起が大切です。
皮膚障害
光線過敏症はボリコナゾールの特徴的な副作用の一つです。
長期投与患者さんでは高頻度に発症し、重症例では皮膚がんのリスクが上昇するとの報告もあります。
| 皮膚症状 | 頻度 | 注意点 |
| 光線過敏症 | 10-30% | 日光暴露を避ける |
| 発疹 | 5-10% | 重症化に注意 |
| 皮膚がん | 稀だが要注意 | 定期的な皮膚科診察 |
屋外活動を控えて日焼け止めの使用や長袖着用などの遮光対策を徹底することが必要です。
QT延長
ボリコナゾールはQT延長を引き起こし重篤な不整脈のリスクを高める可能性があります。
特に以下のような患者さんでは注意が必要です。
- 心疾患の既往がある患者
- 電解質異常(低カリウム血症など)を有する患者
- QT延長を起こす他の薬剤を併用している患者
定期的な心電図モニタリングと電解質補正を行い不整脈の早期発見に努めます。
血中濃度の変動
ボリコナゾールは薬物動態の個人差が大きく、同じ用量でも血中濃度に大きなばらつきが生じます。
これは以下のような要因によるものです。
- CYP2C19の遺伝子多型
- 年齢や体重による代謝能の違い
- 肝機能障害の程度
治療域と毒性域が近接しているため血中濃度モニタリング(TDM)を活用した投与量の調整が必要になります。
2020年のClinical Infectious Diseases誌に掲載された研究ではTDMを実施した群で有意に副作用発現率が低下し(30% vs 45% p<0.01) 治療成功率が向上したこと(75% vs 60% p<0.05)が報告されています。
このエビデンスはTDMの重要性を裏付けるものであり、副作用リスクの軽減と治療効果の最大化につながります。

効果がなかった場合の代替治療薬
アムホテリシンBリポソーム製剤
アムホテリシンBリポソーム製剤(L-AMB)は広域抗真菌スペクトルを持つ薬剤で、VRCZが無効な症例に対する重要な選択肢となります。
真菌細胞膜の主要構成成分であるエルゴステロールに結合して膜機能を障害することで抗真菌作用を発揮します。
| 特徴 | 詳細 |
| 投与経路 | 点滴静注 |
| 用量 | 3-5 mg/kg/日 |
| 主な適応 | 侵襲性アスペルギルス症・ムーコル症 |
腎機能障害や電解質異常に注意が必要ですが、従来のアムホテリシンB製剤と比較して副作用が軽減されています。
ミカファンギン
ミカファンギンは真菌細胞壁の主要構成成分である1,3-β-D-グルカンの合成を阻害する薬剤です。
カンジダ属に対して強い抗真菌活性を示し、VRCZが使用できないカンジダ血症などの症例で選択されます。
- 投与経路 点滴静注
- 用量 50-150 mg/日
- 主な副作用 肝機能障害・発疹
アスペルギルス属に対する効果は限定的であるため使用する際は原因真菌の同定が重要です。
イサブコナゾール
イサブコナゾールは比較的新しいトリアゾール系抗真菌薬で VRCZと同様の作用機序を持ちます。
VRCZに不耐容の患者さんや薬物相互作用のリスクが高い患者さんでの使用が期待されます。
| 特徴 | イサブコナゾール | ボリコナゾール |
| 投与経路 | 静注/経口 | 静注/経口 |
| 薬物動態 | 線形 | 非線形 |
| TDMの必要性 | 低い | 高い |
副作用プロファイルがVRCZより良好とされ、特に視覚障害や光線過敏症のリスクが低いという特徴があります。
ポサコナゾール
ポサコナゾールはVRCZと同じトリアゾール系に属する薬剤ですが、より広い抗真菌スペクトルを有します。
特にムーコル症に対する有効性が注目されてVRCZが無効な稀少真菌症の治療選択肢となります。
| 剤形 | 特徴 | 用法 |
| 経口懸濁液 | 食事と併用が必要 | 1回400 mg 1日2回 |
| 腸溶錠 | 食事の影響を受けにくい | 1回300 mg 1日1回 |
| 注射剤 | 重症例に使用 | 初日300 mg 1日2回 2日目以降300 mg 1日1回 |
薬物相互作用に注意が必要ですが TDMの必要性はVRCZほど高くありません。
併用療法
単剤での効果が不十分な場合には作用機序の異なる抗真菌薬の併用を検討することがあります。
代表的な併用療法は以下のようなものです。
- VRCZ + ミカファンギン
- L-AMB + ミカファンギン
- VRCZ + L-AMB
併用療法の有効性については一定の見解が得られていませんが重症例や難治例では選択肢の一つとなります。
2019年のNew England Journal of Medicineに掲載された無作為化比較試験では侵襲性アスペルギルス症に対するVRCZとイサブコナゾールの非劣性が示されました。
6週間時点での全死因死亡率はVRCZ群19.3%、イサブコナゾール群19.6%(95%信頼区間 -7.8% 〜 7.2%)であり、両薬剤の同等性が確認されています。
このエビデンスはイサブコナゾールがVRCZの有力な代替薬となり得ることを示唆しており臨床現場での選択肢を広げています。

ブイフェンドの併用禁忌
リファンピシン
リファンピシンはVRCZの代謝を著しく促進し、血中濃度を大幅に低下させるため併用禁忌とされています。
両薬剤は強力なCYP3A4誘導作用を持ち相互に影響し合うことで治療効果を損なう危険性があります。
| 影響 | 詳細 |
| VRCZへの影響 | 血中濃度96%低下 |
| リファンピシンへの影響 | 血中濃度31%上昇 |
結核などの抗酸菌感染症合併例では代替薬の選択を検討する必要があります。
リトナビル
リトナビルはHIV治療に用いられるプロテアーゼ阻害薬で VRCZとの併用で重大な相互作用を引き起こします。
高用量(400mg 1日2回)のリトナビルはVRCZの血中濃度を著しく低下させるため併用禁忌です。
- VRCZの血中濃度 82%低下
- リトナビルの血中濃度 変化なし
HIV患者さんの真菌感染症治療では他の抗真菌薬選択や抗HIV薬の変更を考慮します。
カルバマゼピン
カルバマゼピンは抗てんかん薬として広く使用されていますがVRCZとの併用は避けるべきです。
強力なCYP3A4誘導作用によりVRCZの血中濃度を低下させて治療効果を著しく減弱させる可能性があります。
| 薬剤名 | 主な適応 | VRCZへの影響 |
| カルバマゼピン | てんかん・躁病 | 血中濃度50%以上低下 |
| フェニトイン | てんかん | 血中濃度50%以上低下 |
| フェノバルビタール | てんかん・不眠症 | 血中濃度50%以上低下 |
これらの薬剤を使用中の患者さんでは抗真菌薬の変更や抗てんかん薬の代替を検討します。
麦角アルカロイド製剤
麦角アルカロイド製剤(エルゴタミン ジヒドロエルゴタミンなど)とVRCZの併用は重篤な副作用のリスクがあるため禁忌です。
VRCZによるCYP3A4阻害作用で麦角アルカロイドの血中濃度が上昇して末梢血管攣縮や壊疽などの危険性が高まります。
- 併用による影響
- 麦角アルカロイドの血中濃度上昇
- 末梢循環不全のリスク増大
- 四肢の壊疽 発症の可能性
片頭痛治療などで麦角アルカロイド製剤を使用中の患者さんには代替薬の選択が必要です。
ピモジド
ピモジドは統合失調症治療薬ですが、VRCZとの併用でQT延長や致死的不整脈のリスクが高まるため禁忌です。
VRCZによるCYP3A4阻害作用でピモジドの血中濃度が上昇して心臓への悪影響が懸念されます。
| 薬剤名 | 主な副作用 | VRCZとの相互作用 |
| ピモジド | QT延長・不整脈 | 血中濃度上昇 |
| キニジン | QT延長・不整脈 | 血中濃度上昇 |
| ハロファントリン | QT延長・不整脈 | 血中濃度上昇 |
これらの薬剤を使用中の患者さんでは抗真菌薬の変更や向精神薬の代替を慎重に検討します。
セイヨウオトギリソウ(St. John’s Wort)
セイヨウオトギリソウ含有食品はうつ病の代替療法として用いられることがありますが、VRCZとの併用は避けるべきです。
CYP3A4誘導作用によりVRCZの血中濃度を低下させ 抗真菌作用を減弱させる可能性があります。
患者さんには健康食品やサプリメントの使用状況を確認して併用リスクについて十分な説明を行うことが大切です。

ブイフェンドの薬価
薬価
VRCZ(ブイフェンド)の薬価は剤形や規格によって異なります。
| 剤形 | 規格 | 薬価(円) |
| 錠剤 | 50mg | 368.2 |
| 錠剤 | 200mg | 1,238.6 |
| 注射剤 | 200mg | 6,010 |
経口剤と注射剤で大きな価格差があるため患者さんの状態に応じた選択が重要です。
処方期間による総額
VRCZを1週間処方した際の総額は錠剤200mgっで1日2回投与の場合は17,340.4円となります。
同じ容量で1ヶ月処方になると74,316円に達します。
- 1週間処方 17,340.4円
- 1ヶ月処方 74,316円
長期投与が必要な患者さんでは経済的負担が大きくなる可能性があります。
なお、上記の価格は2024年9月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文