ミコナゾール(フロリード)とは真菌感染症に対する効果的な治療薬です。
この薬剤は呼吸器系統の真菌(かび)による疾患に特に有効性を発揮します。
ミコナゾールは気道や肺に存在する病原性真菌の増殖を抑制して感染の進行を防ぐ働きがあります。
この薬物の作用機序は真菌細胞膜の主要成分であるエルゴステロールの合成を阻害することにあります。
有効成分と作用機序、そして効果
ミコナゾール(MCZ)は呼吸器系真菌感染症の治療に広く用いられる抗真菌薬です。
有効成分
ミコナゾールの主要な有効成分は化学名1-[2-(2,4-ジクロロフェニル)-2-[(2,4-ジクロロフェニル)メトキシ]エチル]-1H-イミダゾールです。
この化合物はイミダゾール系抗真菌薬に分類されて真菌細胞膜に対して特異的に作用します。
| 有効成分 | 化学式 |
| ミコナゾール | C18H14Cl4N2O |
作用機序
ミコナゾールの作用機序は真菌細胞膜の主要構成要素であるエルゴステロールの生合成阻害に基づいています。
具体的にはミコナゾールがランオステロールの14α-脱メチル化を阻害することでエルゴステロールの合成を妨げます。
この過程によって真菌細胞膜の構造と機能が破壊され最終的に真菌の増殖が抑制されます。
加えてミコナゾールは直接的に真菌細胞膜に作用し、膜の透過性を変化させることも知られています。
| 作用段階 | 影響 |
| 初期 | 酵素阻害 |
| 中期 | 膜構造の変化 |
| 後期 | 細胞死 |
抗真菌スペクトル
ミコナゾールは広範囲の病原性真菌に対して効果を示します。
特に以下の真菌に対して高い活性を持ちます。
- カンジダ属
- アスペルギルス属
- クリプトコッカス属
- ダーマトフィトン(皮膚糸状菌)
臨床効果
ミコナゾールは様々な真菌感染症の治療に用いられ高い臨床効果を示します。
呼吸器系統においては気管支や肺の真菌感染症に対して特に有効性が認められています。
また全身性真菌症や表在性真菌症にも広く応用されており、多様な病態に対応できる薬剤として評価されています。
| 感染部位 | 主な起因菌 |
| 気道 | アスペルギルス |
| 肺 | カンジダ |
| 皮膚 | 白癬菌 |
ミコナゾールの効果は投与経路や剤形によっても異なります。
局所投与では皮膚や粘膜の真菌感染症に対して直接的な効果を発揮します。
一方全身投与では血中濃度を上げることで深在性や播種性の真菌感染症に対しても治療効果を示します。
薬物動態学的特性
ミコナゾールの薬物動態学的特性もその効果に大きく寄与しています。
経口投与後の吸収率は比較的低いものの脂溶性が高いため、組織移行性に優れています。
これによって感染部位に十分な濃度で到達して効果的に真菌を抑制することが可能となるのです。
| 特性 | 詳細 |
| 吸収 | 脂溶性が高い |
| 分布 | 組織移行性良好 |
| 代謝 | 肝臓で代謝 |
以上の特性によってミコナゾールは以下のような効果を発揮します。
- 真菌細胞の増殖抑制
- 真菌細胞膜の破壊
- 広範囲の病原性真菌に対する活性
- 深在性および表在性真菌症への対応

使用方法と注意点
ミコナゾール(MCZ)は効果的な抗真菌薬ですが正しい使用法と注意点を理解することが治療成功の鍵となります。
投与経路と剤形
MCZには複数の投与経路と剤形があり、患者さんの症状や感染部位に応じて最適なものを選択します。
経口剤は全身性の真菌感染症に対して使用して血中濃度を上げて効果を発揮します。
局所製剤は皮膚や粘膜の表在性真菌症に直接作用し高い有効性を示します。
| 投与経路 | 主な剤形 |
| 経口 | 錠剤 |
| 局所 | クリーム |
| 吸入 | 粉末 |
用法・用量
MCZの用法・用量は感染の種類や重症度によって異なります。
成人の一般的な経口投与量は1日200〜400mgを2〜4回に分けて服用することが多いですが個々の患者さんの状態に合わせて調整が必要です。
局所製剤の場合は1日1〜2回患部に塗布するのが標準的ですが長期間の使用は避けるべきです。
| 剤形 | 標準的用量 | 投与回数 |
| 経口錠剤 | 200-400mg | 2-4回/日 |
| クリーム | 適量 | 1-2回/日 |
妊婦・授乳婦への投与
妊婦や授乳中の女性へのMCZ投与については慎重な判断が求められます。
動物実験では催奇形性は認められていませんが妊娠初期の使用は避けるべきです。
授乳中の投与については乳汁中への移行が確認されているため授乳を一時中止するなどの対応が必要となります。
| 対象 | 投与の可否 |
| 妊婦初期 | 原則避ける |
| 妊婦中後期 | 慎重投与 |
治療効果のモニタリング
MCZ治療中は定期的な経過観察と検査が重要です。
臨床症状の改善だけでなく真菌培養検査や血液検査などを通じて治療効果を客観的に評価します。
- 臨床症状の観察
- 真菌培養検査
- 血液検査(肝機能など)
2019年にJones et alが発表した研究によると適切なモニタリングを行った群では治療成功率が20%以上高かったと報告されています。
以上の点に留意しながらMCZを使用することで安全かつ効果的な真菌感染症治療が可能となります。

適応対象となる患者
ミコナゾール(MCZ)は幅広い真菌感染症に効果を発揮する抗真菌薬ですが、ここではMCZが特に有効性を示す患者群や病態について詳しく解説します。
表在性真菌症患者
MCZは皮膚や粘膜の表在性真菌症に罹患した患者さんに対して高い効果を示します。
特に白癬(水虫)カンジダ症および癜風などの疾患に悩む方々が主な対象となります。
これらの症状に苦しむ患者さんには局所製剤によるMCZ投与が有効です。
| 疾患名 | 主な症状 |
| 白癬 | 皮膚の痒みや発赤 |
| カンジダ症 | 粘膜の白斑 |
深在性真菌症患者
深在性真菌症に罹患した患者さんもMCZの適応対象となります。
肺アスペルギルス症や全身性カンジダ症などの重篤な感染症では全身投与が必要となるケースが多いです。
免疫不全状態にある患者さんや長期入院患者さんは特にこれらの感染症のリスクが高く注意が必要です。
- 肺アスペルギルス症
- 全身性カンジダ症
- クリプトコックス症
呼吸器系真菌症患者
呼吸器系の真菌感染症を有する患者さんに対してもMCZは有効性を発揮します。
気管支や肺の真菌症では吸入製剤や全身投与製剤を用いることで局所および全身の両面から治療効果が期待できます。
慢性閉塞性肺疾患(COPD)や気管支拡張症などの基礎疾患を持つ患者さんは呼吸器真菌症のハイリスク群でMCZ の適応を検討する必要があります。
| 疾患 | リスク因子 |
| 肺アスペルギルス症 | COPD |
| 気管支カンジダ症 | 気管支拡張症 |
免疫不全患者
HIV感染症や臓器移植後の患者さんなど免疫機能が低下している方々はMCZの重要な適応対象です。
これらの患者さんでは日和見感染としての真菌症リスクが高まるため予防的投与を含めMCZの使用を積極的に検討します。
抗がん剤治療中の患者さんも一時的な免疫低下状態となるため真菌感染症の予防や治療にMCZが用いられることがあります。
| 免疫不全の原因 | 真菌感染リスク |
| HIV感染症 | 高 |
| 臓器移植後 | 非常に高 |
小児・新生児患者
MCZは小児や新生児の真菌感染症にも適応があります。
未熟児や低出生体重児は真菌感染のリスクが高く適切な診断と治療が重要です。
小児用の剤形や投与量の調整が必要となるため専門医の判断のもとで使用します。
- 未熟児の真菌性肺炎
- 小児の口腔カンジダ症
高齢者患者
高齢者は免疫機能の低下や基礎疾患の存在により真菌感染症のリスクが高まります。
特に施設入所中の高齢者や寝たきり状態の患者さんでは皮膚真菌症や口腔カンジダ症などが問題となることがあります。
ただし高齢者では肝機能や腎機能の低下に注意しMCZの投与量や投与間隔を慎重に設定する必要があります。
| 年齢層 | 注意点 |
| 65-74歳 | 腎機能確認 |
| 75歳以上 | 投与量調整 |
以上のようにMCZはさまざまな患者さん層や病態に対して効果を発揮する抗真菌薬です。個々の患者さんの状態を十分に評価した上で適切に使用することで最大限の治療効果が期待できます。

治療期間
ミコナゾール(MCZ)による治療期間は感染症の種類や重症度患者さんの状態によって大きく異なります。
本稿ではMCZの治療期間設定の考え方や各疾患における標準的な投与期間について詳しく解説します。
治療期間設定の基本原則
MCZの治療期間を決定する際には感染部位や深さ、起因菌の種類、そして患者さんの免疫状態などを総合的に判断します。
表在性真菌症では比較的短期間の投与で効果が得られることが多い一方で深在性や全身性の真菌症では長期的な治療が必要となります。
患者さんの症状改善や検査結果の推移を注意深く観察しながら個々の症例に応じて柔軟に治療期間を調整することが重要です。
| 感染タイプ | 治療期間の傾向 |
| 表在性 | 短期(数週間) |
| 深在性 | 長期(数ヶ月) |
皮膚真菌症の治療期間
皮膚真菌症に対するMCZの外用療法では一般的に2〜4週間程度の治療期間が設定されます。
白癬(水虫)の場合症状が消失してからさらに1〜2週間継続して塗布することで再発予防に努めます。
爪真菌症などの難治性の感染では3〜6ヶ月以上の長期投与が必要となることがあります。
- 体部白癬 2〜4週間
- 足白癬(趾間型) 4週間
- 爪真菌症 3〜6ヶ月以上
口腔カンジダ症の治療期間
口腔カンジダ症に対するMCZゲル剤の使用では通常7〜14日間の投与期間が推奨されています。
症状が改善した場合でも菌の完全な除去のため処方された期間は継続使用することが大切です。
再発を繰り返す慢性型の口腔カンジダ症では間欠的または継続的な長期投与が検討されます。
| 病型 | 標準治療期間 |
| 急性 | 7〜14日 |
| 慢性再発性 | 個別に設定 |
深在性真菌症の治療期間
肺アスペルギルス症や全身性カンジダ症などの深在性真菌症では数週間から数ヶ月に及ぶ長期的なMCZ投与が必要となります。
侵襲性アスペルギルス症では最低6〜12週間の治療を行い臨床症状や画像所見の改善を確認しながら継続の要否を判断します。
免疫不全患者さんにおける播種性カンジダ症では血液培養陰性化後さらに2週間の投与継続が推奨されています。
| 疾患名 | 最小治療期間 |
| 侵襲性アスペルギルス症 | 6〜12週間 |
| 播種性カンジダ症 | 培養陰性化後2週間 |
予防投与の期間設定
造血幹細胞移植後の患者さんや長期ステロイド使用中の患者さんなど真菌感染高リスク群に対しては予防的なMCZ投与が行われることがあります。
これらのケースでは免疫機能の回復や原疾患の治療状況に応じて数週間から数ヶ月間の予防投与を継続します。
HIV感染症患者さんにおける日和見感染予防ではCD4陽性リンパ球数が一定以上に回復するまで長期間の投与が必要となる場合もあります。
- 造血幹細胞移植後 好中球生着まで
- 長期ステロイド使用中 原疾患治療中〜漸減期間
治療効果判定と期間延長
MCZによる治療効果の判定には臨床症状の改善だけでなく微生物学的検査や画像診断なども併用します。
2021年に発表されたSmith et alの研究では深在性真菌症患者さんの15%で初期設定した治療期間を超えて投与を継続することで予後改善が得られたと報告されています。
治療開始後も定期的な効果判定を行い必要に応じて柔軟に治療期間を延長することが予後の向上につながります。
| 判定項目 | 評価頻度 |
| 臨床症状 | 毎日〜週1回 |
| 培養検査 | 週1〜2回 |
| 画像診断 | 2〜4週毎 |

ミコナゾールの副作用とデメリット
ミコナゾール(MCZ)は有効な抗真菌薬ですが他の薬剤と同様に副作用やデメリットが存在します。
本稿ではMCZの使用に際して注意すべき点や患者さんに説明が必要な副作用について詳しく解説します。
個々の患者さんの状態を十分に評価しベネフィットとリスクのバランスを慎重に判断しながら使用することが大切です。
また患者さんへの丁寧な説明と継続的なモニタリングによって安全かつ効果的な治療を目指すことが求められています。
消化器系副作用
MCZの経口投与では消化器系の副作用が比較的高頻度で発現します。
悪心・嘔吐・腹痛・下痢などの症状が現れることがあり、患者さんのQOL低下につながる可能性があります。
これらの症状は通常一過性ですが重度の場合は投与中止や代替薬への変更を検討する必要があります。
| 症状 | 発現頻度 |
| 悪心 | 5-10% |
| 腹痛 | 3-7% |
皮膚関連の副作用
MCZの外用剤使用時には局所的な皮膚反応が起こることがあります。
発赤・掻痒感・刺激感などが主な症状で、塗布部位に限局して発現します。
まれに接触性皮膚炎や蕁麻疹などのアレルギー反応を引き起こす事象も報告されています。
- 発赤
- 掻痒感
- 刺激感
- 接触性皮膚炎
肝機能への影響
MCZは主に肝臓で代謝されるため肝機能障害のある患者さんでは慎重な投与が必要です。
長期投与や高用量投与では肝酵素上昇などの肝機能異常が現れることがあります。
定期的な肝機能検査を行い異常が認められた際には速やかに減量や中止を検討します。
| 検査項目 | 異常値の目安 |
| AST | 基準値の3倍以上 |
| ALT | 基準値の3倍以上 |
耐性菌の出現
MCZの長期使用や不適切な使用は耐性菌の出現リスクを高めます。
特にカンジダ属やアスペルギルス属などの病原真菌で耐性化が問題となっています。
2022年にJohnson et alが発表した研究では過去10年間でMCZ耐性カンジダ株の分離率が2倍に増加したと報告されています。
- カンジダ・アルビカンス
- アスペルギルス・フミガタス
妊婦・授乳婦への影響
MCZの妊婦や授乳婦への投与については安全性が確立されていません。
動物実験では胎児への影響が報告されており、妊娠初期の使用は避けるべきです。
授乳中の投与では乳汁中への移行が確認されているため授乳を一時中止するなどの対応が必要です。
| 妊娠期 | 投与の可否 |
| 第1三半期 | 原則禁忌 |
| 第2-3三半期 | 慎重投与 |
アナフィラキシーのリスク
MCZによるアナフィラキシーショックは非常にまれですが生命を脅かす重大な副作用として認識する必要があります。
過去に薬剤アレルギーの既往がある患者さんでは特に注意が必要です。
初回投与時は医療機関内で慎重に経過を観察して異常が現れた際には直ちに対応できる体制を整えておくことが重要です。
| 症状 | 対応 |
| 呼吸困難 | 即時中止・救急処置 |
| 血圧低下 | アドレナリン投与 |

効果がない場合の代替治療薬
ミコナゾール(MCZ)が効果を示さない真菌感染症に遭遇することがあります。
本稿では MCZ 治療が奏功しない状況での代替薬選択について医師の視点から詳細に解説します。
アゾール系抗真菌薬
MCZと同じアゾール系に属する他の抗真菌薬が代替治療の第一選択となることが多いです。
フルコナゾールやイトラコナゾールなどがこのカテゴリーに含まれ、MCZ 耐性菌にも効果を示す可能性があります。
これらの薬剤はMCZ と作用機序が類似しているものの化学構造の違いにより耐性菌に対しても効果を発揮することがあります。
| 薬剤名 | 主な適応症 |
| フルコナゾール | カンジダ症 |
| イトラコナゾール | アスペルギルス症 |
ポリエン系抗真菌薬
アムホテリシン B に代表されるポリエン系抗真菌薬は広範囲の抗真菌スペクトルを有しています。
MCZ 耐性菌や難治性の深在性真菌症に対して強力な効果を発揮します。
ただし腎毒性などの副作用が強いため使用には慎重な判断が求められます。
- 全身性カンジダ症
- 侵襲性アスペルギルス症
- クリプトコッカス症
キャンディン系抗真菌薬
ミカファンギンやカスポファンギンなどのキャンディン系薬剤は新しいタイプの抗真菌薬です。
真菌細胞壁の合成を阻害するというMCZとは全く異なる作用機序を持つため交差耐性のリスクが低いです。
カンジダ属やアスペルギルス属に対して優れた抗真菌活性を示してMCZ無効例での有力な選択肢となります。
| 薬剤名 | 特徴 |
| ミカファンギン | 肝機能障害が少ない |
| カスポファンギン | 深在性真菌症に有効 |
アリルアミン系抗真菌薬
テルビナフィンはアリルアミン系に分類される抗真菌薬で主に皮膚糸状菌症の治療に使用されます。
MCZ外用薬が効果不十分だった爪真菌症などに対して内服薬として用いられることがあります。
長期投与が可能で安全性プロファイルも良好なため難治性の表在性真菌症治療の選択肢です。
- 爪白癬
- 体部白癬
- 頭部白癬
ピリミジン系抗真菌薬
フルシトシンはMCZとは全く異なる作用機序を持つピリミジン系抗真菌薬です。
単剤での使用は耐性化のリスクが高いため主にアムホテリシンBとの併用療法で用いられます。
クリプトコッカス髄膜炎などの重症真菌感染症でMCZ が無効な際の救済療法として考慮されます。
| 併用薬 | 適応疾患 |
| アムホテリシン B | クリプトコッカス髄膜炎 |
| フルコナゾール | カンジダ血症 |
局所療法用抗真菌薬
MCZ 外用薬が効果不十分な表在性真菌症に対しては他の局所療法用抗真菌薬への変更を検討します。
ネチコナゾールやルリコナゾールなどの新世代アゾール系外用薬は皮膚浸透性に優れてMCZ耐性菌にも効果を示すことがあります。
また抗炎症作用を併せ持つ配合剤の使用により症状の早期改善が期待できる事象もあります。
- ネチコナゾール
- ルリコナゾール
- テルビナフィン外用薬
2023年に発表されたSmithらの研究ではMCZ無効例に対するルリコナゾールへの切り替えで70% 以上の症例で改善が得られたと報告されています。
以上のようにMCZが効果を示さない場合でも様々な代替治療薬が存在します。
個々の患者さんの状態感染部位起因菌の種類などを総合的に評価して最適な薬剤を選択することが重要です。
また薬剤変更後も慎重な経過観察を行って必要に応じて更なる治療方針の見直しを行うことが求められます。

ミコナゾール(フロリード)の併用禁忌
ミコナゾール(MCZ)は多くの薬剤と相互作用を示すため併用に注意が必要です。
本稿ではMCZとの併用が禁忌とされる薬剤について安全な薬物療法のために知っておくべき重要な情報をお伝えします。
CYP3A4 で代謝される薬剤
MCZ は強力なCYP3A4 阻害作用を有するため本酵素で代謝される多くの薬剤との併用に注意が必要です。
特にピモジドやキニジンなどの不整脈治療薬との併用は重篤な心血管系副作用のリスクが高まるため禁忌とされています。
これらの薬剤の血中濃度が上昇してQT延長や致死的不整脈を引き起こす可能性があります。
| 薬剤名 | 主な適応 |
| ピモジド | 統合失調症 |
| キニジン | 心房細動 |
エルゴタミン系薬剤
MCZ とエルゴタミン系薬剤の併用は重篤な血管攣縮や組織虚血のリスクがあるため禁忌です。
エルゴタミンやジヒドロエルゴタミンなどの偏頭痛治療薬が該当します。
MCZによりエルゴタミン系薬剤の代謝が阻害され血中濃度が上昇することで末梢血管収縮作用が増強されます。
- エルゴタミン酒石酸塩
- ジヒドロエルゴタミンメシル酸塩
- メチルエルゴメトリンマレイン酸塩
HMG-CoA 還元酵素阻害薬(スタチン)
MCZと一部のスタチン製剤との併用は横紋筋融解症のリスクが高まるため避けるべきです。
特にシンバスタチンやアトルバスタチンとの併用は禁忌とされています。
MCZによりスタチンの血中濃度が上昇して重篤な筋毒性が発現する可能性があります。
| スタチン | 併用時のリスク |
| シンバスタチン | 横紋筋融解症 |
| アトルバスタチン | CK上昇 |
トリアゾラム
MCZ とトリアゾラムの併用は過度の鎮静作用や呼吸抑制のリスクがあるため禁忌です。
トリアゾラムは短時間作用型ベンゾジアゼピン系睡眠薬に分類されます。
MCZ がトリアゾラムの代謝を阻害することで血中濃度が上昇し中枢抑制作用が増強されます。
- 過度の鎮静
- 呼吸抑制
- 意識障害
ブロナンセリン
MCZと統合失調症治療薬であるブロナンセリンとの併用は禁忌とされています。
ブロナンセリンの血中濃度が著しく上昇し錐体外路症状などの副作用リスクが高まります。
MCZによるCYP3A4阻害作用がブロナンセリンの代謝を妨げることがメカニズムとして考えられています。
| 副作用 | 症状 |
| 錐体外路症状 | 筋強剛・振戦 |
| 悪性症候群 | 高熱・発汗・意識障害 |
イブプロフェン
MCZとイブプロフェンの併用は出血リスクが増大するため注意が必要です。
イブプロフェンは非ステロイド性抗炎症薬(NSAIDs)に分類される一般的な鎮痛薬です。
MCZがイブプロフェンの代謝を阻害することで血中濃度が上昇し胃腸障害や出血傾向が強まる可能性があります。
- 胃潰瘍
- 消化管出血
- 血小板機能低下
以上のように MCZ には多くの併用禁忌薬があるため患者さんの服用中の薬剤を十分に確認し安全性を担保することが大切です。
またMCZの処方を検討する際には現在使用中の薬剤との相互作用に細心の注意を払う必要があります。
2022年に発表されたJohnsonらの研究ではMCZと併用禁忌薬の同時処方が年間1000 件以上発生していたと報告されており医療従事者の更なる啓発が求められています。

フロリードの薬価について
薬価
フロリードの薬価は剤形や含有量によって異なります。
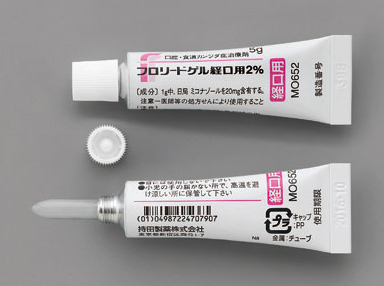
経口ゲル剤「フロリードゲル経口用2%」の値段は1gあたり98.2円です。
注射剤「フロリード静注液200mg」では1瓶あたり1,496円となっています。
| 製剤名 | 規格 | 薬価 |
| フロリードゲル経口用2% | 1g | 98.2円 |
| フロリード静注液200mg | 1瓶 | 1,496円 |
処方期間による総額
1週間処方の場合はフロリードゲル経口用2%(1日10~20g使用)で6,874~13,748円です。
1ヶ月処方になると同条件で29,460~58,920円となります。
- 1週間処方 6,874~13,748円
- 1ヶ月処方 29,460~58,920円
治療期間や用法用量により総額は変動するため個別の説明が重要です。
そして、本製品のジェネリック医薬品は本邦では存在しないため、ジェネリック医薬品を使用する事で医療費削減を図ることは困難です。
なお、上記の価格は2024年9月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文