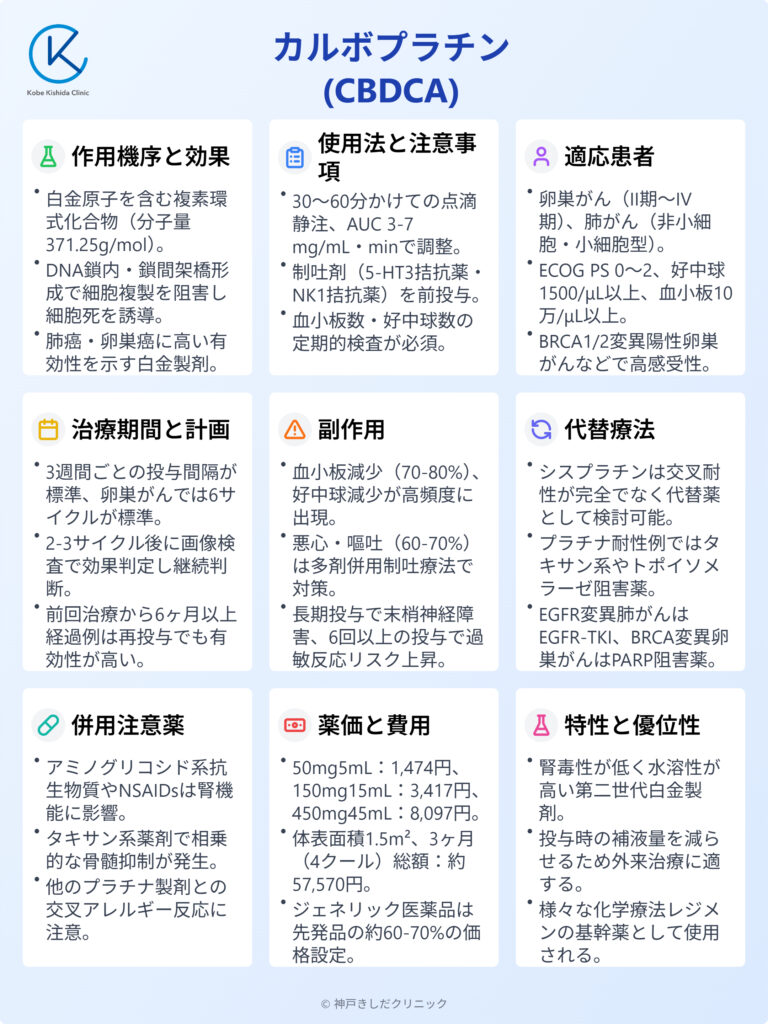
カルボプラチン(パラプラチン)とは、がん治療に用いられる重要な抗悪性腫瘍薬の一つです。
この薬剤は白金を含む化合物で、DNA合成を阻害することでがん細胞の増殖を抑制する効果があります。
主に肺がんや卵巣がん、頭頸部がんなどの治療に使用され他の抗がん剤と併用されることも多い薬剤です。
カルボプラチンは同じ白金製剤であるシスプラチンと比較して腎毒性が低いという特徴があります。
そのため腎機能に不安のある患者さんにも使いやすい薬剤として知られています。
ただし骨髄抑制などの副作用には注意が必要で定期的な血液検査や症状の観察が欠かせません。

CBDCAの有効成分と作用機序、効果
有効成分の化学構造
カルボプラチンの有効成分はcis-Diammine(1,1-cyclobutanedicarboxylato)platinum(II) という化学名を持つ白金錯体です。
この化合物は分子式C6H12N2O4Ptで表され、中心に白金原子を持つ正方形平面構造を形成しています。
白金原子にはアンモニア分子とシクロブタン-1,1-ジカルボン酸が配位しており、この独特な構造が薬剤の特性を決定づけています。
| 項目 | 詳細 |
| 化学名 | cis-Diammine(1,1-cyclobutanedicarboxylato)platinum(II) |
| 分子式 | C6H12N2O4Pt |
| 分子量 | 371.25 g/mol |
白金製剤としての特徴
カルボプラチンは第二世代の白金製剤に分類されます。
第一世代のシスプラチンと比較して腎毒性が低く水溶性が高いという特徴を持っています。
これらの性質により投与時の補液量を減らすことができ、外来治療にも適した薬剤となっています。
- 腎毒性が低い
- 水溶性が高い
- 外来治療に適している
| 世代 | 代表的な白金製剤 |
| 第一世代 | シスプラチン |
| 第二世代 | カルボプラチン |
| 第三世代 | オキサリプラチン |
作用機序
カルボプラチンは体内に投与されると血中で活性化されてDNAと結合する能力を獲得します。
活性化されたカルボプラチンはDNAの塩基、特にグアニンと共有結合を形成してDNA鎖内および鎖間に架橋を生成します。
この架橋形成によりDNA複製や転写が阻害されて結果としてがん細胞の増殖が抑制されアポトーシス(細胞死)が誘導されます。
| 作用段階 | 内容 |
| 活性化 | 血中での加水分解 |
| DNA結合 | グアニンとの共有結合形成 |
| 架橋形成 | DNA鎖内・鎖間架橋 |
| 細胞死誘導 | アポトーシスの惹起 |
抗腫瘍効果のスペクトル
カルボプラチンは広範囲のがん種に対して効果を発揮しますが特に以下の腫瘍に対する有効性が認められています。
非小細胞肺がんや小細胞肺がんといった肺がん全般に対して高い効果を示し標準治療の一つとして位置づけられています。
また卵巣がんに対しても顕著な抗腫瘍効果が報告されており、初回治療や再発時の化学療法に広く用いられています。
| がん種 | 効果 |
| 非小細胞肺がん | 高い |
| 小細胞肺がん | 高い |
| 卵巣がん | 顕著 |
| 頭頸部がん | 中程度 |
化学療法における位置づけ
カルボプラチンは様々な化学療法レジメンの基幹薬として重要な役割を果たしています。
単剤での使用以外にも他の抗がん剤との併用療法が広く行われており相乗効果による治療成績の向上が期待できます。
例えば非小細胞肺がんにおいてはパクリタキセルとの併用療法が標準的なレジメンの一つとして確立されています。
| 併用薬 | 適応がん |
| パクリタキセル | 非小細胞肺がん 卵巣がん |
| エトポシド | 小細胞肺がん |
| ゲムシタビン | 卵巣がん |
このようにカルボプラチンは幅広い抗腫瘍スペクトルと優れた忍容性を持つ薬剤としてがん化学療法の重要な選択肢となっています。

適切な使用法と重要な注意事項
投与方法と用量調整
カルボプラチンの投与には細心の注意を払う必要があります。
投与方法は通常点滴静注で行い投与時間は30分から60分かけて慎重に行います。
投与量は患者さんの腎機能・体表面積・血液学的毒性などを考慮して個別に設定します。
腎機能の評価にはCockcroft-Gault式やCalvert式を用いることが多く、これらの計算式を用いて適切な用量を決定します。
| 腎機能 (CLcr) | 推奨用量 (AUC) |
| > 60 mL/min | 5-7 mg/mL・min |
| 40-59 mL/min | 4-6 mg/mL・min |
| < 40 mL/min | 3-5 mg/mL・min |
前投薬と併用療法
カルボプラチン投与前には悪心・嘔吐の予防のため制吐剤を投与することが望ましいです。
5-HT3受容体拮抗薬やNK1受容体拮抗薬、デキサメタゾンなどを組み合わせて使用します。
他の抗がん剤との併用療法も広く行われており特に非小細胞肺がんや卵巣がんの治療では有効性が確認されています。
併用する薬剤の選択はがんの種類や病期、患者さんの全身状態などを総合的に判断して決定します。
- パクリタキセル
- ドセタキセル
- ゲムシタビン
- エトポシド
投与スケジュールの管理
カルボプラチンの投与スケジュールは疾患や治療レジメンによって異なりますが、一般的には3週間ごとの投与が多いです。
投与間隔を適切に保つことで骨髄抑制からの回復時間を確保し、治療の継続性を維持できます。
| 投与サイクル | 投与間隔 | 投与日 |
| 1サイクル目 | 3週間 | Day 1 |
| 2サイクル目 | 3週間 | Day 22 |
| 3サイクル目 | 3週間 | Day 43 |
治療効果と副作用のバランスを取りながら必要に応じて投与間隔の調整や休薬期間の設定を行い、長期投与による蓄積毒性にも注意が必要です。
モニタリングと支持療法
カルボプラチン投与中は定期的な血液検査や腎機能検査が必要不可欠です。
特に血小板数・好中球数・ヘモグロビン値の推移に注意を払い適切なタイミングで輸血や顆粒球コロニー刺激因子(G-CSF)の投与を検討します。
| 検査項目 | 正常値範囲 | 要注意値 |
| 血小板数 | 15-35万/μL | < 7.5万/μL |
| 好中球数 | 1,500-8,000/μL | < 1,000/μL |
| ヘモグロビン | 13-17 g/dL | < 8 g/dL |
腎機能障害の早期発見と対策も重要で尿量や電解質バランスのモニタリング、十分な水分補給の指導を行います。
患者教育と生活指導
カルボプラチン治療を受ける患者さんには治療の目的や予想される副作用、自己管理の方法について十分な説明を行う必要があります。
感染予防や栄養管理など日常生活における注意点も詳しく指導することも大切です。
- 手洗い・うがいの徹底
- バランスの取れた食事摂取
- 適度な運動と休養
- 発熱や出血傾向などの症状出現時の早期受診
論文における使用経験報告によるとカルボプラチンを含む化学療法を受けた卵巣がん患者さん100名を調査しました。
このうち適切な患者教育と生活指導を受けた群では治療完遂率が20%向上してQOLの維持も顕著だったとの結果が示されています。

対象となる患者像と適応基準
主要な適応がん種
カルボプラチンは幅広いがん種に対して効果を発揮する抗悪性腫瘍薬であり、その適応範囲は多岐にわたります。
特に卵巣がん・肺がん・頭頸部がんなどの固形腫瘍において高い有効性が認められています。
上記のがん種においてカルボプラチンを選択する際には腫瘍の組織型・病期・転移の有無などを総合的に評価して個々の患者さんに最適な治療法を選定することが求められます。
| がん種 | 主な適応病期 |
| 卵巣がん | II期〜IV期 |
| 非小細胞肺がん | IIIB期・IV期 |
| 小細胞肺がん | 限局型・進展型 |
| 頭頸部がん | 局所進行期・再発転移期 |
患者さんの全身状態と適応基準
カルボプラチン投与の適応を検討する際には患者さんの全身状態を慎重に評価する必要があります。
一般的にECOG パフォーマンスステータス(PS)が0〜2の患者さんが良い適応となります。
また骨髄機能・腎機能・肝機能などの主要臓器機能が保たれていることが投与の前提条件となります。
特に腎機能はカルボプラチンの排泄に直接関わるため適切な腎機能評価が不可欠です。
| 評価項目 | 基準値 |
| ECOG PS | 0〜2 |
| 好中球数 | 1500/μL以上 |
| 血小板数 | 10万/μL以上 |
| クレアチニンクリアランス | 50mL/min以上 |
- 十分な骨髄機能(白血球数・好中球数・血小板数・ヘモグロビン値)
- 適切な肝機能(AST・ALT・ビリルビン値)
前治療歴と二次治療以降の適応
カルボプラチンは初回治療だけでなく再発時や二次治療以降の選択肢としても重要な位置を占めています。
特に他の白金製剤であるシスプラチンに不耐容な患者さんや腎機能低下により使用が困難な患者さんにおいてカルボプラチンが代替薬として選択されることが少なくありません。
前治療の内容や効果、副作用の発現状況などもカルボプラチン選択の判断材料となります。
前治療でプラチナ製剤に反応を示した患者さんでは再発時にもカルボプラチンが有効である可能性が高いです。
| 前治療状況 | カルボプラチン適応 |
| プラチナ感受性再発 | 〇 |
| プラチナ抵抗性再発 | △ |
| シスプラチン不耐容 | 〇 |
| 未治療 | 〇 |
特殊な患者集団における考慮事項
高齢者や合併症を有する患者さんにおいてもカルボプラチンは比較的安全に使用できる薬剤として知られています。
しかし個々の患者さんの状態に応じて慎重な投与量調整や支持療法の併用が必要です。
例えば75歳以上の高齢者では骨髄抑制のリスクが高まるため初回投与量を減量することが一般的です。
同様に心疾患や糖尿病などの基礎疾患を有する患者さんではそれぞれの疾患管理と並行してカルボプラチン投与を行う必要があります。
- 高齢者(75歳以上)での注意点
- 心疾患合併患者での留意事項
- 糖尿病患者における血糖管理
| 患者群 | 投与量調整 | 特別な配慮 |
| 高齢者 | 20-30%減量 | 頻回のモニタリング |
| 心疾患合併 | 標準量 | 心機能評価の実施 |
| 糖尿病合併 | 標準量 | 厳格な血糖コントロール |
遺伝子プロファイリングと個別化医療
近年がん細胞の遺伝子プロファイリングに基づく個別化医療の重要性が高まっています。
特にBRCA1/2遺伝子変異を有する卵巣がん患者さんではカルボプラチンを含むプラチナ製剤の有効性が高いことが知られています。
このような遺伝子情報を活用することでカルボプラチン治療の効果予測や適応患者さんの選別がより精密に行えるようになってきました。
今後さらなるバイオマーカーの発見によりカルボプラチン治療の個別化が進むことが期待されます。
| 遺伝子変異 | カルボプラチン感受性 |
| BRCA1/2変異陽性 | 高感受性 |
| HRD陽性 | 感受性あり |
| BRCA1/2変異陰性 | 通常感受性 |

最適な治療期間と投与スケジュール
標準的な治療サイクル数
カルボプラチンの治療期間は、がん種・病期・治療目的などによって異なりますが一般的に4〜6サイクルを1クールとして投与することが多いです。
各サイクルは通常3週間間隔で設定され、患者さんの状態や治療効果に応じて調整することがあります。
卵巣がんの初回治療では6サイクルのカルボプラチン単剤療法、またはパクリタキセルとの併用療法が標準的です。
一方で非小細胞肺がんの場合は4〜6サイクルの併用療法後も維持療法へと移行するケースが増えています。
| がん種 | 標準的サイクル数 | 投与間隔 |
| 卵巣がん | 6サイクル | 3週間 |
| 非小細胞肺がん | 4-6サイクル | 3週間 |
| 小細胞肺がん | 4-6サイクル | 3週間 |
| 頭頸部がん | 3-6サイクル | 3週間 |
治療効果判定と継続基準
カルボプラチン治療の継続判断には定期的な効果判定が重要です。
通常2〜3サイクル終了後に画像検査や腫瘍マーカー検査を実施して腫瘍縮小効果や病勢安定化を評価します。
このとき腫瘍の反応が良好で副作用が許容範囲内であれば予定のサイクル数まで治療を継続します。
一方で効果不十分または病勢進行が認められた際には他の治療法への変更を検討する必要があります。
治療効果と副作用のバランスを慎重に見極めて個々の患者さんに最適な治療期間を決定することが大切です。
- 腫瘍サイズの変化
- 腫瘍マーカーの推移
- 臨床症状の改善度
- 副作用の程度と回復状況
| 効果判定結果 | 治療方針 |
| 完全奏効(CR) | 予定サイクル完遂後終了 |
| 部分奏効(PR) | 継続または維持療法検討 |
| 安定(SD) | 継続または他剤への変更検討 |
| 進行(PD) | 他の治療法への変更 |
長期投与における注意点
カルボプラチンの長期投与では 蓄積毒性に注意が必要です。
特に骨髄抑制や末梢神経障害などの副作用が徐々に強くなる傾向があるため慎重なモニタリングが求められます。
6サイクル以上の投与を行う際には患者さんのQOL維持と治療効果のバランスを十分に考慮しなければなりません。
長期投与時には定期的な休薬期間の設定や投与量の調整を検討します。
例えば3サイクルごとに4週間の休薬を入れるなど柔軟なスケジュール管理が効果的となるでしょう。
| 投与サイクル | 血液毒性リスク | 神経毒性リスク |
| 1-3サイクル | 低 | 低 |
| 4-6サイクル | 中 | 中 |
| 7サイクル以上 | 高 | 高 |
維持療法と間欠療法
一部のがん種では初回治療後の維持療法としてカルボプラチンを使用することがあり、特に卵巣がんにおいてプラチナ製剤の維持療法の有効性が示されています。
維持療法では通常よりも低用量で長期間にわたり投与を継続し、再発を遅らせることを目指します。
また間欠療法という投与方法も注目されています。
例えば4サイクル投与後に一定期間休薬して再発兆候が見られたら再度投与を開始するなど患者さんの状態に応じて柔軟に治療期間を設定します。
| 療法 | 投与間隔 | 投与期間 |
| 標準療法 | 3週毎 | 4-6サイクル |
| 維持療法 | 3-4週毎 | 6-24ヶ月 |
| 間欠療法 | 可変 | 再発まで |
再発時の再投与
プラチナ感受性再発の場合にはカルボプラチンの再投与が選択肢となります。
再投与時の治療期間は前回治療からの期間や再発の状況によって個別に判断しますが、一般的に前回治療から6ヶ月以上経過している場合に再投与の効果が期待できるとされています。
再投与時は前回の治療歴や蓄積毒性を考慮してより慎重な投与計画が必要となります。
場合によっては2週間間隔の分割投与や用量調整を行うこともあります。
- 前回治療からの期間
- 前回治療での副作用の程度
- 現在の全身状態と主要臓器機能
論文における使用経験報告によると再発卵巣がん患者さん50名を対象としたカルボプラチン再投与の臨床試験を行った結果が次の通りでした。
6サイクルの再投与を完遂した患者さんの無増悪生存期間中央値が12.5ヶ月であったのに対し、3サイクルで中止した患者さん群では7.2ヶ月にとどまったとのデータが示されています。
この報告から個々の患者さんの状態に応じた適切な治療期間の設定が治療成績向上に寄与する可能性が示唆されました。

CBDCA治療における副作用とその管理戦略
骨髄抑制
カルボプラチンの主要な副作用として骨髄抑制が挙げられます、
血小板減少・好中球減少・貧血などの血液学的毒性が高頻度で出現し時に重篤化することがあります。
特に血小板減少は他のプラチナ製剤と比較して顕著であり、用量制限毒性となることが多いです。
骨髄抑制の管理には定期的な血液検査と適切な支持療法が重要です。
重度の好中球減少に対してはG-CSF製剤の投与を検討し、血小板減少や貧血に対しては輸血を含めた対応を行います。
場合によっては投与量の減量や投与間隔の延長が必要となるでしょう。
| 副作用 | 発現頻度 | 重症度 |
| 血小板減少 | 70-80% | 中〜高 |
| 好中球減少 | 60-70% | 中〜高 |
| 貧血 | 50-60% | 中 |
消化器症状
悪心・嘔吐はカルボプラチン投与時に高頻度で認められる副作用の一つです。
他のプラチナ製剤と比較すると軽度ではあるものの患者さんのQOLに大きな影響を与える可能性があります。
急性期(投与後24時間以内)と遅発期(24時間以降)の両方で発現することがあり、適切な制吐療法が必要です。
制吐療法としては5-HT3受容体拮抗薬・NK1受容体拮抗薬・デキサメタゾンなどを組み合わせた多剤併用療法が推奨されます。
患者さんの嘔吐リスク因子(年齢 性別 既往歴など)を考慮して個別化した制吐療法を選択することが望ましいです。
- 急性嘔吐(投与後24時間以内)
- 遅発性嘔吐(投与後24時間以降)
- 食欲不振
- 便秘・下痢
| 消化器症状 | 発現頻度 | 対策 |
| 悪心・嘔吐 | 60-70% | 多剤制吐療法 |
| 食欲不振 | 40-50% | 栄養指導 支持療法 |
| 便秘 | 30-40% | 緩下剤 生活指導 |
腎毒性と電解質異常
カルボプラチンはシスプラチンと比較して腎毒性が軽度であることが特徴ですが、長期投与や高用量投与では腎機能障害のリスクが上昇します。
腎毒性の発現機序には尿細管上皮細胞障害や糸球体濾過率の低下などが関与していると考えられています。
腎機能障害の予防には十分な水分補給と尿量の確保が重要です。
投与前後の輸液療法や利尿薬の使用などにより腎血流量を維持して薬剤の速やかな排泄を促します。
電解質異常、特に低マグネシウム血症や低カリウム血症にも注意が必要で定期的な電解質モニタリングと適切な補充療法を行います。
| 腎機能パラメータ | 正常値 | 要注意値 |
| クレアチニンクリアランス | ≥60 mL/min | <50 mL/min |
| 血清クレアチニン | <1.2 mg/dL | >1.5 mg/dL |
| 尿中NAG | <10 U/L | >15 U/L |
神経毒性
末梢神経障害はカルボプラチン投与時に認められる主要な非血液毒性の一つで四肢のしびれ・感覚鈍麻・深部腱反射の低下などが特徴的な症状です。
シスプラチンと比較すると発現頻度や重症度は低いものの、長期投与や高用量投与では注意が必要です。
神経毒性の管理には早期発見と適切な対応が重要です。
定期的な神経学的診察や患者さんへの症状教育を行い、症状の程度に応じて投与量の調整や休薬を検討します。
重度の場合はビタミンB12やビタミンE などの補充療法や対症療法としてプレガバリンやデュロキセチンなどの使用を考慮します。
- 手足のしびれ・痛み
- 感覚鈍麻
- 深部腱反射低下
- 振動覚・位置覚障害
| 神経毒性グレード | 症状 | 日常生活への支障 | 対応 |
|---|---|---|---|
| グレード1 | 軽度のしびれ | なし | 経過観察 |
| グレード 2 | 中等度のしびれ | あり(経度) | 減量検討 |
| グレード3 | 重度のしびれ | あり(高度) | 休薬・中止検討 |
過敏反応
カルボプラチン投与時に過敏反応が発現することがあります。
発現頻度は1-2%程度で通常投与開始後数分から1時間以内に生じる傾向です。
症状としては皮疹・掻痒感・呼吸困難・血圧低下などが挙げられ、重症例ではアナフィラキシーショックに至る場合もあります。
過敏反応のリスク因子としては既往歴・アレルギー素因・投与回数などが知られていて特に6回以上の投与歴がある患者さんではリスクが上昇するとされています。
予防には前投薬(副腎皮質ステロイド・抗ヒスタミン薬など)の投与や投与速度の調整が有効です。
過敏反応が発現した際には直ちに投与を中止し適切な救急処置を行う必要があります。
| 過敏反応グレード | 症状 | 頻度 |
| Grade 1 | 軽度の皮疹・掻痒感 | 1-2% |
| Grade 2 | 中等度の皮疹・軽度の呼吸困難 | 0.5-1% |
| Grade 3-4 | 重度の皮疹・アナフィラキシー | 0.1-0.5% |
以下は卵巣がん患者さん200名を対象とした論文における使用経験報告です。
カルボプラチン投与の長期観察研究において早期からの積極的な副作用管理と患者さん教育を実施した群では、治療完遂率が従来の85%から92%に向上してQOLの維持も良好でした。
上記の論文により個々の患者さんに応じたきめ細かな副作用対策とサポート体制の構築が治療成功の鍵となる可能性が示唆されました。

カルボプラチン治療後の代替療法選択肢
他のプラチナ製剤への変更
カルボプラチン治療が効果を示さない状況では他のプラチナ製剤への切り替えを検討することがあります。
特にシスプラチンはカルボプラチンと異なる細胞内動態やDNA付加体形成パターンを持つため交叉耐性が完全ではなく、効果が期待できる場合があります。
シスプラチンへの変更を考慮する際は腎機能や聴覚機能などの患者さんの状態を慎重に評価することが必要です。
腎毒性や聴覚毒性が高いのでより厳密な副作用管理が求められますが、一部の患者さんではカルボプラチン耐性後もシスプラチンが奏効するケースが報告されています。
| プラチナ製剤 | 特徴 | 主な適応がん |
| カルボプラチン | 腎毒性低い | 卵巣がん 肺がん |
| シスプラチン | 効果強い | 頭頸部がん 精巣がん |
| オキサリプラチン | 神経毒性高い | 大腸がん 膵がん |
非プラチナ系抗がん剤への移行
プラチナ製剤に抵抗性を示す腫瘍に対しては作用機序の異なる非プラチナ系抗がん剤への変更が選択肢となります。
例えばタキサン系薬剤(パクリタキセル ドセタキセル)やトポイソメラーゼ阻害薬(イリノテカン トポテカン)などです。
これらの薬剤はDNAの複製や細胞分裂を異なるメカニズムで阻害するためプラチナ耐性腫瘍にも効果を示す可能性があります。
選択にあたってはがん種・前治療歴・患者さんの全身状態などを総合的に判断して個別化した治療方針を立てることが重要です。
- タキサン系薬剤(パクリタキセル ドセタキセル)
- トポイソメラーゼ阻害薬(イリノテカン トポテカン)
- 代謝拮抗薬(ゲムシタビン ペメトレキセド)
- アントラサイクリン系薬剤(ドキソルビシン エピルビシン)
| 薬剤分類 | 代表的薬剤 | 主な作用機序 |
| タキサン系 | パクリタキセル | 微小管重合促進 |
| トポイソメラーゼ阻害薬 | イリノテカン | DNA複製阻害 |
| 代謝拮抗薬 | ゲムシタビン | DNA合成阻害 |
| アントラサイクリン系 | ドキソルビシン | DNA傷害誘導 |
分子標的薬による個別化治療
近年がんの分子生物学的特性に基づいた分子標的薬の開発が進み、カルボプラチン耐性後の新たな治療選択肢として注目されています。
例えばEGFR遺伝子変異陽性の非小細胞肺がんではEGFRチロシンキナーゼ阻害薬(ゲフィチニブ エルロチニブなど)が有効性を示しています。
また卵巣がんにおいてはPARP阻害薬(オラパリブ ニラパリブなど)がBRCA遺伝子変異陽性例や相同組換え修復欠損(HRD)陽性例に対して高い効果を発揮します。
腫瘍の遺伝子プロファイリングに基づいた個別化治療の実現によって、より精密な治療戦略の立案が可能となっているのです。
| 分子標的 | 薬剤例 | 適応がん種 |
| EGFR | ゲフィチニブ | 非小細胞肺がん |
| ALK | アレクチニブ | ALK陽性肺がん |
| PARP | オラパリブ | BRCA変異卵巣がん |
| HER2 | トラスツズマブ | HER2陽性乳がん |
免疫チェックポイント阻害薬の導入
免疫チェックポイント阻害薬はカルボプラチンを含む従来の化学療法とは全く異なるアプローチで抗腫瘍効果を発揮します。
PD-1阻害薬(ニボルマブ ペムブロリズマブ)や PD-L1阻害薬(アテゾリズマブ)などが様々ながん種で効果を示しています。
これらの薬剤は腫瘍細胞による免疫逃避機構を阻害して患者さん自身の免疫系を活性化することで抗腫瘍効果を発揮するのです。
特に腫瘍遺伝子変異量(TMB)が高い腫瘍や特定のバイオマーカー(PD-L1発現など)陽性例で高い有効性が報告されています。
| 免疫チェックポイント | 阻害薬 | 主な適応がん |
| PD-1 | ニボルマブ | 肺がん・悪性黒色腫 |
| PD-L1 | アテゾリズマブ | 尿路上皮がん・肺がん |
| CTLA-4 | イピリムマブ | 悪性黒色腫・腎細胞がん |

CBDCA投与時の併用注意薬と相互作用
腎毒性を増強する薬剤との併用
カルボプラチンは他のプラチナ製剤と比較して腎毒性が低いとされていますが、腎毒性を有する薬剤との併用には十分な注意が必要です。
特にアミノグリコシド系抗生物質(ゲンタマイシン アミカシンなど)との併用は腎機能障害のリスクを著しく高める恐れがあります。
これらの薬剤を併用する際は腎機能のモニタリングをより頻繁に行い尿量や電解質バランスの変化に注意を払う必要があります。
場合によっては投与量の調整や投与間隔の延長を検討しなければなりません。
| 腎毒性薬剤 | 併用時の注意点 |
| アミノグリコシド系抗生物質 | 腎機能モニタリング強化 |
| ループ利尿薬 | 電解質バランス管理 |
| NSAIDs | 腎血流量低下に注意 |
| ヨード造影剤 | 造影検査の時期調整 |
骨髄抑制を増強する薬剤との相互作用
カルボプラチンの主要な副作用である骨髄抑制は他の骨髄抑制作用を有する薬剤との併用によってさらに増強される可能性があります。
特に他の抗がん剤や免疫抑制剤との併用には慎重な対応が求められます。
例えばパクリタキセルやドセタキセルなどのタキサン系薬剤との併用は相乗的な骨髄抑制作用により重度の好中球減少や血小板減少を引き起こす危険性があります。
併用する際は投与量や投与スケジュールの調整、G-CSF製剤の予防的投与などを考慮することが必要です。
- 他の抗がん剤(タキサン系 アントラサイクリン系など)
- 免疫抑制剤(シクロスポリン タクロリムスなど)
- 抗リウマチ薬(メトトレキサートなど)
- 抗ウイルス薬(ガンシクロビルなど)
| 骨髄抑制薬 | 併用時の対策 |
| タキサン系 | G-CSF予防投与 |
| 免疫抑制剤 | 投与量調整 |
| メトトレキサート | 葉酸補充 |
| ガンシクロビル | 血球数モニタリング |
薬物動態に影響を与える薬剤との相互作用
カルボプラチンの薬物動態に影響を与える薬剤との併用にも注意が必要です。
特に腎排泄に影響を与える薬剤はカルボプラチンの血中濃度を変動させて予期せぬ副作用や効果の減弱を引き起こすリスクがあります。
例えばシスプラチンとの併用はカルボプラチンのクリアランスを低下させ血中濃度を上昇させる可能性があります。
反対に一部の抗てんかん薬(フェニトイン カルバマゼピンなど)はカルボプラチンの代謝を促進して血中濃度を低下させる可能性があります。
| 薬剤 | 相互作用 |
| シスプラチン | カルボプラチン濃度上昇 |
| フェニトイン | カルボプラチン濃度低下 |
| プロベネシド | 腎排泄遅延 |
| アムホテリシンB | 腎毒性増強 |
アレルギー反応を増強する薬剤との併用
カルボプラチンによるアレルギー反応や過敏症は比較的稀ですが重篤化する危険性がある副作用です。
他のアレルギー反応を引き起こしやすい薬剤との併用は過敏症のリスクを高める可能性があります。
特に他のプラチナ製剤との交叉反応やブレオマイシンのような肺毒性を有する薬剤との併用には注意が必要です。
過去にプラチナ製剤でアレルギー反応の既往がある患者さんでは脱感作療法や前投薬の工夫などの特別な対応が求められます。
| アレルギー関連薬剤 | 注意点 |
| 他のプラチナ製剤 | 交叉反応に注意 |
| ブレオマイシン | 肺毒性増強の可能性 |
| L-アスパラギナーゼ | 過敏症リスク上昇 |
| タキサン系薬剤 | 前投薬の調整 |
その他の注意を要する併用薬
カルボプラチンの治療効果や安全性に影響を与える可能性のある薬剤は上記以外にも存在します。
例えばワルファリンなどの抗凝固薬との併用では出血リスクの上昇に注意が必要です。
一方で副腎皮質ステロイドとの併用は制吐効果を高める目的で行われますが、感染リスクの上昇にも留意しなければなりません。
- 抗凝固薬(ワルファリン ヘパリンなど)
- 副腎皮質ステロイド(デキサメタゾンなど)
- 生ワクチン
- 漢方薬・健康食品
進行卵巣がん患者さん150名を対象としたカルボプラチンとベバシズマブの併用療法の臨床試験についての論文をご紹介します。
慎重な薬剤管理と適切な支持療法の実施により重篤な相互作用の発生率を従来の8%から3%に低減させて治療完遂率を12%向上させたというデータが示されました。
このデータには薬剤の相互作用に対する理解と適切な管理が治療の安全性と有効性の向上に大きく寄与する可能性が示唆されています。

CBDCAの薬価と処方コスト
薬価
カルボプラチンの薬価は規格により異なります。
50mg5mL1瓶で1,474円、150mg15mL1瓶で3,417円、450mg45mLになると1瓶で8,097円となっています。
| 1瓶あたりの規格 | 薬価 |
| 50mg5mL | 1,474円 |
| 150mg15mL | 3,417円 |
| 450mg45mL | 8,097円 |
処方期間による総額
処方期間や投与量により総額は変動します。
一般的な体表面積1.5m2の方に400mg/m2を投与した場合、1週間の処方の場合では11,514.0円、3ヶ月(4クール)の処方だと57,570円になります。
- 体表面積
- 腎機能
- がん種と病期
ジェネリック医薬品との比較
ジェネリック医薬品の薬価は先発品の約60〜70%です。
450mg規格で比較すると先発品が8,097円に対し、ジェネリック品は5,201円程度となります。
| 製品 | 450mg45mL1瓶の薬価 |
| 先発品 | 8,097円 |
| ジェネリック | 5,201円 |
なお、上記の価格は2024年9月時点のものであり、最新の価格については随時ご確認ください。
以上