呼吸器疾患の一種である肺炎随伴性胸水とは、肺炎に伴って発生する胸腔内の異常な液体貯留を指します。
肺炎が進行すると炎症反応の一環として胸腔内に液体が貯まることがあり、この液体を胸水と呼びます。
胸水は肺を覆う臓側胸膜と壁側胸膜という2層の胸膜の間に溜まり、肺の膨張を妨げる可能性があるのです。
肺炎随伴性胸水の性状は単純な滲出液から膿胸まで幅広く、その状態によって患者さんの症状や予後に大きな影響を与えるでしょう。
肺炎随伴性胸水の病型
肺炎随伴性胸水(はいえんずいはんせいきょうすい)は主に単純性と複雑性の2つの病型に分類されますが、その理解と鑑別は患者さんの予後に大きな影響を与えます。
これらの病型の詳細な特徴を把握することは、適切な管理方針の決定と合併症予防に重要です。
単純性肺炎随伴性胸水の特徴と臨床的意義
単純性肺炎随伴性胸水は比較的良性の経過をたどる病型として知られています。
この病型の主な特徴は以下の通りです。
- 胸水量が少ない(通常、胸腔の1/3未満)
- 胸水のpHが7.2以上
- 胸水中のグルコース濃度が血糖値に近い(>60mg/dL)
- 胸水中のLDH濃度が血清LDHの3分の2未満
これらの特徴は胸腔内の炎症が比較的軽度であることを示唆しています。
単純性肺炎随伴性胸水では保存的管理で改善が期待できるケースが多く、侵襲的処置の必要性が低いことが臨床的に重要です。
複雑性肺炎随伴性胸水の特徴と臨床的意義
複雑性肺炎随伴性胸水は、より重症度が高く積極的な介入が必要となる可能性が高い病型です。
この病型の主な特徴には以下のようなものがあります。
- 胸水量が多い(通常、胸腔の1/3以上)
- 胸水のpHが7.2未満
- 胸水中のグルコース濃度が血糖値より著しく低い(<60mg/dL)
- 胸水中のLDH濃度が血清LDHの3分の2以上
- 胸水の細菌培養が陽性
これらの特徴は胸腔内の炎症が進行し、細菌の増殖が活発であることを示唆しています。
| 項目 | 単純性 | 複雑性 |
| 胸水量 | 胸腔の1/3未満 | 胸腔の1/3以上 |
| 胸水pH | ≥7.2 | <7.2 |
| グルコース濃度 | >60mg/dL | <60mg/dL |
| LDH濃度 | 血清LDHの2/3未満 | 血清LDHの2/3以上 |
複雑性肺炎随伴性胸水では胸腔ドレナージなどの積極的な介入が必要となる可能性が高く、膿胸への進展リスクも考慮しなければなりません。
| 特徴 | 単純性 | 複雑性 | 臨床的意義 |
| 細菌培養 | 陰性が多い | 陽性が多い | 抗菌薬選択の指標 |
| 炎症反応 | 軽度 | 強度 | 全身管理の必要性 |
| 膿胸リスク | 低い | 高い | 早期介入の判断 |
病型の移行と経過観察の重要性
肺炎随伴性胸水の病型は固定的なものではなく、時間経過とともに変化する可能性があります。
単純性から複雑性への移行や、逆に複雑性から単純性への改善も観察されることがあり、継続的な経過観察が極めて重要です。
病型の移行を示唆する所見には以下のようなものがあります。
- 胸水量の増加(画像検査での評価)
- 胸水のpH低下(連続的な測定が理想的)
- 胸水中のグルコース濃度の低下
- 胸水の混濁度増加(肉眼的評価も重要)
- 全身炎症反応の悪化(発熱、白血球増加など)
これらの変化を適切に捉えるためには臨床症状の注意深い観察と定期的な検査の実施が必要です。
| 経過観察項目 | 評価頻度 | 注意点 |
| 胸部画像 | 1-3日毎 | 胸水量の変化 |
| 胸水検査 | 必要時 | pH, LDH, グルコース |
| 血液検査 | 1-3日毎 | 炎症マーカーの推移 |
| 臨床症状 | 毎日 | 呼吸状態、体温など |
経過観察の頻度や内容は患者さんの状態や初期評価の結果に応じて個別化する必要があります。


主症状:単純性と複雑性の比較と経時的変化
肺炎随伴性胸水の症状は基礎疾患である肺炎の症状に加え、胸水貯留に伴う特有の症状が複合的に現れます。
これらの症状は単純性と複雑性の病型によって異なる特徴を示し、その違いを理解することが診断と経過観察において極めて重要です。
また、症状の経時的変化を捉えることで病態の進行や改善を適切に評価することができます。
共通する主要症状と詳細な特徴
以下は肺炎随伴性胸水の患者さんに共通して見られる主な症状です。
| 症状 | 特徴 | 影響因子 |
| 呼吸困難(息切れ) | 労作時に増強、体位で変化 | 胸水量、肺の圧迫度 |
| 胸痛 | 深呼吸や咳で増強、片側性 | 胸膜の炎症程度 |
| 咳嗽 | 乾性から湿性へ変化可能 | 気道刺激、分泌物量 |
| 発熱 | 間欠的または持続的 | 炎症の程度、感染の有無 |
| 全身倦怠感 | 活動性低下、食欲不振 | 全身の炎症反応 |
これらの症状は肺炎自体の症状と胸水貯留による症状が複合的に現れたものであり、その程度や特徴は病型によって異なります。
症状の程度は胸水の量や性状、肺炎の重症度、そして患者さんの基礎体力によって大きく異なります。
単純性肺炎随伴性胸水の症状
単純性肺炎随伴性胸水では比較的軽度の症状を呈することが多く、経過も緩徐です。
主な特徴として以下のようなものが挙げられます。
- 軽度から中等度の呼吸困難(安静時は軽度、労作時に増強)
- 胸痛は軽度で、深呼吸時や咳嗽時に増強(鈍痛が主体)
- 乾性咳嗽が主体(痰の量は少ない)
- 微熱から中等度の発熱(38℃以下が多い)
- 全身倦怠感は軽度(日常生活に支障が少ない)
これらの症状は通常、肺炎の治療とともに徐々に改善していく傾向があり、1〜2週間で顕著な改善が見られることが多いです。
| 症状 | 単純性の特徴 | 経時的変化 |
| 呼吸困難 | 労作時主体、進行緩徐 | 徐々に改善、1週間程度で軽快 |
| 胸痛 | 軽度、局所的 | 数日で軽減、1週間程度で消失 |
| 咳嗽 | 乾性主体、頻度少ない | 徐々に減少、2週間程度で消失 |
| 発熱 | 微熱〜中等度、間欠的 | 3〜5日で解熱傾向 |
単純性の場合、症状の進行は比較的緩徐で全身状態の悪化も軽度にとどまることが多く、日常生活への影響も限定的です。
複雑性肺炎随伴性胸水の症状
複雑性肺炎随伴性胸水ではより重篤な症状が現れる傾向があり、症状の進行も急速です。以下はその主な症状です。
- 中等度から重度の呼吸困難(安静時にも呼吸困難感あり、体動で著明に増悪)
- 強い胸痛(胸膜炎症状、鋭い痛みや圧迫感)
- 膿性痰を伴う咳嗽(量が多く、粘稠度が高い)
- 高熱の持続(39℃以上の発熱が持続)
- 全身倦怠感の顕著な増強(日常生活に著しい支障)
- 食欲不振、体重減少
- 冷汗、頻脈などの全身症状
これらの症状は単純性と比較してより急速に進行し、数日で著明な悪化を示すことがあります。
| 症状 | 複雑性の特徴 | 進行パターン |
| 呼吸困難 | 安静時にも出現、急速に悪化 | 数日で顕著に増悪、体動困難に |
| 胸痛 | 強い痛み、持続的 | 急速に増強、鎮痛薬で軽減困難 |
| 咳嗽 | 膿性痰を伴う、頻回 | 痰の量・粘稠度が増加 |
| 発熱 | 高熱持続、弛張熱パターン | 解熱傾向乏しく、1週間以上持続 |
複雑性の場合、全身状態の悪化が顕著で、敗血症様の症状を呈することもあり、緊急の対応が必要となる場合もあるでしょう。
症状の経時的変化と病態進行の評価
肺炎随伴性胸水の症状は時間経過とともに変化し、単純性から複雑性への移行や、逆に症状の改善が見られることもあります。
以下は症状の変化を示唆する所見です。
| 症状変化 | 例 | 考えられる病態 | 評価のポイント |
|---|---|---|---|
| 呼吸困難の急速悪化 | 安静時呼吸困難の出現 | 胸水増加、肺炎悪化 | 呼吸数、SpO2の変化 |
| 胸痛の増強 | 鈍痛から鋭痛へ | 胸膜炎の進行、膿胸 | 痛みの性質、持続時間 |
| 発熱パターン変化 | 間欠熱から持続熱へ | 感染の増悪、膿胸 | 体温の推移、解熱傾向 |
| 咳嗽の性状変化 | 乾性から膿性へ | 気道感染の進行 | 痰の量、性状、色調 |
これらの変化は病態の進行や合併症の発生を示唆している可能性があり、注意深い観察が必要です。


原因とメカニズム:単純性と複雑性の比較
肺炎随伴性胸水は肺炎に伴って発生する胸水貯留を指しますが、その発生メカニズムと原因は複雑で単純性と複雑性の病型によって異なる特徴を示します。
肺炎随伴性胸水の基本的なメカニズム
肺炎随伴性胸水の発生には、以下のような基本的なメカニズムが関与しているのです。
| メカニズム | 主な作用 | 関与する因子 |
| 血管透過性亢進 | 滲出液の増加 | 炎症性メディエーター |
| 胸腔内陰圧増大 | 胸水の引き込み | 肺の虚脱 |
| リンパドレナージ低下 | 胸水吸収の減少 | 胸膜の炎症 |
| サイトカイン産生 | 炎症反応の増強 | IL-1β、TNF-α等 |
これらの要因が複合的に作用して胸水の貯留につながるのです。
単純性肺炎随伴性胸水の原因
単純性肺炎随伴性胸水は比較的軽度の炎症反応により生じます。以下はその主な特徴です。
- 胸水中の細菌量が少ない
- 炎症反応が軽度
- リンパ系のドレナージ機能が比較的保たれている
単純性の場合、以下のような要因が関与していることがあります。
| 要因 | 特徴 | 頻度 |
| ウイルス性肺炎 | 軽度の炎症 | 比較的高い |
| 軽度細菌性肺炎 | 初期段階 | 中等度 |
| 非感染性炎症 | 特殊な原因 | 低い |
複雑性肺炎随伴性胸水の原因
複雑性肺炎随伴性胸水は、より重度の炎症反応や感染により生じます。以下がその主な特徴です。
- 胸水中の細菌量が多い
- 強い炎症反応
- リンパ系のドレナージ機能の著しい低下
複雑性の場合、次のような要因が関与していることがあります。
| 要因 | 特徴 | リスク因子 |
| 重度細菌性肺炎 | 強い炎症 | 高齢、基礎疾患 |
| 嫌気性菌感染 | 膿胸リスク高 | 誤嚥、口腔衛生不良 |
| 多剤耐性菌 | 治療難渋 | 長期入院、抗菌薬使用歴 |
複雑性の場合、原因となる病原体の毒性が強いことや、宿主の免疫応答が不適切であることが多いです。
肺炎随伴性胸水の発症リスク因子
肺炎随伴性胸水の発症リスクを高める因子には以下のようなものがあり、これらの因子は肺炎の重症化や胸水貯留のリスクを高める可能性も生じます。
- 高齢
- 慢性疾患(糖尿病、COPD、心不全など)
- 免疫不全状態(HIV感染、ステロイド使用など)
- 栄養不良
- アルコール多飲
これらのリスク因子を有する患者さんでは、肺炎発症時に胸水貯留のリスクが高いことを認識することが大切です。


診察と診断:単純性と複雑性の鑑別
肺炎随伴性胸水の診察と診断は患者さんの状態を正確に評価し、適切な管理方針を決定する上で極めて重要です。
単純性と複雑性の鑑別を含めて総合的なアプローチが求められます。
問診と身体診察
肺炎随伴性胸水の診断は詳細な問診から始まりますが、特に以下の点に注目して情報を収集します。
- 症状の経過と変化
- 基礎疾患の有無
- 既往歴(特に呼吸器疾患)
- 生活環境や職業歴
これらの情報は病態の把握と鑑別診断に重要な役割を果たします。
次のステップである身体診察では以下の点に注意して評価を行うのが一般的です。
| 診察項目 | 注目点 | 臨床的意義 |
| 聴診 | 呼吸音減弱、左右差 | 胸水量の推定 |
| 打診 | 濁音 | 胸水貯留の範囲 |
| 触診 | 胸郭運動の左右差 | 呼吸制限の評価 |
これらの所見を総合的に評価することで、胸水の存在と程度を推測します。
画像診断
画像診断は肺炎随伴性胸水の評価において中心的な役割です。主な画像検査には以下のようなものがあります。
- 胸部X線検査
- 胸部CT検査
- 胸部超音波検査
胸部X線検査では立位側面像を含めた撮影が有用で、少量の胸水でも検出可能です。
CT検査は胸水の量や性状、肺実質の状態を詳細に評価できる利点があります。
超音波検査はベッドサイドで実施可能で、胸水の性状評価や穿刺の際のガイドとしても有用です。
胸水検査
胸水検査は肺炎随伴性胸水の診断と病型分類において不可欠です。主な検査項目には以下のようなものがあります。
- 胸水の性状(外観、混濁度)
- 生化学検査(pH、LDH、蛋白、グルコース)
- 細胞数と分画
- 細菌学的検査(グラム染色、培養)
これらの検査結果に基づいて、単純性と複雑性の鑑別を行います。
| 検査項目 | 単純性 | 複雑性 |
| pH | >7.2 | <7.2 |
| LDH | <1000 IU/L | >1000 IU/L |
| グルコース | >60 mg/dL | <60 mg/dL |
| 細菌培養 | 陰性 | 陽性のことが多い |
胸水検査の結果は単純性と複雑性の鑑別に直接影響するため、慎重な評価が重要です。
補助的検査
全身状態の評価や原因菌の同定に役立てるために、以下のような補助的検査を行う場合もあります。
| 検査 | 目的 | 臨床的意義 |
| 血液検査 | 炎症の程度 | 重症度評価 |
| 血液培養 | 菌血症の有無 | 抗菌薬選択 |
| 喀痰検査 | 原因菌同定 | 治療方針決定 |


画像所見:単純性と複雑性の特徴と鑑別
肺炎随伴性胸水の画像診断は病態の評価と治療方針の決定において極めて重要です。
単純性と複雑性の鑑別を含め、様々な画像モダリティを用いた総合的な評価が求められます。
胸部X線検査の所見
胸部X線検査は肺炎随伴性胸水の初期評価において最も一般的に用いられる画像検査法です。
主な所見として以下のようなものが挙げられます。
- 肋骨横隔膜角の鈍化
- 胸水による均一な濃度上昇
- 肺野の透過性低下
- 縦隔の対側偏位
これらの所見の程度は、胸水の量に応じて変化します。
| 胸水量 | X線所見 | 臨床的意義 |
| 少量 | 肋骨横隔膜角鈍化 | 早期発見の指標 |
| 中等量 | 均一な濃度上昇 | 治療介入の判断 |
| 多量 | 完全な白化像 | 緊急ドレナージの検討 |
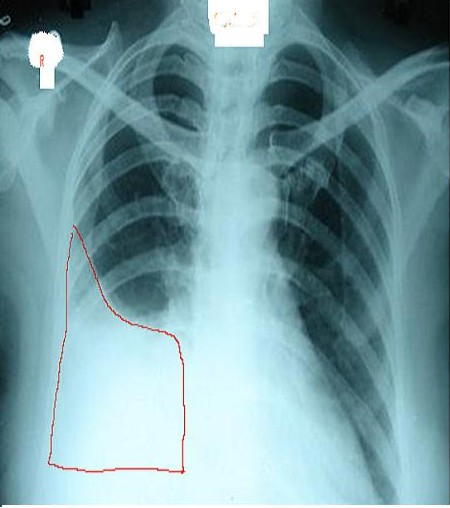
所見:右側胸水が認められる。
CT検査の特徴的所見
CT検査は胸水の詳細な評価と周囲組織の状態を把握する上で非常に有用です。
単純性と複雑性の鑑別に役立つ所見として以下のようなものがあり、これらの所見を総合的に評価することで、より精密な病態把握が可能となります。
| CT所見 | 単純性 | 複雑性 |
| 胸水濃度 | 均一 | 不均一 |
| 胸膜肥厚 | 軽度 | 著明 |
| 隔壁形成 | なし/軽度 | 顕著 |
| 気胸合併 | まれ | しばしば |
CT検査では肺実質の状態や縦隔リンパ節腫大の有無など付随する情報も得られるため、総合的な評価が可能です。
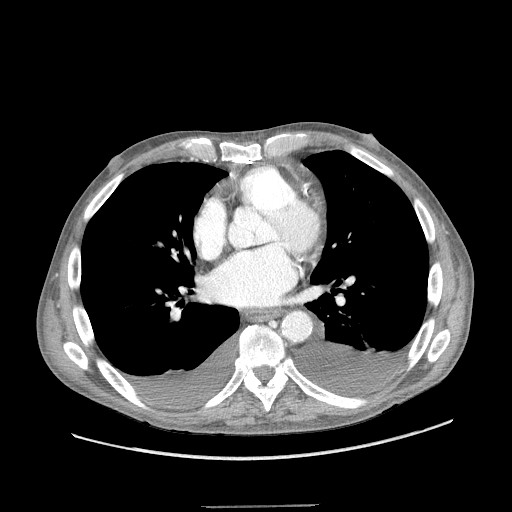
所見:両側胸水貯留が認められる。
超音波検査の役割
ベッドサイドで実施可能な超音波検査の主な所見として以下のようなものが挙げられます。
- 無エコー域としての胸水貯留
- 胸水内の浮遊物(フィブリン、デブリなど)
- 胸膜の肥厚や不整
- 肺の圧排像と呼吸性移動
超音波検査は、胸水の性状評価や穿刺部位の決定に特に有用です。
| 超音波所見 | 単純性 | 複雑性 |
| エコー輝度 | 低エコー | 不均一/高エコー |
| 浮遊物 | 少ない | 多い |
| 隔壁 | なし/少ない | 多い |
| 胸膜肥厚 | 軽度 | 著明 |
カラードプラ法を併用することで胸水内の血流評価も可能となり、悪性胸水との鑑別にも役立ちます。
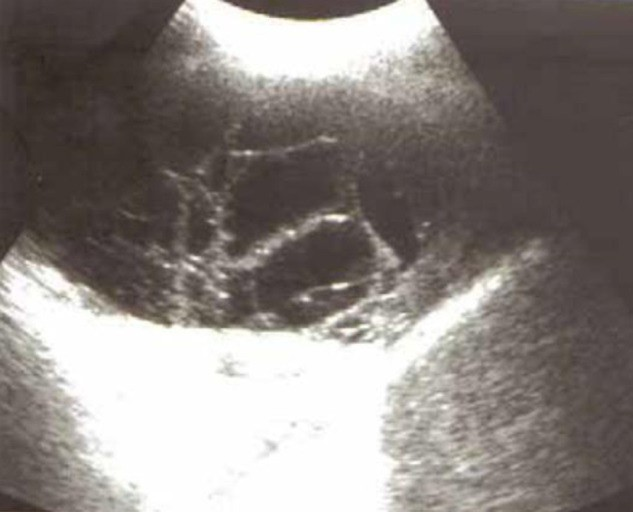
所見:肺炎随伴性胸水内に多数の隔壁構造が認められる。
画像所見の経時的変化
肺炎随伴性胸水の画像所見は、経時的に変化することがあるため、次のような変な点に注目することが大切です。
| 経時的変化 | 良好な経過 | 悪化傾向 |
| 胸水量 | 減少 | 増加/不変 |
| 胸水性状 | 均一化 | 不均一化 |
| 胸膜肥厚 | 改善 | 進行 |
| 肺実質 | 含気改善 | 無気肺進行 |
これらの変化を適切に捉えることで、病態の進行や改善を評価できます。
画像診断の限界と総合的評価の重要性
画像診断には以下のような限界があることを認識しておく必要があります。
- 少量の胸水は検出困難な場合がある
- 画像所見だけでは単純性と複雑性の完全な鑑別は困難
- 患者の体位や撮影条件により所見が変化する可能性
これらの限界を踏まえ、以下のような総合的なアプローチが重要です。
- 複数のモダリティの組み合わせ
- 臨床所見との総合評価
- 経時的な画像評価



治療戦略:単純性と複雑性の個別化アプローチ
肺炎随伴性胸水の治療は単純性と複雑性の病型に応じて個別化されたアプローチが必要です。
適切な抗菌薬療法、胸水管理、そして必要に応じた外科的介入を組み合わせることで、多くの患者さんで良好な治療成績が得られます。
単純性肺炎随伴性胸水の治療
単純性肺炎随伴性胸水の治療は主に抗菌薬療法と経過観察が中心で、主な治療方針は以下の通りです。
- 適切な抗菌薬の選択と投与
- 胸水の経過観察
- 必要に応じた胸腔穿刺
抗菌薬選択の基準
- 肺炎の原因菌(推定または同定)
- 地域の耐性菌の状況
- 患者の年齢や基礎疾患
| 抗菌薬 | 主な対象菌 | 投与期間 |
| ペニシリン系 | 肺炎球菌 | 7-14日 |
| セフェム系 | 大腸菌、クレブシエラ | 10-14日 |
| マクロライド系 | マイコプラズマ、クラミジア | 7-14日 |
複雑性肺炎随伴性胸水の治療
複雑性肺炎随伴性胸水では、より積極的な介入が必要となります。主な治療方針は以下の通りです。
- 広域スペクトラムの抗菌薬投与
- 胸腔ドレナージ
- 胸腔内フィブリン溶解療法
- 必要に応じた外科的介入
抗菌薬は培養結果に基づいて選択されますが、初期には広域スペクトラムの薬剤を使用します。
| 治療法 | 適応 | 期間 |
| 抗菌薬療法 | 全例 | 2-6週間 |
| 胸腔ドレナージ | 多量の胸水 | 5-7日 |
| フィブリン溶解療法 | 多房性胸水 | 3-5日 |
| 胸腔鏡手術 | ドレナージ不良例 | – |
薬物療法の詳細
肺炎随伴性胸水の治療に用いられる抗菌薬は以下のようなものを単独または併用で使用するのが基本です。
- β-ラクタム系(ペニシリン、セフェム系)
- ニューキノロン系
- カルバペネム系
患者さんの状態や治療反応性に応じて補助的に次のような薬物療法を実施するケースもあるでしょう。
- 去痰薬
- 鎮咳薬
- 解熱鎮痛薬
| 薬剤分類 | 代表的薬剤 | 主な副作用 |
| β-ラクタム系 | アモキシシリン | 下痢、発疹 |
| ニューキノロン系 | レボフロキサシン | 腱障害、光線過敏 |
| カルバペネム系 | メロペネム | 肝機能障害、痙攣 |
治療効果の評価と経過観察
治療効果の評価は以下の点に注目して定期的に行われ、治療方針の修正や治癒の判定を行います。
| 評価項目 | 評価頻度 | 改善の目安 |
| 臨床症状 | 毎日 | 呼吸困難の軽減 |
| 血液検査 | 週1-2回 | CRP、白血球数の正常化 |
| 胸部X線 | 週1-2回 | 胸水量の減少 |
| 胸部CT | 2-4週毎 | 胸膜肥厚の改善 |
治癒までの期間と予後
治癒までの期間は病型や治療反応性によって大きく異なります。
単純性肺炎随伴性胸水
- 多くは2-4週間で改善
- 抗菌薬療法のみで治癒することが多い
複雑性肺炎随伴性胸水
- 4-8週間以上かかることが多い
- ドレナージや外科的介入が必要な例もある
予後に影響を与える因子
- 早期診断と適切な治療介入
- 基礎疾患の有無と重症度
- 原因菌の種類と薬剤感受性
- 患者の年齢と全身状態
| 予後因子 | 良好な予後 | 不良な予後 |
| 診断時期 | 早期 | 遅延 |
| 基礎疾患 | なし/軽度 | 重度 |
| 原因菌 | 感受性良好 | 耐性菌 |
| 年齢 | 若年〜中年 | 高齢 |
これらの因子を考慮し、個々の患者さんに最適化された治療アプローチを選択することが重要です。


肺炎随伴性胸水の治療に伴う副作用とリスク
肺炎随伴性胸水の治療には様々な副作用とリスクが伴いますが、これらを理解し適切に管理することで、多くの場合安全に治療を進めることができます。
抗菌薬療法に関連する副作用とリスク
抗菌薬療法は肺炎随伴性胸水の治療の基本ですが、以下のような副作用やリスクも考慮しなければなりません。
これらの副作用の頻度や程度は使用する抗菌薬の種類や投与量、患者さんの状態によって異なるでしょう。
| 抗菌薬クラス | 主な副作用 | 発現頻度 |
| ペニシリン系 | アレルギー反応(皮疹、アナフィラキシーショック) | 1-10% |
| セフェム系 | 消化器症状(悪心、嘔吐、下痢) | 5-20% |
| キノロン系 | 光線過敏症 | 1-5% |
| カルバペネム系 | 痙攣 | <1% |
上記の他にも肝機能・腎機能障害や耐性菌の出現といったリスクも報告されています。
胸腔穿刺・ドレナージに伴うリスク
胸腔穿刺やドレナージは特に複雑性肺炎随伴性胸水の管理に重要ですが、次のような合併症に注意が必要です。
| 合併症 | 発生頻度 | リスク因子 |
| 気胸 | 3-5% | 低肺機能、多房性胸水 |
| 出血 | 1-2% | 抗凝固療法、血小板減少 |
| 感染 | 1-3% | 長期ドレナージ、免疫不全 |
| 再膨張性肺水腫 | <1% | 急速な胸水排液 |
これらの合併症は適切な手技と管理により多くの場合予防可能ですが、発生した場合の迅速な対応が求められます。
胸腔内フィブリン溶解療法のリスク
複雑性肺炎随伴性胸水では胸腔内フィブリン溶解療法が行われることがあり、これに対するリスクは比較的稀ですが、発生した場合の影響が大きいため注意深いモニタリングが必要です。
| リスク | 発生頻度 | 対策 |
| 出血 | 1-3% | 凝固系モニタリング |
| アレルギー反応 | <1% | 事前のアレルギー歴確認 |
| 発熱 | 5-10% | 解熱薬の準備 |
| 胸痛増強 | 10-20% | 鎮痛薬の適切な使用 |
長期入院に伴うリスク
肺炎随伴性胸水、特に複雑性の場合には長期入院が必要となることがあり、それに伴うリスクには以下のようなものが考えられます。
| リスク | 予防策 | 重要性 |
| 院内感染 | 手指衛生、環境整備 | 高 |
| 深部静脈血栓症 | 早期離床、抗凝固療法 | 高 |
| 褥瘡 | 体位変換、栄養管理 | 中 |
| ADL低下 | リハビリテーション | 高 |
| 精神的ストレス | 心理サポート | 中 |
治療抵抗性と再発のリスク
肺炎随伴性胸水の治療において治療抵抗性や再発のリスクも考慮する必要があります。
特に以下のような要因によってリスクが高まる傾向です。
- 不適切な抗菌薬選択
- 不十分なドレナージ
- 基礎疾患の存在
- 免疫機能の低下
治療抵抗性や再発のリスクを軽減するためには、次のような対策が推奨されています。
- 適切な抗菌薬選択と投与期間の遵守
- 十分なドレナージの確保
- 基礎疾患の適切な管理
- 免疫機能の維持・改善


再発リスクと予防戦略
肺炎随伴性胸水は適切な管理をしても再発のリスクが存在する疾患です。
再発を予防し、患者さんのQOLを維持するためには、多角的なアプローチが必要となります。
再発リスクの評価
肺炎随伴性胸水の再発リスクに対する影響は以下のような要因です。
| リスク因子 | 低リスク | 高リスク |
| 基礎疾患 | なし/軽度 | 重度 |
| 初回重症度 | 単純性 | 複雑性 |
| 治療反応性 | 良好 | 不良 |
| 年齢 | 若年〜中年 | 高齢 |
上記の要因を総合的に評価することで、個々の患者さんの再発リスクを推定することができます。
この再発リスクの評価は定期的に見直され、必要に応じて予防戦略が調整されるでしょう。
単純性肺炎随伴性胸水の再発予防
単純性肺炎随伴性胸水の再発予防には以下のような戦略が考えられます。
- 定期的な胸部X線検査による経過観察
- 呼吸機能の維持・改善
- 基礎疾患の適切な管理
- 生活習慣の改善
これらの予防策を適切に組み合わせることで再発リスクを低減できる可能性が高まるでしょう。
単純性の場合、多くは適切な経過観察と生活管理で再発を予防できることが多いです。
複雑性肺炎随伴性胸水の再発予防
複雑性肺炎随伴性胸水では、より積極的な再発予防策が必要となります。
- 定期的な胸部CT検査による詳細な評価
- 胸膜の癒着状態の評価
- 免疫機能の維持・改善
- 栄養状態の最適化
- 必要に応じた予防的抗菌薬療法の検討
複雑性の場合は再発リスクが高いため、より綿密な経過観察と積極的な介入が大切です。
生活習慣の改善と環境因子の管理
再発予防において患者さん自身による生活習慣の改善と環境因子の管理は極めて重要で、特に以下のような点に注意することが大切です。
- 禁煙
- 適度な運動
- バランスの取れた食事
- 十分な睡眠と休養
- ストレス管理
- 適切な湿度管理
| 生活習慣 | 推奨 | 期待される効果 |
| 運動 | 週3-5回、30分以上 | 心肺機能の改善 |
| 睡眠 | 7-8時間/日 | 免疫機能の維持 |
| 湿度管理 | 40-60% | 気道粘膜の保護 |
生活習慣の改善は再発予防だけでなく、全身状態の維持と免疫機能の強化に寄与します。
定期的な経過観察の重要性
再発予防において次のような点に注目した定期的な経過観察は不可欠です。
| 観察項目 | 頻度 | 注目点 |
| 胸部画像 | 3-12ヶ月毎 | 胸水再貯留の有無 |
| 呼吸機能 | 6-12ヶ月毎 | 肺活量の変化 |
| 血液検査 | 3-6ヶ月毎 | 炎症マーカーの上昇 |
経過観察の頻度は、患者さんの状態やリスク評価に応じて個別化されます。
これらの項目を総合的に評価することで再発の早期発見と迅速な対応が可能となるでしょう。


治療費:詳細な内訳と患者負担
肺炎随伴性胸水の治療費は病状の重症度や入院期間によって大きく変動します。
一般的に初期診断から退院まで含めると、数十万円から数百万円の範囲で、他の疾患と比較すると高額になる傾向です。
公的医療保険や高額療養費制度の利用により患者さんの負担は軽減されますが、それでも相当な経済的負担となることも考えておかなければなりません。
初診・再診料
初診料は2,910円程度、再診料は750円程度です。複雑な場合、特定疾患療養管理料などが加算されることがあります。
| 項目 | 金額(目安) |
| 初診料 | 2,910円 |
| 再診料 | 750円 |
検査費用
胸部X線検査は1回あたり2,100円~5,620円、CT検査は14,500円~21,000円、胸水検査は約5,000円程度です。
| 検査 | 金額(目安) |
| 胸部X線 | 2,100円~5,620円 |
| CT | 14,500円~21,000円 |
処置・治療費
胸腔穿刺は1回あたり2,200円、胸腔ドレナージは6,600~8,250円程度になります。
| 処置 | 金額(目安) |
| 胸腔穿刺 | 2,200円 |
| 胸腔ドレナージ | 6,600~8,250円 |
入院費用
入院費用は病室のタイプや入院期間によって変動しますが、一般的に1日あたり5,000円から20,000円程度です。
| 入院タイプ | 1日あたりの金額(目安) |
| 一般病室 | 5,000円〜10,000円 |
| 個室 | 10,000円〜20,000円 |
詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
DPCシステムの主な特徴
- 約1,400の診断群に分類される
- 1日あたりの定額制
- 一部の治療は従来通りの出来高計算が適用される
DPCシステムと出来高計算の比較表
| DPC(1日あたりの定額に含まれる項目) | 出来高計算項目 |
|---|---|
| 投薬 | 手術 |
| 注射 | リハビリ |
| 検査 | 特定の処置 |
| 画像診断 | |
| 入院基本料 |
DPCシステムの計算方法
計算式は以下の通りです:
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が14日間入院した場合の計算は以下のようになります
DPC名: 胸水、胸膜の疾患(その他) 手術なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥381,900 +出来高計算分
保険が適用されると、自己負担額は1割から3割になります。また、高額医療制度の対象となる場合、実際の自己負担額はさらに低くなります。
なお、上記の価格は2024年6月時点のものであり、最新の価格については随時ご確認ください。

以上