MAC症とは呼吸器疾患の一種で、非結核性抗酸菌症の中でも最も発症頻度の高い疾患です。
土や水などの自然環境中に広く存在するMycobacterium avium complex(MAC)という細菌による感染症になります。
MAC症は免疫力の低下した高齢者や基礎疾患をお持ちの方に多く見られ、進行すると呼吸不全に至ってしまう可能性まであるのです。
神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
MAC症の病型について
MAC症には複数の病型が存在し、それぞれ特徴的な臨床像を示します。
結節・気管支拡張型
結節・気管支拡張型は中年以降の女性に多く見られる病型で、気管支の拡張と周囲の小結節影を特徴としています。
排菌量は少なく緩徐に進行することが多いのですが、適切な管理が行われないと呼吸不全に至ってしまう可能性があるのです。
| 特徴 | 詳細 |
| 好発年齢 | 中年以降 |
| 性別 | 女性に多い |
| 画像所見 | 気管支拡張、小結節影 |
| 排菌量 | 少ない |
| 進行速度 | 緩徐 |
線維空洞型
線維空洞型は肺結核類似の空洞形成を示す病型で男性に多く見られます。排菌量が多く急速に進行する傾向があり、重症化リスクが高いことが特徴です。
孤立結節型
孤立結節型は肺野に孤立性の結節影を形成する比較的稀な病型です。 結節の大きさは様々で自覚症状に乏しいことが多いのですが、悪性腫瘍との鑑別が重要になります。
| 鑑別すべき疾患 |
| 肺癌 |
| 肺結核 |
| 非定型抗酸菌症 |
| 真菌感染症 |
過敏性肺炎型
過敏性肺炎型はMAC菌に対する過剰な免疫応答によって急性的に生じやすい病型になります。両側びまん性の間質性陰影を呈するのが特徴です。
全身性播種型
全身性播種型は免疫不全状態の患者に見られる病型で、肺以外の臓器にもMAC菌が播種します。予後不良であり致死的な経過をたどることも少なくありません。

MAC症の主な症状
MAC症の症状は病型によって異なる点もありますが、共通して咳や痰、発熱、倦怠感などが見られるでしょう。
結節・気管支拡張型
結節・気管支拡張型では慢性的な咳や痰が主症状で、時に血痰を伴うこともあります。 また、倦怠感や体重減少、微熱などの全身症状を呈する場合もあります。
| 症状 | 詳細 |
| 咳 | 慢性的な咳が持続 |
| 痰 | 膿性痰や血痰を伴うことも |
| 全身症状 | 倦怠感、体重減少、微熱など |
線維空洞型
線維空洞型では、咳や痰、血痰に加え、高熱や呼吸困難などの呼吸器症状が前景に立ちます。 全身状態の悪化も早く、体重減少や食欲不振なども顕著に見られることが特徴です。
以下に、線維空洞型でよく見られる症状を列挙します。
- 咳、痰、血痰
- 高熱
- 呼吸困難
- 体重減少
- 食欲不振
孤立結節型
孤立結節型では自覚症状に乏しいことが多く、検診などで偶然発見されることが少なくありません。
ただし結節が大きい場合や気道に近接している場合は咳や痰などの症状を伴うこともあります。
過敏性肺炎型
過敏性肺炎型では発熱や呼吸困難、乾性咳嗽などの急性呼吸器症状が主体です。
突発的にこれらの症状が現れて重篤な呼吸不全に至ってしまう可能性もあるため、注意しなければなりません。
全身性播種型
全身性播種型では発熱や体重減少、リンパ節腫脹などの全身症状が顕著に見られます。 また、肺以外の臓器にも感染が及ぶため、多彩な症状を呈することが特徴です。

MAC症が発症する原因やきっかけ
MAC症は土壌や水などの自然環境中に広く存在するMycobacterium avium complex(MAC)菌の感染によって引き起こされる疾患です。
病型によって異なりますが、MAC菌の感染と宿主の感受性が発症に重要な役割を果たしています。
MAC菌の特徴
MAC菌は結核菌と同じ抗酸菌の一種で、環境中に広く分布しています。 この菌は健康な人には感染しにくい弱毒菌ですが、免疫力の低下した人には日和見感染を起こすことがあるのです。
| MAC菌の性質 | 詳細 |
| 抗酸菌 | 結核菌と同じグループに属する |
| 環境常在菌 | 土壌や水などの自然環境中に広く分布 |
| 弱毒菌 | 健康な人には感染しにくい |
感染経路
MAC菌は主に以下のような経路で感染します。
- 空気中の菌を吸入
- 汚染された水や食物の摂取
- 皮膚の傷からの侵入
特に結節・気管支拡張型では空気感染が主な感染経路と考えられているのです。
感染リスク因子
MAC症の感染リスクは宿主の免疫状態や基礎疾患によって異なりますが、以下のような因子が知られています。
| リスク因子 | 詳細 |
| 高齢 | 加齢に伴う免疫力の低下 |
| 既往症 | 慢性閉塞性肺疾患、気管支拡張症など |
| 免疫抑制状態 | HIV感染、免疫抑制剤の使用など |
病型別の原因・きっかけ
結節・気管支拡張型は中年以降の女性に多く、長期間の菌吸入が発症のきっかけとなりやすいです。
線維空洞型は肺結核との混合感染や、肺の構造的異常が関与していることが多いでしょう。
孤立結節型は局所的な気道感染が原因と考えられています。
過敏性肺炎型はMAC菌に対する過剰な免疫反応が引き金になりやすいです。
全身性播種型は高度の免疫抑制状態が発症の基盤となります。

MAC症の診察と診断
MAC症の診断には臨床症状や画像所見、細菌学的検査などを総合的に評価することが肝要なのです。
問診と身体所見
MAC症の診察ではまず詳細な問診を行い、咳や痰、発熱などの呼吸器症状や全身症状の有無を確認します。 また、喫煙歴や基礎疾患の有無なども重要な情報となります。
身体所見では聴診で副雑音の有無を評価し、全身状態を把握します。
| 問診で確認すべき事項 | 身体所見のポイント |
| 呼吸器症状(咳、痰、血痰など) | 聴診での副雑音の有無 |
| 全身症状(発熱、体重減少など) | 全身状態の評価 |
| 喫煙歴、基礎疾患の有無 | リンパ節腫脹の有無 |
画像検査
病型によって特徴的な所見が得られるので、胸部X線検査と胸部CT検査はMAC症の診断に欠かせない検査です。詳細は次項で説明しています。
細菌学的検査
MAC症の確定診断には喀痰や気管支洗浄液などの検体からMAC菌の分離・同定が必要です。 具体的には抗酸菌染色や培養検査、核酸増幅検査などが行われます。
| 検査方法 | 概要 |
| 抗酸菌染色 | 塗抹標本でのMAC菌の検出 |
| 培養検査 | 検体からのMAC菌の分離・同定 |
| 核酸増幅検査 | MAC菌のDNA・RNAを増幅し検出 |
確定診断のための基準
MAC症の確定診断には、以下の基準を満たす必要があります。
- 臨床的基準:特徴的な臨床症状や画像所見を有する
- 細菌学的基準:複数回の検体からMAC菌が分離される
これらの基準を満たすことで、MAC症と診断することができるのです。

MAC症の画像所見
MAC症の画像所見は病型によって多彩な特徴を示し、診断や病型分類に必要不可欠な情報を提供するので、重要な役割を果たします。
胸部X線検査
胸部X線検査はMAC症の診断の第一歩となる検査です。 結節・気管支拡張型では中下肺野の気管支壁肥厚や小結節影が見られる傾向があります。
一方、線維空洞型では上肺野優位の空洞形成や浸潤影が特徴的な所見となるのです。
| 病型 | 胸部X線検査の特徴 |
| 結節・気管支拡張型 | 中下肺野の気管支壁肥厚、小結節影 |
| 線維空洞型 | 上肺野優位の空洞形成、浸潤影 |
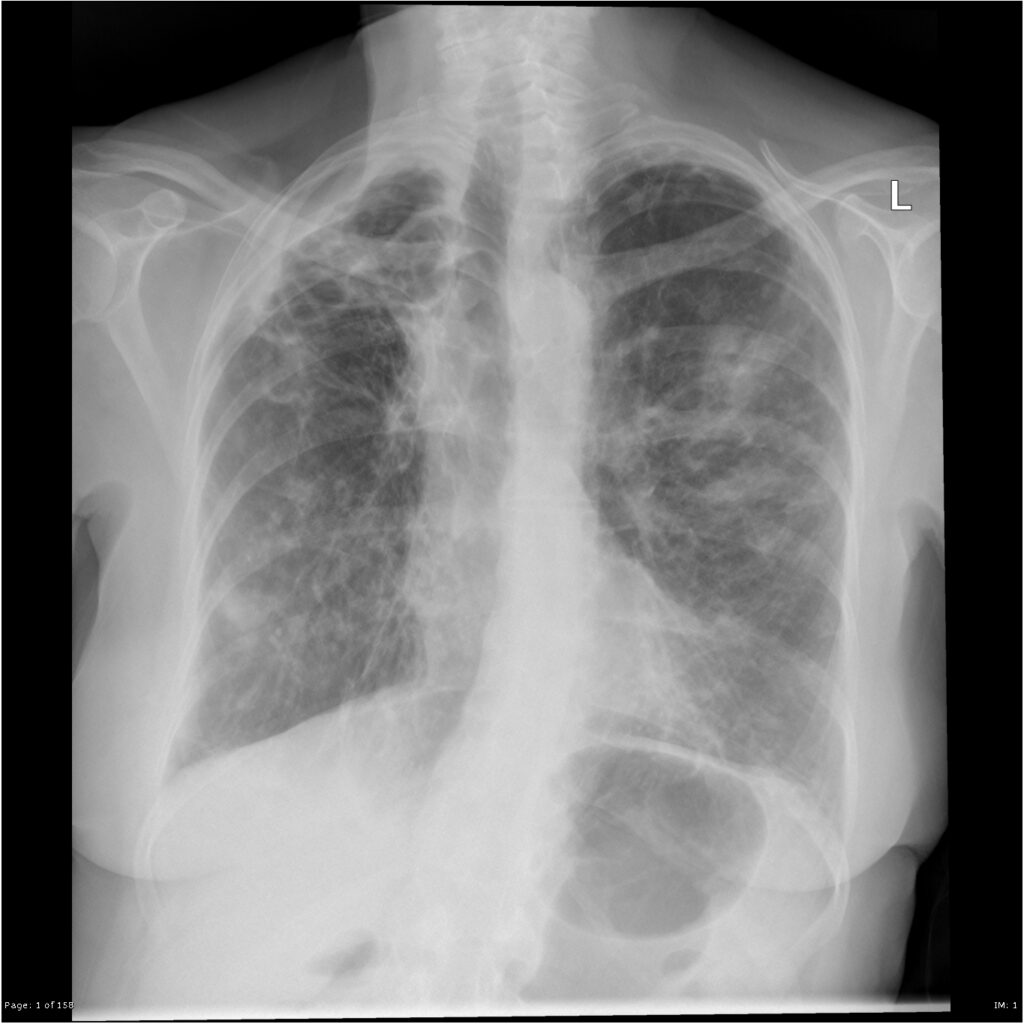
所見:両側肺野に粒状影、気管支拡張・壁肥厚、すりガラス影~浸潤影を散見し、MAC症として説明可能である。
胸部CT検査
胸部CT検査はMAC症の画像診断に欠かせない検査で、より詳細な所見が得られます。 以下に病型別の特徴的な所見を示します。
| 病型 | 所見の特徴 |
| 結節・気管支拡張型 | 気管支壁の肥厚、周囲の小結節影、気管支拡張 |
| 線維空洞型 | 上肺野優位の空洞形成、周囲の浸潤影 |
| 孤立結節型 | 肺野の孤立性結節影、辺縁不整、空洞形成を伴うことも |
| 過敏性肺炎型 | 両側びまん性のすりガラス影、小葉中心性粒状影 |
| 全身性播種型 | 多発性の結節影、リンパ節腫脹、脾腫 |
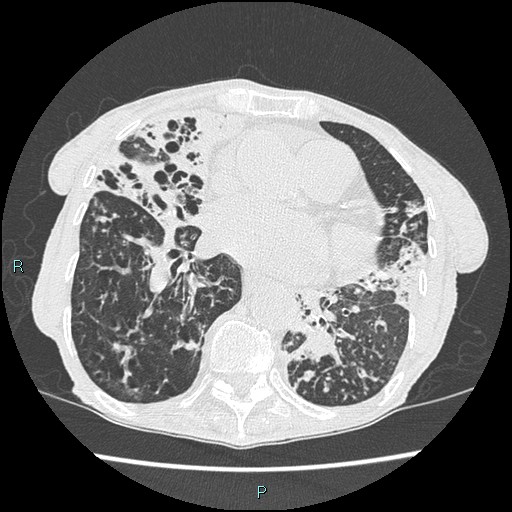
所見:中葉・舌区中心として、両肺に粒状影、気管支拡張・壁肥厚、浸潤影、嚢胞性変化を散見し、進行したMAC症として説明可能な所見です。
FDG-PET/CT検査
FDG-PET/CT検査はMAC症の活動性評価や全身検索に有用な検査です。活動性の高い病変ではFDGの集積が亢進し、肺外病変の検出にも優れています。
ただし、日本では保険適用外のため、一般的に行われることは少ないです。
| 検査 | 役割 |
| FDG-PET/CT | 活動性評価、全身検索 |
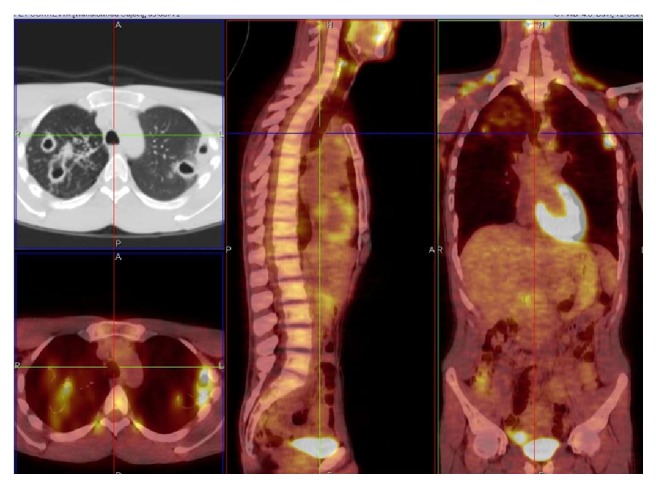
所見:CTで認められた空洞影・浸潤影に一致して、FDGの集積亢進を認め、活動性あるMAC症として合致する所見である。
画像所見のピットフォール
MAC症の画像所見は肺結核や肺癌など他の疾患と類似することがあり、鑑別に注意が必要です。
また、非定型的な所見を呈する場合もあるため、臨床情報と併せた総合的な判断が重要となります。

治療方法と薬、治癒までの期間
MAC症の治療は病型や重症度に応じて抗菌薬治療を中心に行われ、治癒までには長期間を要する場合が多いでしょう。
抗菌薬治療
MAC症の治療の中心は抗菌薬治療で、複数の薬剤を併用する多剤併用療法が基本です。
結節・気管支拡張型や線維空洞型ではリファンピシン、エタンブトール、クラリスロマイシンを中心とした3剤以上の併用が推奨されています。
| 薬剤 | 用法・用量 |
| リファンピシン | 10 mg/kg/日 |
| エタンブトール | 15 mg/kg/日 |
| クラリスロマイシン | 800 mg/日 |
孤立結節型では外科的切除が第一選択となりますが、術後の抗菌薬治療も重要になってくるのです。
治療期間
MAC症の治療期間は病型や治療反応性によって異なりますが、一般的に長期間を要します。
特に結節・気管支拡張型や線維空洞型の場合では以下の基準を満たすまで治療を継続すること推奨されています。
- 培養陰性化から1年間
- 画像所見の改善
- 臨床症状の改善
これらをクリアするまでには、多くの場合2年以上の治療期間が必要となるのです。
治療効果の判定
MAC症の治療効果は臨床症状、画像所見、細菌学的検査結果を総合的に評価して判定されます。
培養検査での陰性化が重要な指標となりますが、治療中は定期的な喀痰検査が必要です。
| 評価項目 | 評価方法 |
| 臨床症状 | 問診、身体所見 |
| 画像所見 | 胸部X線検査、胸部CT検査 |
| 細菌学的検査 | 喀痰培養検査 |
治療の問題点
MAC症の治療には以下のような問題点があります。
- 長期の治療期間による薬剤の副作用
- 治療抵抗性菌の出現
- 再発・再燃の可能性
これらの問題に対処するためには副作用対策や薬剤感受性試験に基づく薬剤選択、治療後のフォローアップが重要です。

MAC症治療の副作用やデメリット
MAC症の治療は長期間にわたる多剤併用療法が中心となるため、副作用やデメリットを理解して対策を講じることが求められます。
薬剤の副作用
MAC症治療に用いられる抗菌薬には、様々な副作用が報告されています。例えばリファンピシンでは肝機能障害、皮疹、消化器症状などが、エタンブトールでは視神経障害、末梢神経障害などです。
クラリスロマイシンでは消化器症状、味覚障害、聴覚障害などが問題となりうることも考慮しておかなければなりません。
| 薬剤 | 主な副作用 |
| リファンピシン | 肝機能障害、皮疹、消化器症状 |
| エタンブトール | 視神経障害、末梢神経障害 |
| クラリスロマイシン | 消化器症状、味覚障害、聴覚障害 |
薬剤相互作用
MAC症治療では多剤を併用するため、薬剤相互作用に注意が必要です。 リファンピシンは肝代謝酵素を誘導して他の薬剤の血中濃度を低下させる可能性があります。
また、クラリスロマイシンはCYP3A4を阻害して他の薬剤の血中濃度を上昇させることも考えられるのです。
以下に注意すべき薬剤相互作用の例を示します。
- リファンピシンとワルファリンの併用:ワルファリンの効果減弱
- クラリスロマイシンとシンバスタチンの併用:シンバスタチンの血中濃度上昇
治療抵抗性菌の出現
長期の抗菌薬治療により治療抵抗性菌が出現する可能性も考慮されるべきです。
治療抵抗性菌が出現した場合は治療効果が減弱してしまい、治癒までの期間が延長することがあります。
| 治療抵抗性菌の出現要因 |
| 不適切な薬剤選択 |
| 不十分な治療期間 |
| 薬剤の不適切な用量 |

再発の可能性と予防
MAC症は治療後も再発の可能性があるため継続的な管理が必要不可欠です。再発予防のための対策を講じるとともに、再発時には適切な対応を行うことが良好な予後につながるでしょう。
再発の頻度
MAC症の再発率は病型や治療内容によって異なりますが、一般的に10~50%程度と報告されています。
特に結節・気管支拡張型や線維空洞型では再発率が高い傾向です。
| 病型 | 再発率 |
| 結節・気管支拡張型 | 30~50% |
| 線維空洞型 | 20~40% |
| 孤立結節型 | 10~20% |
再発のリスク因子
MAC症の再発には以下のようなリスク因子が関与していると考えられています。
- 不十分な治療期間
- 治療抵抗性菌の存在
- 免疫力の低下
- 基礎疾患の存在
これらのリスク因子を有する患者さんは再発の可能性が高くなりがちです。
再発予防のための対策
MAC症の再発を予防するためには以下のような対策が大切です。
| 対策 | 詳細 |
| 十分な治療期間の確保 | 培養陰性化から1年間の治療継続 |
| 治療効果の適切な評価 | 定期的な喀痰検査と画像検査 |
| 免疫力の維持 | 栄養管理、生活習慣の改善 |
| 基礎疾患の管理 | 併存疾患の適切な治療 |
特に治療終了後も定期的な経過観察を行い、再発の早期発見に努めるようにしましょう。
再発時の対応
MAC症が再発した場合は原因の評価を行った上で再治療が検討されます。 再治療では薬剤感受性試験の結果に基づいて薬剤の選択や用量の調整を行うことが必要です。
以下に再発時の対応の流れを示します。
- 再発原因の評価(治療期間、薬剤感受性、免疫状態など)
- 再発の確認(臨床症状、画像所見、細菌学的検査)
- 再治療方針の決定(薬剤選択、治療期間など)
- 再治療の実施と経過観察

MAC症の治療にかかる費用
MAC症の治療費用は公的医療保険の適用を受けることができますが、長期の治療期間を要するため患者さんの経済的な負担は小さくはありません。
初診料と再診料
MAC症の診断・治療のための初診料は2,910円~5,410円程度です。 再診料は750円~2,660円程度となります。
| 項目 | 費用 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 750円~2,660円 |
検査費
MAC症の診断・経過観察に必要な検査費用は以下の通りです。
| 検査項目 | 費用 |
| 喀痰培養検査 | 1,800円~3,420円 |
| 胸部X線検査 | 2,100円~4,000円/回 |
| 胸部CT検査 | 14,700円~20,700円/回 |
処置費
気管支鏡検査や経気管支肺生検などの処置が必要な場合、追加の費用が発生します。
| 処置 | 費用 |
| 気管支鏡検査 | 25,000円~29,000円 |
| 経気管支肺生検 | 48,000円~63,000円 |
入院費
重症例や合併症を有する患者さんでは入院治療が必要となることがあるでしょう。
現在基本的に日本の入院費は「包括評価(DPC)」にて計算されます。
各診療行為ごとに計算する今までの「出来高」計算方式とは異なり、病名・症状をもとに手術や処置などの診療内容に応じて厚生労働省が定めた『診断群分類点数表』(約1,400分類)に当てはめ、1日あたりの金額を基に入院医療費を計算する方式です。
1日あたりの金額に含まれるものは、投薬、注射、検査、画像診断、入院基本料等です。
手術、リハビリなどは、従来どおりの出来高計算となります。
(投薬、検査、画像診断、処置等でも、一部出来高計算されるものがあります。)
計算式は下記の通りです。
「1日あたりの金額」×「入院日数」×「医療機関別係数※」+「出来高計算分」
14日間入院するとした場合は下記の通りとなります。
DPC名 抗酸菌関連疾患(肺結核以外)
日数 14
医療機関別係数 0.0948(例:神戸大学医学部附属病院)
総医療費 ¥340,040+出来高計算分
ただし、保険適用となると1割~3割の自己負担であり、高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
以上




