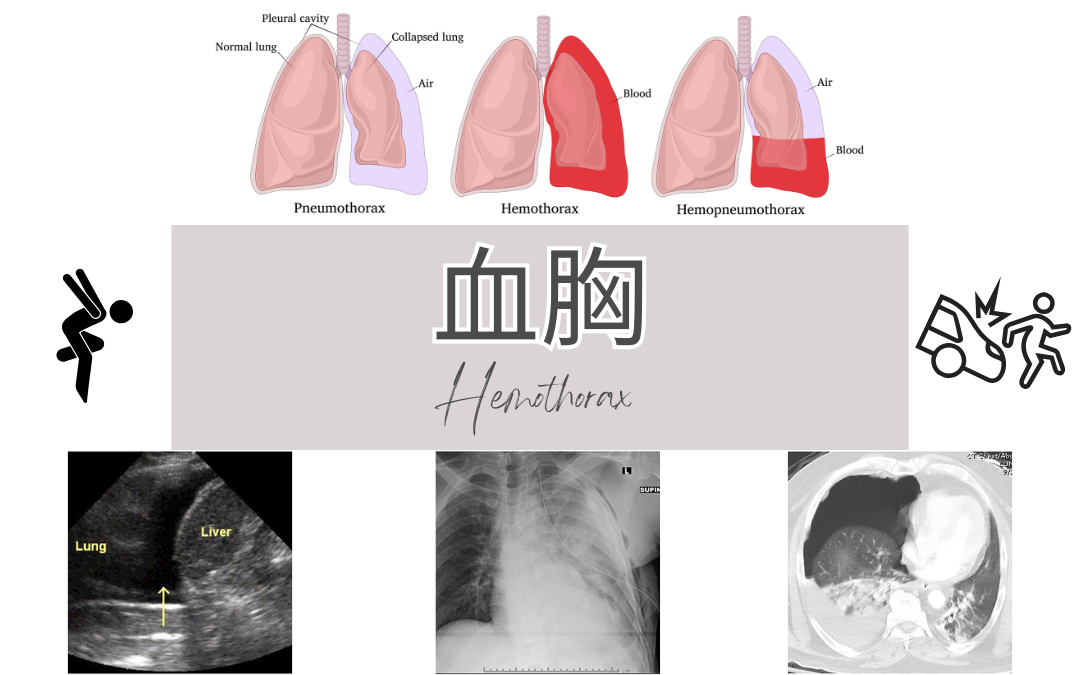
呼吸器疾患の一種である血胸(けっきょう)とは、胸腔内に血液が貯留する病態のことを指します。胸腔とは、肺と胸壁の間にある空間で、通常は少量の胸水と呼ばれる液体で満たされています。
しかし、何らかの原因で血液が胸腔内に溜まると、肺が圧迫されて呼吸困難などの症状が現れます。
血胸の原因としては、外傷性のものと非外傷性のものがあり、外傷性の場合は交通事故や胸部の怪我などが考えられます。一方、非外傷性の場合は、肺癌や肺結核などの病気が原因となることがあります。
血胸は放置すると生命に関わる重大な疾患であるため、早期発見と適切な対応が求められます。
血胸の病型について
血胸とは、胸腔内に血液が貯留する病態であり、様々な要因によって引き起こされるます。
外傷性血胸
外傷性血胸は、胸部への直接的な外力によって引き起こされる血胸の一種であり、交通事故や転落事故などが主な原因となります。胸壁や肺の血管が損傷を受けることで、胸腔内に出血が生じ、血胸を発症するに至ります。
| 損傷部位 | 頻度 |
| 肋間動脈 | 高い |
| 内胸動脈 | 中程度 |
| 肺実質 | 低い |
非外傷性血胸
非外傷性血胸は、外傷以外の要因によって生じる血胸であり、様々な病態が背景にあります。特に、肺動脈瘤や気管支動脈瘤の破裂、肺血管奇形などの血管異常が原因となることが多く見られます。
また、肺炎や肺結核などの感染症、肺梗塞、肺動静脈瘻なども非外傷性血胸の原因となり得ます。
医原性血胸
医原性血胸は、医療行為に伴って発生する血胸であり、中心静脈カテーテル挿入時の合併症として知られています。その他、胸腔穿刺や経皮的肺生検、胸腔鏡下手術などの処置に伴って生じることもあります。
凝固障害による血胸
凝固障害による血胸は、血液凝固機能の低下を背景として発症します。抗凝固療法中の患者や、先天性あるいは後天性の凝固因子欠乏症を有する患者において、特に留意が必要です。
- ワルファリンやヘパリンなどの抗凝固薬の使用
- 血友病やフォンヴィレブランド病などの先天性凝固障害
- 肝硬変や播種性血管内凝固症候群(DIC)などの後天性凝固障害
悪性腫瘍関連血胸は、原発性肺癌や転移性肺腫瘍などの悪性腫瘍が関与する血胸です。腫瘍の浸潤や転移によって、肺血管や胸壁の血管が損傷を受けることで出血が生じ、血胸を呈します。
| 悪性腫瘍の種類 | 頻度 |
| 原発性肺癌 | 高い |
| 転移性肺腫瘍 | 中程度 |
| 悪性胸膜中皮腫 | 低い |
特発性血胸は、明らかな原因が特定できない血胸であり、比較的まれな病態です。特発性血胸の発症機序については未だ不明な点が多いものの、何らかの先天的な素因や、過去の胸部手術や炎症の関与が示唆されています。

血胸の主症状
血胸は、胸腔内に血液が貯留する病態であり、その症状は貯留した血液量や原因疾患によって異なりますが、主に呼吸困難や胸痛などの呼吸器症状を呈します。
呼吸困難
血胸の最も典型的な症状は呼吸困難であり、多くの患者がこの症状を訴えます。胸腔内に貯留した血液が肺の膨張を妨げることで、換気が制限され、呼吸困難感を生じるのです。
呼吸困難の程度は、貯留した血液量に依存し、大量の血胸の場合には、重篤な呼吸不全に陥ることもあります。
| 血胸量 | 呼吸困難の程度 |
| 小量 | 軽度 |
| 中等量 | 中等度 |
| 大量 | 高度 |
胸痛
胸痛も血胸の主要な症状の一つであり、特に外傷性血胸や悪性腫瘍関連血胸において顕著です。胸腔内の血液貯留によって胸膜が刺激されることで、鋭い胸痛が生じます。
また、外傷に伴う肋骨骨折や肺挫傷などの合併症も、胸痛の原因となり得ます。
ショック症状
大量の血胸が生じた場合、ショック症状を呈することがあります。これは、胸腔内への出血によって循環血液量が減少し、全身の血流が低下することに起因します。
ショック症状としては、以下のようなものが挙げられます。
- 頻脈
- 血圧低下
- 冷汗
- 意識レベルの低下
その他の症状
血胸の患者では、上記の主要症状以外にも、様々な随伴症状を認めることがあります。例えば、咳嗽や喀血、発熱などです。
これらの症状は、血胸の原因疾患によって異なり、感染症や悪性腫瘍の合併を示唆する場合もあります。
| 随伴症状 | 示唆される原因疾患 |
| 咳嗽 | 感染症、悪性腫瘍 |
| 喀血 | 悪性腫瘍、肺血管異常 |
| 発熱 | 感染症 |
血胸の症状は、時に非特異的であり、他の呼吸器疾患との鑑別が重要となります。特に、気胸や胸水貯留などの類似疾患との区別には、画像検査が不可欠です。
血胸が疑われる患者では、胸部X線や胸部CTなどの画像評価を迅速に行い、適切な診断と治療方針の決定につなげることが大切です。

血胸の原因やきっかけ
血胸は、様々な原因やきっかけによって引き起こされる可能性があります。
外傷性血胸の原因
外傷性血胸は、胸部への直接的な外力が原因となって生じます。主な原因としては、以下のようなものが挙げられます。
- 交通事故
- 転落事故
- 刺傷や銃創
- 胸部打撲
これらの外傷によって、胸壁や肺の血管が損傷を受け、胸腔内に出血が生じることで血胸を発症します。
| 外傷の種類 | 頻度 |
| 鈍的外傷 | 高い |
| 鋭的外傷 | 低い |
非外傷性血胸の原因
非外傷性血胸は、外傷以外の様々な病態が原因となって発症します。特に、肺動脈瘤や気管支動脈瘤の破裂、肺血管奇形などの血管異常が重要な原因の一つです。
また、肺炎や肺結核などの感染症、肺梗塞、肺動静脈瘻なども非外傷性血胸の原因となり得ます。
| 非外傷性血胸の原因 | 頻度 |
| 血管異常 | 高い |
| 感染症 | 中程度 |
| 肺梗塞 | 低い |
医原性血胸の原因
医原性血胸は、医療行為に伴う合併症として生じます。 中心静脈カテーテル挿入時の血管損傷や、胸腔穿刺、経皮的肺生検、胸腔鏡下手術などの手技に関連して発症することがあります。
凝固障害による血胸の原因
凝固障害による血胸は、血液凝固機能の低下が原因で生じます。抗凝固療法中の患者や、先天性あるいは後天性の凝固因子欠乏症を有する患者において、特に留意が必要です。
以下のような病態が、凝固障害による血胸の原因となり得ます。
- ワルファリンやヘパリンなどの抗凝固薬の使用
- 血友病やフォンヴィレブランド病などの先天性凝固障害
- 肝硬変や播種性血管内凝固症候群(DIC)などの後天性凝固障害
悪性腫瘍関連血胸は、原発性肺癌や転移性肺腫瘍などの悪性腫瘍が原因となって発症します。腫瘍の浸潤や転移によって、肺血管や胸壁の血管が損傷を受けることで出血が生じ、血胸を呈するのです。
特発性血胸は、明らかな原因が特定できない血胸であり、その発症機序については未だ不明な点が多いのが現状です。 しかし、何らかの先天的な素因や、過去の胸部手術、炎症の関与などが示唆されています。

血胸の診察と診断について
血胸の診断には、詳細な病歴聴取と身体所見の観察、そして画像検査が不可欠です。
病歴聴取
血胸の診断において、まず重要となるのが病歴聴取です。患者の訴える症状や、その発症様式、経過などを詳細に把握することが大切です。
特に、外傷の有無や、基礎疾患の存在、抗凝固薬の使用歴などは、血胸の原因を推定する上で貴重な情報となります。
| 聴取すべき病歴 | 示唆される血胸の病型 |
| 外傷の有無 | 外傷性血胸 |
| 基礎疾患の存在 | 非外傷性血胸、悪性腫瘍関連血胸 |
| 抗凝固薬の使用歴 | 凝固障害による血胸 |
身体所見
血胸患者の身体所見としては、以下のような所見が認められることがあります。
- 呼吸音の減弱
- 打診上の濁音
- 胸郭の運動制限
- 皮下気腫
これらの所見は、血胸に特異的ではありませんが、血胸の存在を示唆する手がかりとなります。
画像検査
血胸の確定診断には、画像検査が不可欠です。胸部X線検査は、血胸の診断における第一選択の検査法であり、胸腔内の液体貯留を示す所見が得られます。
また、胸部CTは、より詳細な評価が可能であり、血胸の量的評価や、原因疾患の検索に有用です。
| 画像検査 | 評価項目 |
| 胸部X線 | 胸腔内液体貯留の有無 |
| 胸部CT | 血胸量の評価、原因疾患の検索 |
鑑別診断
血胸の鑑別診断としては、気胸や胸水貯留などが挙げられます。これらの疾患は、血胸と類似した症状や身体所見を呈することがあるため、画像検査による確認が重要となります。
また、血性胸水を呈する疾患、例えば悪性胸膜中皮腫や結核性胸膜炎なども、鑑別すべき疾患です。

画像所見
血胸の画像所見は、病態によって異なるため、複数の画像検査を組み合わせて評価することが重要です。
胸部X線検査で血胸が疑われた場合には、胸部CTを実施して詳細な評価を行うことが大切です。また、必要に応じて、造影CTや超音波検査、核医学検査などを追加し、血胸の原因や重症度を的確に判断することが求められます。
胸部X線検査所見
胸部X線検査は、血胸の診断における第一選択の画像検査であり、胸腔内の液体貯留を示唆する所見が得られます。血胸の典型的なX線所見としては、以下のようなものが挙げられます。
- 胸腔内の均一な濃度上昇
- 肺野の圧排所見
- 横隔膜の平坦化
- 縦隔の対側偏位
これらの所見は、胸腔内に貯留した血液によって生じるものであり、血胸の存在を強く示唆します。
| X線所見 | 血胸量の目安 |
| 肺尖部の鈍化 | 200-300mL |
| 横隔膜の平坦化 | 500mL以上 |
| 縦隔の対側偏位 | 1000mL以上 |
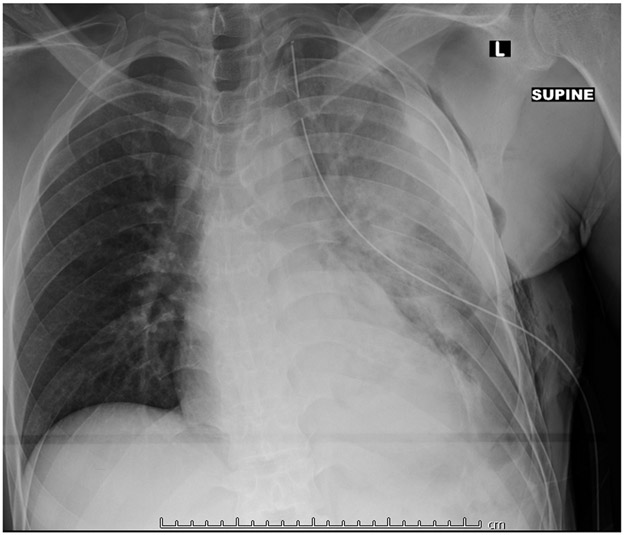
所見:左側に著明な血胸を認め、左胸腔ドレナージチューブが留置されている。
胸部CT検査所見
胸部CT検査は、より詳細な血胸の評価が可能な画像検査です。CTでは、以下のような所見が認められることがあります。
- 胸腔内の高吸収域(血液の存在を示唆)
- 血腫の形成
- 造影剤漏出像(活動性出血の存在を示唆)
- 肺挫傷や肋骨骨折などの合併所見
特に、造影CTは、血胸の原因となる活動性出血の検出に有用であり、外傷性血胸や悪性腫瘍関連血胸の評価に役立ちます。
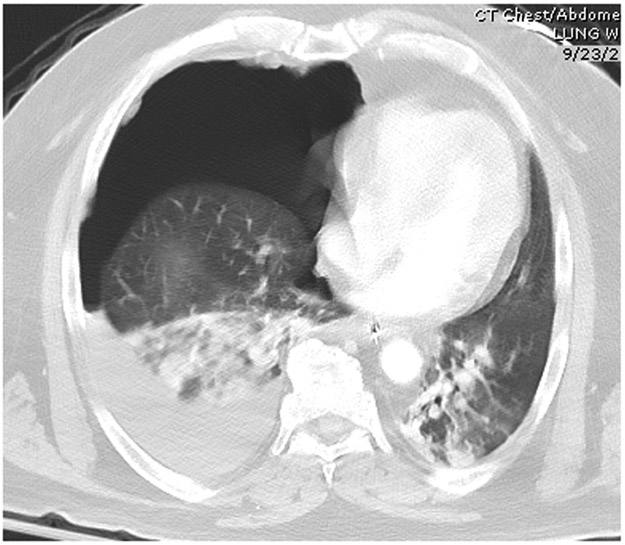
所見:右肋骨骨折、右高度気胸、右血胸を認め、右下葉にて無気肺・虚脱が目立つ。
超音波検査所見
超音波検査は、ベッドサイドで簡便に実施できる検査であり、血胸の初期評価に用いられることがあります。血胸の超音波所見としては、以下のようなものが挙げられます。
- 胸腔内の無エコー領域(液体貯留を示唆)
- 肺の圧排所見
- 胸水と肺との境界の不明瞭化
ただし、超音波検査は、肋骨による障害や、肺野の評価が困難であるなどの限界があるため、確定診断には胸部X線やCT検査が必要となります。
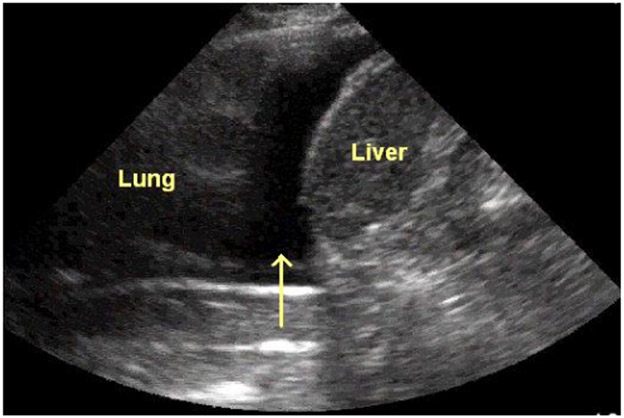
所見:肺と肝臓の間に低エコー域を認め、液貯留や血腫が疑われる。
核医学検査所見
核医学検査は、血胸の診断において一般的に用いられる検査ではありませんが、特殊な病態の評価に有用な場合があります。例えば、肺血流シンチグラフィは、肺動静脈瘻などの血管異常の検出に役立ちます。
また、ガリウムシンチグラフィ・PET/CTは、感染性血胸の評価に用いられることがあります。
| 核医学検査 | 評価対象 |
| 肺血流シンチグラフィ | 肺血管異常 |
| ガリウムシンチグラフィ・PET/CT | 感染性血胸・膿胸 |
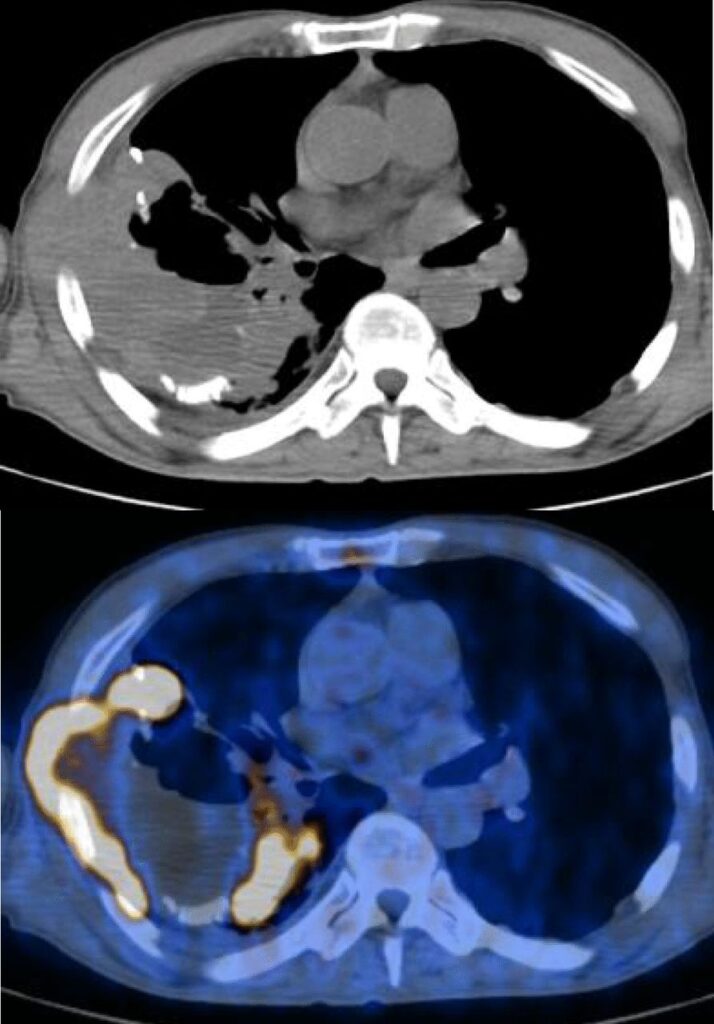
Miju Cheon, et al. Detection of chronic empyema-associated malignancy using18F-FDG PET/CT, Journal of Nuclear Medicine May 2019, 60 (supplement 1) 1338;
所見:右胸腔内に胸壁外進展・気腫・液貯留伴う膿胸を認めます。

血胸の治療方法と薬、治癒までの期間
血胸の治療は、その重症度や原因によって異なりますが、主に胸腔ドレナージや手術療法が用いられます。また、病態に応じて、止血剤や抗菌薬などの薬物療法を併用することもあります。
胸腔ドレナージ
胸腔ドレナージは、血胸の初期治療として最も一般的な方法であり、胸腔内に貯留した血液を体外に排出することを目的とします。具体的には、胸腔にドレーンを留置し、持続的に陰圧をかけることで血液を排出します。
小量の血胸や、出血が制御されている場合には、胸腔ドレナージのみで治療が完結することもあります。
| 血胸量 | 治療方針 |
| 少量(500mL未満) | 経過観察または胸腔ドレナージ |
| 中等量(500-1000mL) | 胸腔ドレナージ |
| 大量(1000mL以上) | 胸腔ドレナージまたは手術 |
手術療法
大量の血胸や、胸腔ドレナージでは改善が得られない場合には、手術療法が必要となります。手術療法には、胸腔鏡下手術と開胸手術があり、病態に応じて適切な方法が選択されます。
手術の目的は、出血源の同定と止血、血腫の除去、損傷した臓器の修復などです。
以下のような病態では、手術療法が検討されます。
- 1回の排液量が1000mL以上の大量血胸
- 持続する出血や血行動態の不安定化
- 凝固障害を合併する血胸
- 悪性腫瘍関連血胸
薬物療法
血胸の治療において、薬物療法は補助的な役割を担います。 使用される主な薬剤としては、以下のようなものがあります。
- 止血剤(トラネキサム酸など)
- 抗菌薬(感染合併例に対して)
- 鎮痛薬(疼痛管理目的)
特に、凝固障害による血胸では、止血剤の投与が重要となります。また、外傷性血胸や医原性血胸では、感染予防目的で抗菌薬が投与されることがあります。
治癒までの期間
血胸の治癒までの期間は、病態や治療法によって大きく異なります。胸腔ドレナージのみで治療可能な小量血胸では、数日から1週間程度で治癒することが多いです。
一方、手術を要するような大量血胸や合併症を伴う血胸では、治癒までに数週間から数ヶ月を要することもあります。
| 血胸の種類 | 平均治癒期間 |
| 小量血胸 | 1週間程度 |
| 中等量血胸 | 2-3週間 |
| 大量血胸 | 1ヶ月以上 |

治療の副作用やデメリット(リスク)
血胸の治療は、病態の改善と合併症の予防を目的として行われますが、治療自体にも一定の副作用やデメリット(リスク)が存在します。
本稿では、血胸の主要な治療法である胸腔ドレナージと手術療法に伴う副作用やデメリットについて詳しく解説します。
胸腔ドレナージの副作用とデメリット
胸腔ドレナージは、血胸の初期治療として広く用いられる方法ですが、以下のような副作用やデメリットが生じる可能性があります。
- 疼痛や不快感
- 感染(胸腔内感染や創部感染)
- 気胸や血気胸の合併
- ドレーンの逸脱や閉塞
- 長期留置に伴う合併症(膿胸、胸膜癒着など)
特に、感染は胸腔ドレナージの重大な合併症の一つであり、適切な無菌操作と感染対策が不可欠です。また、ドレーンの管理には細心の注意が必要であり、逸脱や閉塞をきたさないようにすることが大切です。
| 合併症 | 頻度 |
| 感染 | 1-5% |
| 気胸 | 1-2% |
| ドレーントラブル | 5-10% |
手術療法の副作用とデメリット
手術療法は、大量血胸や持続出血例に対して行われる治療法ですが、侵襲性が高く、以下のような副作用やデメリットを伴います。
- 術後疼痛
- 出血や血腫形成
- 感染(創部感染、胸腔内感染)
- 呼吸器合併症(無気肺、肺炎など)
- 全身麻酔に伴うリスク
手術療法では、胸腔鏡下手術と開胸手術があり、一般的に胸腔鏡下手術の方が侵襲性が低いとされています。しかし、いずれの方法でも、術後の疼痛管理や呼吸管理、感染対策などが重要となります。
以下のような因子は、手術療法のリスクを増大させる可能性があります。
- 高齢
- 基礎疾患の存在(心疾患、呼吸器疾患、凝固障害など)
- 大量出血や重症感染の合併
- 長期の手術時間
薬物療法の副作用とデメリット
血胸の治療において、止血剤や抗菌薬などの薬物療法が用いられることがありますが、これらの薬剤にも副作用が存在します。
例えば、トラネキサム酸などの止血剤では、以下のような副作用が報告されています。
| 副作用 | 頻度 |
| 悪心・嘔吐 | 10-20% |
| 下痢 | 5-10% |
| 頭痛 | 1-5% |
また、抗菌薬の使用に際しては、アレルギー反応や薬剤耐性菌の出現などに注意が必要です。
治療リスクの軽減策
血胸の治療に伴う副作用やデメリットを最小限に抑えるためには、以下のような対策が重要です。
- 適切な治療方針の選択
- 熟練した医療スタッフによる処置の実施
- 厳重な感染対策の遵守
- 合併症の早期発見と迅速な対応
- 患者への十分な説明と同意の取得
特に、患者との良好なコミュニケーションは、治療の安全性と効果を高める上で不可欠です。治療に伴うリスクや予想される経過、注意点などを分かりやすく説明し、患者の理解と協力を得ることが大切です。

再発の可能性と予防の仕方
血胸の再発を予防するためには、原因となる病態のコントロールと、患者教育が重要となります。一般的な再発予防策としては、以下のようなものが挙げられます。
- 基礎疾患の適切な管理
- 抗凝固療法の適正化
- 禁煙や肺感染予防などの生活指導
- 定期的な画像検査によるフォローアップ
特に、悪性腫瘍関連血胸では、原疾患に対する治療が再発予防の鍵を握ります。化学療法や放射線療法、外科的切除などを適切に組み合わせることが大切です。
病型別の再発予防策
各病型に応じた再発予防策も重要です。 例えば、外傷性血胸では、再発予防のために以下のような点に留意します。
- 胸部外傷の再発防止(安全運転、転倒予防など)
- 肋骨骨折などの合併損傷に対する適切な治療
一方、非外傷性血胸では、原因となる血管異常や炎症性疾患の治療が再発予防に寄与します。
| 原因疾患 | 予防策 |
| 肺動脈瘤 | 塞栓術や外科的切除 |
| 肺血管炎症候群 | 免疫抑制療法 |
| 肺結核 | 抗結核薬の適切な使用 |
凝固障害による血胸の再発予防では、抗凝固療法のモニタリングと調整が不可欠です。
また、医原性血胸の予防には、中心静脈カテーテル挿入時の慎重な手技や、胸腔穿刺・ドレナージ時の超音波ガイド下操作などが有用とされています。
患者教育の重要性
血胸の再発予防において、患者教育は極めて重要な役割を担います。医療者は、患者に対して以下のような点を丁寧に説明し、理解と協力を得ることが大切です。
- 血胸の病態と治療方針
- 再発のリスクと予防策
- 症状の自己モニタリング方法
- 緊急時の対応と医療機関への受診基準
患者が自らの病態を理解し、積極的に再発予防に取り組むことが、良好な予後の実現につながります。

治療費
初診料と再診料
血胸の診療において、初診料は2,910円、再診料は750円が基本料金となります。ただし、病院の規模や地域によって差があり、これよりも高額になることもあります。
検査費
血胸の診断に際しては、胸部X線検査や胸部CT検査が必須であり、これらの検査費用が加算されます。胸部X線検査は2,100円~5,620円程度、胸部CT検査は14,700円~20,700円が一般的です。
| 検査項目 | 費用 |
| 胸部X線検査 | 2,100円~5,620円/回 |
| 胸部CT検査 | 14,700円~20,700円/回 |
処置費
血胸の治療では、胸腔ドレナージが基本的な処置であり、これに伴う費用が発生します。
持続的胸腔ドレナージ(開始日) 660点であり、6600円となりますが、これに加えてドレーンや器材の費用が日数分必要となります。
入院費
手術療法を要する血胸や、持続する出血、呼吸不全などを合併する重症例では、入院加療が必要となります。
現在基本的に日本の入院費は「包括評価(DPC)」にて計算されます。
各診療行為ごとに計算する今までの「出来高」計算方式とは異なり、病名・症状をもとに手術や処置などの診療内容に応じて厚生労働省が定めた『診断群分類点数表』(約1,400分類)に当てはめ、1日あたりの金額を基に入院医療費を計算する方式です。
1日あたりの金額に含まれるものは、投薬、注射、検査、画像診断、入院基本料等です。
手術、リハビリなどは、従来どおりの出来高計算となります。
(投薬、検査、画像診断、処置等でも、一部出来高計算されるものがあります。)
計算式は下記の通りです。
「1日あたりの金額」×「入院日数」×「医療機関別係数※」+「出来高計算分」
14日間入院するとした場合は下記の通りとなります。
DPC名 血胸、血気胸、乳び胸 手術なし
日数 14
医療機関別係数 0.0948 (例:神戸大学医学部附属病院)
総医療費 ¥361,800 +出来高計算分
ICU入院など集中治療が必要となれば更に高くなりますが、保険適用となると1割~3割の自己負担であり、高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文