細菌性肺炎とは呼吸器疾患の一種で、細菌によって引き起こされる感染性の病気です。 感染した細菌が肺の末梢気道や肺胞に炎症を引き起こすことで発熱や咳、息切れなどの症状が現れるのです。
高齢の方や免疫力の低下した方、慢性の病気をお持ちの方は特にリスクが高いと言われています。 また、インフルエンザなどのウイルス感染症の後に発症する場合もあります。
早期発見と適切な治療が大切ですが、症状や重症度によって治療方針は変わってきます。

細菌性肺炎の病型についての理解
肺炎とは、細菌やウイルスなどの病原体が肺に感染して起こる肺の炎症性疾患です。
医学的には、感染した場所や経路によって「市中肺炎」・「院内肺炎」・「誤嚥性肺炎」・「非定型肺炎」などに分類されます。以下では、それぞれのタイプについて説明します。
各病型はそれぞれ特徴的な病態を示し、病型によって治療方針が異なるため、正確な診断が求められます。
市中肺炎
市中肺炎とは、病院以外の生活環境で発症した肺炎のことです。
肺炎患者の多くは市中肺炎であり、主な原因菌は肺炎球菌やインフルエンザ菌などの一般的な細菌です。
| 原因細菌 | 特徴 |
| Streptococcus pneumoniae(肺炎球菌) | 高齢者に多い |
| Haemophilus influenzae(インフルエンザ菌) | 小児に多い |
症状は咳、痰、発熱、胸の痛み、息苦しさなどで風邪に似ていますが、高齢者では症状がはっきり現れない場合もあります。
| 項目 | 内容 |
|---|---|
| 定義 | 病院以外の生活環境で発症する肺炎 |
| 主な原因 | 肺炎球菌、インフルエンザ菌などの一般的な細菌 |
| 症状の特徴 | 咳、痰、発熱、胸の痛み、息苦しさ。 高齢者では症状があいまいな場合もあり |
| その他のポイント | 日本国内で最も多く見られる肺炎。標準的な抗菌薬治療が行われる。 |
院内肺炎
院内肺炎は、入院後48時間以降に発症した肺炎です。
重い基礎疾患で入院中の患者に起こりやすく、治療しても約20%が死亡すると報告されています。
原因菌は市中肺炎の場合と異なり、抗生物質が効きにくい耐性菌(MRSAなど)が原因となることもあります。
そのため、耐性菌にも効く抗菌薬の選択が重要となります。
以下は院内肺炎の原因となる主な細菌です。
- 緑膿菌(Pseudomonas aeruginosa)
- 黄色ブドウ球菌(Staphylococcus aureus)、特にMRSA
- Enterobacteriaceae(エンテロバクター科菌)
- Acinetobacter baumannii
| 項目 | 内容 |
|---|---|
| 定義 | 入院後48時間以降に発症する肺炎 |
| 主な原因 | 耐性菌(MRSAなど)が関与することが多い |
| 症状の特徴 | 重症化しやすく、治療中の患者で高い死亡率(約20%)が報告される |
| その他のポイント | 基礎疾患の重い入院患者に起こりやすく、抗菌薬の耐性対策が重要。 |
誤嚥性肺炎
誤嚥性肺炎は、飲食物や唾液が誤って気管に入り、その中の細菌が肺に侵入して起こる肺炎です。
嚥下機能が低下した高齢者や、脳卒中の後遺症などで飲み込む力が弱い方によくみられます。
以下は誤嚥性肺炎の原因となる主な細菌です。
- 嫌気性菌(Anaerobic bacteria)
- Bacteroides spp.(バクテロイデス属)
- Prevotella spp.(プレボテラ属)
- Fusobacterium spp.(フソバクテリウム属)
- Peptostreptococcus spp.(ペプトストレプトコッカス属)
- 好気性菌(Aerobic bacteria)
- 代表例:
- Streptococcus pneumoniae(肺炎球菌)
- また、場合によってはStaphylococcus aureus(黄色ブドウ球菌)やHaemophilus influenzae(インフルエンザ菌)なども関与することがあります。
症状は発熱や咳など一般の肺炎と似ていますが、症状が軽微で気づきにくい場合もあります。
予防には、日頃の口腔ケアと、食事時に姿勢を正してよく噛んで飲み込むことが重要です。
| 項目 | 内容 |
|---|---|
| 定義 | 飲食物や唾液が誤って気管に入り、肺に侵入して起こる肺炎 |
| 主な原因 | 口腔内常在菌(飲食物・唾液中の細菌) |
| 症状の特徴 | 発熱、咳など一般的な肺炎と類似。 症状が軽微で気づきにくい場合もある |
| その他のポイント | 嚥下機能低下(高齢者、脳卒中後など)の患者で多い。予防には口腔ケアや正しい食事姿勢が重要。 |
非定型肺炎
非定型肺炎とは、肺炎球菌など典型的な肺炎とは異なる原因(マイコプラズマ、クラミジア、レジオネラなど)で起こる肺炎です。
以下は非定型肺炎の原因となる主な細菌です。
- Mycoplasma pneumoniae (マイコプラズマ)
- Chlamydophila pneumoniae (クラミジア)
- Legionella pneumophila (レジオネラ)
症状は、高熱と膿性痰を伴う典型肺炎と比べて、発熱はあるものの長引く乾いた咳が主体で、全身状態は比較的良好です。
若年者に多く、比較的軽症で済むことが多いものの、場合によっては重症化することもあるため注意が必要です。
| 項目 | 内容 |
|---|---|
| 定義 | 肺炎球菌など典型的な原因菌以外(マイコプラズマ、クラミジア、レジオネラなど)による肺炎 |
| 主な原因 | マイコプラズマ、クラミジア、レジオネラなど |
| 症状の特徴 | 発熱はあるが、乾いた咳が長引く。 全身状態は比較的良好なことが多い |
| その他のポイント | 若年者に多い。軽症例が多いが、場合によっては重症化する可能性がある。 |

細菌性肺炎の主な症状
細菌性肺炎の主症状としては発熱、咳、痰、呼吸困難、胸痛などが挙げられ、これらの症状は病状の進行とともに悪化していくため早期発見と適切な治療開始が大切です。
特に高齢の方や基礎疾患をお持ちの方では症状が非典型的であったり、急速に重症化したりすることがあるため注意が必要です。
発熱
細菌性肺炎では、感染に対する生体反応として発熱が見られます。 発熱は38℃以上になることが多く、時に40℃近くまで上昇する場合もあります。
| 発熱の程度 | 特徴 |
| 38℃以上 | 中等度の発熱 |
| 40℃近く | 高度の発熱 |
咳と痰
細菌性肺炎では気道の炎症により咳がの症状が現れます。 はじめは乾性咳嗽であることが多いですが、次第に痰を伴う湿性咳嗽になります。
痰は膿性痰であることが多く、時に血液が混じることもあります。
呼吸困難
細菌性肺炎では肺胞の炎症により呼吸困難を発症します。
息切れや呼吸数の増加、チアノーゼなどが見られ、重症例では人工呼吸管理が必要になる場合もあります。
| 呼吸困難の程度 | 特徴 |
| 軽度 | 息切れ |
| 中等度 | 呼吸数増加 |
| 重度 | チアノーゼ |
胸痛
細菌性肺炎では胸膜の炎症により胸痛を起こすことがあります。
胸痛は呼吸に伴って悪化することが多く、鋭く刺すような痛みであることが特徴的です。

細菌性肺炎の原因と発症のメカニズム
細菌性肺炎は様々な細菌が原因となって発症する感染症であり、その発症には複数の要因が関与しています。
主な原因菌は肺炎球菌やインフルエンザ菌などですが、患者さんによってその原因菌の種類や発症のメカニズムは異なるのです。
原因菌の種類
細菌性肺炎の原因菌は多岐にわたりますが、中でも肺炎球菌とインフルエンザ菌が主要な原因菌として知られています。
その他にも黄色ブドウ球菌や緑膿菌、レジオネラ菌なども原因菌となり得ます。
| 原因菌 | 特徴 |
| 肺炎球菌 | 市中肺炎の主要な原因菌 |
| インフルエンザ菌 | 小児の肺炎で重要 |
発症のメカニズム
細菌性肺炎の発症には以下のようなメカニズムが関与しています。
- 細菌の気道への侵入と定着
- 免疫力の低下
- 基礎疾患による感染リスクの増大
これらの要因が複合的に作用することで、細菌性肺炎が発症すると考えられているのです。
年齢による違い
細菌性肺炎の原因菌や発症のメカニズムは、患者さんの年齢や健康状態によって異なります。
例えば高齢の方や免疫抑制状態の患者さんでは、日和見感染を引き起こす菌が原因となることが多いのです。
| 患者背景 | 特徴 |
| 高齢者 | 誤嚥性肺炎のリスク高い |
| 免疫抑制状態 | 日和見感染のリスク高い |
感染経路
細菌性肺炎の感染経路は主に飛沫感染と誤嚥によるものです。
飛沫感染は感染者の咳やくしゃみなどによって飛散した飛沫を吸入することで感染が成立します。 一方、誤嚥は口腔内や上気道に定着した細菌を誤って気道に吸引することで発症するのです。

細菌性肺炎の診察と診断のポイント
細菌性肺炎は患者さんの症状や身体所見、画像検査、血液検査、喀痰検査などを総合的に評価することで診断に至ります。
高齢の方や基礎疾患をお持ちの患者さんでは非定型的な症状を呈する場合があるため、注意深い観察が求められます。
問診と身体診察
細菌性肺炎の診察では、まず患者さんの症状や病歴を詳細に問診して身体診察を行います。
聴診では肺野の副雑音の有無を確認し、打診では濁音の有無を評価します。
画像検査
細菌性肺炎の診断には胸部X線検査やCT検査が有用です。
胸部X線検査では肺野の浸潤影や空洞形成などの所見を確認します。CT検査ではより詳細な病変の評価が可能です。
血液検査
細菌性肺炎の診断には血液検査も重要な役割を果たします。
白血球数やCRP値の上昇は、感染症を示唆する所見です。また、血液培養検査では原因菌の同定が可能です。
| 血液検査項目 | 特徴 |
| 白血球数 | 上昇 |
| CRP値 | 上昇 |
喀痰検査
細菌性肺炎の診断には喀痰検査も有用です。喀痰のグラム染色によって原因菌の推定が可能です。
また、喀痰培養検査でも原因菌の同定と薬剤感受性試験が行われます。

細菌性肺炎の画像所見の特徴
細菌性肺炎の画像所見は病型や病期によって異なりますが、胸部X線検査やCT検査で特徴的な所見が認められます。
これらの所見を適切に評価することは、診断や治療方針の決定に重要な役割を果たすのです。
胸部X線検査所見
細菌性肺炎の胸部X線検査では、肺野の浸潤影が特徴的な所見です。
浸潤影は肺胞内に炎症性滲出液が貯留することで生じ、斑状影や気管支透亮像を伴うことがあります。
| 胸部X線検査所見 | 特徴 |
| 浸潤影 | 斑状影や気管支透亮像を伴うことがある |
| 空洞形成 | 膿瘍形成を示唆する |
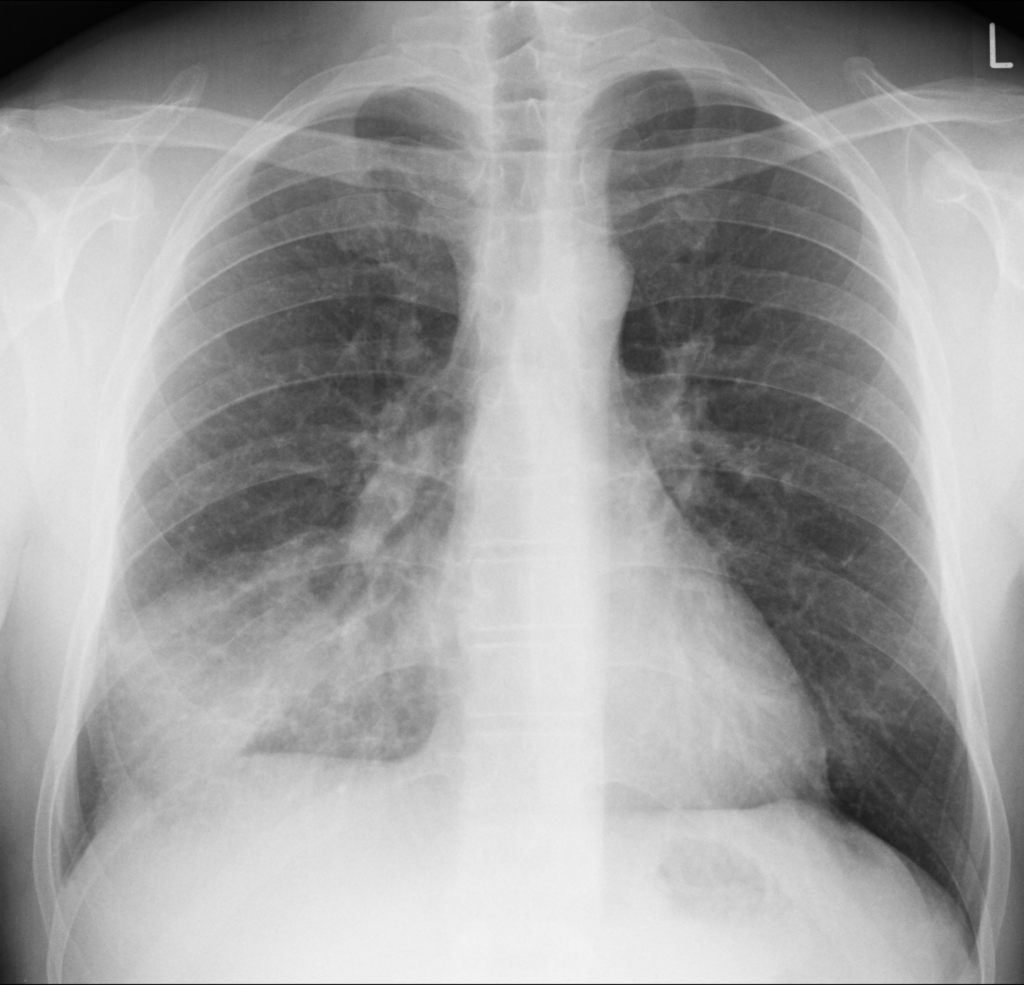
「右下肺野にすりガラス影~浸潤影を認め、細菌性肺炎が疑われる。」
CT検査所見
細菌性肺炎のCT検査では胸部X線検査よりも詳細な病変の評価が可能です。
CT検査では浸潤影に加えて、ground-glass opacity(GGO)やconsolidationなどの所見が認められることがあります。
以下は、細菌性肺炎のCT検査所見の特徴です。
- GGO:すりガラス状の濃度上昇
- Consolidation:肺胞内の浸出液貯留による無気肺
- 胸水貯留:胸膜炎の合併を示唆
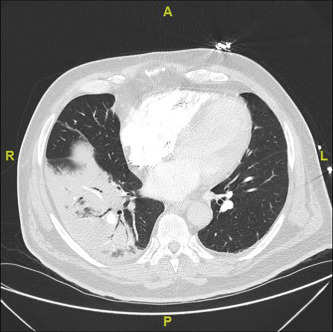
「右下葉に気管支透亮像伴うすりガラス影~浸潤影を認め、細菌性肺炎が疑われる。」
病期による画像所見の違い
細菌性肺炎の画像所見は病期によって異なります。
早期では浸潤影が主体ですが、病期の進行とともに空洞形成や胸水貯留などの所見が出現することがあります。
| 病期 | 画像所見 |
| 早期 | すりガラス影~浸潤影 |
| 進行期 | 広範な浸潤影、空洞形成(肺膿瘍の可能性)、胸水貯留(炎症波及) |

細菌性肺炎の治療方法と治癒までの道のり
細菌性肺炎の治療は原因菌に応じた抗菌薬の投与が基本であり、早期に治療を開始すれば良好な経過をたどるでしょう。
治療期間は病状によって異なりますが通常は1~2週間程度で症状の改善が見られ、治療開始から3~4週間程度で治癒に至ります。
抗菌薬治療
細菌性肺炎の治療の中心は原因菌に応じた抗菌薬の投与です。
原因菌が判明するまではエンピリック治療として広域スペクトラムの抗菌薬が初期治療に用いられることが多く、原因菌が特定された後はそれに応じた抗菌薬に変更されます。
| 原因菌 | 主な抗菌薬 |
| 肺炎球菌 | ペニシリン系、セフェム系 |
| インフルエンザ菌 | セフェム系、ニューキノロン系 |
治療期間
細菌性肺炎の治療期間は病状や原因菌、患者さんの基礎疾患の有無などによって異なります。
一般的には抗菌薬治療開始から3~5日程度で症状の改善が見られ、7~14日程度の治療期間が必要とされます。
以下は、細菌性肺炎の治療期間の目安です。
| 軽症例 | 7~10日間 |
| 中等症例 | 10~14日間 |
| 重症例 | 14日間以上 |
治癒までの経過
細菌性肺炎の治癒までの経過は、患者さんの年齢や基礎疾患の有無などによって異なります。
一般的には治療開始から3~4週間程度で胸部X線上の改善が見られ、治癒に至ります。
| 治癒までの期間 | 特徴 |
| 1~2週間 | 症状の改善 |
| 3~4週間 | 画像所見の改善 |
合併症への対応
細菌性肺炎では膿胸や敗血症などの合併症を併発することがあります。
その場合は合併症に対する治療も必要となり、治療期間が延長する場合があります。

細菌性肺炎の治療における副作用とリスク
細菌性肺炎の治療では抗菌薬の投与が基本となりますが、抗菌薬の使用には副作用やリスクが伴います。
主な副作用として消化器症状や皮疹などがありますが、重篤な副作用として、アナフィラキシーショックや偽膜性大腸炎などが知られています。
副作用には個人差があるので、服薬の際には十分な注意が必要です。
消化器症状
抗菌薬の副作用として最も多いのは消化器症状です。
悪心、嘔吐、下痢などが代表的な症状であり、服用している抗菌薬の種類によっては高頻度で発症することがあります。
| 抗菌薬 | 主な消化器症状 |
| ペニシリン系 | 下痢、悪心 |
| マクロライド系 | 下痢、腹痛 |
皮疹
抗菌薬の副作用として皮疹も比較的多く見られます。
通常は軽症ですが、Stevens-Johnson症候群などの重症皮膚障害を引き起こすこともあり、注意が必要です。
以下は、抗菌薬による皮疹の特徴です。
| 薬疹 | 抗菌薬に対するアレルギー反応による皮疹 |
| 光線過敏症 | 日光曝露により誘発される皮疹 |
| 重症皮膚障害 | Stevens-Johnson症候群、中毒性表皮壊死融解症など |
アナフィラキシーショック
抗菌薬による重篤な副作用として、アナフィラキシーショックがあります。
アナフィラキシーショックは抗菌薬に対する重篤なアレルギー反応であり、呼吸困難や血圧低下などの症状が急速に進行し、生命に関わる場合があります。
| アナフィラキシーショックの症状 | 特徴 |
| 呼吸困難 | 喘鳴、呼吸数増加 |
| 血圧低下 | ショック状態 |
偽膜性大腸炎
抗菌薬によるもうひとつの重篤な副作用として、偽膜性大腸炎が挙げられます。
偽膜性大腸炎は抗菌薬の使用により腸内細菌叢が乱れ、通常健常者の腸管内に少数生息しているクロストリディオイデス・ディフィシルという細菌が異常増殖することで発症します。

細菌性肺炎の再発を防ぐためのポイント
細菌性肺炎は適切な治療により治癒しますが、再発のリスクを抱えています。
再発を防ぐためにはリスク因子の管理や予防接種、生活習慣の改善など複合的なアプローチが大切です。
患者さん自身が再発予防の重要性を理解し、積極的に取り組むことが求められます。
リスク因子の管理
細菌性肺炎の再発リスクを高める因子として、喫煙や基礎疾患、免疫抑制状態などが知られています。
これらのリスク因子を適切に管理することが、再発予防の第一歩となります。
| リスク因子 | 予防方法 |
| 喫煙 | 禁煙 |
| 基礎疾患 | 疾患のコントロール |
予防接種
細菌性肺炎の再発予防には予防接種が有効です。
特に高齢の方や基礎疾患をお持ちの患者さんでは、肺炎球菌ワクチンとインフルエンザワクチンの接種が推奨されています。
以下は、細菌性肺炎の予防に有効なワクチンです。
- 肺炎球菌ワクチン(PPSV23、PCV13)
- インフルエンザワクチン
生活習慣の改善
細菌性肺炎の再発予防には生活習慣の改善も重要です。
特に口腔ケアや栄養管理、身体活動の維持は、感染リスクの低下に寄与します。
| 生活習慣 | 改善方法 |
| 口腔ケア | 歯磨き、うがい |
| 栄養管理 | バランスのとれた食事 |
感染対策
細菌性肺炎の再発予防には感染対策も欠かせません。
手洗いの徹底や咳エチケットの実践、マスクの着用、人混みを避けるなどの対策が有効です。

細菌性肺炎の治療費について理解しましょう
細菌性肺炎の治療費は、以下のような項目で構成されていて、重症度によって高額になる可能性があります。
- 初診料・再診料
- 検査費(血液検査、喀痰検査、胸部X線検査など)
- 処置費(点滴、注射など)
- 入院費(重症例や合併症がある場合)
| 項目 | 費用 |
| 初診料・再診料 | 2,880円~5,380円・750円~2,640円程度 |
| 検査費 | 2,000円~40,000円 |
| 処置費 | 2,000円~30,000円 |
| 入院費 | 100,000円~1,000,000円(通常の入院加療~長期間ICU入院) |
検査費は血液検査、喀痰検査、胸部X線検査などが含まれ、症状の重度によって異なります。
処置費は主に点滴や注射など症状を緩和するための費用です。
入院費は重症例や合併症がある場合に必要です。1日あたり約1万円で、重症例では数週間の入院が必要となることがあります。
いずれも、保険適応では1割~3割の自己負担となり、多くの場合高額医療制度の対象となるため、実際の自己負担はもっと安くなります。
なお、上記の価格は2024年8月時点のものであり、最新の価格については随時ご確認ください。
以上