「呼吸不全」と聞くと、息が苦しい状態を想像する方が多いかもしれません。しかしその医学的な定義や分類、原因は多岐にわたります。
この記事では呼吸不全の基本的な定義から、Ⅰ型・Ⅱ型という分類の違い、そしてそれぞれで見られる特徴的な症状について詳しく解説します。
特に在宅酸素療法の対象となることが多い「Ⅰ型呼吸不全」の治療法にも焦点を当て、ご自身の状態を理解するための一助となる情報を提供します。
神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
呼吸不全の基本的な定義
呼吸不全とは、単に「息苦しい」という自覚症状だけを指すのではありません。
医学的には「呼吸機能の障害によって体に必要な酸素を取り込み、不要な二酸化炭素を排出する能力が不十分になった状態」と定義します。
この状態は血液中のガス成分を測定することで客観的に判断します。
呼吸の働きとガス交換
私たちが無意識に行っている呼吸は生命維持に重要な「ガス交換」を担っています。
肺で空気中から酸素(O2)を血液中に取り込み、同時に体内で作られた老廃物である二酸化炭素(CO2)を血液中から空気中へ排出します。
このガス交換がうまくいかなくなると、体にさまざまな不調が生じます。
呼吸不全の医学的な定義
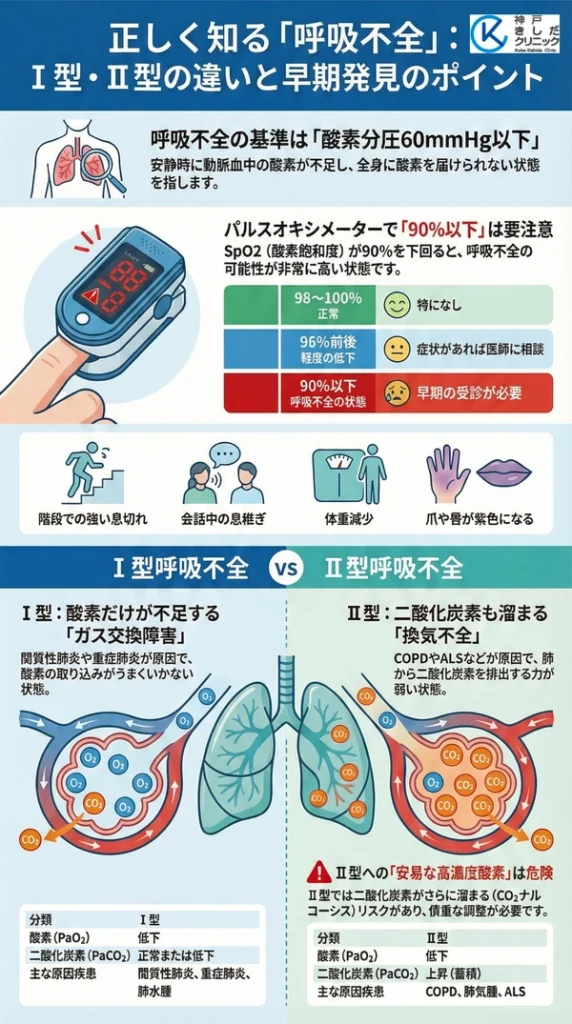
医学的には室内気(ルームエア)を吸っている安静な状態で、動脈血中の酸素分圧(PaO2)が60mmHg以下になる状態を「呼吸不全」と定義します。
PaO2は動脈の血液にどれだけ酸素が溶け込んでいるかを示す数値で、健康な人は室内気(FiO2 0.21)・海面上でのPaO2の一般的な基準範囲は概ね80〜100mmHgであり、年齢・病態などで変化しています。
一律には言えないものの、多くの方は正常値95mmHg以上となります。
この数値が60mmHgを下回ると、体の各組織に十分な酸素を供給できなくなります。
呼吸状態の基準値
| 項目 | 正常値 | 呼吸不全の定義 |
|---|---|---|
| 動脈血酸素分圧(PaO2) | 95 mmHg 以上 | 60 mmHg 以下 |
| 動脈血二酸化炭素分圧(PaCO2) | 35~45 mmHg | (分類により異なる) |
急性呼吸不全と慢性呼吸不全の違い
呼吸不全は発症からの期間によって「急性」と「慢性」に分けます。
急性呼吸不全は数時間から数日の間に急激に呼吸状態が悪化するもので、緊急の治療を要します。
一方、慢性呼吸不全は病気がゆっくりと進行し、呼吸不全の状態が少なくとも1か月以上続く場合を指します。在宅酸素療法は主にこの慢性呼吸不全の患者さんが対象となります。

呼吸不全の分類 Ⅰ型とⅡ型の違い
呼吸不全は血液中の二酸化炭素の濃度によって「Ⅰ型」と「Ⅱ型」の2つに分類します。この分類は原因となっている病態や治療方針を考える上で非常に重要です。
動脈血中の二酸化炭素分圧(PaCO2)の数値が診断の鍵となります。
Ⅰ型呼吸不全(低酸素血症性呼吸不全)
Ⅰ型呼吸不全は動脈血酸素分圧(PaO2)が低下するものの、動脈血二酸化炭素分圧(PaCO2)は基準値内(45mmHg以下)に保たれている状態です。
これは主に肺での酸素の取り込み(ガス交換)そのものが障害されることで起こります。
換気(呼吸運動)の能力は比較的保たれているため二酸化炭素は排出できますが、酸素だけがうまく取り込めない状態と言えます。
Ⅱ型呼吸不全(高炭酸ガス血症性呼吸不全)
Ⅱ型呼吸不全はPaO2の低下に加えて、PaO2が60mmHg以下で、かつPaCO2が基準値を超えて上昇(45mmHg以上)をこえる状態です。
これは肺でのガス交換障害だけでなく、呼吸運動自体が不十分になる「換気不全」が原因で起こります。
息を吸ったり吐いたりする力が弱まることで酸素を取り込めないだけでなく、二酸化炭素を十分に排出できなくなってしまう状態です。
Ⅰ型呼吸不全とⅡ型呼吸不全の比較
| 分類 | PaO2(酸素) | PaCO2(二酸化炭素) |
|---|---|---|
| Ⅰ型呼吸不全 | 低下(60mmHg以下) | 正常または低下(45mmHg以下) |
| Ⅱ型呼吸不全 | 低下(60mmHg以下) | 上昇(45mmHg超) |
分類ごとの主な原因疾患
Ⅰ型とⅡ型では原因となる病気の種類も異なります。
Ⅰ型は主に肺そのものの病気が原因となり、Ⅱ型は肺の病気に加えて、呼吸をコントロールする神経や筋肉の病気も原因となります。
- Ⅰ型呼吸不全:間質性肺炎、肺水腫、重症肺炎、ARDS(急性呼吸窮迫症候群)など
- Ⅱ型呼吸不全:COPD(慢性閉塞性肺疾患)の増悪、肺結核後遺症、筋萎縮性側索硬化症(ALS)、肺気腫など

呼吸不全で現れる主な症状
呼吸不全の症状は体内の酸素が不足する「低酸素血症」によるものと、二酸化炭素が増加する「高炭酸ガス血症」によるものに大別できます。
Ⅰ型では主に低酸素血症の症状が、Ⅱ型では両方の症状が現れる可能性があります。
低酸素血症による症状
酸素不足が続くと全身の臓器に影響が及びます。
初期には息切れや動悸などが現れ、進行すると意識障害などを引き起こすこともあります。これらの症状は体の危険信号です。
低酸素血症の主な症状
| 症状の種類 | 具体的な内容 |
|---|---|
| 呼吸器症状 | 息切れ、頻呼吸(呼吸が速くなる) |
| 循環器症状 | 頻脈(脈が速くなる)、不整脈、チアノーゼ |
| 精神神経症状 | 頭痛、判断力低下、不穏、見当識障害 |
高炭酸ガス血症による症状
体内に二酸化炭素が溜まると、主に中枢神経系に影響が出ます。特徴的なのは、CO2ナルコーシスと呼ばれる意識障害です。
これは、血液が酸性に傾くことで脳の働きが抑制されるために起こります。
高炭酸ガス血症の主な症状
| 症状の種類 | 具体的な内容 |
|---|---|
| 精神神経症状 | 頭痛、眠気、意識障害(CO2ナルコーシス) |
| 循環器症状 | 血圧上昇、頻脈 |
| その他 | 発汗、羽ばたき振戦(手が羽ばたくように震える) |
日常生活で気づきやすいサイン
呼吸不全の症状はゆっくり進行すると本人が気づきにくいことがあります。ご家族など周りの方が「以前と違う」と感じるサインが病気の早期発見につながることもあります。
少しでも気になることがあれば、早めに医療機関に相談することが大切です。
- 坂道や階段で息切れが強くなった
- 会話の途中で息継ぎが多くなった
- 食欲がなく、体重が減ってきた
- 唇や爪の色が紫色っぽい

呼吸不全の検査と診断
呼吸不全の診断は症状の問診に加えて、いくつかの客観的な検査結果を組み合わせて行います。特に血液中のガス成分を調べる検査が重要です。
これらの検査によって呼吸不全の有無、重症度、そしてⅠ型・Ⅱ型の分類を正確に判断します。
動脈血液ガス分析
呼吸不全の確定診断に最も重要な検査です。手首や足の付け根にある動脈から少量の血液を採取し、専用の機械でPaO2とPaCO2の値を直接測定します。
この検査により、呼吸不全の定義に当てはまるかどうかを正確に評価できます。
パルスオキシメーター
指先にクリップのようなセンサーを装着し、皮膚を通して動脈血酸素飽和度(SpO2)を測定する簡便な検査です。
SpO2は血液中のヘモグロビンがどのくらいの割合で酸素と結合しているかを示した数値で、PaO2の間接的な指標となります。
ただし体の状態によっては誤差が生じるため、正確な診断には動脈血液ガス分析が必要です。
SpO2とPaO2の目安
| SpO2(%) | 対応するPaO2(mmHg)の目安 | 状態 |
|---|---|---|
| 98~100 | 約95以上 | 正常 |
| 95 | 約80 | 軽度の低下 |
| 90 | 約60 | 呼吸不全の状態 |
胸部X線・CT検査
肺の形や状態を画像で確認する検査です。肺炎や間質性肺炎、肺気腫、心不全による肺水腫など、呼吸不全の原因となっている病気を見つけるために行います。
これらの画像検査は原因疾患の特定と治療方針の決定に役立ちます。

Ⅰ型呼吸不全の主な治療法
Ⅰ型呼吸不全の治療の基本は低酸素血症を改善するための「酸素療法」と、原因となっている病気そのものに対する治療です。
これらの治療を組み合わせることで症状を和らげ、生活の質の維持を目指します。
酸素療法(在宅酸素療法 HOT)
Ⅰ型呼吸不全治療の中心となるのが酸素療法です。鼻に装着したカニューラなどを通して濃度の高い酸素を吸入することで、不足している体内の酸素を直接補います。
これにより息切れなどの自覚症状が軽くなり、心臓への負担も軽減します。
病状が安定し、医師が必要と判断した場合には、自宅で酸素療法を行う「在宅酸素療法(HOT)」を導入します。
原因疾患に対する治療
呼吸不全はあくまで「状態」であり、その背景には必ず原因となる病気が存在します。
肺炎が原因であれば抗菌薬を、心不全が原因であれば利尿薬や心臓を保護する薬を使用するなど、原因に応じた治療を酸素療法と並行して行います。
原因疾患のコントロールが呼吸状態の安定に直接つながります。
薬物療法
原因疾患の治療に加えて、症状を緩和するための薬物療法も行います。
気管支を広げて呼吸を楽にする薬や痰を出しやすくする薬、心臓の負担を減らす薬など、患者さん一人ひとりの状態に合わせて処方します。
呼吸不全で用いられる主な薬剤
| 薬剤の種類 | 主な目的 |
|---|---|
| 気管支拡張薬 | 空気の通り道を広げ、息切れを和らげる |
| 去痰薬 | 痰の粘り気を減らし、排出しやすくする |
| 利尿薬 | 体内の余分な水分を排出し、心臓の負担を減らす |
呼吸リハビリテーション
薬物療法や酸素療法と並行して行う重要な治療法です。
息切れのために体を動かさなくなると呼吸に使う筋力や全身の体力が低下し、さらに息切れが悪化するという悪循環に陥ります。
呼吸リハビリテーションでは理学療法士などの指導のもと、呼吸訓練や運動療法を行い、この悪循環を断ち切ることを目指します。

Ⅱ型呼吸不全の治療について
参考としてⅡ型呼吸不全の治療にも触れておきます。Ⅱ型では酸素療法に加えて、体内に溜まった二酸化炭素を排出させるための治療が必要になります。
換気補助療法
Ⅱ型呼吸不全の主な治療法は人工呼吸器による「換気補助療法」です。鼻や口にマスクを装着し、圧力をかけた空気を送り込むことで患者さん自身の弱い呼吸を助けます。
この治療をNPPV(非侵襲的陽圧換気療法)と呼びます。この治療によって二酸化炭素の排出を促し、呼吸筋の疲労を軽減させます。
Ⅰ型治療との重要な違い
Ⅱ型呼吸不全の患者さんに安易に高濃度の酸素を投与すると、かえって呼吸状態が悪化することがあります。
これは呼吸を促す刺激が弱まり、さらに二酸化炭素が溜まってしまうためです。このため、Ⅱ型の治療では換気補助療法と組み合わせながら慎重に酸素投与量を調整する必要があります。

よくある質問(Q&A)
呼吸不全について、患者さんからよくいただく質問とその回答をまとめました。
- Q呼吸不全は治りますか?
- A
原因によって異なります。例えば肺炎などの一時的な病気による急性呼吸不全は原因が治れば改善する可能性があります。
しかし、COPDや間質性肺炎などが原因の慢性呼吸不全は残念ながら病気自体を完全に治すことは難しいのが現状です。
治療の目的は症状をコントロールし、病気の進行を穏やかにして、患者さんが自分らしい生活を送れるようにサポートすることにあります。
- Qパルスオキシメーターの数値が90%前半でした。すぐに受診すべきですか?
- A
安静時のSpO2が常に90%を下回る場合は呼吸不全の状態である可能性が高いため、早期の受診が必要です。
90%台前半であっても労作時(歩行や入浴など)に息切れを感じる、あるいは数値が大きく下がる場合は体に負担がかかっているサインです。
一度、専門の医療機関で詳しい検査を受けることをお勧めします。
- Q治療にかかる費用はどのくらいですか?
- A
治療費は行う治療内容(在宅酸素療法や薬物療法など)や加入している公的医療保険(医療保険、介護保険)、所得によって大きく異なります。
在宅酸素療法などの特定の治療には高額療養費制度や指定難病患者への医療費助成制度(指定難病)といった公的な助成制度を利用できる場合があります。
詳しくは病院の相談員(ソーシャルワーカー)や、お住まいの市区町村の窓口にご相談ください。
- Q日常生活で気をつけることはありますか?
- A
呼吸不全の管理では日々のセルフケアが非常に重要です。自己判断で薬や酸素を中断しないことが基本です。
その上で以下のような点に注意して生活することが病状の安定につながります。
- 感染予防(手洗い、うがい、人混みを避ける)
- 栄養バランスの取れた食事
- 無理のない範囲での運動習慣
- 禁煙の継続
以上

参考にした論文
TSUTSUI, Hiroyuki, et al. JCS 2017/JHFS 2017 guideline on diagnosis and treatment of acute and chronic heart failure―digest version―. Circulation Journal, 2019, 83.10: 2084-2184.
KONDOH, Yasuhiro, et al. Acute exacerbation in idiopathic pulmonary fibrosis: analysis of clinical and pathologic findings in three cases. Chest, 1993, 103.6: 1808-1812.
NATSUIZAKA, Motoki, et al. Epidemiologic survey of Japanese patients with idiopathic pulmonary fibrosis and investigation of ethnic differences. American journal of respiratory and critical care medicine, 2014, 190.7: 773-779.
IMAI, Yumiko, et al. Angiotensin-converting enzyme 2 protects from severe acute lung failure. Nature, 2005, 436.7047: 112-116.
AKAMIZU, Takashi, et al. Diagnostic criteria, clinical features, and incidence of thyroid storm based on nationwide surveys. Thyroid, 2012, 22.7: 661-679.
SUH, Eui-Sik; HART, Nicholas. Respiratory failure. Medicine, 2012, 40.6: 293-297.
OBOKATA, Masaru, et al. Epidemiology, pathophysiology, diagnosis, and therapy of heart failure with preserved ejection fraction in Japan. Journal of Cardiac Failure, 2023, 29.3: 375-388.
USHIGOME, Ryoichi, et al. Temporal trends in clinical characteristics, management and prognosis of patients with symptomatic heart failure in Japan–report from the CHART studies–. Circulation Journal, 2015, 79.11: 2396-2407.
TSUSHIMA, Kenji, et al. Acute lung injury review. Internal medicine, 2009, 48.9: 621-630.
WHITSETT, Jeffrey A.; WERT, Susan E.; WEAVER, Timothy E. Alveolar surfactant homeostasis and the pathogenesis of pulmonary disease. Annual review of medicine, 2010, 61.1: 105-119.



