超音波検査(エコー検査)は、人体に超音波を照射することで、体内の様々な組織や臓器の状態をリアルタイムで可視化する、安全性の高い画像診断法として知られています。
この検査技術は、臓器や血管、筋肉の状態を詳細に観察できるため、多くの医療機関で日常的な診断ツールとして活用されており、特に妊婦健診における胎児の成長確認には欠かせない存在となっています。
放射線被曝の心配がなく痛みも伴わないことから、患者さんの身体的負担が少なく、状態の経過観察のために必要に応じて繰り返し実施できる特徴を持っています。
超音波検査(エコー検査)の基本と特徴
超音波検査は、人体に超音波を照射して、その反射波を利用して体内の状態を観察する画像診断法です。
周波数の異なる超音波を用いることで、様々な深さの組織や臓器を鮮明に映し出すことができ、臓器の形状や大きさ、内部構造の変化をリアルタイムで確認できます。
また、非侵襲的な検査方法であり、放射線被曝のリスクがないため、繰り返し検査が可能という特徴があります。
超音波検査の原理と仕組み
医療用超音波検査で使用される周波数は一般的に2MHz~15MHzの範囲であり、この周波数帯域は生体内での減衰と分解能のバランスを考慮して選択されています。
体表から深い位置にある腹部臓器の観察には3~6MHz程度の比較的低い周波数が用いられ、表在性の組織や血管の観察には7~15MHzの高周波が選択されます。
人体組織における超音波の平均的な伝播速度は毎秒1,540メートルとされており、この速度と反射波が戻ってくるまでの時間から組織の深さを計算することが可能となっています。
音響インピーダンスの差異は、画質や解像度に大きな影響を及ぼし、診断精度を左右する重要な要素となります。
| 組織の種類 | 音響インピーダンス値(kg/m²・s) | 画像上の特徴 |
| 骨組織 | 7.8×10⁶ | 強反射・白色表示 |
| 軟部組織 | 1.6×10⁶~1.7×10⁶ | 中程度反射・灰色表示 |
| 血液 | 1.61×10⁶ | 弱反射・暗部表示 |
| 空気 | 0.0004×10⁶ | 完全反射・黒色表示 |
検査に使用する機器の種類と特性
現代の超音波診断装置は、デジタル信号処理技術の発展により、従来の装置と比較して格段に高精細な画像を提供します。
最新の高性能機種では、0.5mm程度の微細な構造物まで識別することが可能です。
プローブの選択は検査精度を大きく左右し、その特性は以下のような用途に応じて最適化されています。
- リニアプローブ:7~15MHzの高周波を使用し、体表から3~4cm程度の深さまでの観察に適しています。
- コンベックスプローブ:3~6MHzの中周波を使用し、体表から15~20cm程度の深部まで観察可能です。
- セクタプローブ:2~4MHzの低周波を使用し、心臓領域の15cm程度までの深さを観察します。
| プローブ種類 | 観察可能深度 | 分解能 | 視野角 |
| リニア | 3~4cm | 0.5~1mm | 40~50度 |
| コンベックス | 15~20cm | 1~2mm | 60~70度 |
| セクタ | 15~18cm | 1.5~2mm | 90度以上 |
リアルタイムで動きを観察できる特徴
最新の超音波診断装置では、1秒間に30フレーム以上の画像更新レートを実現し、臓器の動きをスムーズに捉えることを可能としています。
心臓領域の観察では、毎分60~100回の心拍動をリアルタイムで観察し、心機能の詳細な評価を行うことができます。
高度な画像処理技術により、さまざまな表示モードが実用化されています。
| 表示モード | 観察対象 | 臨床的意義 |
| Bモード | 組織形態 | 基本的な形態観察 |
| カラードプラ | 血流動態 | 血流速度・方向判定 |
| パワードプラ | 微小血流 | 腫瘍血流評価 |
| エラストグラフィ | 組織弾性 | 腫瘍性状評価 |
非侵襲的で繰り返し検査が可能な利点
超音波検査の被曝線量は0mSvであり、X線CTスキャン(1回あたり約6.9mSv)や胸部X線撮影(1回あたり約0.06mSv)と比較して、放射線被曝のリスクが皆無です。
一般的な検査時間は15~30分程度であり、患者さんの負担は極めて軽微です。妊婦健診では妊娠期間中に平均8~10回程度の検査が実施されますが、母体や胎児への悪影響は報告されていません。
超音波検査は、その高い安全性と即時性から、疾患の経過観察や治療効果の判定において重要な役割を果たしています。
特に、治療効果の判定では、必要に応じて週1回程度の頻度で検査を実施することも可能です。

超音波検査で発見できる主な疾患と適応
超音波検査は様々な臓器や組織の状態を観察できる画像診断法であり、多くの疾患の発見や診断に活用されています。
腹部臓器の疾患では肝臓・胆嚢・膵臓などの異常を、循環器系では心臓や血管の状態を評価できます。
産婦人科領域では胎児の成長確認や女性特有の疾患の診断に不可欠であり、筋骨格系の損傷や炎症の評価にも有用な検査法となっています。
腹部臓器の疾患(肝臓・胆嚢・膵臓など)
腹部超音波検査における肝臓の観察では、正常な肝臓の大きさ(右葉が12cm前後、左葉が6cm前後)を基準として、腫大や萎縮の評価を実施します。
脂肪肝では肝実質のエコー輝度が上昇し、重症度に応じて肝腎コントラスト比が変化することから、病態の進行度を判定できます。
胆嚢疾患の代表的な所見として、胆石症における音響陰影(エコー反射による影)の存在が挙げられ、2mm程度の小さな結石まで検出することが可能です。
| 臓器 | 正常値範囲 | 異常所見の基準 | 臨床的意義 |
| 肝臓 | 右葉12cm | 14cm以上で腫大 | 肝炎・肝硬変の評価 |
| 胆嚢 | 長径8-10cm | 壁肥厚4mm以上 | 胆嚢炎の診断 |
| 膵臓 | 頭部2-3cm | 主膵管3mm以上 | 膵炎の診断 |
| 腎臓 | 長径10-12cm | 水腎症SFU分類 | 尿路閉塞の評価 |
腹部領域における超音波検査の感度(病変を正しく検出できる割合)と特異度(正常を正しく判定できる割合)は、検査部位や対象疾患によって異なりますが、胆石症では感度95%、特異度98%と高い診断精度を示します。
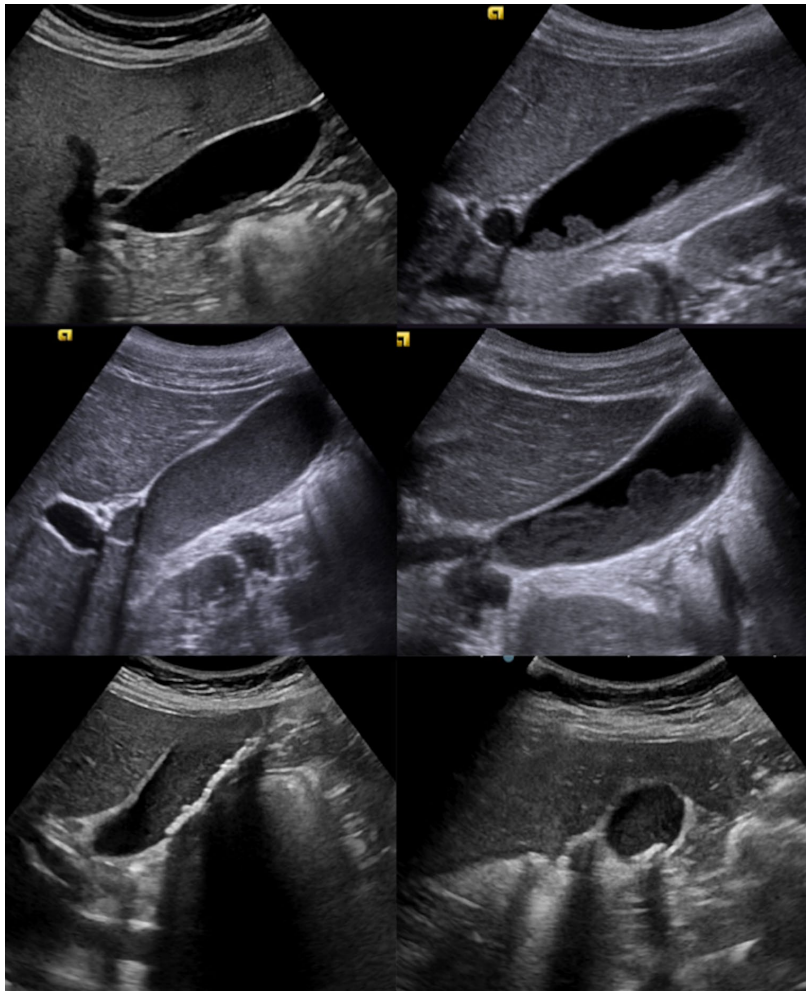
所見:「胆嚢の超音波検査では、不均一な内容物を認める。上部および中央部ではさまざまな種類の胆泥を、下部では微小胆石を認める。」
循環器系の異常(心臓・血管)
心臓超音波検査では、左室駆出率(正常値55-70%)や心室中隔壁厚(正常値6-11mm)などの定量的評価が可能で、心機能の客観的な判定に役立ちます。
弁膜症の評価では、血流速度や圧較差の測定により、狭窄や逆流の重症度を数値化できます。
| 評価項目 | 正常値 | 軽度異常 | 中等度異常 | 重度異常 |
| 左室駆出率 | 55-70% | 45-54% | 30-44% | 30%未満 |
| 僧帽弁逆流 | なし | 逆流率20%未満 | 20-40% | 40%以上 |
| 大動脈弁狭窄 | 2m/s未満 | 2-3m/s | 3-4m/s | 4m/s以上 |
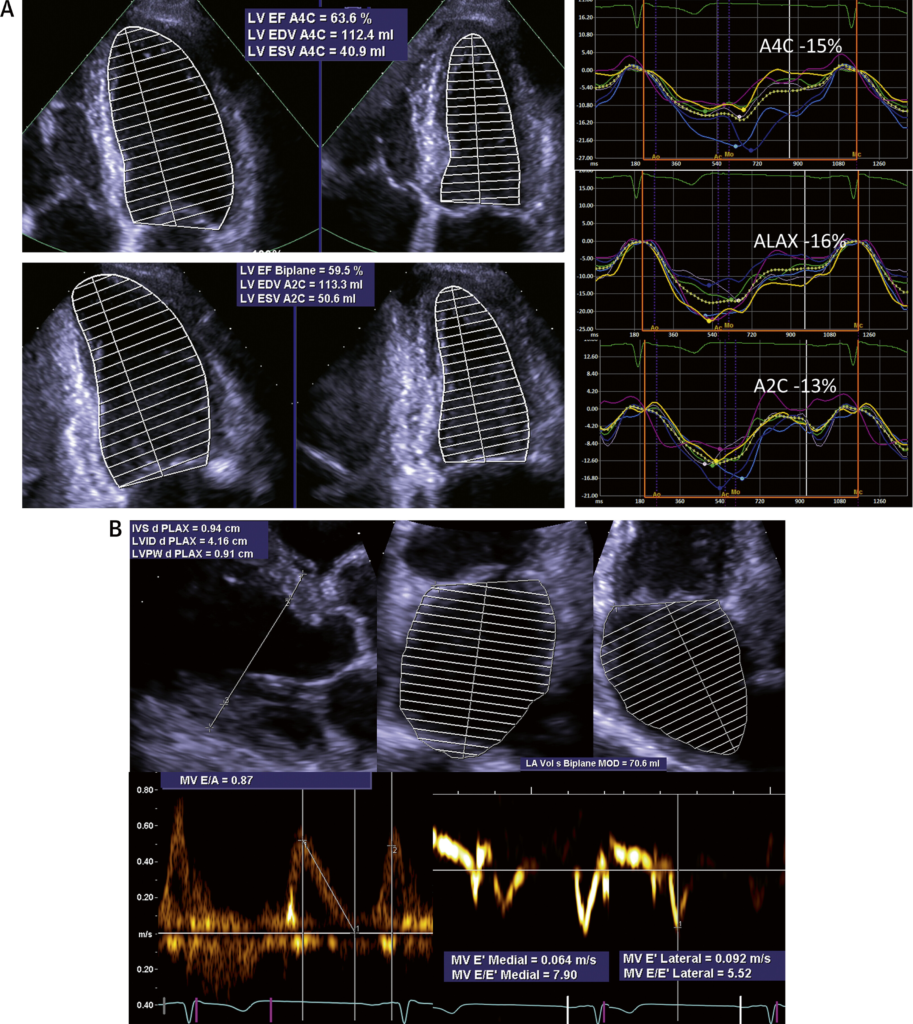
所見:「LVEFをLV機能の指標とする際の限界は、HFpEFだけでなく前臨床HFにおいても明らかである。これらの状況では、LVEFが正常であっても、予後的に重要である可能性のあるLV機能障害を変形マーカーによって特定できる場合がある。2次元(2D)心エコー図法のステージB心不全(SBHF)の定義における役割は、EF低下、瘢痕、壁の菲薄化、および局所的壁運動異常を伴う心筋梗塞後瘢痕が無症候性LV機能障害の主な原因であった時代にはより有用であった。しかし、高血圧や代謝性疾患が主要な原因となる現代では、その有用性が低下している。LVEFの低下を伴わない心筋変形障害は一般的なシナリオであり、これは「サブクリニカルLV機能障害」として記述されるべきである。」
産婦人科領域での検査対象
妊婦健診における超音波検査では、妊娠週数に応じた胎児の標準的な成長指標があり、頭囲(HC)、腹囲(AC)、大腿骨長(FL)などの計測値を用いて発育状態を評価します。
| 妊娠週数 | 胎児体重(g) | 頭囲(mm) | 腹囲(mm) | 大腿骨長(mm) |
| 20週 | 320±50 | 175±15 | 150±15 | 33±3 |
| 30週 | 1500±200 | 285±20 | 260±25 | 57±4 |
| 37週 | 2800±400 | 330±20 | 330±30 | 71±4 |
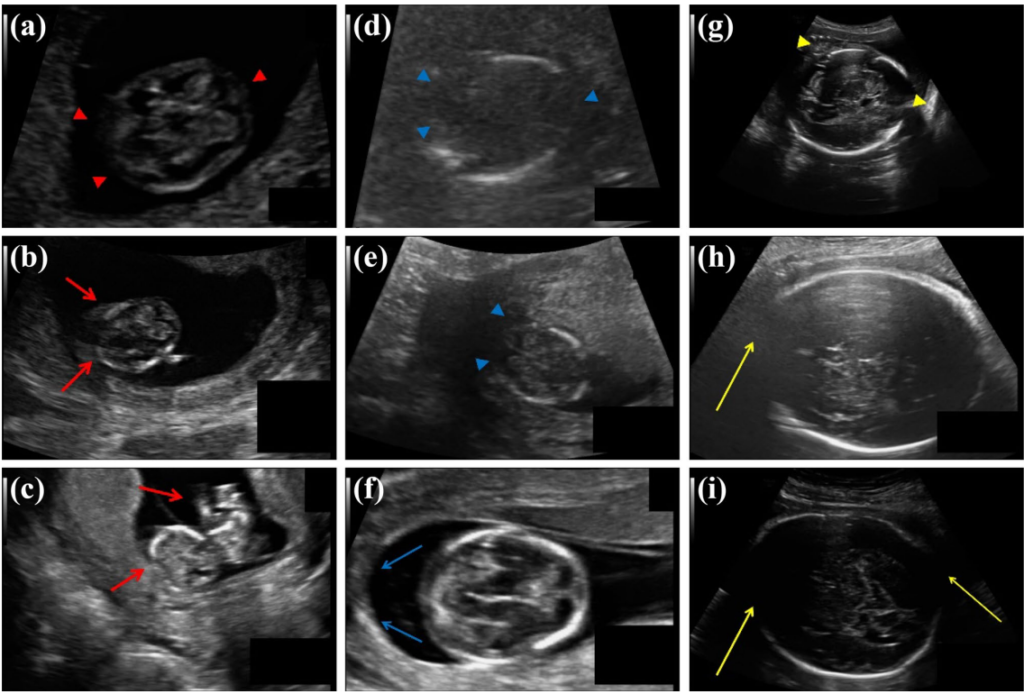
「妊娠の各トリメスターにおける代表的な胎児超音波画像。
a–c:第1トリメスター(赤い矢印頭で示されたぼやけた胎児の頭部、赤い矢印で示されたアーチファクト)。
d–f:第2トリメスター(青い矢印頭で示された低信号対雑音比、青い矢印で示された胎児膜(子宮壁に付着)と羊水の界面からの明るい反射)。
g–i:第3トリメスター(黄色い矢印頭で示されたスペックルノイズ、黄色い矢印で示された正常な縫合部または超音波アーチファクトによる胎児頭蓋の中断)。」
筋骨格系の損傷や炎症
筋骨格系超音波検査における腱断裂の診断では、アキレス腱(正常厚4-6mm)や肩腱板(正常厚4-8mm)などの測定基準があり、これらの数値をもとに異常所見を判定します。
組織の炎症評価では、パワードプラ法による血流シグナルの増加や、B-モードでの低エコー領域の広がりを指標とします。
超音波検査技術の発展により、各領域における診断精度は年々向上し、現代医療における必須の画像診断モダリティとして確立されています。
特に、非侵襲的な検査方法であることから、スクリーニング検査や経過観察において中心的な役割を担っています。

所見:「39歳男性、右足関節の壊死性筋膜炎の症例。(a) 右足関節に皮下気腫を認め(矢印)、プレートとスクリューによる固定が確認される。(b) 超音波検査では、筋膜の深部に軟部組織内の空気が複数の高エコー焦点(矢印)として認められる。」

超音波検査の流れと検査時間
超音波検査は、受付から問診、実際の検査、結果確認まで一連の流れで進行します。検査時の体位は部位によって異なり、正確な画像を得るための適切な姿勢が重要です。
検査時間は対象部位や目的によって異なりますが、多くの場合15~30分程度で終了します。
医師による結果説明は、検査直後もしくは後日の診察時に行われ、必要に応じて他の検査との総合的な判断が加えられます。
検査前の受付から問診まで
医療機関での超音波検査は、予約時間の15~20分前までの来院が推奨されており、受付から検査開始までの所要時間は通常20~30分程度となっています。
検査に先立ち、看護師による血圧測定(収縮期血圧140mmHg以上、拡張期血圧90mmHg以上の場合は医師に相談)や体温確認(37.5℃以上の場合は検査延期を検討)が実施されます。
| 来院時確認事項 | 基準値・判断基準 | 注意事項 |
| 体温 | 37.5℃未満 | 発熱時は延期 |
| 血圧 | 140/90mmHg未満 | 高値時は医師相談 |
| 空腹時間 | 6時間以上 | 上腹部検査時 |
| 膀胱充満度 | 排尿後2時間 | 骨盤部検査時 |
問診では、体調や服薬状況の確認に加え、以下の事項について詳細な聴取が行われます。
- 空腹時間(上腹部検査の場合、原則6時間以上の絶食が必要)
- 排尿状況(骨盤部検査では、検査2時間前からの蓄尿が推奨)
- 服用中の薬剤(抗血栓薬は医師の指示により休薬が必要な場合あり)
- 既往歴(特に腹部手術歴は検査に影響するため重要)
検査室での体位と検査手順
検査室入室後、体重計測(精度±0.1kg)と身長測定(精度±0.5cm)が実施され、これらのデータは体格指数(BMI)の算出に使用されます。
検査着への着替え時間として約5分が確保され、貴重品用のロッカー(暗証番号式)が提供されます。
| 検査部位 | 推奨体位 | 準備・所要時間 | 特記事項 |
| 上腹部 | 仰臥位・左側臥位 | 着替え5分+検査15分 | 6時間以上の絶食 |
| 心臓 | 左側臥位45度 | 着替え5分+検査20分 | 安静5分後に開始 |
| 頸部 | 仰臥位頸部後屈15度 | 着替え3分+検査10分 | 装飾品の除去必要 |
| 乳腺 | 仰臥位・座位 | 着替え5分+検査20分 | 両側実施が標準 |
部位別の標準検査時間
検査時間は使用機器の性能や検査者の熟練度によって変動しますが、最新のデジタル超音波診断装置(画像処理速度0.1秒以下)を使用した場合の標準的な所要時間が設定されています。
| 検査種類 | 基本検査時間 | 詳細観察追加時 | 画像保存枚数 |
| スクリーニング | 15分±3分 | +10分程度 | 20-30枚 |
| 精密検査 | 25分±5分 | +15分程度 | 30-50枚 |
| 術前検査 | 30分±5分 | +20分程度 | 40-60枚 |
検査結果の確認方法
検査結果は、画像データ(解像度1920×1080ピクセル以上)とともに電子カルテに保存され、画像サーバー(ストレージ容量10TB以上)で管理されます。
保存された画像は、院内ネットワーク(通信速度1Gbps以上)を通じて即時に参照可能となり、診療科間での情報共有に活用されます。
超音波検査は、非侵襲的かつ即時性の高い画像診断法として、診療現場における重要性がますます高まっています。
デジタル技術の進歩により、画質の向上(空間分解能0.5mm以下)と検査時間の短縮が実現し、患者さんの負担軽減に貢献しています。

超音波検査の検査費用と保険適用について
超音波検査は医療保険制度の対象となる検査であり、多くの場合、保険診療の一環として実施されます。
検査部位や目的に応じて適用される保険点数が異なり、患者さんの自己負担額も変動します。
また、任意型検査として保険適用外で実施される場合もあり、その場合は医療機関によって設定された料金体系に基づいて費用が計算されます。
保険適用となる検査の種類
医療保険が適用される超音波検査では、1点当たり10円として計算される診療報酬点数制度に基づき、2024年度の診療報酬改定で見直された新しい点数体系が採用されています。
基本的な腹部超音波検査(530点:5,300円)から、より専門性の高い検査まで、幅広い診療報酬点数が設定されています。
| 検査種類 | 保険点数 | 検査時間目安 | 主な対象疾患 |
| 断層撮影法(胸腹部) | 530点 | 15-20分 | 消化器系疾患 |
| 断層撮影法(心臓) | 880点 | 20-30分 | 心疾患全般 |
| 血管内超音波法 | 4290点 | 60-90分 | 動脈硬化症 |
| 経膣的超音波法 | 530点 | 15-20分 | 婦人科疾患 |
医療機関の規模や施設基準により、検査料に加算される項目もあり、大学病院などの特定機能病院では、初診料に480点の加算、再診料に180点の加算が認められています。
自己負担額の目安と計算方法
2024年度の医療制度における患者負担区分は、年齢や所得によって細分化されており、世帯の所得水準に応じて負担上限額が設定されています。
| 世帯区分 | 自己負担限度額(外来・入院の合計) |
| 一般所得(70歳未満) | 8万100円+(総医療費-26万7,000円)×1% |
| 低所得(70歳未満) | 5万7,600円 |
| 現役並み所得(70歳以上) | 8万100円+(総医療費-26万7,000円)×1% ~ 25万2,600円+(総医療費-84万2,000円)×1% |
任意型検査の費用について
保険適用外の任意型検査では、使用する超音波診断装置の性能(高性能機器:2,000-3,000万円、標準機器:1,000-1,500万円)に応じて、検査料金が医療機関ごとに設定されています。
| オプション検査項目 | 基本料金 | 画像記録付加 |
| 全身スクリーニング | 25,000円 | +3,000円 |
| 特定臓器精密検査 | 6,000~14,000円 | +2,000円 |
| 頸動脈検査 | 6,000~10,000円 | +2,500円 |
検査費用に影響する要因
保険診療の場合は診療報酬として規定されているので、医療機関が変わっても変わることはありません。
しかし、自費の場合の検査費用の構成要素は複雑で、医療機器の減価償却費(年間約200-300万円)、検査時の消耗品費(ジェル・記録用紙等で1件あたり500-1,000円)、人件費(技師1時間あたり約3,000-4,000円)など、様々な要因が関係しています。
医療保険制度の枠組みの中で実施される超音波検査は、高度な医療サービスを比較的手頃な費用で受けられる重要な診断方法として位置づけられています。
なお、上記の価格は2024年12月時点のものであり、最新の価格については随時ご確認ください。

超音波検査を受ける前の注意点と準備
超音波検査を受ける際は、より正確な検査結果を得るために適切な準備が必要です。検査部位によって異なる飲食制限や服装の注意事項があり、これらを事前に確認することが重要です。
また、保険証などの必要書類の準備や、妊娠の可能性がある場合の申告など、検査前に確認すべき事項があります。
検査前の飲食制限
腹部超音波検査における腸管ガスの存在は、画質に大きく影響し、病変の見落としにつながる要因となります。
実際のデータでは、腸管ガスの過剰な存在により、肝臓領域の15-20%、膵臓領域の25-30%が適切に観察できなくなるとの報告があります。
| 検査部位 | 標準絶食時間 | 水分摂取制限 | 検査精度への影響 |
| 上腹部 | 6-8時間 | 検査2時間前まで可 | 観察可能率80-85% |
| 下腹部 | 制限なし | 600-800ml蓄尿 | 観察可能率90-95% |
| 心臓 | 4-6時間推奨 | 制限なし | 観察可能率95%以上 |
食事・嗜好品に関する具体的な制限事項:
- カフェイン含有飲料は検査12時間前から禁止(心臓検査の場合)
- 炭酸飲料は検査24時間前から回避(腹部検査の場合)
- アルコールは検査48時間前から禁止(肝臓検査の場合)
- 喫煙は検査6時間前から禁止(血流評価への影響を考慮)
服装や装飾品の注意事項
検査時の体位変換や機器操作の妨げとなる服装・装飾品について、具体的な数値基準が設けられています。
| 検査部位 | 衣服の厚さ制限 | 装飾品の制限 | 推奨される素材 |
| 腹部 | 1mm以下 | 金属3cm以下 | 綿95%以上 |
| 頸部 | 0.5mm以下 | 完全除去 | ストレッチ素材 |
| 乳房 | 直接検査 | 完全除去 | 検査着使用 |
必要な書類や持ち物
検査当日は、受付から検査終了まで平均45-60分程度を要します。この時間を効率的に活用するため、以下の準備が推奨されています。
| 必要書類 | 有効期限 | 補足事項 | 重要度 |
| 保険証 | 最新のもの | 期限確認必須 | 必須 |
| 診察券 | 発行後1年以内 | 再発行可 | 必須 |
| 検査予約票 | 発行後3ヶ月以内 | 予約番号確認 | 推奨 |
| 紹介状 | 発行後1ヶ月以内 | 診療情報提供書 | 該当者のみ |
妊娠中や体調不良時の注意
一般的な体調基準値からの逸脱が認められる場合、検査の実施可否について慎重な判断が必要となります。
| 確認項目 | 基準値 | 要相談範囲 | 検査中止基準 |
| 体温 | 36.0-37.2℃ | 37.3-37.9℃ | 38.0℃以上 |
| 収縮期血圧 | 100-139mmHg | 140-179mmHg | 180mmHg以上 |
| 拡張期血圧 | 60-89mmHg | 90-109mmHg | 110mmHg以上 |
| 脈拍 | 60-99回/分 | 100-119回/分 | 120回/分以上 |
超音波検査は安全性の高い検査法ですが、より正確な診断情報を得るためには、これらの準備事項への適切な対応が求められます。
医療スタッフの指示に従い、万全の状態で検査に臨むことが望ましい結果につながります。

超音波検査の利点とリスク
超音波検査は、放射線被曝のリスクがなく、体への負担が少ない安全な検査法です。リアルタイムでの画像観察が可能であり、即時的な診断情報を得ることができます。
一方で、検査の精度は検査者の技術や患者の状態に依存する面があり、また深部の観察には一定の限界があります。検査の特性を理解し、適切な使用法を選択することが重要です。
放射線被曝がない安全性
医療被曝の観点から見ると、超音波検査は人体に与える影響が極めて少ない検査法として知られています。
超音波のエネルギー量は1cm²あたり100mW以下に制限されており、この値は人体組織に熱的・機械的な影響を及ぼさない安全な範囲に設定されています。
| 検査種類 | 被曝線量 | 年間許容被曝量との比較 | 検査回数制限 |
| 超音波検査 | 0mSv | 0% | 制限なし |
| 胸部X線 | 0.06mSv | 0.3% | 年20回程度 |
| 腹部CT | 10mSv | 50% | 年2回程度 |
| PET-CT | 25mSv | 125% | 年1回程度 |
リアルタイム診断の可能性
現代の超音波診断装置は、毎秒30フレーム以上の画像更新速度を実現し、ミリ秒単位での動態観察を可能としています。
心臓領域では、心拍数60-100回/分の動きを0.03秒以下の時間分解能で捉えることができます。
| 観察対象 | 時間分解能 | 空間分解能 | 臨床的意義 |
| 心臓弁膜 | 0.03秒以下 | 0.5-1.0mm | 弁膜症診断 |
| 血流動態 | 0.05秒以下 | 1.0-2.0mm | 血流評価 |
| 胎児運動 | 0.10秒以下 | 2.0-3.0mm | 発育評価 |
検査の制限事項と限界
超音波の物理特性により、深部到達度には周波数依存性があります。7.5MHz程度の高周波プローブでは体表から3-4cm、3.5MHz程度の低周波プローブでは15-20cmが観察限界となります。
| 制限要因 | 観察深度限界 | 画質への影響 | 代替手段 |
| 皮下脂肪20cm以上 | 5-10cm減少 | 著しい劣化 | MRI検査 |
| 腸管ガス多量 | 3-5cm減少 | 部分的遮蔽 | CT検査 |
| 石灰化病変 | 完全遮蔽 | 評価不能 | X線検査 |
検査精度に影響する要因
検査精度は、装置性能、検査者の熟練度、患者因子など、複数の要因によって規定されます。
最新の超音波診断装置では、空間分解能0.5mm以下、コントラスト分解能6dB以上が実現されていますが、これらの性能を十分に発揮するには適切な使用条件が必要です。
検査の質を確保するための重要な指標:
- 検査者の経験症例数(推奨:1000症例以上)
- 装置の定期点検(推奨:3ヶ月毎)
- 画質調整の実施(推奨:毎日)
- 検査環境の整備(室温23±2℃、湿度50±10%)
超音波検査は、高い安全性と即時性を備えた画像診断法として、現代医療において不可欠な位置を占めています。
しかし、その特性と限界を十分に理解した上で、適切に運用することが求められています。
以上