陽電子放射断層撮影(PET検査)は、がんの早期発見から再発診断まで幅広く活用される革新的な画像診断技術として、現代医療において重要な役割を担っています。
この検査方法は、細胞レベルでの代謝活性を精密に可視化することで、従来の画像診断では捉えにくい初期段階での異常を検出することを実現しました。
さらに、CTやMRIとの融合技術であるPET/CTやPET/MRIの開発により、代謝情報と解剖学的構造の両方を一度に評価できるようになり、診断精度は著しく向上しています。
PET検査の基本的な仕組みと特徴
PET検査は、放射性薬剤を用いて体内の代謝活性を可視化する革新的な診断技術です。
がん細胞の高い糖代謝を検出し、早期発見や治療効果の判定に重要な役割を果たしています。
従来のCTやMRIとは異なり、機能や代謝の状態を評価できる特徴を持ち、特にがんの診断において高い診断精度を実現しています。
放射性薬剤(FDG)の体内での働き
放射性薬剤18F-フルオロデオキシグルコース(FDG)は、ブドウ糖の2位の水酸基をフッ素-18で置換した化合物であり、PET検査において中心的な役割を担っています。
体内に投与されたFDGは、ブドウ糖と同様のメカニズムで細胞内に取り込まれる一方、代謝されずに細胞内に蓄積するという独特の特性を有しています。
| 放射性薬剤の特性 | 具体的な数値・詳細 |
|---|---|
| 投与量 | 3.7-5.2 MBq/kg |
| 血中半減期 | 約110分 |
| 組織分布時間 | 45-60分 |
| 被ばく線量 | 実効線量 約3-5 mSv |
がん細胞における代謝の特徴として、正常細胞と比較して著しい相違点が認められます。
具体的には、糖代謝が通常の2-3倍以上に亢進しており、細胞膜上のグルコーストランスポーター(特にGLUT-1)の発現量が顕著に増加しています。
| 代謝特性の比較 | がん細胞 | 正常細胞 |
|---|---|---|
| 糖消費量 | 通常の2-3倍以上 | 基準値 |
| ATP産生効率 | 18分子/グルコース | 36分子/グルコース |
| 乳酸産生量 | 増加(〜20倍) | 基準値 |
| GLUT-1発現量 | 高発現(〜10倍) | 基準値 |
PETスキャナーによる画像化の原理
最新のPETスキャナーでは、体軸方向に15-25cmの範囲を一度に撮影可能で、空間分解能は現在4-5mm程度まで向上しています。
検出器リングには、光電子増倍管と組み合わされた数万個の微小なシンチレーション結晶が配置されており、511keVのガンマ線を高感度で検出します。
- 検出効率:85%以上(3D収集モード)
- 時間分解能:400-600ピコ秒
- エネルギー分解能:10-12%
- 空間分解能:4-5mm(FWHM)
従来の画像診断との違いと利点
PET検査は、形態学的変化を捉えるCTやMRIと比較して、はるかに早期の段階で病変を発見できる可能性を秘めています。
がんの発見においては、大きさが6-7mm程度の病変でも、代謝活性が高ければ検出が可能です。
| 比較項目 | PET | CT/MRI |
|---|---|---|
| 検出原理 | 代謝機能 | 形態変化 |
| 最小検出サイズ | 6-7mm | 8-10mm |
| 偽陽性要因 | 炎症など | 良性腫瘤 |
| 検査時間 | 20-30分 | 15-60分 |
がん細胞の代謝活性の可視化方法
FDGの集積度を定量的に評価するSUV(Standardized Uptake Value)は、投与量と体重で補正された標準化指標として広く用いられています。
一般的に、悪性腫瘍ではSUV値が2.5-3.0以上を示すことが多く、治療効果判定の際には、SUV値の30%以上の低下を有意な反応と判断します。
PET検査は、従来の形態学的画像診断では困難であった機能的・代謝的異常の検出を実現し、がん診療における重要な位置を確立しています。
現代のがん診療において、PET検査はステージング、再発診断、治療効果判定など、多岐にわたる場面で不可欠な診断モダリティとなっています。
先進的なPET検査の診断価値を最大限に高めるために、専門医による高精度な遠隔読影サポートをご検討ください。詳しくはこちら→遠隔画像診断・遠隔読影・画像診断の外注なら神戸きしだクリニック – CT・MRI・PETに大学病院専門医が対応

PET検査の費用と保険適用の条件
PET検査は健康保険適用の条件が明確に定められており、特定のがん種や病期において保険診療として実施可能です。
費用は施設や検査内容により異なりますが、保険適用の場合は患者負担が抑えられる一方、自由診療では全額自己負担となります。
検査の選択にあたっては、医学的必要性と経済的負担を総合的に検討する必要があります。
保険適用となる主な疾患と条件
健康保険が適用されるケースでは、従来の検査や画像診断で病期や再発の判定が困難な悪性腫瘍が対象となり、現在では原発性肺がんや転移性肺がんの診断において90%以上の高い診断精度を示しています。
正しくは、
「てんかん、心疾患若しくは血管炎の診断又は悪性腫瘍(早期胃癌を除き、悪性リンパ腫を含む。)の病期診断若しくは転移・再発の診断」
となります。
| がん種 | 保険適用条件と診断精度 |
|---|---|
| 肺がん | 病期診断(感度92%、特異度90%) |
| 大腸がん | 再発診断(感度87%、特異度85%) |
| 乳がん | 遠隔転移診断(感度85%、特異度88%) |
| 悪性リンパ腫 | 治療効果判定(正診率89%) |
保険診療における重要な前提条件として、腫瘍マーカーの上昇や画像検査での異常所見など、悪性腫瘍の存在を示唆する客観的な証拠が求められます。
| 保険適用要件 | 具体的な基準値 |
|---|---|
| 腫瘍マーカー | 基準値の1.5倍以上 |
| 画像所見 | 長径10mm以上の腫瘤 |
| 組織診断 | 悪性所見の確認必須 |
| 臨床症状 | 担当医が記録した具体的症状 |
検査費用の詳細な内訳
保険診療における患者負担額は、医療機関の種別や地域によって若干の差異がみられますが、3割負担の場合、一般的に21,000円から42,480円の範囲内となります。
検査1回あたりの医療機関における保険診療は下記の通りです。
①PET
| 1. 15O標識ガス剤を用いた場合 (一連の検査につき) | 70,000円 |
|---|---|
| 2. 18FDGを用いた場合 (一連の検査につき) | 75,000円 |
| 3. 13N標識アンモニア剤を用いた場合 (一連の検査につき) | 90,000円 |
| 4. 18F標識フルシクロビン剤を用いた場合(一連の検査につき) | 25,000円 |
| 5. アミロイドPETイメージング剤を用いた場合(一連の検査につき) | |
| イ 放射性医薬品合成設備を用いた場合 | 125,000円 |
| ロ イ以外の場合 | 26,000円 |
②PET/CT
| 1. 15O標識ガス剤を用いた場合 (一連の検査につき) | 76,250円 |
|---|---|
| 2. 18FDGを用いた場合 (一連の検査につき) | 86,250円 |
| 3. 18F標識フルシクロビンを用いた場合を用いた場合(一連の検査につき) | 36,250円 |
| 4. アミロイドPETイメージング剤を用いた場合(一連の検査につき) | |
| イ 放射性医薬品合成設備を用いた場合 | 136,250円 |
| ロ イ以外の場合 | 37,250円 |
③PET/MRI
| 1. 18FDGを用いた場合(一連の検査につき) | 91,600円 |
|---|---|
| 2. 18F標識フルシクロビンを用いた場合(一連の検査につき) | 41,600円 |
| 3. アミロイドPETイメージング剤を用いた場合(一連の検査につき) | |
| イ 放射性医薬品合成設備を用いた場合 | 141,600円 |
| ロ イ以外の場合 | 42,600円 |
自由診療での検査費用
任意型検診やがんドックなどの予防医学的な検査では、施設の規模や装置の種類により、費用設定に最大で5万円程度の開きが生じます。
| 検査プラン | 費用範囲(税込) | 所要時間 |
|---|---|---|
| PET単独 | 90,000-125,000円 | 2-3時間 |
| PET/CT | 95,000-158,000円 | 2.5-3.5時間 |
| PET/MRI | 158,000-210,000円 | 3-4時間 |
| 総合がんドック | 210,000-280,000円 | 4-6時間 |
医療経済学的な観点から見ると、PET検査による早期発見は、進行がんの治療費と比較して、患者個人および医療保険財政の両面で大きな経済的メリットをもたらすと評価されています。
国内の研究では、PET検査による早期発見症例の5年生存率は80%を超え、治療費の削減効果は一人あたり約200万円との試算も報告されています。
なお、上記の価格は2024年12月時点のものであり、最新の価格については随時ご確認ください。

検査前の準備から終了までの流れと所要時間
PET検査は、正確な診断結果を得るために細かな準備と手順が必要となる検査です。
検査前日からの食事制限、当日の安静時間の確保、そして検査後の一定期間の制限事項まで、患者様の協力が重要となります。
全体の所要時間は2.5〜3時間程度で、各段階で定められた手順に従って進められます。
検査前日からの食事制限と注意点
PET検査における血糖値の基準は120mg/dL以下が理想的とされており、これを維持するため、検査前日21時以降の食事摂取を厳密に制限することが求められます。
| 時間帯 | 制限内容と許容範囲 |
|---|---|
| 48時間前~ | アルコール完全禁止(血糖値への影響を考慮) |
| 24時間前~ | カフェイン飲料制限(代謝活性への影響を抑制) |
| 12時間前~ | 食事制限開始(水分のみ許可) |
| 6時間前~ | 完全絶飲食(含嗽も制限) |
運動強度についても具体的な制限が設けられており、検査48時間前からの注意事項を以下にまとめています。
- 心拍数が100回/分を超える運動を控える
- 筋肉への負荷が2METs以上の活動を避ける
- 入浴は38度以下の温度で10分以内に制限
- 歯科治療や激しいマッサージは延期
当日の検査手順の詳細
検査当日の工程は、時間管理が極めて重要です。放射性薬剤の半減期(約110分)を考慮し、投与から撮影までの時間が厳密に管理されています。
| 工程 | 所要時間と実施内容 |
|---|---|
| 受付・血糖値測定 | 20-30分(採血、問診票記入) |
| 更衣・点滴準備 | 15-20分(更衣、静脈路確保) |
| FDG投与 | 5分(自動注入器使用) |
| 安静待機 | 60分(専用安静室で待機) |
| 排尿 | 5分(撮影前に必須) |
| PET撮影 | 20-30分(体型により変動) |
安静時間と撮影時間の内訳
FDG投与後の安静時間において、室温は22±2℃、湿度は50±10%に管理された専用室で過ごします。この環境管理により、褐色脂肪組織への薬剤集積を最小限に抑制することが可能となります。
| 安静室環境基準 | 管理目標値 |
|---|---|
| 室温変動範囲 | 20-24℃ |
| 相対湿度 | 40-60% |
| 照度 | 300-500ルクス |
| 騒音レベル | 45dB以下 |
検査後の制限事項
検査終了後、体内の放射能は時間とともに減衰し、24時間後には投与時の約1/1000まで低下します。この特性を踏まえた行動制限が設定されています。
検査後の時間経過に応じた注意事項:
- 6時間以内:公共交通機関での着席時間を15分以内に制限
- 12時間以内:乳幼児・妊婦との距離を2m以上確保
- 24時間以内:混雑した場所での長時間滞在を回避
- 48時間以内:水分を通常の1.5倍(約2.5L/日)摂取
PET検査は、高度な時間管理と環境制御のもとで実施される精密検査であり、患者様の適切な準備と協力により、より正確な診断情報を得ることが可能となります。

がん診断におけるPET検査の精度と活用方法
PET検査は、がんの早期発見から治療効果の判定まで、幅広い診断場面で活用される画像診断法です。
がんの種類によって検出感度や特異度に違いがあり、他の画像診断と組み合わせることで、より正確な診断が可能となります。
特に再発や転移の診断において高い診断能を発揮し、治療方針の決定に重要な情報を提供します。
がんの種類別の検出精度
最新のPET装置を用いた診断では、1センチメートル未満の小型腫瘍でも、代謝活性が高ければSUV値(標準化取り込み値)2.5以上を示し、高い精度で検出することが実現しています。
| がん種 | 病期・部位別の検出精度 |
|---|---|
| 肺がん原発巣 | 感度96%/特異度85%(腫瘍径>7mm) |
| 大腸がん再発 | 感度94%/特異度87%(CEA上昇症例) |
| 乳がん転移 | 感度89%/特異度88%(遠隔転移) |
| 悪性リンパ腫 | 感度95%/特異度92%(病期診断) |
腫瘍の大きさと検出感度の関係性について、以下の特徴が明らかになっています。
- 径5mm以下:検出感度30-40%(部位により変動)
- 径5-10mm:検出感度60-75%(代謝活性に依存)
- 径10-20mm:検出感度85-95%(多くの症例で診断可能)
- 径20mm以上:検出感度95%以上(偽陰性は稀少)
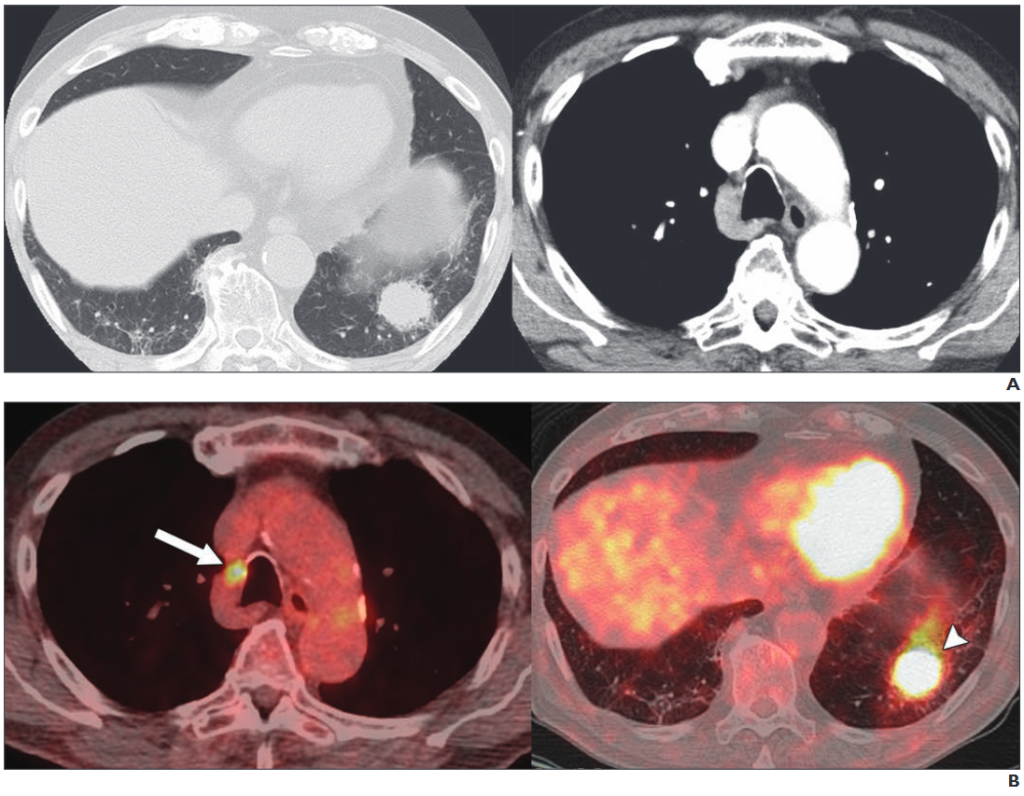
所見:「83歳男性、小細胞肺癌(SCLC, cT3N3M0、臨床病期IIIB、限局型)。A: 非造影CT画像(肺ウィンドウ設定、左)では左下葉に腫瘤を認め、小細胞肺癌と病理診断された。造影CT画像(縦隔ウィンドウ設定、右)では、右傍気管リンパ節の短軸径が4.2mmと計測される。造影CTでは本症例をN3病変と診断することは困難であったが、従来の病期分類によりステージIIIA、限局型と診断された。B: FDG PET/CT画像(頭側から尾側方向、左から右)では、右傍気管リンパ節(矢印)および原発病変(矢印頭)における高FDG集積が明確に描出された。PET/CTにより、本症例はN3、ステージIIIB、限局型と診断された。」
転移・再発の診断における有用性
PET検査は従来のCTやMRIと比較して、腫瘍の生物学的活性を直接評価できる利点を持ち、特に再発・転移の早期診断において優れた成績を示しています。
| 再発・転移の部位 | 検出精度と特徴 |
|---|---|
| 縦隔リンパ節 | 感度92%/径8mm以上で高精度 |
| 肝転移巣 | 感度88%/背景肝機能の影響軽度 |
| 骨転移巣 | 感度87%/造骨性・溶骨性ともに検出 |
| 肺転移巣 | 感度85%/呼吸性移動の影響考慮 |
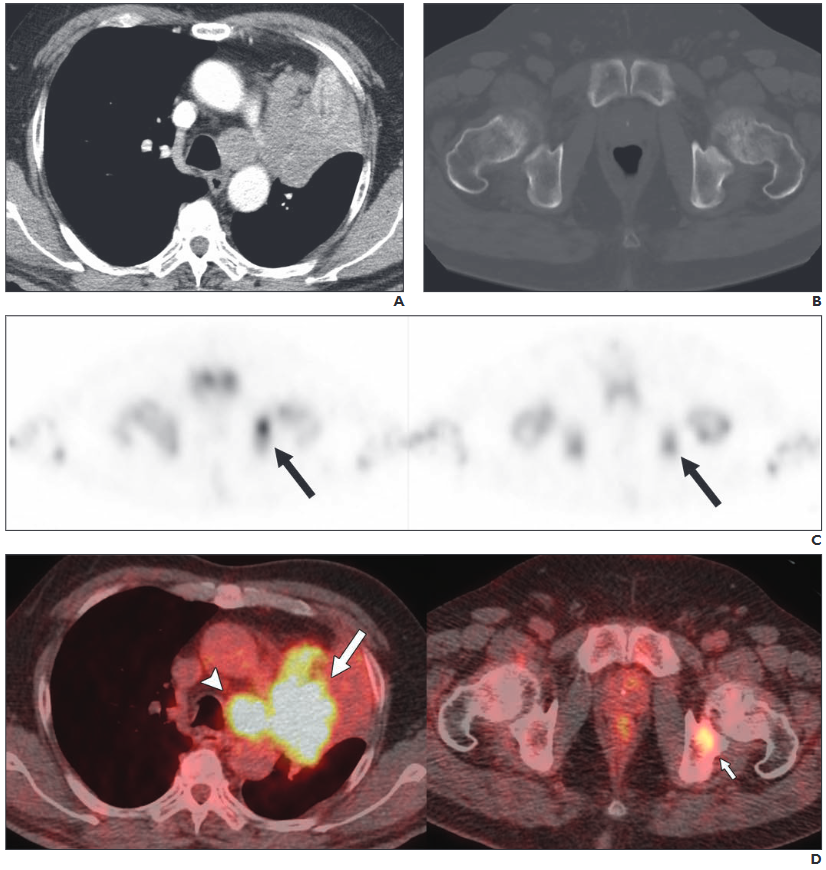
所見:「63歳男性、小細胞肺癌(SCLC, cT4N2M1b、臨床病期IV、進展型)。A: 造影CT画像(縦隔ウィンドウ設定)では、大動脈下リンパ節腫脹、左肺門部腫瘤、および左葉の無気肺を認める。リンパ節の短軸径は23.6mmであり、腫瘤は小細胞肺癌と診断された。B: 非造影CT画像(骨ウィンドウ設定)では骨転移を認めない。全身造影CTのみではステージIIIA、限局型と診断された。C: 骨シンチグラフィ検査のSPECT画像では、左腸骨に淡い集積(矢印)を認めた。従来の病期分類により、ステージIVの進展型疾患と正確に診断された。D: FDG PET/CT画像(頭側から尾側方向、左から右)では、大動脈下リンパ節腫脹(太い矢印)および左肺門部腫瘤(矢印頭)における高FDG集積が明確に描出された。また、左腸骨(細い矢印)にも高FDG集積を認めた。PET/CTにより、骨転移およびステージIV進展型と正確に診断された。」
他の検査方法との組み合わせ効果
複合的画像診断の進歩により、PET単独検査と比較して診断精度は格段に向上しています。
最新のPET/CT装置では空間分解能が4mm前後まで改善され、微小病変の検出能力も飛躍的に向上しました。
| 併用検査 | 診断精度向上の具体例 |
|---|---|
| PET/CT | 感度15-20%向上(解剖学的位置特定) |
| PET/MRI | 感度10-15%向上(軟部組織コントラスト) |
| 造影剤併用 | 特異度8-12%向上(血流評価) |
| デュアルタイム法 | 特異度10-18%向上(良悪性鑑別) |
がん診療における画像診断は、単一の検査に依存するのではなく、それぞれの特長を活かした複合的なアプローチが標準となっています。
PET検査を基軸とした総合的な画像診断戦略の構築が、より正確な病態把握と適切な治療方針の決定を可能としています。
PET/CT、PET/MRIなどの高度な画像も、大学病院品質の遠隔画像診断(専門医による高精度読影)にお任せいただくことで、より確実な診断が可能です。
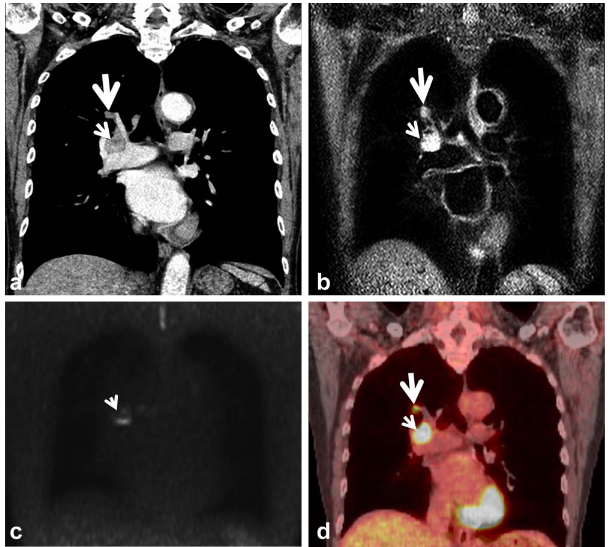
所見:「65歳男性、肺腺癌および同側肺門リンパ節転移(N1病期)。A: 薄層造影CTおよび冠状断面再構成画像では、原発病変(太い矢印)と右肺門部リンパ節腫大(矢印)を認める。リンパ節の短軸径は13mmで、悪性リンパ節(N1病変)と判断された。B: STIRターボスピンエコー画像では、原発病変(太い矢印)およびリンパ節転移(矢印)が胸壁筋よりも高信号の病変として描出され、両病変に悪性腫瘍細胞が含まれることを示唆している。C: 拡散強調MR画像では、リンパ節(矢印)は依然として高信号病変として描出されるが、原発腫瘍の信号は消失している。このリンパ節は手術により悪性(N1病変)であると確認された。D: PET/CTでは、原発病変(太い矢印)およびリンパ節(矢印)が共に高FDG集積を示し、両病変に癌細胞が含まれることを示している。」

PET/CTとPET/MRIの違いと使い分け
PET/CTとPET/MRIは、それぞれ特徴的な利点を持つ複合的画像診断装置です。CTは被ばくを伴うものの短時間で鮮明な画像が得られ、MRIは被ばくがなく軟部組織の描出に優れています。
両者の特性を理解し、診断目的や対象部位に応じて適切に使い分けることで、より正確な診断が可能となります。
画像の特徴と解像度の違い
最新のPET/CT装置では、空間分解能0.4mm以下を実現し、1mm以下の微細な構造物の識別が可能となりました。
一方、PET/MRIは磁場強度3テスラ以上の高磁場装置により、0.8mm程度の空間分解能と優れた組織コントラストを両立しています。
| 撮影パラメータ | PET/CT | PET/MRI |
|---|---|---|
| 空間分解能 | 0.4-0.6mm | 0.8-1.0mm |
| スライス厚 | 0.5-1.0mm | 1.0-2.0mm |
| 撮影FOV | 50-70cm | 45-60cm |
| マトリクス | 512×512 | 256×256 |
画質に影響を与える技術的要因として、装置固有の特性が挙げられます:
- X線管電圧:80-140kV(PET/CT)
- X線管電流:10-500mA(自動露出制御)
- 磁場強度:1.5-3.0T(PET/MRI)
- 傾斜磁場強度:40-80mT/m
検査時間と被ばく量の比較
PET/CT検査では、CT撮影による被ばく線量が5-8mSv、PET撮影による被ばく線量が4-6mSvとなり、合計で約14-18mSvの被ばくが生じます。
これに対してPET/MRIでは、PET撮影による被ばくのみとなります。
| 検査プロトコル | 所要時間 | 総被ばく線量 |
|---|---|---|
| 全身PET/CT | 20-25分 | 14-18mSv |
| 頭頸部追加 | +5-10分 | +2-3mSv |
| 全身PET/MRI | 45-60分 | 3-4mSv |
| 頭部専用 | 30-40分 | 2-3mSv |
各検査の得意分野と適応疾患
解剖学的部位や病変の特性に応じて、両検査法の診断精度には明確な差異が認められます。
脳腫瘍の診断においてPET/MRIは95%以上の感度を示し、肺がんの診断ではPET/CTが92%以上の感度を達成しています。
| 臓器・病変 | 推奨される検査法 | 診断精度(感度/特異度) |
|---|---|---|
| 脳腫瘍 | PET/MRI優位 | 95%/93% |
| 肺がん | PET/CT優位 | 92%/90% |
| 肝細胞癌 | PET/MRI優位 | 89%/87% |
| 骨転移 | PET/CT優位 | 94%/91% |
両モダリティの特性を十分に理解し、適切な使い分けを行うことで、より正確な診断と効果的な治療方針の決定が実現できるようになっています。
診断目的や対象部位に応じた最適なモダリティの選択は、患者さんの状態や臨床的必要性を総合的に判断して決定されます。

検査を受ける前に知っておくべき注意事項
PET検査を安全かつ正確に実施するためには、事前の準備と適切な注意事項の遵守が不可欠です。
妊娠・授乳中の方や糖尿病患者の方には特別な配慮が必要となり、服用中の薬剤や装着している金属製品についても、検査前に医療スタッフへの申告が重要です。
妊娠・授乳中の方への注意点
PET検査による放射線被ばくは、胎児に対して1回の検査で約4.7mSvの実効線量をもたらすと算定されており、この数値は自然放射線による年間被ばく量(2.4mSv)の約2倍に相当します。
| 放射線被ばくの影響評価 | 実効線量(mSv) |
|---|---|
| PET検査による胎児被ばく | 4.7 |
| 年間自然放射線量 | 2.4 |
| 胸部X線1回 | 0.06 |
| 胸部CT1回 | 6.9 |
授乳中の方に対する放射性薬剤の影響については、投与後24時間の母乳中の放射能濃度が0.0014mSv/mLまで低下することが確認されており、その後の授乳再開が推奨されています。
糖尿病患者の検査における留意事項
糖尿病患者における適切な血糖値コントロールは、診断精度に直接的な影響を及ぼします。血糖値が200mg/dL以上の場合、偽陰性率が通常の3-4倍に上昇することが報告されています。
| 血糖値レベル | 検査への影響と対応 |
|---|---|
| 70mg/dL未満 | 低血糖リスクで延期 |
| 70-150mg/dL | 至適範囲で実施可能 |
| 151-200mg/dL | 個別判断(感度80%) |
| 201mg/dL以上 | 偽陰性率上昇(感度60%) |
服薬と検査の関係性
薬剤の種類によってFDG(放射性薬剤)の集積パターンが変化することが知られており, 特に副腎皮質ステロイドの長期使用では、SUV値が平均して15-20%低下することが報告されています。
| 薬剤分類 | 休薬期間と影響度 |
|---|---|
| 経口血糖降下薬 | 検査前24時間(SUV±25%) |
| ステロイド | 継続可(SUV-15-20%) |
| 降圧薬 | 継続可(影響軽微) |
| 抗炎症薬 | 検査前48時間(SUV±10%) |
金属製品の着用制限
磁場強度3テスラのPET/MRI装置では、金属製品による磁気吸引力は物体の重量の約2,000倍に達することがあり、厳密な管理が必要です。
装着可能な医療機器の条件:
- MRI対応ペースメーカー(3テスラまで認証済)
- チタン製人工関節(磁化率0.00002未満)
- 歯科用インプラント(磁化率0.0001未満)
- ステンレス製骨固定材(特定条件下)
PET検査の安全性と診断精度を最大限に確保するためには、これらの数値的な基準を踏まえた適切な事前準備と管理が必須となります。
以上