心臓超音波検査(心エコー)は、超音波技術を活用して心臓の構造や機能をリアルタイムに可視化する、現代医療における重要な診断ツールです。
放射線被ばくがなく体への負担も最小限に抑えられるため、定期的なモニタリングや経過観察に適しており、心臓疾患の診断から治療効果の確認まで幅広く活用されています。
最新のデジタル技術との融合により、より精密な画像診断が実現し、心臓疾患の早期発見や予防医療の発展に大きく貢献しています。
神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
心臓超音波検査で分かること・検査の特徴
心臓超音波検査は、超音波を使用して心臓の形態や機能をリアルタイムに評価する検査法です。
心臓の大きさや壁の厚さ、心臓の収縮と拡張機能、弁膜の動き、血流の様子など、心臓の状態を多角的に観察できます。
非侵襲的で安全性が高く、心臓病の診断から治療効果の判定まで、幅広い用途で活用されている重要な検査方法となっています。
心臓の構造や大きさの評価
心臓超音波検査における形態評価は、各心腔(心臓の部屋)のサイズや壁厚の計測から始まります。左心室、右心室、左心房、右心房それぞれの大きさを精密に測定し、正常範囲との比較を通じて異常の有無を判断していきます。
心臓構造の数値評価では、年齢や性別、体格による個人差を考慮しながら、以下の基準値を参考に総合的な判断を行います。
| 測定項目 | 正常値範囲 | 臨床的意義 |
|---|---|---|
| 左室拡張末期径 | 35-55mm | 心不全の指標 |
| 左室壁厚 | 6-12mm | 心肥大の評価 |
| 左房径 | 27-38mm | 心房細動リスク |
| 大動脈基部径 | 20-37mm | 大動脈疾患の評価 |
心臓の拡大や肥大が認められる場合、慢性的な圧負荷や容量負荷の存在を示唆します。左室肥大は高血圧症の長期罹患による二次的な心臓の反応として特に注目すべき所見となります。
心臓の動きと収縮機能の測定
心臓の収縮機能評価においては、心筋の動きを多角的に分析します。特に重要な評価項目は以下の通りです。
- 全体的な収縮力(駆出率)の定量評価
- 局所的な壁運動異常の詳細な観察
- 心室中隔の運動パターン解析
- 拡張期における心筋弛緩の程度
収縮機能の総合評価基準:
| 機能評価項目 | 正常 | 軽度低下 | 中等度低下 | 重度低下 | 臨床的意義 |
|---|---|---|---|---|---|
| 左室駆出率 | 55%以上 | 45-54% | 30-44% | 30%未満 | 心不全重症度 |
| 壁運動スコア | 1点 | 2点 | 3点 | 4点 | 虚血性心疾患 |
| 拡張能指標 | E/A>1 | E/A<1 | E/A>2 | E/A>3 | 拡張機能障害 |
心臓弁膜症の状態確認
弁膜症の精密評価では、各弁(僧帽弁、大動脈弁、三尖弁、肺動脈弁)の形態学的特徴と機能的特性を詳細に観察します。
弁尖の動態、弁輪の性状、周辺組織との関係性など、多面的な観点から検査を進めます。
弁膜症における重症度分類の指標:
| 評価項目 | 軽度 | 中等度 | 重度 | 治療介入の目安 |
|---|---|---|---|---|
| 僧帽弁逆流 | ERO<0.2cm² | ERO 0.2-0.4cm² | ERO>0.4cm² | 重度で手術検討 |
| 大動脈弁狭窄 | AVA>1.5cm² | AVA 1.0-1.5cm² | AVA<1.0cm² | 症状出現で手術 |
| 三尖弁逆流 | VC<3mm | VC 3-7mm | VC>7mm | 他弁手術時に考慮 |
血流の速度と方向の観察
ドップラー法による血流評価は、心臓内の血行動態を詳細に把握できる重要な検査手法です。血流速度と方向性の測定から、以下のような病態を評価します。
- 弁膜症における圧較差の定量的評価(連続の式により算出)
- 短絡血流の検出と定量(心房中隔欠損症や心室中隔欠損症の診断)
- 拡張機能障害の重症度判定(E波、A波、E/e’比の測定)
- 肺動脈圧の推定(三尖弁逆流速度からの計算)
これらの総合的な評価により、心臓の形態異常や機能障害を早期に発見し、適切な治療方針の決定に寄与します。
特に、非侵襲的な検査法という特性を活かし、経時的な変化の観察や治療効果の判定に広く応用されています。
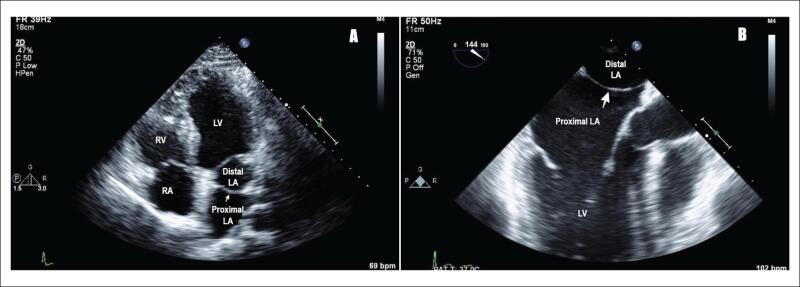
所見:「経胸壁心エコー図(A)および経食道心エコー図(B)において、左房内に膜状構造を認め、近位左房および遠位左房に分離されていることから、左房三心房症(cor triatriatum sinistrum)を呈している。白色矢印で示す膜により左房が分隔されている。LA(左房)、LV(左室)、RV(右室)、RA(右房)を認める。」

心臓超音波検査(心エコー)を受けるべき症状と適応
心臓超音波検査は、様々な心臓関連の症状や所見がある場合に実施される重要な検査です。
胸痛や息切れといった自覚症状、不整脈や心雑音などの他覚所見、心臓病の家族歴、運動時の異常な疲労感など、心臓の状態を詳しく調べる必要がある場合に推奨されます。
心臓の形態や機能を非侵襲的に評価できる有用な検査方法として広く活用されています。
胸痛や息切れの症状がある場合
胸痛や息切れは、心臓の状態を早急に精査すべき代表的な症状として認識されています。
特に安静時や軽度の運動で生じる胸痛は、冠動脈疾患(心臓の血管が狭くなる病気)や心筋症(心臓の筋肉の病気)などの重篤な心臓疾患を示唆する徴候として、迅速な評価が求められます。
胸部症状の評価指標:
| 症状の特徴 | 考えられる疾患 | 検査の緊急度 | 診断精度 |
|---|---|---|---|
| 安静時の締め付けられる痛み | 狭心症・心筋梗塞 | 極めて高い | 90%以上 |
| 運動時の圧迫感 | 労作性狭心症 | 高い | 85-90% |
| 体位で変化する痛み | 心膜炎 | 中程度 | 75-80% |
| 呼吸で増悪する痛み | 胸膜炎 | 中程度 | 70-75% |
息切れ評価における重要な観察項目には、以下のような要素が含まれます。
- 労作時の呼吸困難度(6分間歩行での評価)
- 夜間発作性呼吸困難の頻度と重症度
- 起座呼吸(横になれない呼吸困難)の有無
- 日常生活動作における活動制限の程度
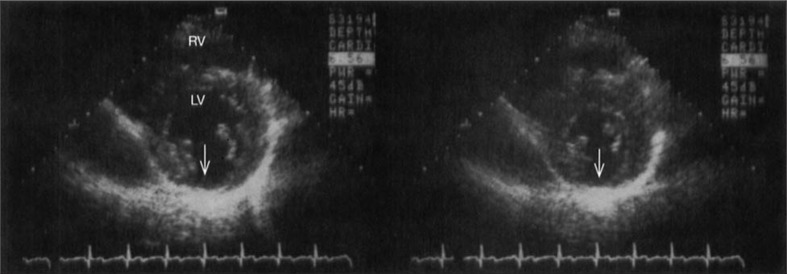
所見:「左室(LV)の傍胸骨短軸断面像(乳頭筋レベル)において、陳旧性下壁心筋梗塞(MI)を認める。左パネルは拡張末期、右パネルは収縮末期の画像である。矢印で示すように、下壁の菲薄化および運動低下を認める。」
不整脈や心雑音が確認された時
不整脈や心雑音の存在は、心臓の構造異常や機能障害を強く示唆する臨床所見です。
心臓超音波検査を通じて、これらの異常の原因となる心臓の形態変化や機能不全を客観的に評価することで、適切な治療方針の決定に役立ちます。
心雑音の特徴別分類と診断価値:
| 心雑音のタイプ | 最大聴取部位 | 関連する心疾患 | 超音波検査での検出率 | 診断的意義 |
|---|---|---|---|---|
| 収縮期雑音 | 心尖部 | 僧帽弁逆流症 | 95% | きわめて高い |
| 拡張期雑音 | 大動脈弁領域 | 大動脈弁閉鎖不全症 | 90% | 高い |
| 連続性雑音 | 肺動脈領域 | 動脈管開存症 | 85% | 中等度 |
| 収縮期雑音 | 心基部 | 大動脈弁狭窄症 | 93% | きわめて高い |
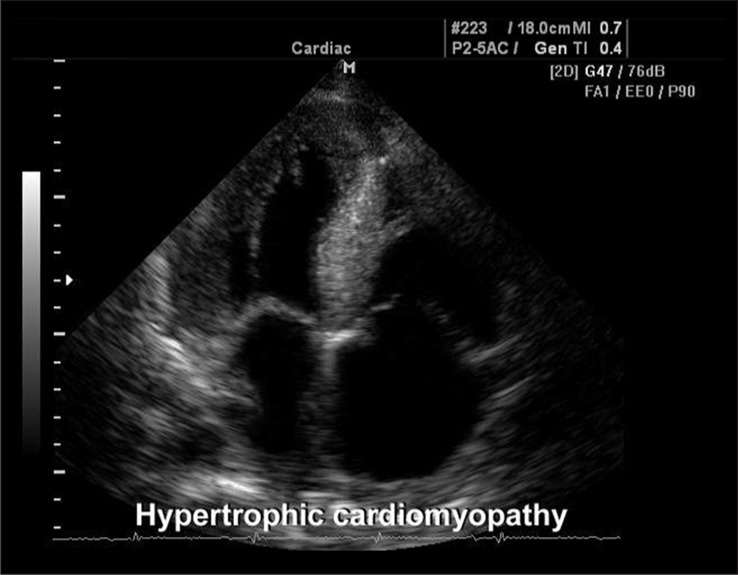
所見:「肥大型心筋症(HCM)の診断基準はMモード画像で評価され、以下の所見を認めた:非対称性中隔肥厚、僧帽弁の収縮期前方運動(SAM)、左室腔の縮小、中隔の不動性、大動脈弁の早期閉鎖[24, 25]。2D心エコーでは、HCMは拡張障害および/または左室流出路閉塞による左房拡大を特徴とする。左房径は心房細動、心不全の進展、および心血管死亡率のリスク評価に有用であり、特に48mmを超える場合に高リスクとされる。最後に、左房収縮率([最大径-最小径]/最大径×100)は、HCMにおける拡張終期圧の指標となり、この値が16%未満である場合、運動耐容能の低下と心房細動の独立したリスク因子を示す。」
心臓病の家族歴がある患者
心臓病の家族歴は、遺伝性心疾患のリスク評価において極めて重要な指標です。定期的なスクリーニング検査により、早期発見・早期治療の機会を確保することが推奨されます。
遺伝性心疾患の経過観察基準:
| 疾患名 | 主要な超音波所見 | 初回検査推奨年齢 | 検査間隔 | 発症リスク |
|---|---|---|---|---|
| 肥大型心筋症 | 心室中隔肥厚>15mm | 12歳 | 12-18ヶ月 | 50% |
| 拡張型心筋症 | 左室拡大>60mm | 20歳 | 24-36ヶ月 | 30% |
| マルファン症候群 | 大動脈基部拡大>40mm | 10歳 | 12ヶ月 | 75% |
| 遺伝性不整脈 | 心房・心室の構造異常 | 15歳 | 12-24ヶ月 | 25% |
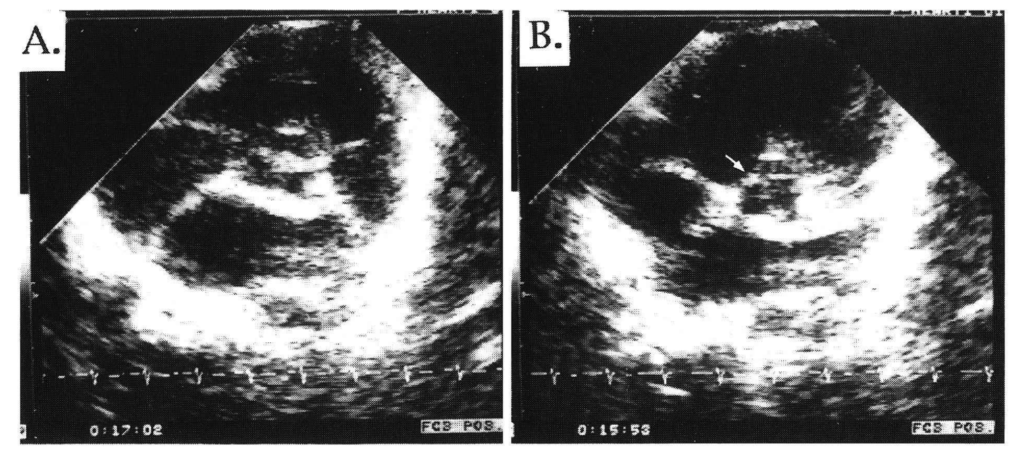
所見:「大動脈弁狭窄を合併したと思われる大動脈縮窄複合症例の心エコー図、大動脈弁短軸像。A:拡張期。左冠尖と無冠尖の間の交連低形成があり、不均一な3弁(機能的二尖弁)。B:収縮期。右冠尖と無冠尖の交連部の癒合を認める(→)。」
運動時の異常な疲労感
運動時の異常な疲労感は、心機能低下を示す初期症状として重要な意味を持ちます。特に運動耐容能の低下が顕著な場合、心臓超音波検査による精密検査が強く推奨されます。
運動耐容能の評価基準として、以下の指標が重要となります。
- 6分間歩行距離の経時的変化
- 運動後の心拍数回復時間
- 自覚的運動強度(ボルグスケール)
- 日常生活活動度(ADL)の変化
心臓超音波検査は、症状の原因特定から治療方針の決定まで、包括的な心機能評価を可能とする重要な診断ツールとして確立されています。
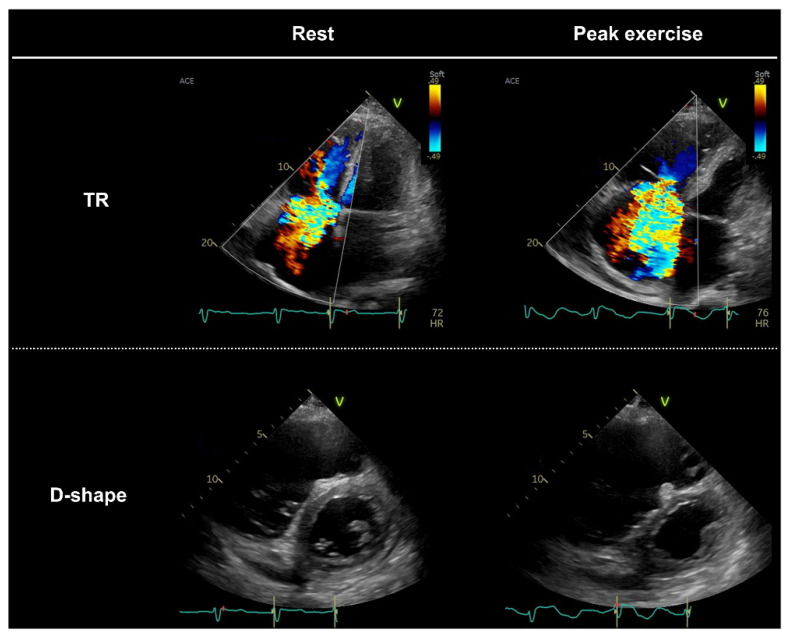
所見:「運動負荷に伴う三尖弁逆流(TR)の悪化により、心室間相互依存性の亢進を認める。心不全(駆出率保持型)および持続性心房細動を有する患者において、安静時に中等度から高度のTRを認め、TR流速は2.5 m/s、下大静脈計測に基づく右房圧は15 mmHgと推定された。運動負荷(20ワット)時には、三尖弁の不完全接合によりTRが顕著に増悪し、逆説的にTR流速が1.9 m/sに低下した。運動負荷時のTRの顕著な増悪は、心室間相互依存性の増大を引き起こし、運動耐容能の低下(ピーク酸素消費量[VO₂] 7.1 mL/min/kg)に寄与していると考えられる。」

心臓超音波検査の流れと所要時間
心臓超音波検査は、超音波を用いて心臓の形態や機能を評価する重要な検査法です。
検査は患者情報の確認から始まり、適切な体位での画像撮影、各部位の詳細な計測を経て、総合的な評価へと進みます。通常30分程度で完了し、即日に基本的な所見を確認できる非侵襲的な検査となっています。
検査の質を確保するため、標準的な手順に従って実施されます。
検査前の基本情報確認
医療スタッフは検査開始前に、安全性と精度を確保するための綿密な情報収集を行います。患者様の基礎疾患、既往歴、服用中の薬剤情報を電子カルテや問診票から丹念に確認していきます。
特に、ワーファリンやDOAC(直接作用型経口抗凝固薬)などの抗凝固薬の使用状況については、出血リスクの観点から慎重な確認が求められます。
| 重要確認項目 | 具体的な確認内容 | 確認理由 |
|---|---|---|
| 基礎疾患 | 高血圧症、糖尿病、虚血性心疾患 | 検査時のリスク評価 |
| 服用薬剤 | 抗凝固薬、降圧剤、抗不整脈薬 | 薬剤の影響確認 |
| 植込み機器 | ペースメーカー、ICD、CRT | 機器への影響評価 |
検査直前には、バイタルサインの測定と以下の項目について詳細な聴取を実施します。
- 胸部症状(胸痛、動悸、呼吸困難感)の有無と程度
- 検査前4時間以内の食事摂取状況と水分摂取量
- 安静時血圧(収縮期・拡張期)と心拍数の数値
- 不整脈の自覚症状と発現頻度
検査体位と検査部位の準備
心臓超音波検査における体位設定は、画質と計測精度に直接影響するため、細心の注意を払って実施します。
標準的な検査体位として左側臥位を採用し、心臓の各断面が明瞭に描出できるよう45度前後の角度で調整を行います。
| 検査体位 | 描出可能な心臓部位 | 観察可能な血流情報 |
|---|---|---|
| 左側臥位 | 心尖部、左室側壁、僧帽弁 | 僧帽弁血流、左室流入波形 |
| 仰臥位 | 大動脈弁、右室、心房中隔 | 大動脈弁血流、肺静脈血流 |
| 右側臥位 | 右室、三尖弁、肺動脈弁 | 三尖弁血流、下大静脈血流 |
上半身の適切な露出範囲を確保した後、超音波の伝達効率を高めるため、専用ゼリーを第2〜第5肋間に十分量塗布します。室温は20〜24℃に保ち、患者様の快適性にも配慮します。
画像記録と計測の実施
心臓の構造と機能を定量的に評価するため、高精度な画像記録と詳細な計測を行います。
左室駆出率(55〜70%が正常範囲)や心室中隔壁厚(6〜11mmが正常範囲)などの基本的な計測に加え、各弁膜の機能評価も実施します。
| 計測項目 | 正常値範囲 | 臨床的意義 |
|---|---|---|
| 左室駆出率 | 55〜70% | 心収縮機能の指標 |
| 左室拡張末期径 | 35〜55mm | 心室拡大の評価 |
| E/e’ | 8以下 | 拡張機能の指標 |
| 右室圧 | 25mmHg以下 | 肺高血圧の評価 |
検査の質を担保するため、以下の技術的なポイントに留意します。
- 適切な深度設定(12〜18cm)とフォーカス位置の最適化
- 呼吸性変動の影響を最小限に抑えるための撮影タイミング調整
- 3心拍以上の平均値算出による計測精度の向上
検査結果の確認と説明
得られた画像データと計測値を統合的に分析し、臨床所見と照合しながら総合的な評価を行います。検査直後には基本的な所見について簡潔な説明を実施し、詳細な検査レポートは48時間以内に作成されます。
心臓超音波検査は、非侵襲的かつ即時性の高い検査として、心疾患の診断から治療効果判定まで幅広く活用される重要な検査法であり、標準化された手順に基づく丁寧な実施が求められます。

心臓超音波検査(心エコー)の検査費用と保険適用について
心臓超音波検査は、健康保険が適用される一般的な検査として広く実施されています。
日本国内における心臓超音波検査の費用は全国一律の診療報酬点数で定められており、基本的な経胸壁心エコー検査(TTE)は880点となっています。
診療報酬点数1点は10円に相当するため、検査の公定価格は8,800円程度です。
実際、健康保険が適用される場合、患者の自己負担額は保険割合に応じて決まります。
3割負担の方で約2,640円、1割負担の方で約880円が心エコー検査の自己負担分の目安となります(※別途、初診料や判断料などは除く金額)。
このように、公的医療保険下では地域や医療機関によらず基本的に同一料金で検査が受けられる仕組みです。
実際の請求額は医療機関の設備加算等で若干前後する場合がありますが、標準的な心エコー単独検査の総額は約9,000円前後(自己負担3割で3千円弱)と考えてよいでしょう。
基本的な検査費用の内訳
心臓超音波検査の基本料金構成には、初診料または再診料、検査手技料、特定機器加算、画像診断管理加算などが含まれており、医療機関の規模や施設基準によって金額設定に相違が生じています。
保険診療における自己負担額は、医療保険の種類や加入者の年齢によって異なりますが、一般的な3割負担の場合、基本的な検査で3,500円から8,500円程度となります。
| 費用項目 | 保険点数(10点=100円) | 3割負担額 |
|---|---|---|
| 初診料 | 291点 | 864円 |
| 検査手技料 | 880点 | 2,640円 |
| 画像診断料 | 170点 | 510円 |
経胸壁心エコー(TTE)
一般的な心エコー検査で、胸にプローブを当てて超音波で心臓を描出します。診療報酬上の点数は880点で全国一律です。
1点=10円換算のため、検査費用は8,800円となり、健康保険適用時の自己負担は3割の場合で2,640円(1割負担なら880円)です。
この費用にはMモード法やドプラ法(カラー・パルスドプラなど血流計測)による計測も含まれており、通常それだけで追加料金は発生しません。
経食道心エコー(TEE)
内視鏡のように経食道的にプローブを挿入して行う心エコーです。
高解像度の画像が得られますが、咽喉の局所麻酔や鎮静が必要で、検査前の絶食準備も求められます。
点数は1,500点(15,000円)に設定されています。
自己負担3割では理論上4,500円ですが、実際には鎮静剤やモニター管理等の費用が加算されるため、患者の支払額は約7,000円前後になることが多いです。
負荷心エコー(ストレス心エコー)
運動(トレッドミルやエルゴメータ)もしくは薬物で心臓に負荷をかけながら行う心エコー検査です。
安静時と負荷時の心機能を比較し、狭心症など虚血の評価を行います。
診療報酬の点数は2,010点と定められており、20,100円の検査費用に相当します。
このうち自己負担3割は約6,000円です(1割負担なら約2,000円)。
負荷心エコーの点数には運動負荷試験にかかる費用も含まれており、同時に施行したトレッドミル運動負荷試験などを別途算定することはできません。
検査時間は準備含め45分~1時間程度とやや長く、専門スタッフと機材を要します。
| 検査名 | 内容・特徴 | 点数・検査費用 | 保険適用時の自己負担 | 補足 |
|---|---|---|---|---|
| 経胸壁心エコー (TTE) | 胸にプローブを当て超音波で心臓を描出。Mモード法やドプラ法(カラー・パルスドプラ含む)による計測も含む。 | 880点(8,800円) | 3割負担:2,640円 1割負担:880円 | 全国一律。追加料金は通常発生しない。 |
| 経食道心エコー (TEE) | 経食道的にプローブを挿入し高解像度画像を取得。咽喉局所麻酔、鎮静、検査前の絶食準備が必要。 | 1,500点(15,000円) | 3割負担:理論上4,500円(実際は鎮静等で約7,000円前後) 1割負担:1,500円程度 | 鎮静剤やモニター管理等の追加費用が加算される場合が多い。 検査時間は準備含め約30分。 |
| 負荷心エコー(ストレス心エコー) | 運動または薬物で心臓に負荷をかけ、安静時と比較。狭心症など虚血の評価を実施。検査時間は準備含め45分~1時間程度。 | 2,010点(20,100円) | 3割負担:約6,000円 1割負担:約2,000円 | 運動負荷試験費用も含むため、別途算定は不可。 専門スタッフと機材を要する。 |
保険適用となる条件
心臓超音波検査は、公的医療保険(国民健康保険や被用者保険)で医学的に必要と認められる場合に保険適用されます。
症状や所見がある場合(例えば「胸痛がある」「心電図で異常が見られる」等)は保険診療として検査が行われ、患者は1~3割の自己負担で受けられます。
一方、自覚症状がない人が予防目的で受ける心臓ドックや検診コースの場合は保険適用外(全額自己負担)となります。
実際、心臓ドックは原則として保険が利かず、症状がある場合は通常の保険診療の枠内で必要な検査を個別に受ける形になります。
保険適用の具体的基準
医師が必要と判断すれば保険で心エコーを行えますが、診療報酬請求上は一定の適応症が想定されています。
心筋梗塞、心筋症、心筋炎、心膜炎、心臓弁膜症、先天性心疾患、川崎病、心不全など心疾患が疑われる場合には、経胸壁心エコー検査は原則算定可能とされています。
例えば「心雑音がある」「胸痛発作がある」「心電図異常を認める」等は適応の一例です。
逆に言えば、明らかな根拠なく routine に行う心エコー(単に高血圧なだけで毎回行う、軽症不整脈の有無確認のみで行う等)は原則認められないケースもあります。
もっとも実臨床では医師が症状や他検査所見を総合判断して適応を決めます。
| 項目 | 内容 | 備考 |
|---|---|---|
| 保険適用条件 | 医学的に必要と認められた場合(例:「胸痛」「心電図異常」「心雑音」等、心疾患(心筋梗塞、心筋症、心筋炎、心膜炎、心臓弁膜症、先天性心疾患、川崎病、心不全など)が疑われる場合)に、医師判断で保険適用となる。 | 保険診療の場合、検査費用は診療報酬点数表に基づき算定される。 |
| 予防目的の場合 | 自覚症状がなく、心臓ドックや検診コースとして受ける場合は保険適用外(全額自己負担)となる。 | 心臓ドックは原則として保険適用外。 |
| 自己負担割合 | 一般の現役世代:3割 児童・70~74歳:2割(※一定以上所得者は3割) 75歳以上(後期高齢者):1割(※一定以上所得者は3割) | ほとんどの方は検査費用の30%(約2,000~6,000円台程度)を自己負担。 |
| 保険の種類 | 国民健康保険・被用者保険(協会けんぽ等) | 全国統一の診療報酬点数表に基づく。申請先は市区町村または健康保険組合等の違いのみ。 |
自己負担割合
公的医療保険では年齢や所得に応じて患者の自己負担割合が異なります。
一般的な現役世代は3割負担、児童や70~74歳の高齢者は2割(一定以上所得者は3割)、75歳以上(後期高齢者医療)は1割(一定以上所得者は3割)といった区分です。
したがって、保険適用であれば多くの方は心エコー検査費用の30%程度(約2千~6千円台)を支払えば受けられます。
残りの70%は保険者(国保・社保)から医療機関に支払われます。
国民健康保険と会社員の健康保険(協会けんぽ等)で給付内容や自己負担率に差はなく、いずれも全国統一の診療報酬点数表に基づいて支払いが行われます。
違いがあるとすれば、後述の高額療養費制度の手続き先が市区町村(国保)か健康保険組合等(社保)かの違い程度です。
高額療養費制度の適用条件と負担上限
心エコー検査自体の費用は保険適用なら数千円程度の負担ですが、他の検査や治療とあわせて医療費が高額になった場合、高額療養費制度により患者負担額の上限超過分が払い戻されます。
1か月(月初から月末まで)に同一世帯で支払った保険診療の自己負担総額が一定の自己負担限度額を超えた場合、その超過分が後日支給されます。
限度額は年齢や所得区分で異なり、例えば69歳以下で所得区分「一般」(標準的な所得)の場合、80,100円+(医療費総額-267,000円)の1%が上限となります。
また、過去12か月に3回以上高額療養費の支給を受けていると、4回目以降は44,400円に引き下げられます。
低所得者(住民税非課税世帯等)では月35,400円程度まで上限が下がります。
70歳以上では外来と入院で別枠が設けられ、「一般所得」の高齢者は外来が月18,000円(年間上限144,000円)、入院合算で月57,600円が自己負担上限となる仕組みです。
高額療養費の適用を受けるには各保険者に申請する必要があり、事前に限度額適用認定証の交付を受けて提示すれば、窓口での支払いを上限額までに留めることも可能です。
この制度のおかげで、重症疾患で検査・治療が重なった場合でも、一定額以上の自己負担を避けることができます。
| 項目 | 条件・計算方法 | 備考 |
|---|---|---|
| 適用条件 | 同一世帯で1か月の保険診療自己負担総額が一定額(所得・年齢により異なる)を超えた場合に適用。 | 超過分が後日払い戻しされる。限度額適用認定証を事前に交付して窓口での支払いを上限に留めることも可能。 |
| 69歳以下(一般所得の場合) | 上限=80,100円 +(医療費総額-267,000円)の1% | 過去12か月に3回以上支給を受けている場合、4回目以降は上限が44,400円に引き下げられる。 |
| 低所得者 | 上限:約35,400円/月 | 住民税非課税世帯等ではより低い上限となる。 |
| 70歳以上(外来) | 上限:18,000円/月(年間上限144,000円) | 外来と入院で別枠が設けられている。 |
| 70歳以上(入院合算の場合) | 上限:57,600円/月 | 入院と外来を合算した場合の自己負担上限。 |
追加検査項目と費用
基本的な心臓超音波検査に加えて、より詳細な心機能評価が必要な場合には、各種の特殊検査が追加されます。
【ドプラ法(ドプラエコー)】
心臓超音波検査では、心臓内の血流速度や方向を調べるためにドプラ法(連続波ドプラ、パルスドプラ、カラードプラ)が併用されます。
現在では心エコー検査の標準構成要素であり、診療報酬上も経胸壁心エコーの点数にドプラ法の費用が含まれていると明記されています。
そのため、ドプラ計測を行っても追加料金は不要で、心エコー検査880点の中で包括的に評価されます。
ただし、心エコー「以外」の超音波検査(例:腹部エコー等)で血流評価のためにパルスドプラを併用した場合は、別途加算点数が認められるといった取り扱いの違いがあります。
いずれにせよ、心エコー検査では必要に応じて最初からドプラ法も活用するため、患者側でオプション料金を気にする必要はありません。
【造影心エコー】
心エコー画像をさらに鮮明にするために、超音波造影剤(マイクロバブル剤)を静脈注射する検査手法です。
左室の壁運動評価や心腔内構造の描出が不十分なときに行われます。
造影剤を使用した場合の費用は大きく二つに分かれます。
(1)検査自体の技術料は、先述の経胸壁または経食道エコーの点数内で行われ、造影剤使用による加算点数は心エコーには設定されていません。
(2)造影剤そのものの薬剤料は、保険適用で別途請求されます。
超音波造影剤(例:ソナゾイド®など)は1バイアル数万円と高価ですが、保険適用であればその薬剤費の3割程度が自己負担となります。
具体的には、通常の経胸壁心エコー880点に加えて造影剤薬剤料(薬価相当額)が加算され、総点数はおよそ2,200点前後になるケースが多いです※。
自己負担3割の場合、造影心エコー実施時の支払額は6,000~7,000円程度に増えるイメージです(造影なしの約2,640円に比べ倍前後)。
造影剤使用にあたっては、副作用(アレルギー反応など)のリスクも小さいながらあるため、医師が必要と判断した場合に限り行われます。
【その他の追加技術】
最近では**三次元心エコー(3Dエコー)**も実用化され、心臓の構造を立体的に評価できます。
3Dエコー用の専用プローブと高性能装置が必要ですが、診療報酬上は特別な加算がなく、現状では通常の心エコー検査として算定されます(※施設によっては3D画像解析を行った場合、事実上追加費用がかかる場合もあります)。
また、心エコー検査と組み合わされる他の検査としては、心電図や胸部X線がルーチンで行われ、必要に応じて負荷心電図、心筋シンチグラフィ、心臓MRIなどが追加されることもあります。
それぞれ費用は異なりますが、例えば心筋シンチは保険適用で自己負担約4万円(3割負担時)と、心エコーより高額です。
心エコー単独で診断が難しい場合、こうした追加検査が提案されることがありますが、その際も保険適用であれば高額療養費制度による負担軽減が受けられます。
※造影心エコーの総点数2,200点前後という数値は、880点(経胸壁心エコー技術料)+約1,300点(造影剤薬価相当)として算出した目安です。実際の薬剤料は、使用薬剤や投与量により異なります。
| 検査項目 | 内容 | 費用・点数 | 備考 |
|---|---|---|---|
| ドプラ法(ドプラエコー) | 心臓内の血流速度・方向を評価するための手法(連続波、パルス、カラードプラなど)。 心エコー検査の標準構成要素として実施。 | 880点 | 心エコー以外の検査(例:腹部エコー)で血流評価のために用いる場合は、別途加算点数が認められることがある。 |
| 造影心エコー | 超音波造影剤(マイクロバブル剤)を静脈注射して画像を鮮明化。 左室の壁運動評価や心腔内構造の描出が不十分な場合に実施。 | 経胸壁心エコー880点+造影剤薬剤料(約1,300点相当)で総点数は約2,200点前後。 | 検査自体の技術料は既存の心エコー点数内で算定。 造影剤は保険適用時、薬剤費の3割が自己負担。副作用リスクがあるため、医師判断で実施。 |
| 三次元心エコー(3Dエコー) | 心臓の立体構造を評価するための検査。専用プローブと高性能装置を使用。 | 880点 (診療報酬上は通常の心エコー検査として算定。特別な加算は基本的になし。) | 施設によっては3D画像解析を行った場合、実質的に追加費用が発生するケースもある。 |
| その他追加検査 | 心エコー検査と組み合わせて行われる検査群。 例:心電図、胸部X線(ルーチン)、負荷心電図、心筋シンチグラフィ、心臓MRIなど。 | 検査ごとに費用は異なる。 例:心筋シンチグラフィは保険適用で、3割負担の場合自己負担約4万円程度。 | 心エコー単独での診断が困難な場合に追加検査として提案される。 保険適用であれば高額療養費制度により負担軽減が受けられる場合がある。 |
自費診療の場合の料金
【クリニックで自費利用する場合】
症状がなく保険が利かないケース、いわゆる自由診療で心エコーを受ける場合、医療機関ごとに料金が定められています。
一般的な相場は8,000~12,000円前後が多く、施設の規模や提供サービスによって差があります。
例えば、ある都市型クリニックでは心臓エコー検査を自費で12,000円で提供している例もあり、別のクリニックでは9,000円(税込)程度の設定例も見られます。
料金には検査解説や結果説明の費用が含まれることがあり、純粋な技術料だけではなく、サービス面での付加価値によって上下する傾向があります。
【病院で自費利用する場合】
大病院では、通常、症状がある患者には保険診療で対応するため、「自費で心エコーのみを受けたい」というニーズには、健康診断・人間ドックのオプション検査として応じる形が一般的です。
病院付属の検診センター等で公開されている料金を見ると、8,000~10,000円台が多く、大きな乖離はありません。
例として、ある病院の健診プラザでは心臓エコー検査(心臓ドック検診)を8,800円(税込)で提供しているケースがあります。
ただし、初診扱いの場合は、別途初診料や紹介状なし加算(大病院では紹介状なし受診に数千円の自費負担が発生する制度)がある点に留意が必要です。
【クリニックと病院の料金差】
料金帯自体は大きく変わらず、むしろ提供形態による違いが現れます。
クリニックでは、予約なしで当日検査が可能な融通や、医師から詳しい説明をじっくり受けられるなど、付加価値が料金に反映されることがあります。
一方、病院の健診センターでは、複数検査とのセット価格で割安感を出すケースが見られます(例:心エコーと心電図や血液検査を組み合わせたコース価格設定など)。
どちらにせよ、保険診療の点数相当額(8,800円)を大きく上回るほど高額になることは稀で、前述の相場レンジに収まります。
また、自由診療の場合は消費税が課税されるため、表示料金が税込か税抜かは医療機関によって異なる点も確認が必要です。
【心臓ドックなどパッケージ検査】
心エコー検査を含む包括的な心臓ドックコースを受ける場合、費用は複数項目分を合算するため、数万円規模になります。
一般的な心臓ドックの料金は1万~5万円程度が標準的で、検査内容が増えるほど高額になります。
さらに、CTやMRI、カテーテル検査など高度な項目を加えたコースでは20万円以上になるケースもあります。
これらは保険適用外のため全額自己負担ですが、総合的に心臓のリスクチェックを行うための検査として実施されます。
症状がなく心配で受ける場合には有用ですが、何らかの症状や異常があれば、個別検査を保険診療で受けた方が経済的である場合もあります。
| 利用施設・検査種別 | 料金相場 | 具体例 | 備考 |
|---|---|---|---|
| クリニックでの自費診療 | 約8,000~12,000円前後 | 都市型クリニック:12,000円 別クリニック:9,000円(税込) | 料金には検査解説や結果説明が含まれる場合あり。施設や提供サービスにより変動。 表示料金(税抜/税込)は各医療機関で異なる。 |
| 病院での自費診療 | 約8,000~10,000円台 | 例:ある病院健診プラザで8,800円(税込) | 健診・人間ドックのオプション検査として実施。 初診料や紹介状なし加算が別途発生する場合あり。 |
| 心臓ドック(パッケージ検査) | 約1万~5万円(標準的) | – | 心エコー検査を含む複数項目の合算料金。 高度な検査項目(CT、MRI、カテーテル検査等)を加えると20万円以上になる場合もあり。 |

心臓超音波検査を受ける前の注意事項
心臓超音波検査を受ける際には、食事制限や服装の配慮、服用中の薬剤の確認など、いくつかの重要な注意点があります。
検査の精度と安全性を高めるため、これらの準備事項を適切に実施することが、より正確な検査結果につながります。
食事と水分摂取の制限
心臓超音波検査のうち、通常の経胸壁心エコー検査(体表から超音波を当てる一般的な検査)では、厳密な食事制限は設けられていませんが、経食道心エコー検査(食道から超音波を当てる特殊な検査)を実施する際には、検査開始6時間前からの完全な絶食が求められます。
| 検査種類 | 食事制限 | 制限時間 | 水分摂取 |
|---|---|---|---|
| 通常の心エコー | 制限なし | なし | 制限なし |
| 経食道心エコー | 絶食必要 | 6時間以上 | 4時間前から不可 |
| 負荷心エコー | 軽い食事可 | 2時間前まで | 少量可 |
| 造影心エコー | 軽い食事可 | 4時間前まで | 少量可 |
基礎疾患をお持ちの方、特に糖尿病患者さんは、低血糖予防のため、検査前の食事制限について主治医との詳細な相談が不可欠となります。
- 前日21時以降の食事摂取は控えめにする
- 朝一番の検査では、前日夜9時以降の絶食を推奨
- 午後の検査時は、4〜6時間前からの絶食が基本
- 常用薬の服用時は少量の水摂取を許可
服装と装飾品の注意点
心臓超音波検査では、胸部に超音波プローブを密着させる必要があるため、検査着への着替えがスムーズな服装の選択が重要です。
女性の場合、ワイヤー入りブラジャーは検査の妨げとなるため、可能であればスポーツブラやワイヤーレスブラの着用を推奨しています。
| 部位 | 推奨される服装 | 避けるべき服装 | 理由 |
|---|---|---|---|
| 上衣 | 前開きシャツ | タートルネック | プローブ操作性 |
| 下着 | ソフトブラ | ワイヤー入り | 画像干渉防止 |
| 装飾 | なし | 金属アクセサリー | 検査効率化 |
| メイク | 最小限 | 厚化粧・香水 | アレルギー予防 |
検査時の体位変換や電極の装着をスムーズに行うため、以下の準備が推奨されます。
- 着脱が容易な前開き服の選択
- 金属アクセサリー類の事前取り外し
- 制汗剤や香水の使用を控える
- 貴重品は最小限にとどめる
常用薬の確認事項
服用中の薬剤については、検査の3〜5日前までに主治医への確認が必須です。
特に抗凝固薬(血液をサラサラにする薬)を服用している患者さんは、経食道心エコー検査実施時の出血リスクを考慮し、事前の服薬調整が必要となります。
| 薬剤分類 | 通常検査時の対応 | 特殊検査時の対応 | 休薬期間 |
|---|---|---|---|
| 降圧薬 | 継続服用 | 要相談 | 0-24時間 |
| 抗凝固薬 | 継続可 | 要休薬 | 48-72時間 |
| 糖尿病薬 | 要相談 | 要調整 | 12-24時間 |
| 利尿薬 | 検査後服用 | 要相談 | 12-24時間 |
医療安全の観点から、服用中の全ての薬剤について、以下の情報提供が求められます。
- 薬剤名と1日の服用回数
- 服用開始時期と最終服用時刻
- 過去の副作用やアレルギー歴
- サプリメントの使用状況
心臓超音波検査は非侵襲的で安全性の高い検査ですが、より精度の高い検査結果を得るために、これらの事前準備と注意事項の遵守が求められます。

心臓超音波検査(心エコー)のメリット・デメリット
心臓超音波検査は、放射線被曝のない安全な検査方法として広く普及しています。リアルタイムで心臓の状態を観察できる利点があり、診断から治療効果の判定まで幅広く活用されています。
一方で、体格や体位による検査精度の制限があり、熟練した検査者の技術が必要となります。
非侵襲的で安全な検査方法
心臓超音波検査は、体表から超音波(周波数2-4MHz)を照射して心臓の状態を観察する非侵襲的な検査法として確立されています。
X線やCTスキャンと異なり放射線被曝がないため、妊婦や小児、高齢者を含むすべての年齢層において安全性の高い検査として認知されています。
| 検査方法 | 放射線被曝量(mSv) | 造影剤使用 | 検査時間(分) |
|---|---|---|---|
| 心エコー | 0 | 原則不要 | 15-30 |
| 胸部X線 | 0.1 | 不要 | 5-10 |
| 心臓CT | 5-15 | 必要 | 15-20 |
| 心臓MRI | 0 | 場合により必要 | 30-60 |
通常の経胸壁心エコー検査における重篤な合併症の発生率は0.001%未満であり、医療における画像診断の中でも特に安全性の高い検査として位置づけられています。
- 超音波の周波数帯域は人体に無害な2-4MHzを使用
- 検査時の被曝線量はゼロで、造影剤も不要
- 所要時間は標準的な検査で15-30分程度
- 検査による重篤な合併症の発生率は0.001%未満
リアルタイムな心臓機能評価
心臓の動きをリアルタイムで観察できる特徴を活かし、1秒間に30フレーム以上の高速な画像取得により、心臓の微細な動きまで捉えることが実現しています。
心臓の収縮力や弁膜の動き、血流速度などを秒単位で記録し、即時的な評価を実施できます。
| 評価パラメータ | 正常値範囲 | 測定精度 | 臨床的意義 |
|---|---|---|---|
| 左室駆出率 | 55-70% | ±5% | 心機能の指標 |
| 弁口面積 | 2.0-4.0cm² | ±0.2cm² | 弁膜症の重症度 |
| E/e’比 | 8未満 | ±1.0 | 拡張能の指標 |
| 心室中隔厚 | 6-11mm | ±1mm | 肥大の程度 |
これらの指標を用いることで、以下のような詳細な心機能評価が可能となります。
- 心筋収縮力の定量的評価(駆出率55-70%が正常範囲)
- 弁膜症の重症度判定(僧帽弁口面積4.0-6.0cm²が正常)
- 拡張機能障害の早期発見(E/e’比8未満が正常)
- 壁運動異常の局在診断(16分割評価法による定量化)
繰り返し検査が可能
放射線被曝の懸念がないため、症状や病態に応じて適切な間隔で検査を実施できます。
心不全患者の85%以上が定期的な心エコー検査によるフォローアップを受けており、治療効果の判定や経過観察に不可欠なツールとなっています。
| 疾患分類 | 推奨検査間隔 | フォローアップ期間 | 年間検査回数 |
|---|---|---|---|
| 重症心不全 | 1-2ヶ月 | 継続的 | 6-12回 |
| 中等度弁膜症 | 6ヶ月 | 5年以上 | 2回 |
| 軽度弁膜症 | 12ヶ月 | 生涯 | 1回 |
| 術後観察 | 3ヶ月 | 2年以上 | 4回 |
検査精度の限界
心臓超音波検査では、体格指数(BMI)が30を超える肥満患者や、重度の肺気腫患者において、超音波の減衰により画質が著しく低下します。
特に、BMIが35を超える超肥満患者では、良好な画像が得られる確率が40%未満まで低下するとされています。
- BMI30以上では画質低下が顕著(良好画像取得率60%未満)
- 肺気腫患者での画質低下(良好画像取得率70%未満)
- 胸郭変形患者での描出困難(適切な断面が得られない症例が30%)
- 左心耳血栓の検出感度は経胸壁からでは50%未満
心臓超音波検査は、非侵襲性と即時性を兼ね備えた有用な診断ツールですが、検査の特性と限界を理解した上で、適切な使用が求められます。
以上