感染症の一種である溶連菌感染症とは、A群β溶血性連鎖球菌(Group A Streptococcus)による急性の細菌感染症です。
この疾患は主に上気道、特に咽頭や扁桃に影響を及ぼして高熱や咽頭痛などの特徴的な症状を引き起こします。
溶連菌感染症は幅広い年齢層で発症しますが、特に5歳から15歳の小児や若年層に多く見られる傾向です。
飛沫感染や直接接触によって伝播するため学校や保育施設などでの集団感染が問題となることがあります。
本疾患は適切な診断と対応が重要であり、合併症の予防や感染拡大の防止の観点からも注目されています。
早期発見と迅速な対策が患者さんの回復と周囲への感染防止に繋がります。
溶連菌感染症に関する正しい知識を持つことは個人および公衆衛生の観点から大変意義深いものと言えるでしょう。
溶連菌感染症の主症状:多様な臨床像と注意すべきサイン
溶連菌感染症はA群β溶血性連鎖球菌による感染症で様々な症状を引き起こします。
本稿では溶連菌感染症の主要な症状について詳しく説明します。
咽頭痛や発熱などの一般的な症状から特徴的な発疹や合併症まで各症状の特徴や発現メカニズムを解説します。
さらに患者さんの年齢層による違いなどを解説してこの感染症の多様性と複雑さについて理解を深めていきます。
咽頭痛:最も一般的な症状
溶連菌感染症の最も顕著な症状は激しい咽頭痛です。
この痛みは通常で感染後24〜48時間以内に突然始まり、しばしば嚥下時に増強します。
多くの患者さんが「のどに刃物が刺さったような」痛みを訴えます。
咽頭痛の程度は個人差がありますが多くの場合3〜7日間続きます。
ただし重症例では10日以上続くこともあります。
咽頭痛の激しさは感染した菌の量や患者さんの年齢、免疫状態などによって異なります。
| 咽頭痛の特徴 | 詳細 |
|---|---|
| 発症時期 | 感染後24〜48時間以内 |
| 持続期間 | 3〜7日(重症例では10日以上) |
| 性質 | 激しい痛み、嚥下時に増強 |
咽頭痛が強い場合は食事や水分摂取が困難になることがあります。このため特に小児では脱水に注意が必要です。
発熱:全身症状としての発現
発熱は溶連菌感染症に伴う全身症状の一つです。
多くの患者さんで38〜39℃程度の熱が出ますが、40℃を超える高熱を呈する場合もあります。
発熱の持続期間は通常3〜5日程度ですが個人差があります。
発熱は体の防御反応の一つですが、高熱が続く場合や小児・高齢者の場合は特に注意が必要です。
また発熱に伴って倦怠感や頭痛などの症状が現れることもあります。
2018年に発表された大規模研究によると溶連菌感染症患者の約90%が発熱を経験し、そのうち約30%が39℃以上の高熱を呈したことが報告されています。
このことから発熱は溶連菌感染症の重要な症状の一つであることがわかります。
扁桃の腫大と白苔:特徴的な局所所見
溶連菌感染症では扁桃の腫大と白苔の付着が特徴的な所見として観察されます。
扁桃は赤く腫れ上がり、しばしば表面に白色または黄白色の膿栓(白苔)が付着します。
これらの所見は溶連菌感染症の診断において重要な手がかりとなります。
ただし他のウイルス性咽頭炎でも類似の所見が見られることがあるため注意が必要です。
扁桃の変化
- 発赤
- 腫大
- 白苔の付着
- 膿栓の形成
これらの症状は通常咽頭痛や発熱と同時期に現れます。
症状の程度は個人差が大きく、軽度の変化から著明な腫大まで様々です。
リンパ節腫脹:局所免疫反応の表れ
溶連菌感染症では頸部リンパ節の腫脹がしばしば観察されますが、これは局所の免疫反応によるものです。
主に顎下リンパ節や頸部リンパ節が腫れて触診で圧痛を伴うことがあります。
リンパ節腫脹は通常、感染後1〜2日で現れて1〜2週間程度持続します。
腫脹の程度は感染の重症度や個人の免疫反応によって異なります。
| リンパ節腫脹の特徴 | 詳細 |
|---|---|
| 主な部位 | 顎下、頸部 |
| 発現時期 | 感染後1〜2日 |
| 持続期間 | 1〜2週間 |
リンパ節腫脹が著しい場合や長期間持続する場合は医療機関での評価が必要となることがあります。
発疹:猩紅熱型の特徴的症状
溶連菌感染症の一部の患者さんでは特徴的な発疹が現れることがあります。
これは主に「猩紅熱」と呼ばれる病型で見られる症状です。
発疹は通常感染後1〜2日で出現して全身に広がります。
猩紅熱の発疹は次のような特徴を持ちます。
- 細かい赤い点状の発疹
- 触ると砂粒を触っているような感覚(サンドペーパー様)
- 圧迫すると一時的に消退する(蒼白化)
- 主に体幹部や四肢の付け根に出現
発疹は通常3〜5日程度で消退しますが、その後に手掌や足底の皮膚が剥離することがあります。
| 発疹の特徴 | 詳細 |
|---|---|
| 性状 | 細かい赤い点状 |
| 触感 | サンドペーパー様 |
| 主な部位 | 体幹部、四肢付け根 |
| 持続期間 | 3〜5日 |
発疹の有無や程度は溶連菌の産生する毒素や個人の免疫反応によって異なります。
その他の随伴症状
溶連菌感染症では上記の主要症状以外にも様々な随伴症状が現れることがあります。
これらの症状は溶連菌感染に対する体の反応や主要症状の二次的な影響によって引き起こされます。
以下は頻度の高い随伴症状です。
- 頭痛
- 腹痛
- 嘔気・嘔吐
- 全身倦怠感
- 食欲不振
これらの症状は通常主要症状の改善とともに軽快していきますが、持続する場合は医療機関での診察を受けることが大切です。
以上、溶連菌感染症の主要な症状について詳しく解説しました。
この感染症は特に小児に多く見られますが、成人でも発症することがあります。
症状の早期認識と適切な対応が重要です。

溶連菌感染症の原因とメカニズム:微小な敵が引き起こす大きな影響
溶連菌感染症はA群β溶血性連鎖球菌によって引き起こされる感染症です。
本稿ではこの感染症の原因となる細菌の特徴や感染経路、体内での増殖メカニズムについて詳しく説明します。
また、感染リスクを高める要因や細菌の環境中での生存能力についても触れ、なぜこの感染症が広く蔓延しているのかを理解する一助となる情報を提供します。
A群β溶血性連鎖球菌の特徴
溶連菌感染症の原因菌であるA群β溶血性連鎖球菌はグラム陽性の球菌で、連鎖状に配列する特徴を持ちます。
この細菌は様々な毒素や酵素を産生してこれらが感染症の症状や合併症の原因となります。
A群溶血性連鎖球菌には多くの血清型が存在し、主にM蛋白の違いによって分類されます。
M蛋白は細菌の表面に存在して宿主の免疫系からの防御や組織への付着に重要な役割を果たします。
| 特徴 | 詳細 |
|---|---|
| 形態 | グラム陽性球菌、連鎖状 |
| 主要抗原 | M蛋白 |
| 溶血性 | β溶血 |
A群溶血性連鎖球菌の病原性はこれらの特徴的な構造や産生物質に起因します。
特にM蛋白の多様性が繰り返し感染が起こる一因となっています。
感染経路と伝播メカニズム
溶連菌感染症の主な感染経路は飛沫感染と接触感染です。
感染者の咳やくしゃみに含まれる細菌が直接または間接的に他の人の口や鼻の粘膜に付着することで感染が成立します。
以下はその具体的な感染経路です。
- 感染者との直接接触
- 感染者の飛沫を吸い込むこと
- 汚染された物体(ドアノブ、おもちゃなど)を介した間接接触
溶連菌の感染力は比較的強く、特に密接な接触がある環境で容易に伝播します。
また、感染者の中には無症状保菌者も存在してこれらの人々が知らず知らずのうちに感染を広げてしまう可能性があります。
| 感染経路 | 特徴 |
|---|---|
| 飛沫感染 | 咳、くしゃみによる伝播 |
| 接触感染 | 直接接触、間接接触 |
| 無症状保菌者 | 気づかずに感染を広げる |
これらの感染経路の特性から学校や保育施設、家庭内など密接な接触が多い環境で感染が広がりやすいと言えます。
細菌の体内増殖メカニズム
A群溶血性連鎖球菌が口や鼻の粘膜に付着すると次のような過程で感染と増殖が進行します。
- 粘膜への付着 M蛋白などの表面蛋白が宿主細胞に結合
- 局所での増殖 適切な環境下で細菌が分裂・増殖
- 毒素・酵素の産生 様々な病原因子を放出
- 組織侵入 一部の菌が粘膜を突破し、深部組織へ侵入
- 免疫反応の惹起 宿主の免疫系が活性化
この過程で局所の炎症反応や全身性の免疫応答が引き起こされて特徴的な症状が現れます。
A群溶血性連鎖球菌の主な病原因子
- ストレプトリジンO(溶血毒素)
- ストレプトキナーゼ(血栓溶解酵素)
- ヒアルロニダーゼ(組織浸透促進因子)
- 発熱性外毒素(猩紅熱の原因)
これらの病原因子が複合的に作用することで多様な臨床像を呈することになります。
感染リスクを高める要因
溶連菌感染症のリスクは年齢や環境要因によって異なります。
特に以下のような要因が感染リスクを高める可能性があります。
- 年齢 5〜15歳の小児
- 季節 冬季から春先
- 集団生活 学校、保育施設、寮など
- 家族内感染 感染者との密接な接触
- 免疫状態 ストレスや疲労による免疫力低下
これらの要因が重なることで感染リスクが相乗的に高まる可能性があります。
例えば冬季に学校に通う小学生は特に高いリスクに晒されていると言えるのです。
| リスク要因 | 影響度 |
|---|---|
| 年齢(5〜15歳) | 高 |
| 季節(冬〜春) | 中 |
| 集団生活 | 高 |
| 家族内感染 | 中〜高 |
| 免疫状態 | 中 |
これらのリスク要因を理解して適切な予防措置を講じることが感染拡大の防止に大切です。
細菌の環境中での生存能力
A群溶血性連鎖球菌は環境中での生存能力が比較的高いことが知られています。これが感染拡大の一因となっています。
細菌の生存期間は温度や湿度、表面の種類などによって異なりますが、一般的に以下のような特徴があります。
- 乾燥表面 数時間〜数日
- 湿潤環境 数日〜数週間
- 低温環境 さらに長期間
このような環境抵抗性によって一度汚染された環境から長期間にわたって感染が続く可能性があります。
特にドアノブやおもちゃなど頻繁に手で触れる物体が汚染された場合には感染リスクが高まります。
以上、溶連菌感染症の原因となる細菌の特徴や感染メカニズムについて詳しく解説しました。
この細菌の特性と感染経路の多様性が世界中での感染拡大の主な要因となっています。
感染予防には適切な衛生管理と正しい知識が大切です。

溶連菌感染症の診察と診断:正確な判断のための多角的アプローチ
溶連菌感染症の診察と診断は患者さんの症状や経過、疫学的情報、そして各種検査結果を総合的に評価して行われます。
本稿では医療機関での診察の流れや使用される主な診断方法について詳しく説明します。
診断プロセスの各段階を解説して正確な診断に至るまでの過程を明らかにします。
初診時の問診:重要な情報収集
溶連菌感染症の診断において問診は非常に重要な役割を果たします。
医師は患者さんやご家族から次のような情報を丁寧に聴取します。
- 症状の発症時期と経過
- 周囲での同様の症状を呈する人の有無
- 最近の接触歴(学校、職場など)
- 過去の溶連菌感染症の既往
- 基礎疾患の有無
これらの情報は溶連菌感染症の可能性を評価する上で大切です。
特に急性発症の咽頭痛や発熱、集団発生の有無などは診断の手がかりとなります。
| 問診項目 | 重要性 |
|---|---|
| 症状の詳細 | 高 |
| 発症時期 | 高 |
| 周囲の状況 | 中 |
| 接触歴 | 中 |
| 既往歴 | 高 |
問診で得られた情報はその後の身体診察や検査の方向性を決定する上で不可欠です。
医師はこれらの情報を基に溶連菌感染症の可能性を評価して他の疾患との鑑別を行います。
身体診察:局所所見と全身状態の評価
問診に続いて行われる身体診察では患者さんの局所所見と全身状態を詳細に評価します。
溶連菌感染症の診断において特に注目される点は以下の通りです。
| 診察項目 | 評価ポイント |
|---|---|
| 咽頭・扁桃の観察 | 発赤、腫脹、白苔の有無 |
| 頸部リンパ節の触診 | 腫脹、圧痛の確認 |
| 皮膚の観察 | 発疹の有無(猩紅熱の場合) |
| 全身状態 | 発熱、倦怠感、活気の程度 |
身体診察では特に咽頭・扁桃の所見が重要です。
典型的な溶連菌感染症では咽頭の発赤や扁桃の腫脹、白苔の付着が見られます。
医師は上記の身体所見を総合的に判断して溶連菌感染症の可能性や重症度を評価します。
また、他の感染性疾患との鑑別も同時に行います。
迅速抗原検査:迅速な診断のための重要なツール
溶連菌感染症の診断において迅速抗原検査は非常に有用なツールです。
この検査は咽頭ぬぐい液中の溶連菌抗原を検出するもので約10〜15分で結果が得られます。
迅速抗原検査の特徴は次の通りです。
- 短時間で結果が得られる
- 特異度が高い(偽陽性が少ない)
- 操作が簡便
- 外来でも実施可能
ただし、感度は培養検査に比べてやや劣るため陰性結果の解釈には注意が必要です。
臨床症状が強く疑われる場合は培養検査を追加することもあります。
| 検査法 | 所要時間 | 感度 | 特異度 |
|---|---|---|---|
| 迅速抗原検査 | 10〜15分 | 中 | 高 |
| 培養検査 | 24〜48時間 | 高 | 高 |
迅速抗原検査の結果は臨床症状や身体所見と併せて総合的に判断されます。
培養検査:確定診断のゴールドスタンダード
培養検査は溶連菌感染症の確定診断において最も信頼性の高い方法です。
咽頭ぬぐい液を専用の培地で培養してA群β溶血性連鎖球菌の有無を確認します。
培養検査の特徴
- 高い感度と特異度
- 抗菌薬感受性試験が可能
- 結果判定に24〜48時間を要する
- 専門の設備が必要
培養検査は迅速抗原検査が陰性でも臨床的に溶連菌感染症が疑われる場合や抗菌薬の選択に迷う場合などに特に有用です。
血液検査:全身状態の評価と鑑別診断
血液検査は溶連菌感染症の直接的な診断には用いられませんが、全身状態の評価や他の疾患との鑑別に役立ちます。
主に確認される項目は以下の通りです。
- 白血球数 細菌感染症では増加することが多い
- CRP 炎症の程度を反映
- ASO(抗ストレプトリジンO抗体) 過去の感染の有無を示す
- 肝機能・腎機能 合併症の有無を確認
これらの検査結果は診断の補助や治療方針の決定に活用されます。
| 検査項目 | 意義 |
|---|---|
| 白血球数 | 感染の有無 |
| CRP | 炎症の程度 |
| ASO | 過去の感染 |
| 肝機能・腎機能 | 合併症の確認 |
鑑別診断:他の疾患との区別
溶連菌感染症の診断において他の感染性疾患や非感染性の疾患との鑑別は重要です。
主な鑑別疾患には次のようなものがあります。
- ウイルス性咽頭炎(アデノウイルス、EBウイルスなど)
- 細菌性咽頭炎(他の細菌によるもの)
- 感染性単核球症
- 急性喉頭蓋炎
- 扁桃周囲膿瘍
鑑別診断では症状の特徴や経過、患者さんの年齢、流行状況などを総合的に考慮します。
必要に応じて他の病原体の検査も行われることがあります。
以上、溶連菌感染症の診察と診断について詳しく解説しました。
正確な診断のためには問診から始まり、身体診察、各種検査、そして鑑別診断まで多角的なアプローチが必要です。

画像所見:診断と経過観察の鍵となる視覚的情報
溶連菌感染症の画像所見は診断の補助や病態の把握に重要な役割を果たします。
本稿では咽頭内視鏡検査、超音波検査、CT検査などの画像診断で見られる特徴的な所見について詳しく説明します。
各検査方法の特徴や得られる情報の意義、そして画像所見の経時的変化についても触れて溶連菌感染症の診断と経過観察における画像診断の重要性を明らかにします。
咽頭内視鏡検査:局所所見の詳細な観察
咽頭内視鏡検査は溶連菌感染症の診断において最も直接的で有用な画像検査法です。
この検査では咽頭や扁桃の状態を直接観察して次のような特徴的な所見が確認されます。
- 扁桃の発赤と腫大 感染による炎症反応の結果として見られる
- 白苔の付着 扁桃表面に白色または黄白色の膿栓が付着する
- 咽頭後壁の発赤 びまん性の発赤が観察される
これらの所見は溶連菌感染症に特徴的ですが、他のウイルス性咽頭炎でも類似の所見が見られることがあるため注意が必要です。
| 内視鏡所見 | 特徴 |
|---|---|
| 扁桃 | 発赤、腫大 |
| 白苔 | 白色〜黄白色の付着物 |
| 咽頭後壁 | びまん性発赤 |
咽頭内視鏡検査は非侵襲的で繰り返し実施可能なため経過観察にも適しています。
ただし小児患者では協力が得られにくいことがあります。
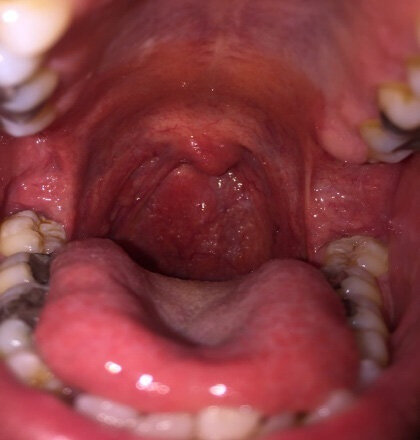
所見:「咽頭後壁・扁桃に著明な発赤を認める。」
超音波検査:頸部リンパ節の評価
超音波検査は溶連菌感染症に伴う頸部リンパ節の腫大を評価するのに有用です。
この検査では以下のような所見が観察されます。
- リンパ節の腫大 通常複数のリンパ節が腫大
- 内部エコー 炎症を反映して低エコーを呈することが多い
- 血流増加 ドプラ検査で血流シグナルの増加
超音波検査は放射線被曝がなく繰り返し実施できる利点があるため特に小児患者の評価に適しています。
超音波検査の利点
- 非侵襲的
- 放射線被曝なし
- リアルタイムでの観察が可能
- 繰り返し実施可能
超音波検査はリンパ節炎の程度や経過観察に役立ちますが、溶連菌感染症に特異的な所見ではないため他の臨床情報と併せて総合的に判断することが必要です。
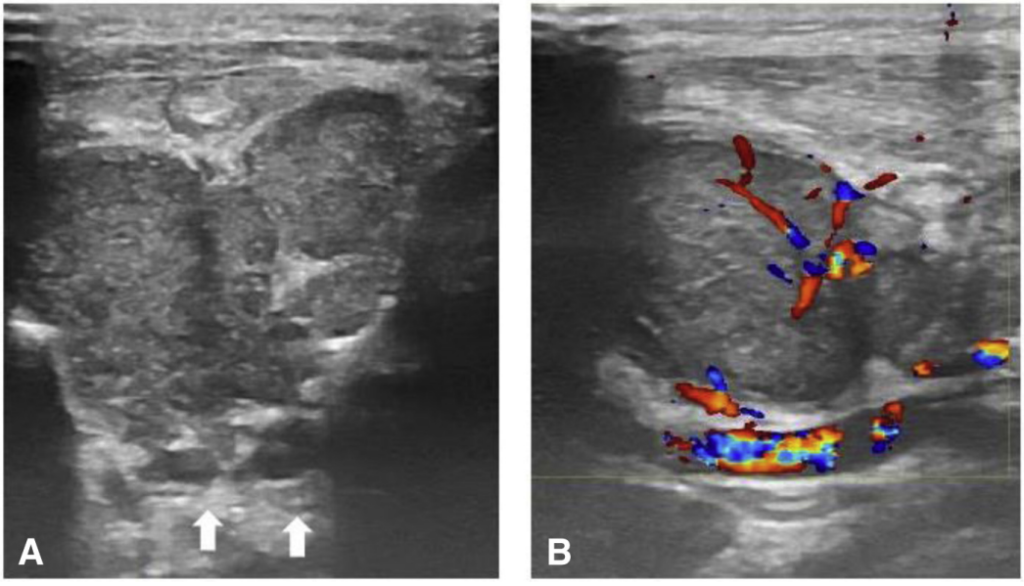
所見:「連鎖球菌性咽頭炎に伴う頸部リンパ節炎。(A) 連鎖球菌性咽頭炎による反応性リンパ節で、皮質のエコー輝度増加およびエコー性門部の欠如が認められる。頸部リンパ節の周囲にはエコー輝度の高い脂肪(矢印)が見られる。(B) ドプラー画像では、リンパ節内の中心血流が確認される。」
CT検査:深部感染の評価
CT検査は溶連菌感染症の一般的な診断には用いられませんが、合併症が疑われる場合や重症例の評価に有用です。
特に以下のような状況で実施されることがあります。
- 扁桃周囲膿瘍の疑い
- 深頸部感染の評価
- 全身性の合併症の検索
以下はCT検査で観察される所見です。
| CT所見 | 意義 |
|---|---|
| 扁桃腫大 | 炎症の程度を反映 |
| 周囲の脂肪織濃度上昇 | 炎症の波及を示唆 |
| 膿瘍形成 | 液体貯留像として観察 |
CT検査は高い空間分解能を持ち深部の病変評価に優れていますが、放射線被曝を伴うため特に小児患者では慎重に適応を判断する必要があります。
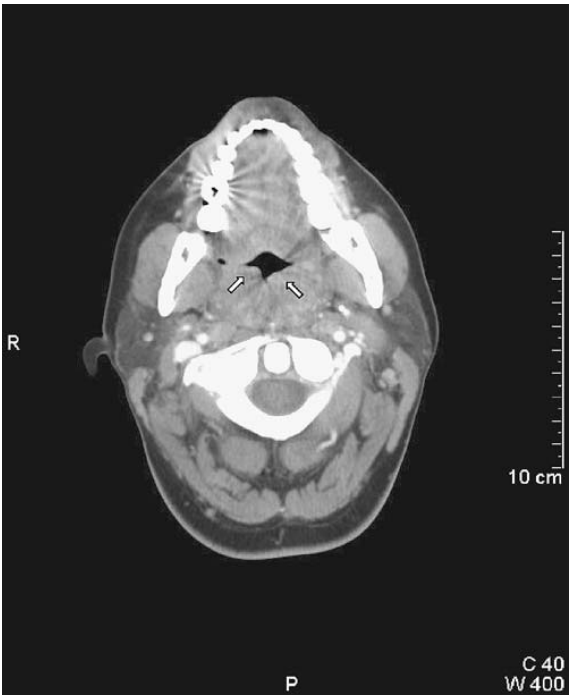
所見:「頸部CTスキャン: 矢印(↑)は、接触するほど腫大した口蓋扁桃を示しており、扁桃周囲膿瘍の兆候は認められない。」
MRI検査:軟部組織の詳細評価
MRI検査は放射線被曝がなく、軟部組織のコントラスト分解能に優れているという特徴があります。
溶連菌感染症の診断においてMRI検査が第一選択となることは稀ですが、次のような場合に有用性が高いとされています。
- 深頸部感染の範囲評価
- 軟部組織の炎症や浮腫の詳細な評価
- 血管周囲の炎症波及の確認
MRI検査ではT2強調画像で炎症や浮腫による信号変化が明瞭に観察されます。
また、造影MRI検査を行うことで炎症の程度をより詳細に評価することができます。
| MRI所見 | 臨床的意義 |
|---|---|
| T2高信号 | 炎症・浮腫を反映 |
| 造影効果 | 活動性炎症の指標 |
| 拡散制限 | 膿瘍形成を示唆 |
MRI検査は高い組織コントラストと多様な撮像法により、溶連菌感染症の合併症を多角的に評価できる利点があります。
反対に検査時間が長いことや小児患者では鎮静が必要となる場合があることなどの制約もあります。
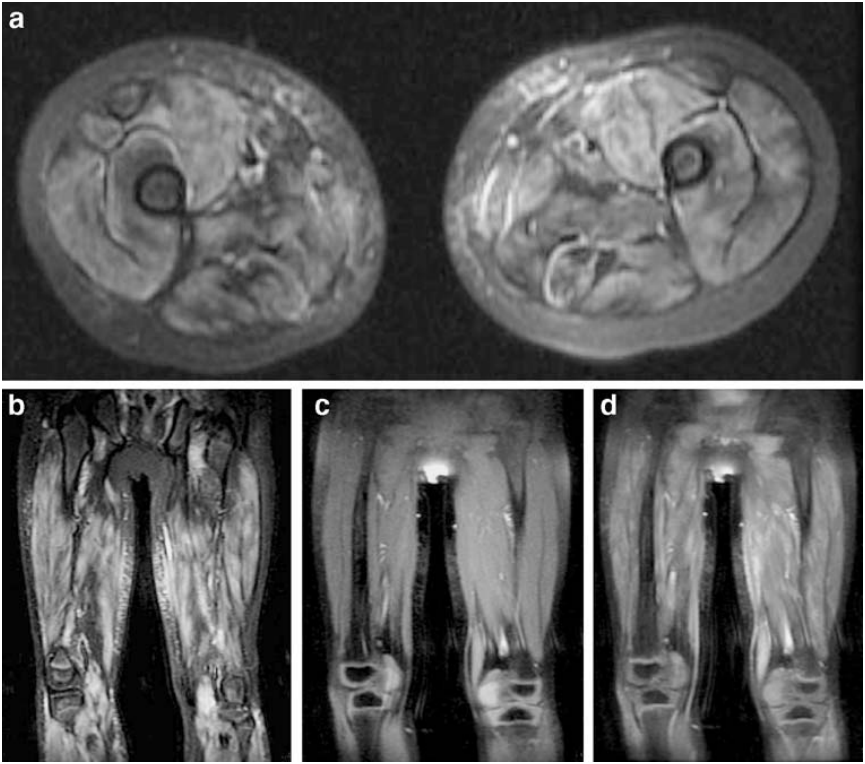
所見:「溶連菌咽頭炎を契機として横紋筋融解症を生じたの患者の下肢MRI。a) 軸位T2強調画像(脂肪抑制、TR 5,467 ms、TE 71 ms、スライス厚5 mm)。両側の筋肉に広範な浮腫を認める。皮下組織および骨構造には異常は認められない。b) 冠状面STIR画像(TR 6,200 ms、TE 51 ms、スライス厚4 mm)。骨盤、太腿、ふくらはぎの筋肉を含む全ての筋肉群に広範な両側性筋浮腫を認める。c) 冠状面T1強調画像(脂肪抑制、TR 400 ms、TE 10 ms、スライス厚4 mm)。筋肉は対称的に見える。皮下脂肪および骨構造は正常に見える。d) ガドリニウム造影後のT1強調画像(脂肪抑制、TR 400 ms、TE 10 ms、スライス厚4 mm)。両側の筋肉に広範な造影増強を認めるが、増強される集積は認められない。皮下組織および骨構造にも異常はない。」
画像所見の経時的変化
溶連菌感染症の画像所見は病態の進行や回復に伴って変化します。
典型的な経過では次のような変化が観察されます。
- 急性期 扁桃の腫大や発赤が顕著でリンパ節腫大も明瞭
- 回復期 扁桃の腫大や発赤が徐々に改善しリンパ節腫大も縮小していく
- 治癒期 ほぼ正常な所見に戻る
これらの経時的変化を追跡することで治療効果の判定や予後の推定に役立てることができます。
ただし、画像所見の改善は臨床症状の改善よりも遅れることがあるため総合的な評価が必要です。
以上、溶連菌感染症の画像所見について詳しく解説しました。
各種画像診断法の特徴と得られる情報を理解することでより適切な診断と経過観察が可能となります。
画像所見は臨床症状や検査結果と併せて総合的に解釈することが大切です。

溶連菌感染症の治療法と回復までの道のり:抗菌薬治療の重要性
溶連菌感染症の治療は主に抗菌薬療法が中心となります。
本稿では使用される抗菌薬の種類や投与方法、治療期間、そして症状緩和のための対症療法について詳しく説明します。
また、治癒までの一般的な経過や重症度に応じた治療方針の違いについても触れて患者さんやご家族が理解しやすい治療の全体像を提示します。
抗菌薬治療:溶連菌感染症治療の要
溶連菌感染症の治療において最も重要なのが抗菌薬治療です。
A群溶血性連鎖球菌に対して効果的な抗菌薬を使用することで症状の改善や合併症の予防を図ります。
主に使用される抗菌薬は次の通りです。
- ペニシリン系抗菌薬(アモキシシリンなど)
- セフェム系抗菌薬(セファレキシンなど)
- マクロライド系抗菌薬(アジスロマイシンなど)
これらの抗菌薬は患者さんの年齢や症状の程度、アレルギー歴などを考慮して選択されます。
| 抗菌薬 | 特徴 |
|---|---|
| ペニシリン系 | 第一選択薬、効果が高い |
| セフェム系 | ペニシリンアレルギーの場合に使用 |
| マクロライド系 | 耐性菌に注意が必要 |
抗菌薬治療は通常10日間程度継続されます。
この期間を守ることが再発や合併症の予防に大切です。
投与方法と治療期間
抗菌薬の投与方法は主に経口投与が選択されます。
軽症から中等症の場合は外来での治療が可能ですが、重症例や合併症がある場合は入院して点滴による抗菌薬投与が行われることがあります。
治療期間については2019年に発表された大規模研究によると、10日間の抗菌薬投与が最も効果的であることが報告されています。
この研究では10日間の治療を受けた患者群が5日間や7日間の治療群と比較して再発率が有意に低かったことが示されました。
抗菌薬治療の基本
- 10日間の継続投与
- 処方された用法・用量の厳守
- 症状が改善しても中断しない
- 副作用の観察
これらの点を守ることで治療効果を最大限に引き出して合併症のリスクを低減することができます。
対症療法:症状緩和のアプローチ
抗菌薬治療と並行して患者さんの苦痛を軽減するための対症療法も行われます。
以下は主な対症療法です。
- 解熱鎮痛薬 発熱や咽頭痛の緩和
- うがい薬 咽頭の不快感の軽減
- 含嗽剤 口腔内の清潔維持
これらの対症療法は患者さんの状態や症状の程度に応じて選択されます。
ただし、特に小児患者では薬物の使用に慎重を期す必要があります。
| 症状 | 対症療法 |
|---|---|
| 発熱 | 解熱鎮痛薬 |
| 咽頭痛 | うがい薬、含嗽剤 |
| 口腔内不快感 | 含嗽剤 |
対症療法はあくまでも症状緩和のための補助的な治療法であり、抗菌薬治療と並行して行われます。
医師の指示に従って適切な用法・用量を守ることが重要です。
治癒までの期間と経過
溶連菌感染症の治癒までの期間は患者さんの年齢や全身状態、治療開始のタイミングなどによって異なりますが、一般的には以下のような経過をたどります。
- 急性期(1〜3日) 症状が最も激しい時期
- 回復期(3〜5日) 抗菌薬の効果が現れ症状が徐々に改善する時期
- 治癒期(7〜10日) ほぼ通常の生活に戻れる時期
適切な抗菌薬治療が行われた場合では多くの患者さんは治療開始後24〜48時間で症状の改善が見られ始めます。
ただし完全な回復までには1〜2週間程度かかることがあります。
| 時期 | 主な特徴 |
|---|---|
| 急性期 | 症状が最も激しい |
| 回復期 | 症状が徐々に改善 |
| 治癒期 | ほぼ通常生活に戻れる |
治癒の判断は臨床症状の消失や全身状態の改善などを総合的に評価して行われます。
ただし、抗菌薬治療が終了してもしばらくの間は再発や二次感染に注意が必要です。
重症度に応じた治療方針
溶連菌感染症の治療方針は患者さんの重症度によって異なります。
軽症例では外来での対応が可能ですが、中等症から重症例では入院治療が必要となることがあります。
軽症例では経口抗菌薬と対症療法を中心とした在宅治療が行われます。
中等症から重症例では点滴による抗菌薬投与や厳密な全身管理が必要となるため入院での治療が選択されます。
特に合併症が疑われる場合や基礎疾患を持つ患者さんでは慎重な経過観察が重要です。
以上、溶連菌感染症の治療法と回復までの経過について詳しく解説しました。
適切な抗菌薬治療と対症療法によって多くの患者さんが1〜2週間程度で回復に向かいます。
ただし個々の状況に応じた対応が必要であり医療機関の指示に従うことが大切です。

治療の副作用とリスク
溶連菌感染症の治療は主に抗菌薬療法が中心ですが、その過程で様々な副作用やリスクが生じる可能性があります。
本稿では抗菌薬治療や対症療法に伴う潜在的な副作用やデメリットについて詳しく説明します。
患者さんやご家族が治療のリスクを理解して医療従事者と適切なコミュニケーションを取るための情報を提供します。
抗菌薬治療に伴う副作用
溶連菌感染症の治療で最も一般的に使用される抗菌薬はペニシリン系やセフェム系、マクロライド系などです。
これらの抗菌薬にはそれぞれ次のような潜在的な副作用があります。
- 消化器症状 下痢、腹痛、嘔気などが生じる可能性
- アレルギー反応 軽度の発疹から重篤なアナフィラキシーまで様々な反応が起こりうる
- 菌交代症 腸内細菌叢のバランスが崩れカンジダ症などの二次感染を引き起こす可能性
これらの副作用の発生頻度や程度は使用する抗菌薬の種類や投与量、患者さんの体質によって異なります。
| 抗菌薬 | 主な副作用 |
|---|---|
| ペニシリン系 | アレルギー反応、下痢 |
| セフェム系 | 下痢、発疹 |
| マクロライド系 | 消化器症状、肝機能障害 |
抗菌薬治療を受ける際はこれらの副作用の可能性について医師や薬剤師に相談して異常を感じた場合は速やかに報告することが大切です。
耐性菌出現のリスク
抗菌薬の不適切な使用は耐性菌の出現につながる可能性があります。
耐性菌とは抗菌薬が効きにくくなった細菌のことで次のような状況で出現するリスクが高まります。
- 抗菌薬の不必要な使用
- 処方された期間よりも短い期間での服用中止
- 不適切な用量での服用
耐性菌の出現は個人の治療を困難にするだけでなく社会全体の公衆衛生上の問題にもなります。
耐性菌出現のリスク因子
- 抗菌薬の過剰使用
- 不完全な服用期間
- 不適切な用量
- 広域抗菌薬の安易な使用
これらのリスクを避けるため医師の指示に従って処方された抗菌薬を適切に服用することが重要です。
対症療法に伴うリスク
溶連菌感染症の治療では抗菌薬と並行して対症療法も行われます。
対症療法に使用される薬剤にもいくつかの副作用やリスクがあります。
- 解熱鎮痛薬 胃腸障害、肝機能障害、まれに重篤なアレルギー反応
- うがい薬 アレルギー反応や口腔内の刺激が生じる可能性
- 含嗽剤 誤飲による窒息のリスク(特に小児や高齢者)
これらの薬剤は適切に使用すれば安全性が高いですが、過剰使用や不適切な使用は避けるべきです。
| 対症療法 | 主なリスク |
|---|---|
| 解熱鎮痛薬 | 胃腸障害、肝機能障害 |
| うがい薬 | アレルギー反応、口腔刺激 |
| 含嗽剤 | 誤飲、窒息 |
対症療法を行う際は医師や薬剤師の指示に従い適切な用法・用量を守ることが重要です。
治療の遅延や中断のリスク
溶連菌感染症の治療において適切なタイミングでの介入と治療の継続が重要です。
治療の遅延や中断には次のようなリスクがあります。
- 症状の遷延 適切な治療が行われないと症状が長引く可能性がある
- 合併症の発症 リウマチ熱や急性糸球体腎炎などの非化膿性合併症のリスクが高まる
- 感染の拡大 適切な治療が行われないと周囲への感染拡大のリスクが続く
これらのリスクを避けるため医師の指示に従い処方された抗菌薬を最後まで服用することが大切です。
症状が改善してきても医師の判断なく治療を中断しないよう注意が必要です。
入院治療に伴うリスク
重症例では入院治療が必要となる場合がありますが、入院自体にもいくつかのリスクがあります。
- 院内感染 他の患者さんや医療従事者から別の感染症に罹患するリスク
- ストレスや不安 特に小児患者では慣れない環境による心理的ストレス
- 静脈内投与に伴うリスク 点滴による抗菌薬投与ではカテーテル関連感染や血管炎のリスク
これらのリスクを最小限に抑えるため、医療機関では様々な対策を講じています。例えば、感染対策の徹底、心理的サポートの提供、適切なカテーテル管理などが行われます。
| 入院リスク | 対策 |
|---|---|
| 院内感染 | 手指衛生、個室管理 |
| 心理的ストレス | 心理サポート、家族との面会 |
| 静脈内投与リスク | 適切なカテーテル管理 |
入院中はこれらのリスクについて医療スタッフと相談して必要に応じて対策を講じることが大切です。
以上、溶連菌感染症の治療に伴う副作用やリスクについて詳しく解説しました。
これらの情報を理解した上で医療従事者と密接に連携して個々の状況に応じた最適な治療を受けることが大切です。

溶連菌感染症の治療費:経済的負担を理解する
溶連菌感染症の治療費は症状の重症度や治療期間によって変動します。
本稿では処方薬の薬価、1週間の治療費、1か月の治療費について解説します。
公的医療保険や高額療養費制度以外の観点から患者さんが負担する可能性のある費用を明らかにします。
処方薬の薬価
溶連菌感染症の治療に使用される抗菌薬の価格は種類によって異なります。
ペニシリン系やセフェム系抗菌薬の多くは比較的安価ですが、一部の薬剤は高額になることがあります。
| 抗菌薬種類 | 平均薬価(1日分) |
|---|---|
| ペニシリン系(例:アモキシシリン) | 40.4〜61.2円 |
| セフェム系(例:セファクロル) | 164.1〜210.6円 |
これらの薬価は参考値であり、実際の費用は医療機関や薬局によって変動する場合があります。
1週間の治療費
溶連菌感染症の治療期間は通常7〜10日程度です。
この間の治療費には以下のような項目が含まれます。
- 外来診察料
- 処方薬代
- 検査費用(抗原検査、採血、CTなど)
外来診療の場合で1週間の治療費は概ね6,000〜20,000円程度になると予想されます。
ただし重症例で入院が必要な際は費用が大幅に増加します。
1か月の治療費
多くの場合で溶連菌感染症の治療は2週間以内で終了します。
しかし合併症が生じたり回復に時間がかかったりする際は1か月以上の治療が必要になることがあります。
長期化した場合の治療費は外来通院を続ける場合で30,000〜70,000円程度になる可能性があります。
入院治療が必要な場合はさらに高額になり、1ヶ月入院の際は下記の様になります。
| DPC名: | 扁桃周囲膿瘍、急性扁桃炎、急性咽頭喉頭炎 手術なし | ||||
| 日数: | 28 | ||||
| 医療機関別係数: | 0.0948 | (例:神戸大学医学部附属病院) | |||
| 入院費: | ¥597,350 | +出来高計算分 | |||
経済的負担を軽減するためには早期受診と適切な治療が重要です。
また、民間の医療保険の活用や高額医療費制度を検討するのも一つの選択肢です。
なお、上記の価格は2024年12月時点のものであり、最新の価格については随時ご確認ください。
以上