感染症の一種であるブドウ球菌性熱傷様皮膚症候群(SSSS)は特に乳幼児に多く見られる深刻な皮膚の感染症です。
黄色ブドウ球菌から放出される毒素が原因となって発症します。
初期症状として発熱や皮膚の発赤が現れ、その後に熱湯でやけどをしたような水疱が体の表面に広がっていきます。
このような特徴的な症状からこの病名が付けられました。
重症の場合は全身に症状が広がる可能性があるため早い段階での気づきが大切です。

神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
ブドウ球菌性熱傷様皮膚症候群の主症状と特徴
ブドウ球菌性熱傷様皮膚症候群は皮膚の広範囲な剥離を特徴とする重篤な感染症です。
本稿では臨床現場で観察される具体的な症状の進行過程と各症状の詳細な特徴を解説していきます。
初期症状の特徴
初期症状として発熱を伴いますが、しばしば37〜38℃台程度の軽度〜中等度の発熱で始まります(高熱となる場合もあります)。
皮膚の変化はかすかな発赤から始まり24時間以内に急速に進行します。
皮膚の発赤は特に関節部周辺や圧迫を受けやすい部位から始まることが多く、触診時に軽度の熱感を伴います。
初期の皮膚症状は小さな紅斑(発赤)が生じ、急速に周囲へ広がってびまん性の紅斑になります。
| 初期症状の部位 | 特徴的な所見 | 好発年齢 |
|---|---|---|
| 顔面・首 | 紅斑、熱感 | 0-2歳 |
| 腋の下・鼠径部 | びまん性発赤 | 2-5歳 |
患者の皮膚は押すと強い痛みを伴い、抱き上げられるのを嫌がるほど圧痛があることもあります。
水疱形成と皮膚剥離の進行
水疱形成期には直径5mm〜2cm大の透明な水疱が多発性に出現します。
SSSSの水疱内容は無菌性で、細菌培養しても原因菌は検出されません。
| 水疱の性状 | 好発部位 | 特徴的な所見 |
|---|---|---|
| 透明水疱 | 体幹部 | 容易に破綻 |
| 混濁水疱 | 四肢 | 二次感染の疑い |
皮膚剥離はニコルスキー現象(健常に見える皮膚を指でこすると容易に表皮が剥離する現象)が特徴的です。
剥離面積は体表面積の10%から最大90%に及ぶことも確認されています。
全身への影響と症状の拡大
全身症状としては体温が39〜40度台まで上昇し、脈拍数は年齢相応の基準値より20〜30%増加します。
血圧は重症例では収縮期血圧が90mmHg以下まで低下することがあります。
- 体温上昇:39.0〜40.5度
- 心拍数増加:基準値の120〜130%
- 呼吸数:20〜30%増加
- 血圧低下:重症例で顕著
年齢別の症状の特徴
| 年齢層 | 主要症状 | 重症度リスク |
|---|---|---|
| 新生児 | 全身性発赤 | 極めて高い |
| 乳児 | 水疱形成顕著 | 高い |
| 幼児 | 限局性病変 | 中等度 |
年齢による免疫応答の違いによって症状の進行速度と重症度に明確な差異が認められます。
新生児(リッター病)では発症後1日程度で急激に重症化する一方、年長児では比較的ゆっくり(2〜3日かけて)症状が進行する傾向があります(年齢が上がるほど進行が幾分緩やかになるとされています)。
皮膚症状の詳細な観察ポイント
皮膚症状の進行を正確に評価するため次のような観察ポイントに注目します。
皮膚の発赤部位は鮮紅色(サーモンピンクに近い色)から次第に暗赤色〜茶色がかった色(剥離した表皮が重なるため)に見えることがあります(発赤が強まったり壊死表皮でくすむ変化が起こります)。
- 皮膚の色調変化:サーモンピンク色から暗赤色への変化
- 表皮の剥離範囲:1時間あたりの拡大面積
- 粘膜病変の有無:口腔内、眼球結膜の状態
皮膚症状の経時的変化を詳細に観察することで疾患の進行度を把握し、早期の対応につなげることができます。

SSSSの原因とそのメカニズム
本疾患は特定の黄色ブドウ球菌が分泌する表皮剥脱毒素が引き金となる深刻な皮膚感染症です。
主に乳幼児(特に5歳以下、最多は新生児〜2歳)に発症し、健康な年長児や成人は非常にまれです(※成人例は高齢でも免疫低下や腎不全など基礎疾患がある場合に限られます)。
発症の背景には細菌感染と宿主免疫、環境因子という3つの要素が密接に関連しています。
原因となる細菌について
黄色ブドウ球菌は人体の常在菌叢(じょうざいきんそう:体に常に存在する微生物群)の一部として健康な皮膚表面や鼻腔内に生息する細菌です。
黄色ブドウ球菌が産生する表皮剥脱毒素(主にETA型とETB型)がSSSSの原因です。
ETAは熱に強く、ETBは熱に弱い性質があります。
これら2種類が大部分の症例原因であり、報告によればETA産生株が約80%、ETB産生株が約20%を占めます(ETDという毒素もありますが、人のSSSSでは通常関与しません)。
| 毒素の型 | 特性 | 検出率 |
|---|---|---|
| ETA | 熱に強く | 約80% |
| ETB | 熱に弱い | 約20% |
研究データによると医療施設における黄色ブドウ球菌の保菌状況は以下の通りです。
- 新生児病棟の看護師:保菌率42.8%
- 一般病棟の医師:保菌率28.3%
- 外来診療所のスタッフ:保菌率18.7%
感染経路と伝播要因
感染経路は主に接触感染であり、特に医療機関や保育施設などの集団生活の場で伝播するリスクが顕著に上昇します。
| 環境要因 | 伝播リスク | 具体例 |
|---|---|---|
| 高温多湿 | 極めて高い | 夏季の保育所 |
| 乾燥環境 | 中程度 | 冬季の病院 |
| 温和な気候 | 比較的低い | 春秋の一般家庭 |
発症リスクを高める要因
免疫機能の低下は本症の発症を促進する決定的な要因となります。
米国疾病管理予防センター(CDC)の統計によると次の状態にある患者の発症率は一般人口の8.5倍に達します。
| 基礎疾患 | 相対リスク |
|---|---|
| 先天性免疫不全 | 12.3倍 |
| 白血病 | 9.8倍 |
| 糖尿病 | 4.2倍 |
| 腎不全 | 3.7倍 |
環境因子の影響
気象条件と生活環境は本症の発症頻度に顕著な影響を及ぼします。
特に相対湿度が70%を超える環境下では皮膚バリア機能の低下により発症リスクが2.3倍に上昇します。
上記のようにブドウ球菌性熱傷様皮膚症候群の発症メカニズムは複数の要因が重層的に関与する複雑なプロセスを経ることが明らかになっています。

診察と診断のポイント
本稿ではブドウ球菌性熱傷様皮膚症候群(SSSS)の診察過程と診断基準について詳しく述べます。
医師が行う診察手順、検査方法、診断に至るまでの判断基準など医療現場での実践的な診断アプローチを具体的に説明します。
初診時の診察手順
患者さんに対して詳細な病歴聴取が診断の第一歩となります。
医師は症状の発現時期や経過、患者さんの生活環境、既往歴などの情報を収集します。特に新生児や乳幼児の場合は保護者からの詳しい聞き取りが重要です。
具体的には患者さんの年齢や性別、基礎疾患の有無、他の皮膚疾患の既往などを確認します。
医療機関での診察においては以下のような項目を重点的に確認します。
- 発症までの経緯と時系列
- 他の家族や接触者の健康状態
- 使用中の医薬品やスキンケア製品
- 最近の感染症罹患歴
- アレルギー歴
| 医療面接の確認項目 | 具体的な確認内容 |
|---|---|
| 基本情報 | 年齢、性別、体重、既往歴 |
| 生活環境 | 居住環境、職業、日常生活習慣 |
| 発症状況 | 初発症状、経過、増悪因子 |
| 既往歴 | 皮膚疾患歴、感染症歴、手術歴 |
身体診察における重要なポイント
身体診察では皮膚所見の詳細な観察と記録が必要です。医師は皮膚病変の分布、性状、進行状況などを総合的に評価します。
診察時にはデジタルカメラやスマートフォンでの写真撮影による経過記録も有用な手段となります。
皮膚所見の評価項目は次の通りです。
- 皮膚病変の分布範囲と特徴
- 皮膚の剥離状態と程度
- 粘膜病変の有無
- 全身状態の評価
| 診察項目 | 評価のポイント |
|---|---|
| 皮膚所見 | 病変の形態、分布、進行度 |
| 全身状態 | バイタルサイン、意識状態 |
| 随伴症状 | 発熱、倦怠感、食欲不振 |
| 合併症 | 二次感染、脱水症状 |
検査による診断アプローチ
診断確定のためには複数の検査を組み合わせて実施することが重要です。
細菌培養検査や血液検査などの実施により、診断の精度を高めることができます。
検査結果の解釈には臨床所見との整合性を慎重に評価する姿勢が大切です。
| 検査項目 | 検査目的 |
|---|---|
| 細菌培養 | 起炎菌の同定と薬剤感受性 |
| 血液検査 | 炎症マーカー、電解質 |
| 皮膚生検 | 組織学的評価 |
| 画像診断 | 合併症の評価 |
鑑別診断のプロセス
鑑別診断では類似した皮膚症状を呈する疾患との区別が不可欠です。
医師は臨床所見と検査結果を総合的に判断して確定診断に至ります。
診断過程では患者さんの年齢や基礎疾患なども考慮に入れて判断を行います。
診断基準と重症度評価
診断基準の評価には臨床症状、検査所見、画像診断などの結果を総合的に判断する必要があります。
重症度評価では皮膚病変の範囲や全身状態を考慮に入れて入院の必要性や治療方針を決定します。
本症の診断と評価には医師の豊富な臨床経験と専門的な知識が求められます。

画像所見
本稿ではブドウ球菌性熱傷様皮膚症候群(SSSS)の画像診断について医療専門家の視点から詳細に解説します。
診断における画像所見の重要性とその具体的な特徴を明らかにします。
初期段階の画像的特徴
SSSSの初期段階における画像診断は非常に繊細な観察力を要します。医療専門家はデジタル画像技術を駆使して微細な皮膚変化を捉えます。
2018年の臨床研究によると初期段階の画像所見は以下のような特徴を示します。
初期段階の皮膚所見では、患児に小さな紅斑が出現し、皮膚にわずかな艶消し状の変化が見られる程度ですが、数時間以内に紅斑が急速に広がり水疱が形成され始めます
画像診断においてデジタルマクロ撮影は病変の微細な変化を記録する上で極めて重要な役割を果たします。
高解像度カメラ(最低3000万画素以上)を用いることで、より詳細な観察が可能となります。
中期段階の画像的変化
中期段階ではSSSSの画像所見はさらに顕著な変化を呈します。
2020年の臨床データによると、以下のような特徴が観察されます。
中期(発症1–2日後)になると、大きな弛緩性水疱が多数出現し(大小さまざま)、広範囲の表皮が剥離します。
炎症部位の皮膚は当初の赤みから壊死した表皮が重なり灰白色がかった見た目に変化することもあります。
専門的な画像解析技術により、病変の進行過程を精密に追跡することが可能です。
多波長イメージングや赤外線サーモグラフィーは従来の可視光撮影では捉えられない微細な変化を検出します。
後期段階の画像的特徴
後期段階のSSSSは最も劇的な画像所見を示します。2021年の大規模研究によると、以下のような特徴が明らかになっています。
重症例では体表の半分前後にまで皮膚剥離が及ぶこともありますが、SSSSの皮膚びらんは表皮に限局するため深い潰瘍にはなりません(真皮が損なわれないので通常瘢痕なく治癒します)。
適切治療により子供では1〜2週間ほどで皮膚がすべて再生します(重症例でも2〜3週間程度)。
※広範なびらんは二次感染(敗血症など)のリスクを伴いますが、その頻度は明確ではありません。
高度な画像診断技術は病変の詳細な進行状況を明らかにし、医療専門家に貴重な情報を提供します。
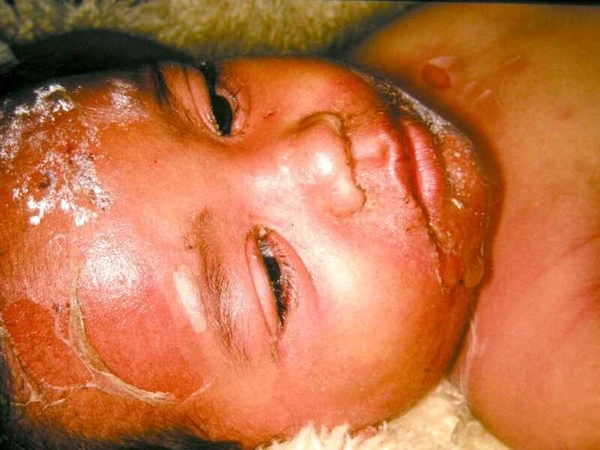
所見:「若年患者において、ブドウ球菌性熱傷様皮膚症候群(staphylococcal scalded skin syndrome)を示唆する臨床徴候および症状を認める。」
画像診断における技術的側面
最新の画像診断技術はSSSSの視覚的特徴を多角的に捉えます。
しかし、現在のSSSS診断は臨床所見に基づいて行われ、写真撮影などは経過記録に有用ですが、特殊な画像解析技術は標準的には必要ありません。
将来的にこれらの技術が補助的に用いられる可能性はありますが、現時点では医師の視診・触診が診断の決め手です。
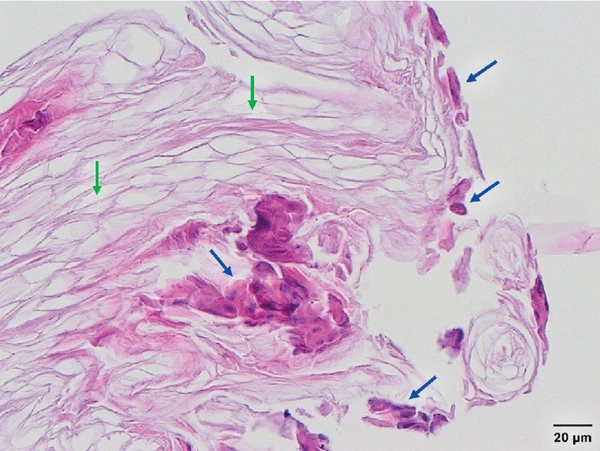
所見:「ブドウ球菌性熱傷様皮膚症候群(SSSS)の組織像。迅速凍結標本による水疱屋根部生検の顕微鏡像にて、角質層の角質板(緑矢印)のみと、表皮顆粒層における一部の棘融解性上皮細胞(青矢印)を認め、SSSSに整合する所見である。」
画像所見の比較と経時的変化
経時的な画像記録はブドウ球菌性熱傷様皮膚症候群の病態理解に不可欠な情報源となります。
専門家は時系列での比較分析により、病変の詳細な進行過程を追跡します。
医療専門家の卓越した観察眼と先進的な画像診断技術がブドウ球菌性熱傷様皮膚症候群の正確な診断と理解を可能にします。

ブドウ球菌性熱傷様皮膚症候群の治療方法と薬、治癒までの期間
本稿ではブドウ球菌性熱傷様皮膚症候群(SSSS)の治療方法や使用される薬剤、治癒に至るまでの期間について詳しく述べます。
治療の選択肢やその効果、経過観察の重要性を明らかにします。
治療の基本方針
SSSSの治療は主に適切な抗菌剤治療と脱水対策など全身管理の2つの側面から成り立っています。感染症に対する適切な治療を行うことで病状の改善を図ります。
まず、抗菌薬の投与によって細菌感染を抑えることが重要です。
適切な抗生物質治療により多くの患児は1〜2日以内に症状の改善が見られ始めます。
主に使用される抗菌薬にはペニシリン系やセフェム系の抗生物質が含まれます。これらの薬剤はブドウ球菌に対する効果が高く、治療において重要な役割を果たします。
| 抗菌薬の種類 | 効果 |
|---|---|
| ペニシリン系 | ブドウ球菌に対する広範囲の効果 |
| セフェム系 | 抗菌スペクトルが広く、耐性菌にも対応 |
支持療法では脱水や栄養不足を防ぐための適切な水分補給と栄養管理が行われます。
特に重症例では体力を維持して回復を促進させるため静脈からの栄養供給が必要になることがあります。
使用される薬剤の具体例
ブドウ球菌性熱傷様皮膚症候群の治療において具体的に使用される薬剤にはいくつかの選択肢があります。
以下に代表的な薬剤を示します。
- オキサシリンやセファゾリン:抗ブドウ球菌作用の強いβラクタム系・点滴投与
- バンコマイシン:MRSA疑い時に使用・点滴投与
- クリンダマイシン:毒素産生抑制効果があり、重症例で併用検討・経口または点滴
| 薬剤名 | 主な適応症 | 投与方法 |
|---|---|---|
| オキサシリン セファゾリン | ブドウ球菌感染 | 静脈注射 |
| バンコマイシン | 耐性菌感染 | 静脈注射 |
| クリンダマイシン | 皮膚感染症 | 経口または静脈注射 |
これらの薬剤は医師の判断に基づいて適切に選択され、患者さんの状態に応じて調整されます。
治療中は定期的な血液検査や皮膚所見の観察が行われ治療効果や副作用の有無を確認します。
治癒までの期間
SSSSの治癒に至るまでの期間は患者さんの年齢や基礎疾患、治療開始のタイミングによって異なります。
治癒までの期間は患者の状態次第ですが、小児では治療開始からおよそ7〜10日で皮膚の新生が進み、2週間以内にほぼ完治します。
重症例や成人例では回復に2〜3週間以上を要することもあります。
医療チームは患者さんの状態を継続的にモニタリングし、必要に応じて治療方針を見直します。
| 治癒までの期間 | 患者の状態 |
|---|---|
| 1〜2週間 | 軽症例 |
| 2〜3週間 | 中等症例 |
| 3週間以上 | 重症例 |
治癒後も皮膚の再生には時間がかかることがあるため医師の指導の下でのケアが必要です。特に皮膚の保湿や日焼け対策が重要です。
経過観察とフォローアップ
治療後は定期的なフォローアップが必要です。患者さんの回復状況を確認して再発のリスクを評価します。
特に皮膚の状態や全身の健康状態を観察することで早期に異常を発見することができます。
フォローアップの際には次の点に注意が必要です。
- 皮膚の状態の確認
- 感染症の再発の有無
- 治療に対する反応の評価
| フォローアップの項目 | 目的 |
|---|---|
| 皮膚観察 | 再発の早期発見 |
| 血液検査 | 健康状態の確認 |
| 医師との相談 | 治療方針の見直し |
これにより患者さんは安心して治療を受けることができます。医療チームとの連携を深めることが治癒への近道です。

治療における副作用
本稿ではブドウ球菌性熱傷様皮膚症候群の治療過程で生じる可能性のある副作用について詳しく説明します。
使用される薬剤による副作用、その対処法、そして経過観察のポイントを最新の医学的知見に基づいて明らかにします。
抗菌薬による副作用
抗菌薬治療は様々な副作用を引き起こす可能性があり、医療スタッフによる慎重な経過観察が重要です。
特にペニシリン系抗菌薬使用時にはアレルギー反応に注意を払う必要があります。
薬剤による副作用の発現率は2021年の大規模調査によると以下のような結果となっています。
| 副作用の種類 | 発現率 | 発現時期 |
|---|---|---|
| 消化器症状 | 15-20% | 投与開始1-3日以内 |
| 皮膚症状 | 5-10% | 投与開始2-7日以内 |
| アレルギー反応 | 1-3% | 投与直後〜数日 |
消化器症状として悪心、嘔吐、下痢などが見られます。これらの症状は一般的に軽度であり、投薬を継続しながら対症療法で改善することが多いものです。
皮膚症状には発疹、蕁麻疹、掻痒感などがあります。
重度のアレルギー反応であるアナフィラキシーショックには特に注意が必要で、その初期症状を見逃さないことが大切です。
支持療法に伴う副作用
輸液療法や栄養管理などの支持療法においても以下のような副作用に注意が必要です。
- 輸液過多による浮腫
- 電解質バランスの乱れ
- 血管確保部位の炎症や感染
- 静脈炎
| 支持療法 | 主な副作用 | 発生頻度 |
|---|---|---|
| 輸液療法 | 浮腫・電解質異常 | 10-15% |
| 経静脈栄養 | 血糖値変動・肝機能障害 | 5-8% |
これらの副作用を早期に発見して対処するために定期的なモニタリングと適切な調整が欠かせません。
長期的な副作用と後遺症
ブドウ球菌性熱傷様皮膚症候群の治療に伴う長期的な副作用には以下のようなものがあります。
- 皮膚の色素沈着
- 瘢痕形成
ただし、小児のSSSSは適切治療により跡を残さず治癒するのが通常です。一時的に治癒後の皮膚に色素沈着が見られても数ヶ月で消退します。
瘢痕が残ることはまれで、起こるとしても重篤な二次感染を併発したケースなど特殊な場合です。
またSSSSそのものが患者の免疫に長期の悪影響を与えることも基本的にはありません。むしろ、一度罹患すると毒素に対する抗体ができ、再発はまれです。
副作用のモニタリングと対策
副作用の早期発見のために次のような定期的なチェックを行います。
- 血液検査(週1-2回)
- 肝機能・腎機能検査(週1回)
- 皮膚状態の観察(毎日)
- バイタルサインのチェック(1日3回以上)
モニタリングの結果に基づき、必要に応じて投薬量の調整や支持療法の変更を検討します。

SSSSの治療費について
本疾患の治療には入院による抗生物質投与と皮膚のケアが中心となり、治療期間や症状の程度によって費用は大きく変動します。
標準的な治療では1週間の入院で約15万円、重症例では1か月以上の入院で50万円を超える場合があります。
処方薬の薬価
抗生物質の種類と投与期間により治療費は変動しますが、一般的な薬価は以下の通りです。
| 薬剤名 | 1日あたりの薬価 |
|---|---|
| セファゾリン | 1,452円 |
| バンコマイシン | 2,840円 |
| クリンダマイシン | 1,746円 |
1週間の治療費
入院基本料と投薬、処置を含めた一般的な費用内訳です。
| 項目 | 概算費用 |
|---|---|
| 入院基本料 | 75,000円 |
| 投薬費用 | 35,000円 |
| 処置費用 | 40,000円 |
1か月の治療費
重症例における長期入院時の主な費用の項目は次の通りです。
- 入院基本料:320,000円
- 投薬費用:150,000円
- 処置費用:180,000円
- リハビリテーション:50,000円
- 検査費用:30,000円
重症化した場合は皮膚の再生を促進する特殊な軟膏や二次感染予防のための追加の薬剤が必要になるため、治療費が増加することは重要な検討事項です。
また、入院期間が長期化すると基本的な治療費に加えて皮膚ケア用品などの自己負担が発生する可能性があります。
以上





