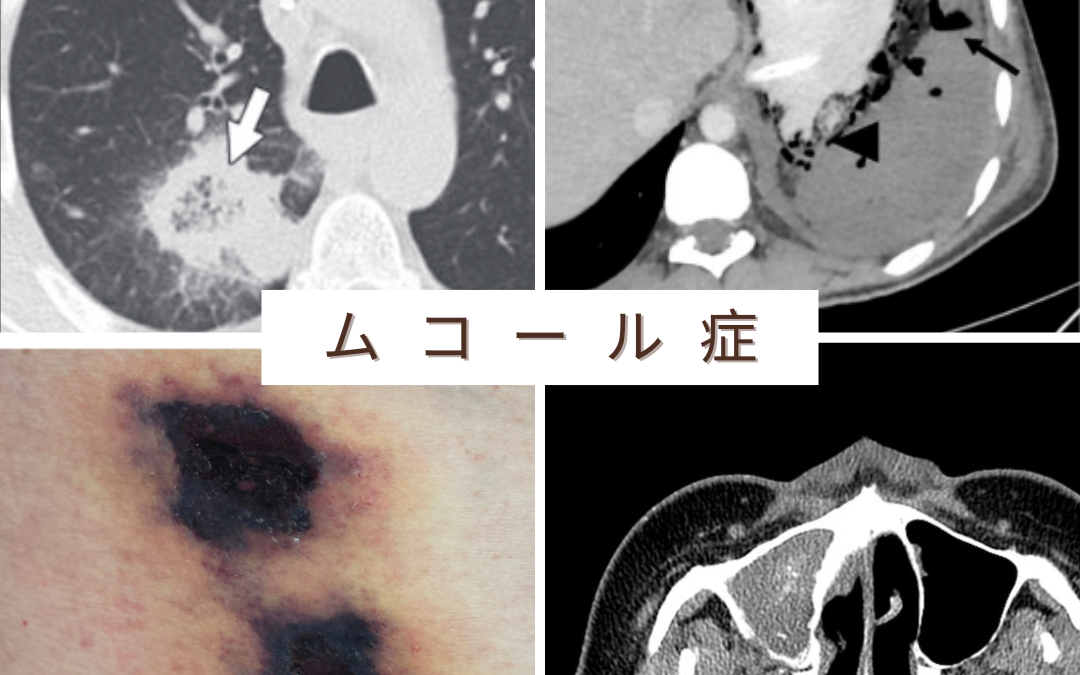
感染症の一種であるムーコル症 / ムコール症(接合菌症)とはカビの一種である接合菌が体内に侵入することで引き起こされる深在性真菌感染症です。
この疾患は非常にまれではありますが免疫機能が低下している方や糖尿病患者の方々に発症するリスクが高いとされています。
ムーコル症は主に呼吸器系や副鼻腔・脳・皮膚などに影響を及ぼし、時として重篤な症状を引き起こす危険性も秘めています。
早期発見と適切な診断が重要となるため疑わしい症状がある場合は速やかに医療機関を受診することが大切です。
ムーコル症の主要な病型
ムーコル症(接合菌症)は様々な臓器や組織に影響を及ぼし複数の病型が存在します。
各病型によって特徴的な症状や進行の仕方が異なるため正確な診断と迅速な対応が求められます。
本稿ではムーコル症の主要な病型について詳しく解説します。
鼻脳型ムコール症
鼻脳型はムーコル症の中でも発症頻度が最も高く生命に関わる深刻な病型です。
この型では接合菌が鼻腔や副鼻腔から侵入して周囲の組織に急速に広がっていきます。
感染が進行すると眼窩や頭蓋底を経由して脳へと及ぶ可能性があり早期発見が極めて重要です。
| 主な侵入経路 | 影響を受ける部位 |
| 鼻腔 | 副鼻腔 |
| 副鼻腔 | 眼窩 |
| 眼窩 | 頭蓋底 |
| 頭蓋底 | 脳 |
鼻脳型ムコール症では初期段階で適切な診断を受けることが患者さんの予後に大きく影響します。
肺型ムコール症
肺型ムコール症は接合菌が呼吸器系に感染することで発症する病型です。
この型では主に肺胞や気管支に菌糸が侵入して肺組織に炎症や壊死を引き起こすことがあります。
免疫機能が低下している方や長期間の抗生物質使用歴がある方において発症リスクが高まる傾向です。
肺型ムコール症の特徴として以下が挙げられます。
- 進行が速い
- 致死率が高い
- 診断が難しい
肺型ムコール症はその進行の速さと重篤度から迅速かつ正確な診断が求められる病型です。
皮膚型ムコール症
皮膚型ムコール症は接合菌が皮膚や皮下組織に感染することで発症する病型です。
この型は外傷や火傷などによって皮膚のバリア機能が損なわれた際に環境中に存在する接合菌が直接侵入することで引き起こされることがあります。
| 感染経路 | 感染リスク要因 |
| 外傷 | 皮膚の損傷 |
| 火傷 | 免疫機能の低下 |
| 手術部位 | 糖尿病 |
| 点滴刺入部位 | ステロイド長期使用 |
皮膚型ムコール症では感染部位の早期発見と適切な処置が重要です。
感染初期には局所的な症状を呈することが多いですが、進行すると深部組織にまで及ぶ場合があります。
消化管型ムコール症
消化管型ムコール症は接合菌が消化器系に感染することで発症する比較的まれな病型です。
この型では主に胃・小腸・大腸などの消化管粘膜に菌糸が侵入して粘膜の炎症や潰瘍、さらには穿孔を引き起こすことがあります。
消化管型ムコール症の特徴は以下の通りです。
- 診断が困難
- 症状が非特異的
- 進行が急速
消化管型ムコール症はその非特異的な症状ゆえに他の消化器疾患との鑑別が難しいことがあります。
| 影響を受ける部位 | 主な症状 |
| 胃 | 腹痛 |
| 小腸 | 吐き気・嘔吐 |
| 大腸 | 下痢 |
| 肝臓 | 黄疸 |
消化管型ムコール症では早期診断が難しい一方で迅速な対応が必要とされるため高度な医療技術と経験豊富な医療スタッフによる診療が不可欠です。

ムーコル症の主症状
接合菌症の症状は感染部位によって大きく異なり非特異的なものも多いです。
その診断には難しい部分もありますが早期発見・早期診断が患者さんの予後を大きく左右するでしょう。
免疫機能が低下している方や糖尿病患者さんなどリスクの高い方々は症状が現れた際には躊躇せずに医療機関を受診されることをお勧めいたします。
本稿では ムーコル症の主要な病型ごとの主症状について詳しく解説します。
鼻脳型ムコール症の主症状
鼻脳型ムコール症は最も一般的な病型のひとつであり、その主症状は非常に多岐にわたります。
初期段階では鼻閉・鼻汁・顔面痛など一見して風邪に似た症状が現れることがあります。
しかしながら病状が進行するにつれてより深刻な症状が出現する可能性があるのです。
| 主症状 | 詳細 |
| 顔面痛 | 片側性が多い |
| 鼻閉 | 進行性・持続性 |
| 眼症状 | 眼瞼浮腫・視力低下 |
| 頭痛 | 持続性・激しい痛み |
上記のような症状に加えて黒色の鼻腔内壊死組織や口蓋の潰瘍形成が見られることもあります。
進行すると顔面の腫脹・麻痺・意識障害などさらに重篤な症状が現れることがあります。
2019年に発表された研究によると鼻脳型ムコール症患者さんの約70%が顔面痛を初期症状として訴えたとの報告があります。
肺型ムコール症の主症状
肺型ムコール症は呼吸器系に影響を及ぼす深刻な病型です。
その主症状には次のようなものがあります。
- 持続性の咳嗽
- 胸痛
- 呼吸困難
- 血痰
これらの症状は一見するとほかの呼吸器疾患と類似しているため早期の正確な診断が不可欠です。
| 症状 | 特徴 |
| 咳嗽 | 持続性・治療抵抗性 |
| 胸痛 | 片側性が多い |
| 呼吸困難 | 進行性 |
| 血痰 | 量は様々 |
肺型ムコール症では症状が急速に進行することがあり重症化すると呼吸不全や敗血症に至る危険性を持っているのです。
皮膚型ムコール症の主症状
皮膚型ムコール症は主に皮膚や皮下組織に感染が生じる病型です。
その主症状は 感染部位の状態によって異なりますが一般的には以下のような症状が見られます。
| 主症状 | 詳細 |
| 発赤 | 感染部位の周囲に広がる |
| 腫脹 | 急速に進行することがある |
| 壊死 | 中心部が黒色化することも |
| 疼痛 | 進行とともに増強 |
皮膚型ムコール症の特徴として感染部位を中心に急速に拡大する傾向です。
初期段階では軽度の発赤や腫脹のみであっても数日のうちに壊死性の病変へと進行することがあります。
また次のような症状が現れることもあります。
- 水疱形成
- 潰瘍化
- 皮膚の硬化
特に免疫機能が低下している方や糖尿病患者さんの方で上記の症状が見られた場合には直ちに医療機関を受診することをお勧めします。
消化管型ムコール症の主症状
消化管型ムコール症は比較的まれな病型ですがその症状は非常に深刻になる可能性があります。
この病型の主な症状は以下の通りです。
| 症状 | 特徴 |
| 腹痛 | 持続性・局在性 |
| 吐き気・嘔吐 | 頻回 |
| 下痢 | 血便を伴うことも |
| 発熱 | 高熱が持続 |
消化管型ムコール症の症状は他の消化器疾患と類似していることが多く、診断が困難な場合があります。
しかしながら症状が急速に進行したり通常の治療に反応しなかったりする際にはムーコル症を疑う必要があります。
また消化管穿孔や出血などの重篤な合併症を引き起こすこともあり注意が必要です。

原因とリスク要因
ムーコル症は接合菌という環境中に存在する真菌によって引き起こされますが、その発症には様々な要因が複雑に関与しています。
健康な人々にとっては通常問題とならないものの特定の条件下では深刻な感染を引き起こす可能性が生じます。
本稿ではムーコル症の原因やきっかけについて詳細に解説します。
接合菌の特性と感染経路
ムーコル症の原因となる接合菌は自然界に広く分布している真菌の一種です。
これらの菌は主に土壌や腐敗した有機物中に存在して空気中を浮遊する胞子の吸入や皮膚の傷口からの侵入によって人体に感染することがあります。
| 接合菌の主な生息場所 | 感染経路 |
| 土壌 | 吸入 |
| 腐敗有機物 | 皮膚侵入 |
| 空気中 | 経口摂取 |
| 建築物内 | 医療処置 |
健康な免疫系を持つ人々の場合これらの菌を日常的に吸入したり接触したりしても通常は問題ありません。
しかし免疫機能が低下している方や特定の基礎疾患を有する方においては接合菌の感染リスクが高まる傾向です。
免疫機能低下とムーコル症
ムーコル症発症の主要なリスク因子の一つは免疫機能の低下です。
免疫系が正常に機能していない場合では体内に侵入した接合菌を効果的に排除することが困難となり感染のリスクが高まります。
以下のような状況が免疫機能低下に関連するムーコル症のリスク要因です。
- 長期的なステロイド使用
- 臓器移植後の免疫抑制療法
- HIV/AIDS感染
- 血液悪性腫瘍
| 免疫低下要因 | 関連する状況 |
| 薬物療法 | ステロイド使用 |
| 疾患 | HIV/AIDS |
| 移植 | 免疫抑制剤使用 |
| 化学療法 | 悪性腫瘍治療 |
これらの状況下では体の防御機構が弱まっているため通常は無害な接合菌が増殖して深刻な感染を引き起こす可能性が高くなります。
糖尿病とムーコル症
糖尿病患者さんにおいてはムーコル症の発症リスクが特に高いことが知られています。
これは高血糖状態が接合菌の増殖を促進し、同時に免疫機能を低下させるためです。
| 糖尿病関連要因 | ムーコル症リスクへの影響 |
| 高血糖 | 菌の増殖促進 |
| 血管障害 | 組織の脆弱化 |
| 免疫機能低下 | 感染抵抗力の減弱 |
| ケトアシドーシス | 体内環境の酸性化 |
特に血糖コントロールが不良な場合や糖尿病性ケトアシドーシスの状態ではリスクがさらに上昇します。
また糖尿病に伴う血管障害も組織の脆弱化を招き、ムーコル症の発症や進行を助長する可能性があります。
外傷や医療処置とムーコル症
皮膚や粘膜のバリア機能が損なわれると接合菌が体内に侵入するリスクが高まります。
皮膚型ムーコル症のきっかけとなる傾向にあるのは次のような状況です。
| 外的要因 | 感染リスク |
| 火傷 | 高 |
| 外科手術後の創部 | 中~高 |
| 事故による外傷 | 中~高 |
| 注射部位の感染 | 低~中 |
これらの状況では皮膚や粘膜の防御機能が低下しているため環境中の接合菌が容易に体内に侵入して感染を引き起こす可能性があります。
特に免疫機能が低下している患者さんや糖尿病患者さんにおいては注意が必要です。
環境要因とムーコル症
接合菌は環境中に広く分布していますが特定の環境条件下ではその濃度が高まることがあります。
このような環境に曝露されることでムーコル症のリスクが上昇する可能性があります。
以下はムーコル症を引き起こす傾向にある環境要因です。
- 建築現場や解体現場での粉塵
- 洪水や津波後の湿潤環境
- 病院内の空調システムの汚染
| 環境要因 | リスク増加の理由 |
| 建設現場 | 胞子の飛散増加 |
| 災害後 | 湿度上昇・汚染 |
| 病院内 | 菌の集積・曝露 |
これらの環境では空気中の接合菌胞子の濃度が通常よりも高くなっている可能性があり特に免疫機能が低下している方々には感染リスクが高まる確率が上がります。

診察と診断プロセス
ムーコル症の診断は 綿密な問診と身体診察を基盤とし、検査などを組み合わせて総合的に行われます。
早期診断が患者さんの予後改善につながる可能性があるため疑わしい症状がある際には速やかに医療機関を受診されることをお勧めします。
本稿ではムーコル症の診察と診断について各病型ごとの特徴や利用される検査方法を詳しく解説します。
初期診察と問診
ムーコル症の診断プロセスは 詳細な問診と綿密な身体診察から始まります。
ここでは患者さんの症状・既往歴・免疫状態・最近の環境曝露などについて丁寧に聴取します。
| 問診項目 | 確認内容 |
| 症状経過 | 発症時期・進行速度 |
| 既往歴 | 糖尿病・免疫不全疾患 |
| 薬剤使用 | ステロイド・免疫抑制剤 |
| 環境要因 | 職業・居住環境 |
これらの情報は診断の方向性を決定する上で不可欠です。
身体診察では各病型に特徴的な所見を丁寧に観察します。
例えば鼻脳型では鼻腔内や口腔内の観察、肺型では呼吸音の聴診、皮膚型では皮膚病変の詳細な観察などが行われます。
病理組織学的検査
ムーコル症の確定診断には病理組織学的検査が大切です。
感染部位から採取した組織検体を顕微鏡で観察して特徴的な菌糸を確認します。
| 検査手法 | 特徴 |
| H&E染色 | 組織変化の評価 |
| PAS染色 | 真菌要素の可視化 |
| GMS染色 | 菌糸の明瞭な描出 |
ムーコル症の菌糸は幅広く、隔壁がなく 直角に分岐するという特徴的な形態を示します。
これらの所見は他の真菌感染症との鑑別に役立ちます。
また組織培養を行うことで原因菌の同定も試みられますが、ムーコル症の場合培養陽性率が低いというのが特徴です。

画像所見と特徴
ムーコル症(接合菌症)の画像診断は早期発見と正確な診断において極めて重要な役割を果たします。
各病型に特徴的な画像所見を理解することで適切な診断と対応が可能となります。
本稿ではムーコル症の主要な病型ごとの画像所見について詳細に解説します。
鼻脳型ムコール症の画像所見
鼻脳型ムコール症ではCT検査とMRI検査が主要な画像診断法として用いられます。
これらの検査により副鼻腔・眼窩・頭蓋内への感染進展を評価することが可能です。
| 検査方法 | 主な所見 |
| CT | 副鼻腔混濁・骨破壊 |
| MRI | 軟部組織浸潤・脳実質病変 |
CT検査では 以下のような特徴的な所見が観察されることがあります。
- 副鼻腔内の不均一な軟部組織陰影
- 骨壁の菲薄化や破壊
- 眼窩内への進展を示す脂肪織濃度上昇
MRI検査ではT2強調画像にて低信号を呈する領域が特徴的で、これは菌糸の塊(真菌球)を反映していると考えられています。
また造影MRI検査では病変部位の造影効果が乏しいことが多くこれは組織の虚血や壊死を示唆する所見です。
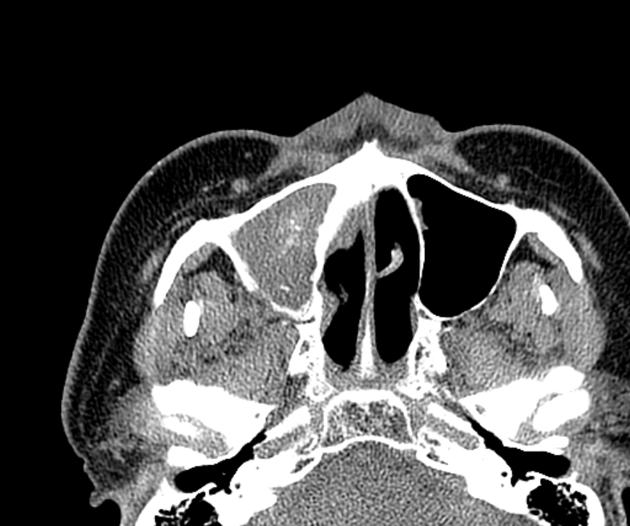
所見:「右上顎洞、前頭洞、篩骨洞に軟部組織濃度の充填物が見られ、右上顎洞には高吸収値の物質が確認される。右眼窩の内側および下壁の侵食、内側および下直筋の浸潤、ならびに右眼球の突出も認められる。」
肺型ムコール症の画像所見
肺型ムコール症の診断において胸部CT検査が中心的な役割を果たします。
高分解能CT(HRCT)を用いることで詳細な肺病変の評価が可能となります。
| CT所見 | 特徴 |
| 結節影 | 多発性・辺縁不整 |
| 空洞形成 | 厚い壁・内部不均一 |
| すりガラス影 | 結節周囲に出現 |
以下は肺型ムコール症の特徴的なCT所見です。
- 多発性の結節影または腫瘤影
- 逆ハロサイン(結節周囲のすりガラス影)
- 楔状の胸膜下浸潤影
これらの所見は必ずしもムーコル症に特異的ではありませんが臨床情報と併せて評価することで診断の一助となります。
また経時的な画像評価も重要で急速な病変の進行がみられることがムーコル症を示唆する所見の一つとなるのです。
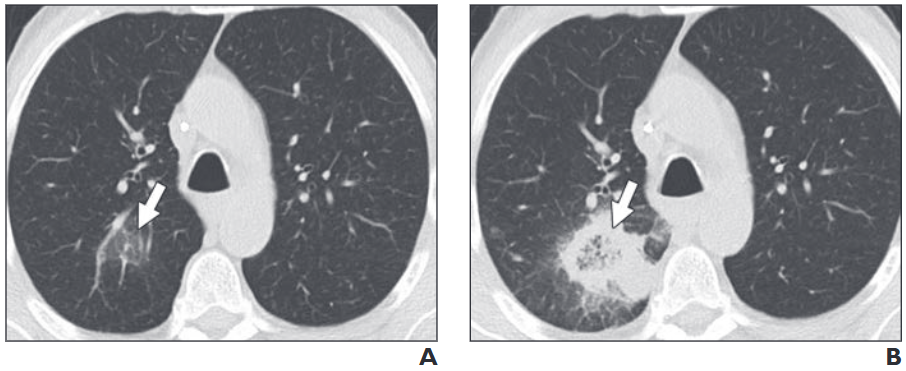
所見:「肺ムコール症患者のCT画像。AおよびB、急性骨髄性白血病の既往があり、同種造血幹細胞移植後のフォローアップ画像を受けた58歳男性。最初の提示時に取得した肺のCT画像(A)と1週間後の画像(B)では、右上葉に小さなすりガラス状の病変(矢印、A)が見られ、その後、“リバースハロー”サイン(矢印、B)を伴う浸潤に発展している。」
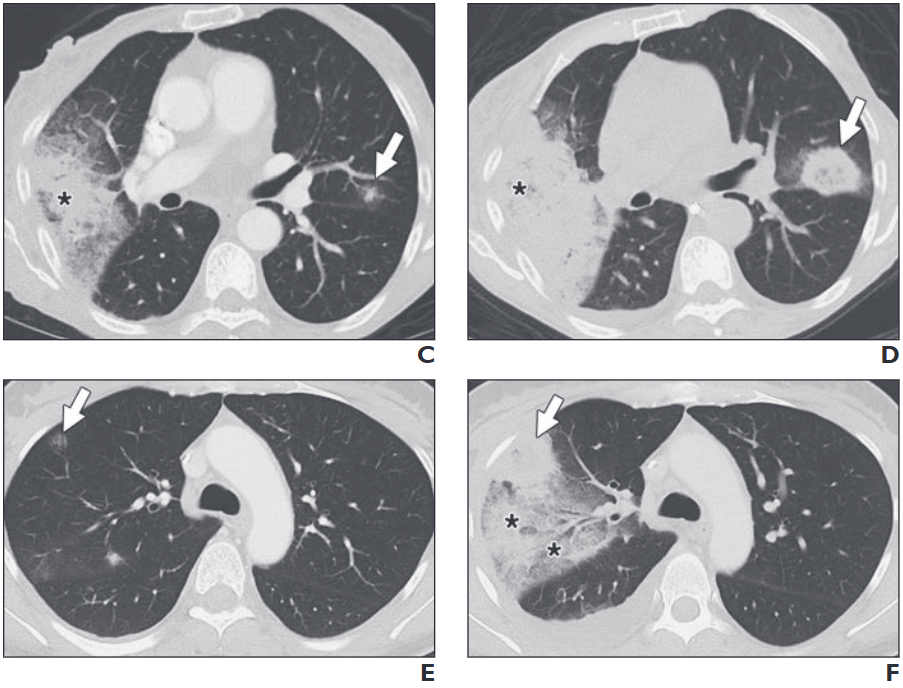
所見:「肺ムコール症患者のCT画像。CおよびD、同種造血幹細胞移植後のフォローアップ画像を受けた61歳女性(急性骨髄性白血病既往)。最初の提示時に取得した左上葉の肺CT画像(C)では小さなすりガラス状病変(矢印)が確認され、1週間後には逆ハローサインを伴う大きな浸潤に発展している(矢印、D)。また、右上葉にも逆ハローサインを伴う追加の浸潤が見られる(アスタリスク)。EおよびF、同種造血幹細胞移植後のフォローアップ画像を受けた45歳女性(急性リンパ性白血病既往)。最初の右上葉のCT画像(E)では小さなすりガラス状病変(矢印)が確認され、1週間後には逆ハローサインを伴う浸潤に発展している(矢印、F)。Fではさらに大きなハローサインも確認されている(アスタリスク、F)。」
皮膚型ムコール症の画像所見
皮膚型ムコール症の評価にはMRI検査と超音波検査が有用です。
これらの検査により皮膚および皮下組織の病変範囲や深達度を詳細に評価することが可能となります。
| 検査方法 | 評価対象 |
| MRI | 軟部組織進展・深部構造浸潤 |
| 超音波 | 皮下組織性状・血流評価 |
MRI検査ではT1強調画像で低信号・T2強調画像で不均一な高信号を呈することが多く、造影検査では病変部位の造影効果が乏しいことが特徴です。
また以下のような所見が観察されることがあります。
- 皮下脂肪織の信号変化
- 筋膜や筋肉への浸潤像
- 周囲の浮腫性変化
超音波検査では皮下組織の肥厚や不均一なエコー像、さらにはカラードプラ法による血流評価が可能です。
これらの画像所見を総合的に評価することで病変の範囲や進行度を正確に把握して適切な対応につなげることが大切です。
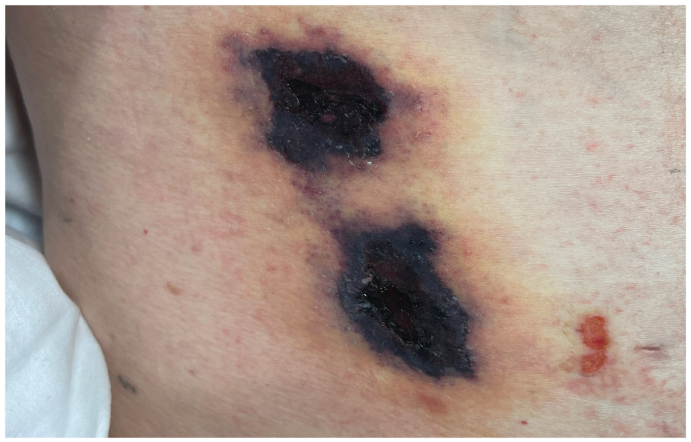
所見:「ムコール症入院初日に、患者の右脇腹に中心にエシャール(黒色かさぶた)を伴い、周囲に網状紫斑がある3 cmの潰瘍が2つ確認された。」
消化管型ムコール症の画像所見
消化管型ムコール症の画像診断には腹部CT検査が主に用いられます。
消化管壁の変化や周囲組織への浸潤、さらには合併症の評価に有用です。
| CT所見 | 特徴 |
| 壁肥厚 | 不整・部分的 |
| 腸管拡張 | イレウス所見 |
| 遊離ガス像 | 穿孔を示唆 |
消化管型ムコール症に特徴的なCT所見として次のようなものが挙げられます。
- 限局性または分節性の腸管壁肥厚
- 腸管壁の造影効果低下(虚血性変化を反映)
- 腸間膜の混濁や脂肪織濃度上昇
これらの所見は他の消化管疾患でも認められることがあるため臨床情報と併せて慎重に評価することが重要です。
また消化管穿孔や腹腔内膿瘍形成などの合併症評価にもCT検査が有用であり、緊急性の判断に役立ちます。
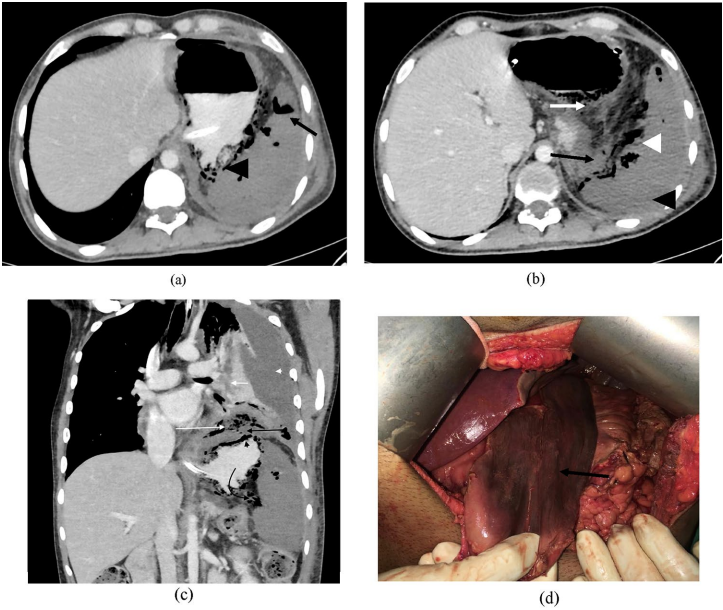
所見:「5歳の男性、合併症なし。蛇に咬まれた後、発熱と敗血症を発症。軸位CECT (a) では胃の気腫症(黒い矢じり)と空気を含む梗塞した脾臓(黒い矢印)が確認される。低位での軸位CECT (b) では、胃壁の不明瞭化(白い矢印)、膵尾部の壊死(黒い矢印)、脾臓血管内の空気(白い矢じり)、および梗塞した脾臓(黒い矢じり)が認められる。冠状断再構成画像 (c) では、肺塞栓(短い白い矢印)、肺下部の壊死性貯留(大きな白い矢印)、胸水(白い矢じり)、厚くなった壊死した横隔膜(黒い矢印)、胃の気腫症(黒い矢じり)、および脾臓血管内の空気(曲がった黒い矢印)が見られる。術中写真 (d) では、梗塞/壊死した胃(黒い矢印)が示されている。術後の組織病理検査でムコール症と診断された。」

治療戦略と回復への道のり
ムーコル症(接合菌症)は迅速かつ包括的な治療アプローチを必要とする深在性真菌感染症です。
本稿ではムーコル症の治療方法・使用される薬剤・治癒までの期間について詳しく解説します。
抗真菌薬による薬物療法
ムーコル症の治療において中心的な役割を果たしているのは抗真菌薬による薬物療法です。
現在第一選択薬としてリポソーマル型アムホテリシンBが広く用いられています。
| 抗真菌薬 | 特徴 |
| リポソーマル型アムホテリシンB | 高い組織浸透性 |
| ポサコナゾール | 経口薬・維持療法に使用 |
| イサブコナゾール | 新世代のアゾール系薬 |
これらの薬剤は単独または併用で使用され患者さんの状態や病型に応じて選択されます。
リポソーマル型アムホテリシンBは高用量(5-10 mg/kg/日)で投与されることが多く、腎機能や電解質バランスの慎重なモニタリングが必要です。
ポサコナゾールやイサブコナゾールは 経口薬として維持療法や長期治療に用いられることがあります。
2019年に発表されたメタ分析によるとリポソーマル型アムホテリシンBとポサコナゾールの併用療法が単剤療法と比較して良好な治療成績を示したとの報告があります。
外科的デブリードマン
薬物療法と並んで外科的デブリードマンはムーコル症治療の重要な柱となります。
特に鼻脳型や皮膚型のムコール症では迅速かつ徹底的なデブリードマンが求められます。
| 病型 | デブリードマンの目的 |
| 鼻脳型 | 感染組織の除去・進展防止 |
| 皮膚型 | 壊死組織の切除・健常組織の温存 |
外科的介入のタイミングと範囲は患者さんの全身状態や病変の広がりを考慮して慎重に判断されます。
デブリードマンにより期待される効果は次のようなものです。
- 感染源の除去
- 抗真菌薬の組織浸透性向上
- 病変の進行抑制
特に広範囲な壊死組織が存在する場合や薬物療法単独では十分な効果が得られない際には積極的な外科的介入が検討されます。
補助療法と全身管理
ムーコル症の治療においては抗真菌薬療法や外科的介入に加えて様々な補助療法と全身管理が重要です。
これらは患者さんの全身状態の改善と治療効果の最大化を目指して行われます。
主な補助療法と全身管理の要点は以下の通りです。
- 基礎疾患の管理(糖尿病のコントロールなど)
- 免疫機能の改善
- 栄養状態の最適化
| 補助療法 | 目的 |
| 高圧酸素療法 | 組織酸素化の改善 |
| 顆粒球コロニー刺激因子 | 好中球機能の増強 |
これらの補助療法は主治療の効果を高めて患者さんの回復を促進することが期待されます。
ただしその有効性については更なる研究が必要とされており個々の患者さんの状況に応じて慎重に検討されるべきです。
治療期間と経過観察
ムーコル症の治療期間は患者さんの状態や病型によって大きく異なりますが一般的に 数週間から数ヶ月にわたる長期的な治療が必要となることが多いです。
| 治療段階 | 期間の目安 |
| 初期集中治療 | 2-6週間 |
| 維持療法 | 数ヶ月-1年 |
| 経過観察 | 治療終了後も長期的に |
治療効果の判定には臨床症状の改善・画像所見の変化・培養検査の陰性化などが指標として用いられます。
ただしムーコル症の治癒判定は難しい面があり長期的な経過観察が不可欠です。
特に次のような点に注意しながら慎重に経過を見守ります。
- 再発の兆候
- 遅発性合併症
- 基礎疾患の管理状況
治療終了後も定期的な外来受診と画像検査による経過観察が推奨されます。
これは再発のリスクが完全には否定できないためであり早期発見・早期対応につながる大切な取り組みです。

治療の副作用とリスク
ムーコル症(接合菌症)の治療は患者さんの生命を守るために必要不可欠ですが、同時に様々な副作用やリスクを伴う場合があります。
本稿ではムーコル症治療に関連する主な副作用やデメリットについて 詳しく解説します。
これらの副作用やリスクは 決して軽視できるものではありませんが、適切な管理と対策により多くの場合で軽減または回避することが可能です。
抗真菌薬による副作用
ムーコル症の治療で使用される抗真菌薬は強力な効果を持つ一方で様々な副作用を引き起こすリスクが生じます。
特にリポソーマル型アムホテリシンBは高用量で長期間使用されることが多く副作用のリスクが高まるでしょう。
| 副作用 | 頻度 | 重症度 |
| 腎機能障害 | 高 | 中~高 |
| 電解質異常 | 高 | 中 |
| 肝機能障害 | 中 | 中 |
| 発熱・悪寒 | 高 | 低~中 |
これらの副作用は患者さんの全身状態に大きな影響を与える可能性があります。
特に腎機能障害は重度の場合には透析が必要となることもあるため注意が必要です。
また電解質異常は心臓のリズム異常など深刻な合併症を引き起こす恐れがあります。
以下はムホテリシンBの主な副作用とその管理方法です。
- 腎機能モニタリングと用量調整
- 電解質補正(特にカリウムとマグネシウム)
- 十分な水分補給
- 解熱鎮痛薬の予防的投与
これらの管理を適切に行うことで副作用のリスクを軽減できる可能性がありますが完全に回避することは困難です。
外科的処置に伴うリスク
ムーコル症の治療ではしばしば広範囲な外科的デブリードマンが必要です。
この処置は感染の制御に重要ですが同時に様々なリスクも伴います。
| リスク | 影響 |
| 出血 | 大量出血のリスク |
| 感染 | 創部二次感染の可能性 |
| 機能障害 | 切除範囲による機能喪失 |
| 美容的問題 | 顔面変形など |
特に鼻脳型ムコール症では顔面や頭蓋底の広範囲な切除が必要となることがあり重大な機能障害や美容上の問題につながる場合もでてきます。
また次のような合併症のリスクも考慮しなければなりません。
- 麻酔関連合併症
- 術後出血
- 創傷治癒遅延
これらのリスクは患者さんの全身状態や病変の範囲によって異なりますが慎重な術前評価と術後管理が大切です。
免疫抑制状態の影響
ムーコル症の多くは免疫機能が低下した患者さんに発症します。
治療中もこの免疫抑制状態が続くことがあり様々な合併症のリスクが高まっている状態です。
| 合併症 | リスク要因 |
| 日和見感染症 | 長期抗生物質使用 |
| 敗血症 | カテーテル関連感染 |
| 多臓器不全 | 重症感染の遷延 |
免疫抑制状態の継続は ムーコル症自体の治療を困難にするだけでなく他の感染症のリスクも高めます。
特に長期入院中の患者さんでは 以下のような感染症にも注意が必要です。
- カテーテル関連血流感染
- 院内肺炎
- クロストリジオイデス・ディフィシル感染症
これらの二次感染はムーコル症の治療経過を複雑化させて回復を遅らせる要因となることがあります。
長期治療による心理的影響
ムーコル症の治療は長期にわたることが多く、患者さんやご家族に大きな心理的負担をもたらすケースもあるでしょう。
この心理的ストレスは治療の経過にも影響を与えかねません。
| 心理的影響 | 関連する要因 |
| 不安・抑うつ | 長期入院・予後不安 |
| 孤独感 | 隔離対策・面会制限 |
| 身体イメージの変化 | 手術後の変形 |
| 社会的孤立 | 長期療養による |
長期治療中の患者さんは 以下のような心理的課題に直面することがあります。
- 治療効果への不安
- 副作用への恐怖
- 社会復帰への懸念
これらの心理的問題は患者さんの全体的な健康状態やQOLに影響を与え、時には治療意欲の低下につながる場合もあるのです。

ムーコル症治療の費用負担について
ムーコル症の治療費は使用する薬剤や入院期間、必要な処置によって大きく変動します。
公的医療保険や高額療養費制度を利用しても患者さんの自己負担額が高額になる場合があります。
ここではムーコル症治療にかかる具体的な費用について解説します。
処方薬の薬価
ムーコル症治療の主軸となる抗真菌薬は高価な薬剤が多いです。
アムホテリシンBリポソーム製剤の1日あたりの薬価は体重60kgの成人で34,413円に達します。
| 薬剤名 | 1日あたりの薬価(概算) |
| アムホテリシンBリポソーム製剤 (アムビゾーム点滴静注用50mg) | 34,413円 |
| ポサコナゾール (ノクサフィル錠100mg) | 8,492.1円 |
1週間の治療費
入院治療を要するムーコル症患者さんの1週間の医療費は薬剤費と入院費を合わせて40万円を超えることがあります。
以下の要因が治療費に影響します。
- 使用する抗真菌薬の種類と量
- 入院病棟(一般病棟、ICUなど)
- 必要な検査や処置の頻度
1か月の治療費
長期入院を要するムーコル症患者さんの1か月の医療費総額は200万円を超える事例も報告されています。
| 費用項目 | 1か月あたりの概算 |
| 薬剤費 | 25-100万円 |
| 入院費 | 60-120万円 |
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文