感染症の一種であるモラクセラ・カタラーリス感染症とは、モラクセラ・カタラーリスという細菌が引き起こす呼吸器系の感染症です。
この細菌は主に上気道に常在しており、通常は無害ですが免疫力が低下した際に問題を引き起こすことがあります。
特に幼児や高齢者、慢性呼吸器疾患を持つ方々が感染するリスクが高いとされています。
一般的な症状としては咳、痰、鼻水、喉の痛みなどが挙げられ、時に中耳炎や副鼻腔炎の原因にもなることがあります。
モラクセラ・カタラーリス感染症の病型
モラクセラ・カタラーリス感染症は上気道から下気道まで様々な部位に影響を及ぼす可能性がある細菌性感染症です。
本稿ではこの感染症の主な病型について詳しく説明します。
感染部位や重症度に基づいて分類される各病型の特徴、発症頻度、そして年齢層による違いなどを解説し、患者さんの理解を深めることを目指します。
上気道感染型
モラクセラ・カタラーリス感染症の中で最も一般的な病型が上気道感染型です。この型では主に鼻腔、咽頭、喉頭といった上気道の部位が影響を受けます。
上気道感染型は以下のようなサブタイプに分類されることがあります。
- 急性鼻咽頭炎
- 急性副鼻腔炎
- 急性中耳炎
これらのサブタイプは感染の主な部位によって区別されます。
例えば急性鼻咽頭炎は鼻腔と咽頭に主に影響を与えて急性中耳炎は中耳に影響を及ぼします。
| サブタイプ | 主な感染部位 | 発症頻度 |
|---|---|---|
| 急性鼻咽頭炎 | 鼻腔、咽頭 | 高 |
| 急性副鼻腔炎 | 副鼻腔 | 中 |
| 急性中耳炎 | 中耳 | 中〜高 |
上気道感染型は特に小児や高齢者で発症頻度が高くなる傾向です。
これはこれらの年齢層で免疫機能が未発達または低下していることと関連している可能性があります。
下気道感染型
モラクセラ・カタラーリスが下気道に感染すると下気道感染型となります。
この病型には次のようなサブタイプが含まれます。
- 急性気管支炎
- 肺炎
下気道感染型は上気道感染型と比較してより重症化する可能性が高く、注意が必要です。
特に慢性閉塞性肺疾患(COPD)や気管支喘息などの基礎疾患を持つ患者さんでは下気道感染型のリスクが高まります。
下気道感染型の特徴
- 上気道感染型よりも重症化しやすい
- 慢性呼吸器疾患患者でリスクが高い
- 高齢者で発症頻度が高い傾向がある
下気道感染型の発症には患者さんの全身状態や免疫機能が大きく関与します。
そのため個々の患者さんの背景を考慮した対応が重要となります。
慢性感染型
モラクセラ・カタラーリス感染症の中には慢性的に経過する病型も存在します。
慢性感染型は主に以下のような状況で見られます。
- 慢性副鼻腔炎
- 慢性中耳炎
- 慢性気管支炎
これらの慢性感染型は急性感染が適切に治療されなかった場合や患者さんの免疫機能が低下している場合に発生しやすくなります。
| 慢性感染型 | 主な特徴 | リスク因子 |
|---|---|---|
| 慢性副鼻腔炎 | 副鼻腔の持続的炎症 | アレルギー、解剖学的異常 |
| 慢性中耳炎 | 中耳の持続的炎症 | 反復性急性中耳炎、解剖学的異常 |
| 慢性気管支炎 | 気管支の持続的炎症 | 喫煙、大気汚染暴露 |
慢性感染型は患者さんの生活の質に長期的な影響を与える可能性があるため、早期発見と適切な管理が大切です。
複合感染型
モラクセラ・カタラーリスは他の病原体と同時に感染を引き起こすことがあります。この状態を複合感染型と呼びます。
複合感染型では以下のような病原体との共感染が報告されています。
- インフルエンザウイルス
- 肺炎球菌
- ヘモフィルス・インフルエンザ菌
複合感染型の特徴
- 単独感染よりも重症化しやすい
- 診断が複雑になる場合がある
- 治療に時間がかかることがある
複合感染型ではそれぞれの病原体に対する適切な対応が必要となるため診断と治療がより複雑になる可能性があります。
年齢別の病型分布
モラクセラ・カタラーリス感染症の病型は患者さんの年齢によって異なる分布を示します。
年齢別の病型分布を理解することは診断や管理において重要です。
| 年齢層 | 主な病型 | 特徴 |
|---|---|---|
| 乳幼児 | 急性中耳炎、上気道感染型 | 免疫系が未発達 |
| 小児 | 上気道感染型、急性気管支炎 | 集団生活でのリスク増加 |
| 成人 | 上気道感染型、下気道感染型 | 喫煙者でリスク増加 |
| 高齢者 | 下気道感染型、慢性感染型 | 基礎疾患の影響大 |
年齢による病型の違いは免疫機能の発達状態や生活環境、基礎疾患の有無などの要因と関連しています。
例えば乳幼児では免疫系が未発達なため上気道感染型や急性中耳炎が多く見られます。
一方で高齢者では基礎疾患の影響や免疫機能の低下により、下気道感染型や慢性感染型のリスクが高まります。
重症度による分類
モラクセラ・カタラーリス感染症の重症度は感染の範囲や患者さんの全身状態によって異なります。重症度に基づく分類は以下の通りです。
- 軽症型
- 中等症型
- 重症型
軽症型は主に上気道に限局した感染で全身状態への影響が少ないケースを指します。
中等症型は下気道にも感染が及んでいるものの入院加療までは必要としない程度のものを指します。
重症型は広範囲な肺炎や全身性の炎症反応を伴うケースで通常は入院加療が必要となります。
重症度別の特徴
- 軽症型 日常生活への影響は軽微
- 中等症型 日常生活に支障をきたすが、自宅療養可能
- 重症型 入院加療が必要、合併症のリスクが高い
重症度の評価は患者さんの年齢、基礎疾患の有無、全身状態などを総合的に考慮して行われます。
モラクセラ・カタラーリス感染症の病型は多様であり、患者さんの年齢や全身状態、感染部位によって様々な形態をとります。
各病型の特徴を理解することは適切な対応を行う上で重要です。
また、病型によって経過や予後が異なる可能性があるため医療従事者と患者さんの間で十分なコミュニケーションを取ることが大切です。

モラクセラ・カタラーリス感染症の主症状
モラクセラ・カタラーリス感染症は上気道や下気道に影響を及ぼす細菌性感染症です。
主な症状は咳、痰、鼻づまり、喉の痛みなどの呼吸器症状が中心となります。
感染の程度や部位によって症状の現れ方が異なり、軽度から重度まで幅広い症状を引き起こす可能性があります。
本稿ではこの感染症の主な症状について詳しく説明して患者さんの理解を深めることを目指します。
上気道症状
モラクセラ・カタラーリス感染症はしばしば上気道に影響を与えます。
上気道とは鼻腔から喉頭までの部分を指します。この部位に感染が起こると次のような症状が現れることがあります。
- 鼻づまり
- 鼻水(透明または黄緑色)
- くしゃみ
- 喉の痛み
- 耳の痛み(中耳炎を併発した場合)
これらの症状は一般的な風邪の症状と似ていることが多いため見逃されやすい傾向があります。
しかしモラクセラ・カタラーリス感染症の場合には症状が長引くことがあり、注意が必要です。
| 症状 | 特徴 |
|---|---|
| 鼻づまり | 持続的で、呼吸困難を感じることがある |
| 鼻水 | 量が多く、色が濃くなることがある |
| 喉の痛み | 飲み込む際に強く感じることが多い |
下気道症状
モラクセラ・カタラーリス感染症が下気道に及ぶとより深刻な症状が現れる可能性があります。
下気道とは気管から肺胞までの部分を指します。この部位に感染が起こると次のような症状が見られることがあります。
- 咳(乾いた咳や痰を伴う咳)
- 呼吸困難
- 胸痛
- 喘鳴(ゼーゼーまたはヒューヒューという音)
これらの症状は特に慢性閉塞性肺疾患(COPD)や気管支喘息などの基礎疾患がある方で顕著に現れることがあります。
下気道症状は上気道症状よりも重篤になる可能性が高いため早期の医療機関受診が重要です。
| 症状 | 重症度 | 特徴 |
|---|---|---|
| 咳 | 軽度〜重度 | 持続的で夜間に悪化傾向 |
| 呼吸困難 | 中度〜重度 | 労作時に顕著になることが多い |
| 胸痛 | 軽度〜中度 | 深呼吸時に増強することがある |
全身症状
モラクセラ・カタラーリス感染症は局所的な呼吸器症状だけでなく全身に影響を及ぼすことがあります。
以下のような全身症状が現れる可能性があります。
- 発熱
- 倦怠感
- 頭痛
- 食欲不振
- 筋肉痛
これらの症状は体の免疫系が感染と戦っていることを示しています。全身症状の程度は個人の免疫状態や感染の重症度によって異なります。
発熱は通常38℃前後の中程度のものが多いですが、高齢者や免疫機能が低下している方では高熱になることもあります。
倦怠感は感染初期から現れることが多く日常生活に支障をきたす可能性があります。
| 症状 | 発現時期 | 持続期間 |
|---|---|---|
| 発熱 | 感染初期 | 3〜5日程度 |
| 倦怠感 | 感染初期〜中期 | 1〜2週間 |
| 頭痛 | 感染初期 | 数日〜1週間 |
年齢層による症状の違い
モラクセラ・カタラーリス感染症の症状は年齢層によって現れ方が異なることがあります。
以下に各年齢層での特徴的な症状をまとめます。
- 乳幼児・小児
- 中耳炎を併発しやすい
- 発熱が高くなりやすい
- 鼻づまりや鼻水が顕著
- 成人
- 咳や痰が主な症状
- 副鼻腔炎を併発することがある
- 高齢者
- 症状が非典型的になりやすい
- 倦怠感や食欲不振が顕著
- 基礎疾患の悪化リスクが高い
年齢層によって症状の現れ方が異なるため個々の状況に応じた対応が大切です。
特に乳幼児や高齢者では症状が重症化しやすいため、早期の医療機関受診が重要となります。
症状の経過と持続期間
モラクセラ・カタラーリス感染症の症状は通常1〜2週間程度で改善することが多いですが、個人差があります。
症状の経過と持続期間について以下にまとめます。
- 初期(1〜3日目)
鼻づまりや喉の痛みなどの上気道症状が現れ始めます。軽度の発熱や倦怠感を伴うことがあります。 - 中期(4〜7日目)
症状がピークに達し咳や痰が増加することがあります。全身症状も顕著になる可能性があります。 - 後期(8日目以降)
徐々に症状が改善し始めます。ただし咳や倦怠感は2週間以上持続することもあります。
症状の持続期間は個人の免疫状態や生活環境によって異なり、以下の場合は症状が長引く可能性があります。
- 高齢者
- 慢性疾患(COPD、糖尿病など)を有する方
- 喫煙者
- ストレスの多い環境にある方
これらの要因がある場合は症状の改善に時間がかかることがあるため十分な休養と経過観察が重要です。

モラクセラ・カタラーリス感染症の原因とリスク要因
モラクセラ・カタラーリス感染症はモラクセラ・カタラーリスという細菌によって引き起こされる呼吸器感染症です。
この細菌は通常、上気道に存在していますが、特定の条件下で増殖して感染を引き起こします。
本稿ではこの感染症の主な原因や感染のきっかけとなる要因について詳しく説明します。
また、感染リスクを高める環境要因や個人の特性についても触れ、理解を深めていきます。
モラクセラ・カタラーリス細菌の特徴
モラクセラ・カタラーリスはグラム陰性双球菌に分類される細菌です。この細菌は人間の上気道、特に鼻腔や咽頭に常在しています。
通常、健康な状態では問題を引き起こすことはありませんが、特定の条件下で増殖して感染症を引き起こす可能性があります。
モラクセラ・カタラーリスの特徴として次の点が挙げられます。
- 上気道に常在する細菌である
- 通常は無害だが、条件次第で病原性を示す
- 抗生物質に対する耐性を獲得しやすい
- 他の病原体との共感染を起こしやすい
これらの特徴によりモラクセラ・カタラーリスは特に注意が必要な細菌の一つとされています。
| 特徴 | 詳細 |
|---|---|
| 常在部位 | 上気道(鼻腔、咽頭) |
| 通常の状態 | 無害 |
| 病原性 | 条件依存的 |
| 抗生物質耐性 | 獲得しやすい |
感染のメカニズム
モラクセラ・カタラーリス感染症は通常次のようなプロセスで発生します。
- 細菌の増殖 何らかの要因により上気道に常在するモラクセラ・カタラーリスが急激に増殖します。
- 粘膜への付着 増殖した細菌が呼吸器系の粘膜に付着し定着します。
- 炎症反応 細菌の定着により体の免疫系が反応し炎症が起こります。
- 感染の拡大 炎症が進行すると上気道から下気道へと感染が広がる可能性があります。
このプロセスは個人の免疫状態や環境要因によって大きく影響を受けます。
特に免疫機能が低下している場合や呼吸器系に既存の問題がある場合は感染のリスクが高まります。
感染リスクを高める要因
モラクセラ・カタラーリス感染症のリスクを高める要因は大きく分けて個人的要因と環境要因の二つに分類できます。
これらの要因を理解することで感染予防に役立てることができます。
個人的要因
個人的要因には以下のようなものが含まれます。
- 年齢(特に乳幼児と高齢者)
- 慢性呼吸器疾患の有無
- 免疫機能の状態
- 喫煙習慣
これらの要因は個人の感染リスクに大きな影響を与えます。
例えば慢性閉塞性肺疾患(COPD)や気管支喘息などの慢性呼吸器疾患を持つ方はモラクセラ・カタラーリス感染症にかかりやすいことが知られています。
| リスク要因 | 影響度 |
|---|---|
| 乳幼児・高齢者 | 高 |
| 慢性呼吸器疾患 | 高 |
| 免疫機能低下 | 高 |
| 喫煙 | 中〜高 |
環境要因
環境要因には次のようなものが含まれます。
- 季節(特に冬季)
- 湿度
- 空気の質
- 密閉された空間での長時間滞在
これらの環境要因はモラクセラ・カタラーリスの増殖や感染の拡大に影響を与えます。
特に冬季は室内で過ごす時間が長くなり、換気が不十分になりがちなため感染リスクが高まります。
他の病原体との関連性
モラクセラ・カタラーリスは単独で感染症を引き起こすだけでなく、他の病原体との共感染を起こすことがあります。
特に注意が必要な病原体との関連性について以下にまとめます。
- インフルエンザウイルス
- 肺炎球菌
- ヘモフィルス・インフルエンザ菌
これらの病原体との共感染は感染症の重症化や治療の複雑化につながる可能性があります。
例えばインフルエンザウイルスに感染した後にモラクセラ・カタラーリスによる二次感染が起こると、症状が長引いたり重症化したりすることがあります。
| 共感染する病原体 | リスク |
|---|---|
| インフルエンザウイルス | 高 |
| 肺炎球菌 | 中〜高 |
| ヘモフィルス・インフルエンザ菌 | 中 |
感染経路
モラクセラ・カタラーリス感染症の主な感染経路は飛沫感染と接触感染です。
具体的には以下のような経路が考えられます。
- 感染者の咳やくしゃみによる飛沫の吸入
- 感染者が触れた物体表面からの接触感染
- 感染者との直接的な接触
これらの感染経路を理解して適切な予防策を講じることが重要です。特に公共の場所や人が密集する環境では感染リスクが高まる可能性があります。
感染経路の特徴
- 飛沫感染 主に1〜2メートル以内の距離で起こる
- 接触感染 汚染された表面を介して起こる
- 直接接触 感染者との密接な接触で起こる
これらの感染経路を考慮して適切な予防策を講じることが大切です。特に手洗いやマスクの着用、適切な換気など基本的な感染予防策を徹底することが重要となります。

モラクセラ・カタラーリス感染症の診察と診断
モラクセラ・カタラーリス感染症の診察と診断は患者さんの症状や病歴、身体所見、そして各種検査結果を総合的に評価して行われます。
本項ではこの感染症の診断プロセスについて詳しく説明します。
医師が行う問診や身体診察の内容、さらに確定診断に必要な検査方法についても触れて患者さんが診断過程をより深く理解できるよう情報を提供します。
初診時の問診
モラクセラ・カタラーリス感染症の診断において問診は非常に重要な役割を果たします。
医師は患者さんから詳細な情報を収集し、感染の可能性を評価します。
問診では主に以下のような項目について質問がなされます。
- 現在の症状とその経過
- 症状の発症時期
- 過去の呼吸器疾患の既往歴
- 最近の接触歴(感染者との接触など)
- 生活環境や職業
これらの情報は診断の方向性を決める上で重要です。特に症状の経過や他の感染症との鑑別に役立ちます。
| 問診項目 | 目的 |
|---|---|
| 症状の経過 | 感染の進行度を評価 |
| 既往歴 | リスク因子の特定 |
| 接触歴 | 感染源の推定 |
| 生活環境 | 感染リスクの評価 |
問診の際はできるだけ詳細かつ正確な情報を医師に伝えることが大切です。些細なことでも診断に重要な手がかりとなる可能性があります。
身体診察
問診に続いて医師は身体診察を行います。モラクセラ・カタラーリス感染症の場合は主に上気道と下気道の状態を確認します。
身体診察では以下のような項目がチェックされます。
- 体温測定
- 呼吸音の聴診
- 咽頭の視診
- リンパ節の触診
- 胸部の打診
これらの診察により感染の程度や範囲を評価します。特に呼吸音の聴診は重要で、異常音(ラ音やウィーズ音など)の有無を確認します。
身体診察の主なポイント
- 発熱の有無と程度
- 呼吸音の異常(ラ音、ウィーズ音など)
- 咽頭の発赤や腫脹
- 頸部リンパ節の腫脹
- 胸部の打診音の変化
これらの所見は感染の重症度や合併症の有無を判断する上で重要な情報となります。
検査
モラクセラ・カタラーリス感染症の確定診断には様々な検査が用いられます。
主な検査方法とその目的について説明します。
培養検査
培養検査はモラクセラ・カタラーリスを直接検出するための最も確実な方法です。通常では以下のような検体が用いられます。
- 喀痰
- 鼻腔拭い液
- 咽頭拭い液
検体を特殊な培地で培養し、モラクセラ・カタラーリスの存在を確認します。培養には通常2〜3日かかりますが、確定診断には不可欠な検査です。
| 検体 | 採取方法 |
|---|---|
| 喀痰 | 深呼吸後に咳で採取 |
| 鼻腔拭い液 | 綿棒で鼻腔内を拭う |
| 咽頭拭い液 | 綿棒で咽頭後壁を拭う |
培養検査の結果は適切な抗生物質の選択にも役立ちます。
血液検査
血液検査は感染の全身への影響を評価するために行われ、主に以下の項目がチェックされます。
- 白血球数(WBC)
- C反応性タンパク(CRP)
- 赤血球沈降速度(ESR)
これらの値が上昇している場合では体内で炎症反応が起きていることを示唆します。
ただしこれらの検査結果だけでモラクセラ・カタラーリス感染症を確定診断することはできません。
鑑別診断
モラクセラ・カタラーリス感染症は他の呼吸器感染症と症状が類似していることがあります。そのため鑑別診断が重要になります。
主な鑑別対象となる疾患には以下のようなものがあります。
- 一般的な風邪(ウイルス性上気道炎)
- インフルエンザ
- 肺炎球菌感染症
- マイコプラズマ肺炎
鑑別診断のポイント
- 症状の経過と重症度
- 特徴的な身体所見
- 検査結果(特に培養検査)
- 画像所見の特徴
これらの情報を総合的に評価してモラクセラ・カタラーリス感染症かどうかを判断します。
診断の確定
モラクセラ・カタラーリス感染症の確定診断は次の要素を総合的に評価して行われます。
- 特徴的な症状と経過
- 身体診察所見
- 培養検査でのモラクセラ・カタラーリスの検出
- 血液検査結果
- 画像検査所見
これらの情報を総合的に分析し、他の疾患との鑑別を行った上で最終的な診断が下されます。
診断の確定は適切な治療方針の決定に不可欠です。

画像所見
モラクセラ・カタラーリス感染症の診断において画像検査は重要な役割を果たします。
主に胸部X線検査とCT検査が用いられ、これらの画像所見は感染の程度や範囲を評価する上で貴重な情報を提供します。
本稿ではモラクセラ・カタラーリス感染症に特徴的な画像所見について詳しく説明し、患者さんの理解を深めることを目指します。
胸部X線検査の所見
胸部X線検査はモラクセラ・カタラーリス感染症の診断において最初に行われることが多い画像検査です。
この検査では肺や気管支の状態を二次元の画像として捉えることができます。
モラクセラ・カタラーリス感染症に特徴的な胸部X線所見には以下のようなものがあります。
- 気管支壁の肥厚
- 肺野の浸潤影
- 小葉中心性結節影
- 肺門部リンパ節腫大
これらの所見は感染の程度や範囲によって様々な程度で現れます。
気管支壁の肥厚は気管支に炎症が起きていることを示唆します。肺野の浸潤影は感染が肺実質に及んでいることを意味します。
| 所見 | 意味 |
|---|---|
| 気管支壁肥厚 | 気管支の炎症 |
| 肺野浸潤影 | 肺実質への感染波及 |
| 小葉中心性結節影 | 細気管支レベルでの炎症 |
| 肺門部リンパ節腫大 | 免疫反応の活性化 |
これらの所見は必ずしもモラクセラ・カタラーリス感染症に特異的ではありませんが、臨床症状や他の検査結果と併せて評価することで診断の手がかりとなります。
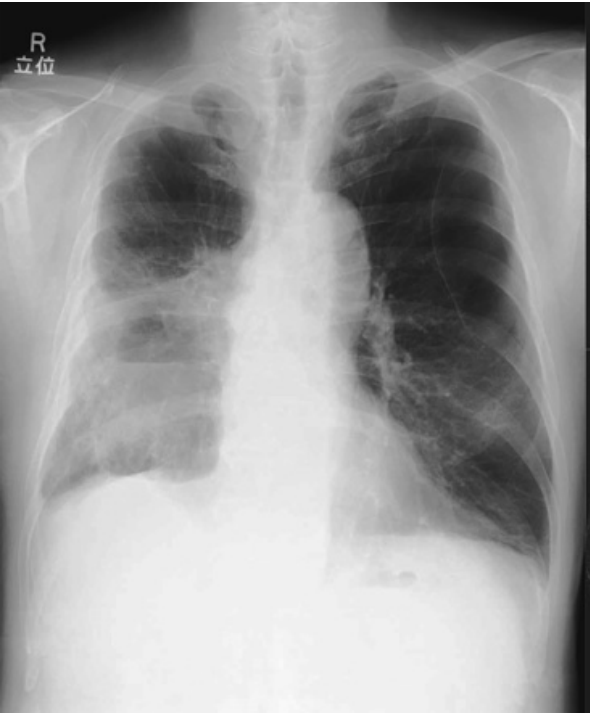
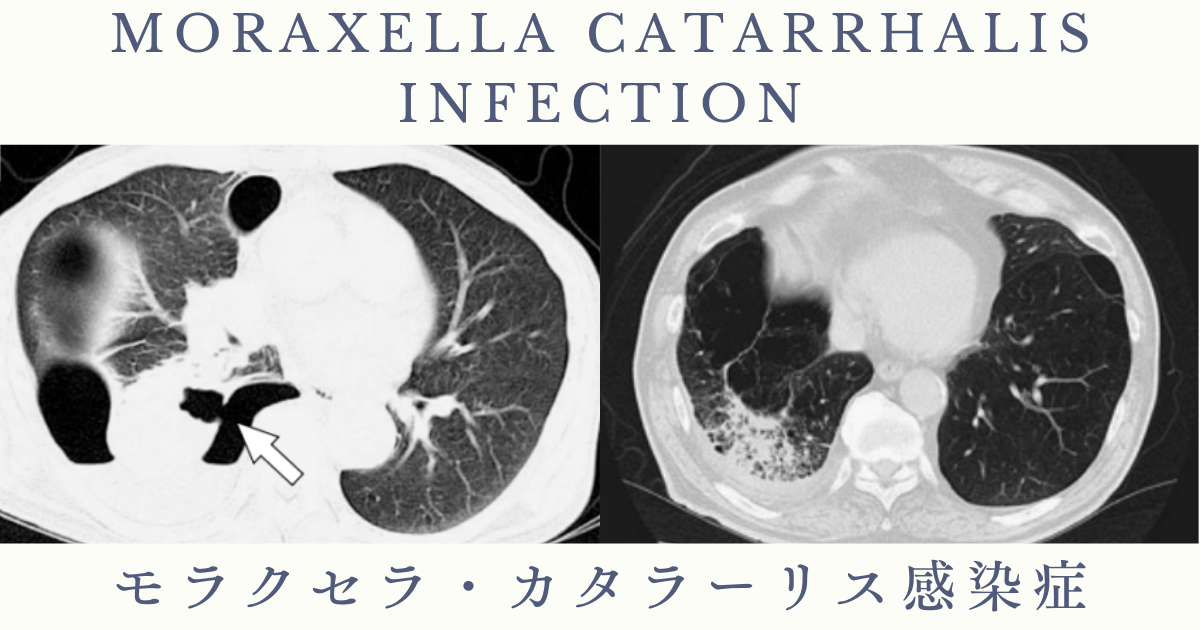
所見:70 歳の男性。5 年前に右下葉肺癌に対して耐術不能のため他院で陽子線治療を受けた既往がある。本胸部単純写真にて右側に胸水貯留と右中下肺野にすりガラス影~浸潤影が目立つ。
CT検査の所見
CT検査は胸部X線検査よりも詳細な画像情報を提供します。モラクセラ・カタラーリス感染症のCT所見には次のような特徴があります。
- 気管支壁の肥厚と周囲の浸潤影
- 小葉中心性結節影の分布
- すりガラス影
- 気管支拡張像
- 肺葉や区域性の浸潤影
CT検査ではこれらの所見をより明確に観察することができます。
特に小葉中心性結節影の分布パターンはモラクセラ・カタラーリス感染症の特徴的な所見の一つとされています。
小葉中心性結節影の特徴
- 大きさ 2-4mm程度
- 分布 肺野末梢に多い
- 形状 不整形で境界不明瞭
これらの特徴は細気管支レベルでの炎症を反映しています。
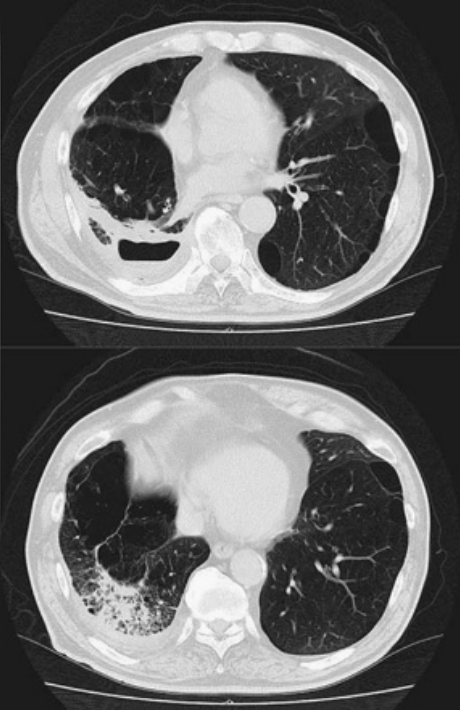
所見:70 歳の男性。5 年前に右下葉肺癌に対して耐術不能のため他院で陽子線治療を受けた既往がある。本胸部単純写真にて右側にニボー形成伴う胸水貯留と右中下肺野にすりガラス影~浸潤影が目立ち、肺化膿症・肺炎を疑う。
画像所見の経時的変化
モラクセラ・カタラーリス感染症の画像所見は時間の経過とともに変化します。一般的な経過は以下のようになります。
- 初期:軽度の気管支壁肥厚や小葉中心性結節影
- 進行期:浸潤影の拡大、すりガラス影の出現
- 回復期:所見の徐々な改善
これらの変化を追跡することで感染の進行状況や治療効果を評価することができます。
ただし個人差があり、全ての患者さんで同じ経過をたどるわけではありません。
| 病期 | 主な画像所見 |
|---|---|
| 初期 | 軽度気管支壁肥厚、小葉中心性結節影 |
| 進行期 | 浸潤影拡大、すりガラス影 |
| 回復期 | 所見の改善 |
経時的な画像評価は治療方針の決定や予後の予測に重要な役割を果たします。
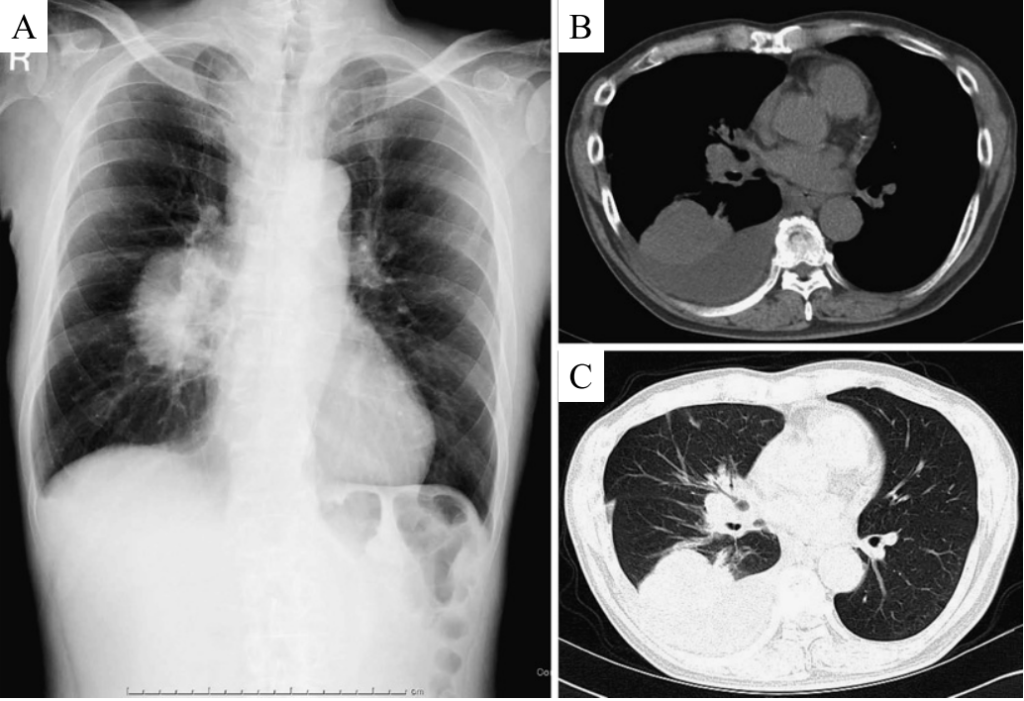
所見:「入院時に撮影された画像。A) 右肺門部に巨大腫瘍を認める胸部X線画像。B) C) 右肺下葉に直径50 mmの腫瘍を認める胸部CT画像。」
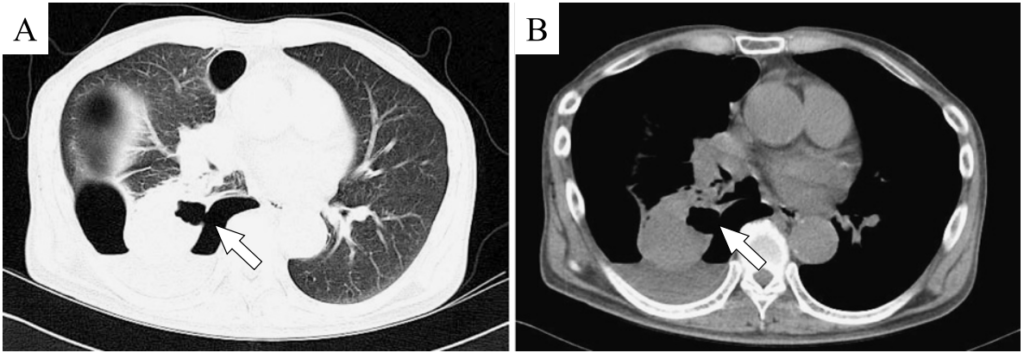
所見:「膿胸発症後に撮影された胸部CT画像。腫瘍が破裂しており、胸膜に大きな欠損が認められる(矢印)。胸腔ドレーンを挿入したところ,気漏と混濁した胸水を認め,この胸水の培養から Moraxella catarrhalis を(3+)認めた。」
鑑別を要する画像所見
モラクセラ・カタラーリス感染症の画像所見は他の呼吸器感染症と類似していることがあります。
鑑別を要する主な疾患とその特徴的な画像所見を以下に示します。
- 肺炎球菌性肺炎
- 大葉性肺炎像
- 均一な浸潤影
- マイコプラズマ肺炎
- 網状影
- 気管支血管束の肥厚
- ウイルス性肺炎
- びまん性のすりガラス影
- 小葉間隔壁の肥厚
これらの疾患との鑑別には画像所見だけでなく、臨床症状や検査結果を総合的に評価する必要があります。
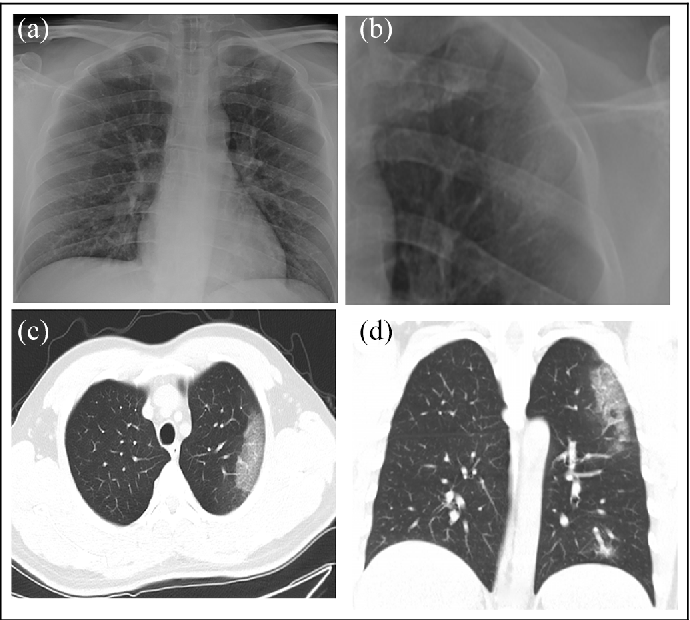
所見:「発熱を訴えた43歳男性の胸部X線およびCT画像。2020年2月7日にRT-PCRによりSARS-CoV-2陽性と判明。(a–b) 胸部X線では、左肺中肺野に不鮮明な影が認められる。(c–d) 2020年1月31日に撮影されたCT画像では、左肺上葉にすりガラス状の陰影が認められる。CT: コンピュータ断層撮影、RT-PCR: リアルタイムポリメラーゼ連鎖反応。」
特殊な状況での画像所見
モラクセラ・カタラーリス感染症の画像所見は患者さんの背景によって異なる場合があります。
特に注意が必要な状況には以下のようなものがあります。
- 免疫不全患者
- より広範囲な浸潤影
- 空洞形成の可能性
- 慢性閉塞性肺疾患(COPD)患者
- 既存の肺気腫像に重なる浸潤影
- 気管支壁肥厚の増悪
- 小児患者
- 気管支肺炎像が主体
- リンパ節腫大が顕著
これらの特殊な状況では通常とは異なる画像所見を呈することがあるため慎重な評価が必要です。
| 患者背景 | 特徴的な画像所見 |
|---|---|
| 免疫不全 | 広範囲浸潤影、空洞形成 |
| COPD | 既存病変に重なる浸潤影 |
| 小児 | 気管支肺炎像、リンパ節腫大 |
これらの特殊な状況を考慮することでより正確な診断と適切な治療方針の決定が可能となります。
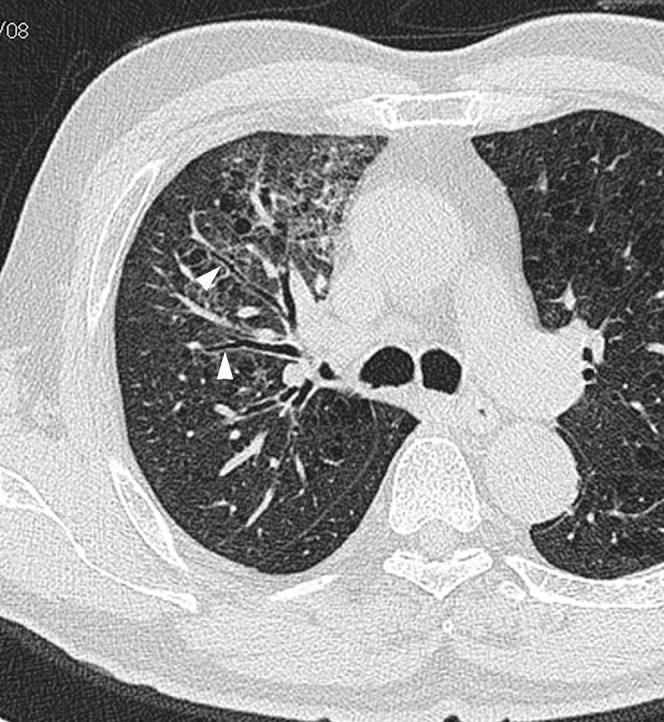
所見:「76歳のアルコール依存症の男性で、肺気腫を伴う急性モラクセラ・カタラーリス感染症。発熱と咳発症から3日後の所見。気管分岐部レベルで撮影された薄切胸部CT画像では、すりガラス状の陰影と気管支壁の肥厚が認められる(矢頭)。」

治療方法と薬、治癒までの期間
モラクセラ・カタラーリス感染症の治療は主に抗生物質を用いて行われます。
治療の選択は患者の年齢、症状の重症度、合併症の有無などを考慮して決定されます。
一般的に軽度から中等度の感染症では外来治療が可能ですが、重症例では入院治療が必要となることがあります。
本稿では治療方法、使用される薬剤、そして治癒までの期間について詳しく説明します。
抗生物質治療
モラクセラ・カタラーリス感染症の主な治療法は抗生物質療法です。
この細菌はベータラクタマーゼを産生する能力があるため一部の抗生物質に耐性を示すことがあります。
そのため治療には適切な抗生物質の選択が重要となります。
一般的に使用される抗生物質には以下のようなものがあります。
- アモキシシリン/クラブラン酸
- セフジニル
- レボフロキサシン
- クラリスロマイシン
これらの抗生物質はモラクセラ・カタラーリスに対して効果的であることが知られています。
ただし具体的な選択は、患者の状態や地域の耐性パターンなどを考慮して医師が判断します。
| 抗生物質 | 投与経路 | 一般的な投与期間 |
|---|---|---|
| アモキシシリン/クラブラン酸 | 経口 | 7-10日 |
| セフジニル | 経口 | 5-10日 |
| レボフロキサシン | 経口/静注 | 5-7日 |
| クラリスロマイシン | 経口 | 7-14日 |
これらの抗生物質はそれぞれ特性が異なるため患者さんの状態に応じて最適なものが選択されます。
治療の段階と期間
モラクセラ・カタラーリス感染症の治療は通常以下のような段階を経て行われます。
- 初期治療(1-3日)
症状の緩和と細菌の増殖抑制を目指します。 - 継続治療(4-7日)
症状の改善を確認しながら抗生物質治療を継続します。 - 治療の完了(7-14日)
症状が消失して感染が制御されたことを確認します。
治療期間は感染の重症度や患者の反応によって異なりますが、一般的に7-14日程度です。
軽症例では7日間程度で治療が完了することもありますが、重症例や合併症がある場合はより長期の治療が必要となることがあります。
補助的治療
抗生物質治療に加えて以下のような補助的治療が行われることがあります。
- 解熱鎮痛薬 発熱や痛みの緩和
- 去痰薬 痰の排出を促進
- 吸入療法 気道の炎症を軽減
これらの補助的治療は患者さんの症状や状態に応じて選択されます。
特に慢性呼吸器疾患を持つ患者さんではこれらの補助療法が重要な役割を果たすことがあります。
| 補助的治療 | 目的 | 使用例 |
|---|---|---|
| 解熱鎮痛薬 | 発熱・痛み緩和 | アセトアミノフェン |
| 去痰薬 | 痰の排出促進 | ブロムヘキシン |
| 吸入療法 | 気道炎症軽減 | サルブタモール |
これらの補助的治療は抗生物質治療の効果を高めて患者さんの快適性を改善するのに役立ちます。
治癒までの期間
モラクセラ・カタラーリス感染症の治癒までの期間は患者さんの年齢、全身状態、合併症の有無などによって異なります。
一般的な経過は以下の通りです。
- 軽症例 7-10日程度
- 中等症例 10-14日程度
- 重症例 2-3週間以上
ただしこれはあくまで目安であり、個々の患者によって回復の速度は異なります。
以下の要因が治癒までの期間に影響を与える可能性があります。
- 年齢(高齢者は回復に時間がかかることがある)
- 基礎疾患の有無(特に慢性呼吸器疾患)
- 免疫状態
- 治療開始のタイミング
治癒の判断は通常次のような基準に基づいて行われます。
- 発熱の消失
- 呼吸器症状の改善
- 全身状態の回復
- 血液検査値の正常化
これらの基準を満たした場合に治癒したと判断されます。ただし完全な回復には更に時間がかかることがあります。
フォローアップと再発予防
モラクセラ・カタラーリス感染症の治療後は適切なフォローアップが重要です。
通常、以下のようなフォローアップが行われます。
- 治療終了後の再診
- 必要に応じた胸部X線検査
- 血液検査による炎症マーカーの確認
これらのフォローアップは治療の効果を確認して再発を予防するために重要です。
また、再発予防のために以下のような指導が行われることがあります。
- 適切な手洗いとうがいの励行
- 十分な休養と栄養摂取
- 禁煙(喫煙者の場合)
- 慢性呼吸器疾患の適切な管理
これらの予防策を実践することで再発のリスクを低減できる可能性があります。

モラクセラ・カタラーリス感染症治療の副作用とリスク
モラクセラ・カタラーリス感染症の治療には主に抗生物質が用いられますが、これらの薬剤には様々な副作用やリスクが伴う可能性があります。
本稿では治療に関連する主な副作用やデメリット、そしてそれらに対する対処法について詳しく説明します。
患者さんが治療のリスクを理解して適切な対応を取れるように重要な情報を提供します。
抗生物質による一般的な副作用
抗生物質治療は多くの場合効果的ですが様々な副作用を引き起こす可能性があります。
モラクセラ・カタラーリス感染症の治療で使用される抗生物質に関連する一般的な副作用は以下のようなものです。
- 消化器症状(吐き気、嘔吐、下痢)
- 皮膚反応(発疹、かゆみ)
- 口内炎
- 頭痛
- 疲労感
これらの副作用の多くは軽度で一時的なものですが、患者さんの生活の質に影響を与える可能性があります。
特に消化器症状は比較的頻繁に見られ、治療の継続に支障をきたすことがあります。
| 副作用 | 頻度 | 持続期間 |
|---|---|---|
| 消化器症状 | 高 | 数日〜1週間 |
| 皮膚反応 | 中 | 数日〜2週間 |
| 頭痛 | 低〜中 | 数時間〜数日 |
これらの副作用が発生した場合には医師に相談して対症療法や投薬の調整を検討することが大切です。
アレルギー反応のリスク
抗生物質治療において最も重大な副作用の一つはアレルギー反応です。
アレルギー反応は軽度のものから生命を脅かす重度のものまで様々です。
主なアレルギー反応は次のようなものです。
- 軽度の皮膚反応(蕁麻疹、発疹)
- 呼吸困難
- 顔面や喉の腫れ
- アナフィラキシーショック
特にペニシリン系抗生物質に対するアレルギーは比較的一般的で注意が必要です。
アレルギー反応のリスクは過去に抗生物質でアレルギー反応を経験した患者さんで高くなります。
アレルギー反応の兆候
- 突然の発疹や蕁麻疹
- 息苦しさや喘鳴
- 顔面や舌の腫れ
- めまいや失神
これらの症状が現れた場合は直ちに医療機関を受診する必要があります。
耐性菌出現のリスク
抗生物質の使用に伴う重要なリスクの一つに耐性菌の出現があります。
不適切な抗生物質の使用(例:不必要な使用、投与量不足、治療期間の不遵守)は耐性菌の発生を促進する可能性があります。
耐性菌の出現は以下のような問題を引き起こす可能性があります。
- 治療の難航
- 感染の長期化
- より強力な抗生物質の必要性
- 医療費の増加
耐性菌の問題は個人の健康だけでなく公衆衛生上も大きな課題となっています。
| 耐性菌のリスク因子 | 影響 |
|---|---|
| 不適切な抗生物質使用 | 高 |
| 長期間の抗生物質使用 | 中〜高 |
| 頻繁な抗生物質使用 | 中 |
耐性菌のリスクを最小限に抑えるためには医師の指示に従って抗生物質を適切に使用することが大切です。
腸内細菌叢への影響
抗生物質治療は腸内細菌叢のバランスを崩す可能性があります。
腸内細菌叢は人体の健康に重要な役割を果たしており、そのバランスの乱れは様々な問題を引き起こす可能性があります。
- 消化器症状の悪化
- 免疫機能の低下
- 二次感染のリスク増加(例:カンジダ症)
- 長期的な健康への影響
特に問題となるのはクロストリジオイデス・ディフィシル(C. difficile)感染症のリスク増加です。
この感染症は重度の下痢を引き起こし、時に生命を脅かす可能性があります。
腸内細菌叢への影響を最小限に抑えるためには次のような対策が考えられます。
- プロバイオティクスの摂取
- 食事の見直し(食物繊維の摂取増加など)
- 不必要な抗生物質使用の回避
これらの対策について医師や栄養士に相談することが推奨されます。
薬物相互作用のリスク
抗生物質は他の薬剤と相互作用を起こす可能性があります。これらの相互作用は薬の効果を減弱させたり、副作用のリスクを高めたりする可能性があります。
主な相互作用のリスクには以下のようなものがあります。
- 経口避妊薬の効果減弱
- 抗凝固薬(ワーファリンなど)の効果増強
- 特定の降圧薬との相互作用
| 薬剤 | 相互作用のリスク |
|---|---|
| 経口避妊薬 | 効果減弱 |
| 抗凝固薬 | 出血リスク増加 |
| 降圧薬 | 血圧コントロール不良 |
これらのリスクを回避するためには服用中の全ての薬剤について医師や薬剤師に相談することが重要です。
長期的な健康への影響
抗生物質の使用、特に頻繁な使用や長期使用は長期的な健康への影響が懸念されています。
これらの影響には以下のようなものが含まれます。
- 腸内細菌叢の長期的な変化
- 免疫系への影響
- アレルギー疾患のリスク増加
- 肥満や代謝疾患のリスク増加
これらの長期的な影響についてはまだ研究段階のものも多く、明確な結論が出ていないものもあります。
しかし抗生物質の使用は必要最小限に留めることが賢明だと考えられています。

モラクセラ・カタラーリス感染症の治療費
モラクセラ・カタラーリス感染症の治療費は症状の重症度や治療期間によって変動します。
外来診療から入院治療まで様々なケースが考えられます。
本稿では処方薬の薬価、1週間および1か月の治療費の目安について説明します。
処方薬の薬価
抗生物質の種類により薬価は異なります。一般的に使用される薬剤の例を挙げると以下のようになります。
| 薬剤名 | 1日あたりの薬価(目安) |
|---|---|
| アモキシシリン | 40.4 〜61.2円 |
| クラリスロマイシン | 50.6〜60円 |
これらは参考値であり実際の費用は処方量や製薬会社によって変わります。
1週間の治療費
外来診療の場合では次の費用が発生します。
- 初診料・再診料
- 処方箋料
- 薬剤費
- 各種検査(採血、レントゲン、胸部CT、喀痰検査など)
合計すると1週間の治療費は概ね5,000〜20,000円程度になることが多いです。
1か月の治療費
長期治療が必要な場合では1か月の治療費は増加します。
- 外来診療 15,000〜40,000円
- 入院治療 は下記の通りです。
DPC名: 肺炎等(市中肺炎以外) 手術なし 手術処置等2なし
日数: 28
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥671,950 +出来高計算分
治療費の抑制にはジェネリック医薬品の利用が効果的です。
また、医療保険や高額医療費制度も活用すると更なる医療費低減が図れます。
なお、上記の価格は2024年12月時点のものであり、最新の価格については随時ご確認ください。
以上