感染症の一種であるハンタウイルス肺症候群とは、野生のげっ歯類が持つハンタウイルスが原因となる深刻な呼吸器の病気です。
この病気は主に北米や南米で見つかっており、感染したげっ歯類の排泄物や唾液に含まれるウイルスを人が吸い込むと感染します。
最初の症状はインフルエンザに似ていますが、急速に悪化し、肺に水が溜まる肺水腫(はいすいしゅ)を起こすことがあります。
早く見つけて適切に対処することが大切なので、野生動物に触れる際には十分気をつける必要があります。
ハンタウイルス肺症候群の主症状:患者さまが知るべき重要な兆候
ハンタウイルス肺症候群は、初期段階では一般的な風邪やインフルエンザと類似した症状を呈しますが、急速に進行し、生命を脅かす深刻な呼吸器疾患です。
初期症状
ハンタウイルス肺症候群の初期症状は、多くの場合、インフルエンザに酷似した症状から始まります。これらの症状は通常、ウイルスに感染してから1〜8週間後に出現します。
患者さまは以下のような症状を経験します。
- 38度以上の高熱
- 全身の倦怠感
- 筋肉痛や関節痛
- 頭痛
- 吐き気や嘔吐
これらの症状は一般的な風邪やインフルエンザと非常に似ているため、初期段階での正確な診断が難しい場合があります。
呼吸器症状の進行
初期症状が現れてから数日後、患者さまの状態は急速に悪化し、深刻な呼吸器の問題が発生します。この段階では、以下のような症状が現れる傾向にあります。
| 症状 | 特徴 |
| 呼吸困難 | 息苦しさや胸部圧迫感を感じる |
| 咳 | 乾いた咳が持続する |
| 胸痛 | 深呼吸時に胸の痛みを感じる |
これらの症状は肺に水が溜まる肺水腫(はいすいしゅ)の兆候である場合があり、非常に危険な状態を示します。
2019年に発表された研究によると、ハンタウイルス肺症候群患者の約80%が呼吸器症状の進行段階で入院を必要としたと報告されています。
循環器系への影響
ハンタウイルス肺症候群は呼吸器系だけでなく、循環器系にも影響を及ぼします。患者さまは以下のような症状を経験します。
| 症状 | 詳細 |
| 低血圧 | 血圧が急激に低下する |
| 頻脈 | 心拍数が異常に速くなる |
| めまい | 立ちくらみや失神感を感じる |
これらの症状は体内の酸素供給が不十分になっていることを示唆しており、早急な医療介入が必要です。
消化器系の症状
ハンタウイルス肺症候群では、呼吸器症状や循環器症状に加えて、消化器系の症状も現れます。以下の表は、よく見られる消化器系の症状をまとめたものです。
| 症状 | 発生頻度 |
| 腹痛 | 中程度 |
| 下痢 | 低〜中程度 |
| 食欲不振 | 高頻度 |
これらの症状は他の感染症でも見られるものですが、ハンタウイルス肺症候群の場合、呼吸器症状と併せて現れることが特徴的です。
重症化のサイン
ハンタウイルス肺症候群が重症化すると、患者さまの状態は急速に悪化し、生命を脅かす危険な状況に陥ります。重症化のサインとして、以下のような症状が挙げられます。
- 極度の呼吸困難
- チアノーゼ(唇や爪が青紫色になる)
- 意識レベルの低下
- 血圧の急激な低下
- 多臓器不全の兆候
これらの症状が現れた場合、迅速な医療処置が不可欠となります。
ハンタウイルス肺症候群の症状は、すべてが同時に現れるわけではありません。また、症状の進行速度も患者さまによって異なるため、早期の段階で医療機関を受診し、適切な診断を受けることが大切です。
特に、野生のげっ歯類との接触歴がある方や、ハンタウイルスの流行地域に滞在したことがある方は、上記のような症状が現れた際には、速やかに医療機関を受診します。

原因とリスク要因:感染経路の解明
ウイルスの特性と分類
ハンタウイルス肺症候群を発症させる病原体は、ハンタウイルスと呼ばれる RNA ウイルスです。
このウイルスは、ブニヤウイルス科ハンタウイルス属に分類され、遺伝子配列の違いにより複数の亜種に分かれます。
地理的分布と主要な原因ウイルスの関係は以下の通りです。
| 地域 | 主な原因ウイルス | 特徴 |
| 北米 | シンノンブレウイルス | 主にシカネズミが宿主 |
| 南米 | アンデスウイルス | 人から人への感染が確認されている唯一の種 |
| アジア | ハンターンウイルス | 腎症候性出血熱の原因としても知られる |
これらのウイルスは、それぞれ特定の宿主動物と共進化してきた歴史があり、その生態系の中で巧妙に生存戦略を確立しています。
感染源となる野生動物
ハンタウイルスの主たる宿主は、野生のげっ歯類です。特に注目すべき種としては、以下が挙げられます。
- シカネズミ(北米に広く分布)
- ハタネズミ(欧州や北米に生息)
- ドブネズミ(世界中の都市部に生息)
- クマネズミ(熱帯・亜熱帯地域に多い)
これらの動物は、ウイルスに感染しても顕著な症状を示さないことが多く、長期間にわたってウイルスを環境中に排出し続けます。
| 宿主動物 | 関連するハンタウイルス | 地理的分布 |
| シカネズミ | シンノンブレウイルス | 北米全域 |
| ハタネズミ | プーマラウイルス | 欧州、シベリア |
| ドブネズミ | ソウルウイルス | 世界中の都市部 |
感染した動物の体内でウイルスは複製を繰り返し、唾液、尿、糞便などの分泌物を通じて外界に放出されます。
人間への感染経路
ハンタウイルスが人体に侵入する主な経路としては、次のようなものが考えられます。
- 感染動物の排泄物や体液が乾燥して空気中に浮遊したエアロゾルの吸入
- 感染した齧歯類との直接的な接触(咬傷など)
- 汚染された物体表面に触れた後、無意識に目や鼻、口に手を触れることによる経粘膜感染
特に警戒を要するのは、清掃作業や屋外活動などで、知らず知らずのうちに感染動物の排泄物を舞い上げ、それを吸い込んでしまうケースです。
| 感染リスクの高い活動 | 理由 | 予防策 |
| 倉庫や物置の清掃 | 長期間蓄積したネズミの排泄物が舞い上がる | 適切な防護具の着用、湿式清掃 |
| キャンプや野外活動 | 野生動物の生息地に近づく | 食品の適切な保管、就寝場所の選択 |
| 農作業 | 畑や納屋でネズミと接触する機会が増加 | 作業着の着用、作業後の手洗い |
これらの活動中は、感染動物の排泄物や体液との接触リスクが高まるため、細心の注意を払う必要があります。
環境因子とリスク変動
ハンタウイルスの感染リスクは、さまざまな環境要因によって変動します。特に以下の条件下でリスクが上昇する傾向にあります。
- げっ歯類の繁殖期(通常、春から初夏にかけて)
- 自然災害(干ばつや洪水など)の発生後
- 都市化に伴う野生動物の生息地の縮小と人間居住域への侵入
これらの状況下では、人間とげっ歯類の接触頻度が増加し、結果として感染リスクが高まります。
職業別リスク評価
特定の職業に就いている方々は、日常的にハンタウイルスへの曝露リスクが高くなります。特にリスクが高いとされる職業には以下のようなものがあります。
- 農業従事者(特に穀物栽培や畜産業)
- 林業作業員
- 倉庫管理者や作業員
- 害虫駆除業者
- 野生動物研究者(特にげっ歯類を扱う専門家)
| 職業 | 主なリスク要因 | 推奨される予防措置 |
| 農業従事者 | 納屋や畑でのげっ歯類との頻繁な接触 | 作業場所の定期的な清掃、防護具の着用 |
| 倉庫作業員 | 閉鎖空間での感染動物の排泄物との接触 | 換気の徹底、適切な保護具の使用 |
| 野生動物研究者 | げっ歯類の直接的な取り扱い | 高度な個人防護具の使用、安全な取り扱い手順の遵守 |
これらの職業では、日常的に感染リスクのある環境に身を置く機会が多いため、特別な注意と予防措置が求められます。

ハンタウイルス肺症候群の診察と診断:早期発見への道筋
初期診察の重要性と手順
ハンタウイルス肺症候群の診断は、初期段階では他の呼吸器疾患との鑑別が困難な場合が多々あります。そのため、医師は患者の訴えや曝露歴を注意深く聴取し、総合的な判断を行います。
初診時に医師が実施する主な評価項目は以下の通りです。
- 詳細な病歴聴取(特に野生動物との接触歴に注目)
- 全身の身体診察(特に呼吸器系と循環器系に重点を置く)
- バイタルサインの測定(体温、血圧、心拍数、呼吸数、経皮的酸素飽和度)
- 疫学的リスク因子の評価(職業、居住環境、最近の旅行歴など)
これらの情報を統合し、次の診断ステップへと進みます。初期診察の段階で、医師がハンタウイルス肺症候群を疑うきっかけとなる所見を見逃さないことが、早期診断の鍵となります。
血液検査による病態評価
ハンタウイルス肺症候群の診断過程において、血液検査は病態の評価と重症度の判定に欠かせない役割を果たします。通常実施される血液検査項目と、その臨床的意義は以下の通りです。
| 検査項目 | 確認内容 | 臨床的意義 |
| 血球計算 | 血小板減少、ヘマトクリット上昇 | 血管内皮障害と血液濃縮の指標 |
| 生化学検査 | 肝機能、腎機能の評価 | 多臓器不全の程度を把握 |
| 凝固系検査 | DIC(播種性血管内凝固)の有無 | 重症度の判定に有用 |
これらの検査結果は、単に診断の補助となるだけでなく、治療方針の決定や予後予測にも重要な情報を提供します。
例えば、血小板数の著しい低下や凝固系の異常は、重症化のリスクを示唆する所見として注目されます。
画像診断技術の活用
胸部X線検査やCTスキャンなどの画像診断は、肺の状態を視覚的に評価する上で不可欠なツールです。ハンタウイルス肺症候群に特徴的な画像所見としては、以下のようなものが挙げられます。
- びまん性の間質性浸潤影(肺野全体にモヤモヤとした陰影が広がる)
- 両側性の肺水腫像(肺の両側に水分がたまった状態)
- 胸水貯留(肺と胸壁の間に液体がたまる状態)
これらの所見は、疾患の進行に伴って変化するため、経時的な観察が重要です。特に、初期の段階から両側性の浸潤影が急速に進行する場合、ハンタウイルス肺症候群を強く疑う根拠となります。
| 画像検査 | 主な所見 | 特徴と臨床的意義 |
| 胸部X線 | びまん性浸潤影 | 両肺野に広がり、重症度の指標となる |
| 胸部CT | すりガラス影 | 早期から出現し、間質性肺炎の特徴を示す |
| 心エコー | 心機能低下 | 重症例で顕著であり、循環動態の評価に有用 |
画像所見の適切な解釈には専門的な知識と経験が必要であり、放射線科医との密接な連携が求められます。また、経時的な画像評価により、治療効果の判定や予後予測にも役立つ情報が得られます。
ウイルス学的検査による確定診断
ハンタウイルス肺症候群の確定診断には、ウイルス学的検査が決定的な役割を果たします。主に用いられる検査方法とその特徴は以下の通りです。
- 血清学的検査(IgM抗体、IgG抗体の検出) 急性期のIgM抗体陽性は、最近の感染を強く示唆します。
- PCR法によるウイルスRNAの検出 高感度かつ特異的な検査法で、早期診断に有用です。
- ウイルス分離培養 確定的な診断法ですが、結果判明までに時間を要します。
これらの検査は、多くの場合、特殊な設備を有する専門機関に検体を送付して実施されます。
| 検査方法 | 特徴 | 結果判明までの期間 | 臨床的意義 |
| 血清IgM抗体 | 急性期に陽性 | 数日〜1週間 | 最近の感染を示唆 |
| PCR法 | 高感度・高特異度 | 1〜2日 | 早期診断に有用 |
| ウイルス分離 | 確定的だが時間を要する | 数週間 | 研究目的や疫学調査に重要 |
これらの検査結果を総合的に判断し、最終的な診断が下されます。特に、PCR法による早期のウイルス検出は、適切な治療開始の判断に大きく寄与します。
鑑別診断の重要性と課題
ハンタウイルス肺症候群は、初期症状が他の呼吸器疾患と酷似しているため、適切な鑑別診断が極めて重要です。主な鑑別疾患とその特徴は以下の通りです。
- インフルエンザ 季節性があり、抗原検査で比較的容易に診断できます。
- 肺炎(細菌性、ウイルス性) 細菌性の場合、抗生剤への反応が鑑別の手がかりとなります。
- レジオネラ症 尿中抗原検査が診断に有用です。
- 急性呼吸窮迫症候群(ARDS) 様々な原因で起こり、ハンタウイルス肺症候群もその一因となります。
これらの疾患との鑑別には、詳細な病歴聴取、身体所見の経時的変化、各種検査結果の総合的評価が不可欠です。
| 鑑別疾患 | 類似点 | 相違点 | 鑑別のポイント |
| インフルエンザ | 発熱、筋肉痛 | 季節性、抗原検査 | 迅速診断キットの活用 |
| 細菌性肺炎 | 呼吸困難、胸部X線異常 | 抗生剤への反応 | 喀痰培養、血液培養 |
| ARDS | 急速な呼吸不全 | 原因が多様 | 基礎疾患や誘因の特定 |
鑑別診断の過程では、各疾患の特徴を踏まえた総合的な判断が求められます。
特に、ハンタウイルス肺症候群の場合、疫学的リスク因子(野生動物との接触歴など)が重要な手がかりとなることを忘れてはいけません。

画像所見:診断を導く視覚的手がかり
ハンタウイルス肺症候群の診断過程において、画像検査は極めて重要な役割を担います。
胸部X線検査で見られる特徴的所見
ハンタウイルス肺症候群の初期段階では、胸部X線検査で明らかな異常が認められないこともありますが、疾患の進行に伴い、特徴的な所見が現れ始めます。
最も頻繁に観察される所見として、以下が挙げられます。
- びまん性の間質性浸潤影(肺全体に広がるモヤモヤとした陰影)
- 両側性の肺水腫像(肺の両側に水分がたまった状態を示す陰影)
- 胸水貯留(肺を覆う胸膜の間に液体がたまった状態)
これらの所見は、疾患の進行とともに急速に悪化することがあり、経時的な観察が欠かせません。
| 所見 | 特徴 | 臨床的意義 |
| びまん性浸潤影 | 両肺野に広がる霧状の陰影 | 間質性肺炎の存在を示唆 |
| 肺水腫像 | 蝶形陰影、血管陰影の不明瞭化 | 肺毛細血管の透過性亢進を反映 |
| 胸水貯留 | 肋骨横隔膜角の鈍化 | 循環動態の悪化を示唆 |
経時的な画像評価は、病態の進行を把握し、治療効果を判定する上で不可欠です。
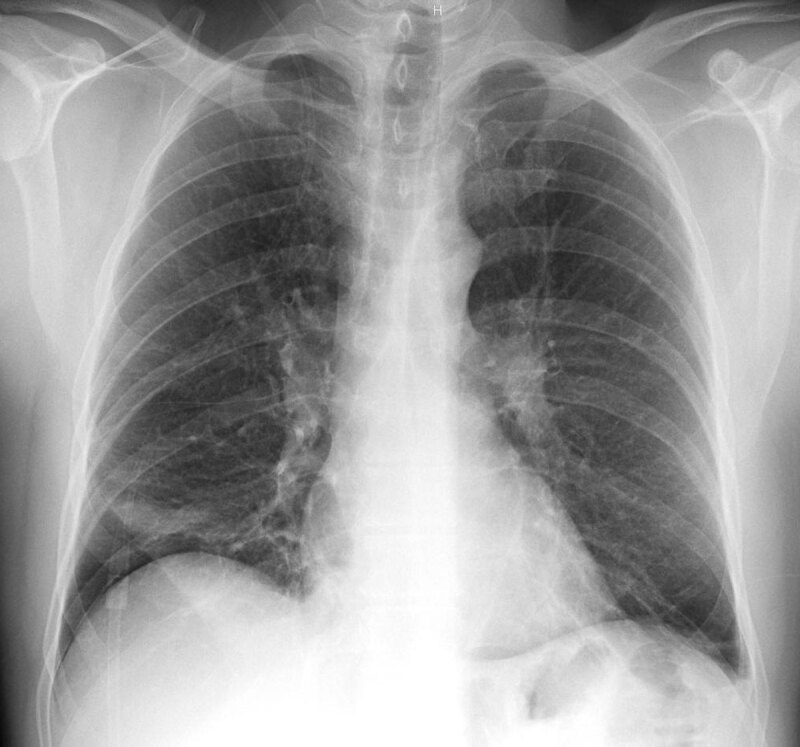
所見:「HPSの症例。胸部X線画像(PA)では、左側に線状の無気肺、右側に部分的な無気肺、および左側に少量の胸水が認められる。患者は呼吸困難を訴えずに救急外来を受診した。」
CT検査による詳細な肺病変の評価
CT検査は、胸部X線検査と比較して、はるかに詳細な肺の状態評価を可能にします。ハンタウイルス肺症候群に特徴的なCT所見としては、以下のようなものが挙げられます。
- すりガラス影(ground-glass opacity、肺の一部が曇りガラスのように見える陰影)
- 小葉間隔壁の肥厚(肺の小さな区画を区切る壁が厚くなる所見)
- 気管支血管束の肥厚(気管支と血管の周囲が太く見える所見)
- 胸水貯留(胸腔内に液体が溜まる所見)
これらの所見は、肺の間質や肺胞腔内に生じている病変を反映しており、病態の理解に重要な情報を提供します。
| CT所見 | 描写 | 病態との関連 |
| すりガラス影 | 淡い霧状の陰影 | 肺胞腔内への浸出液貯留を示唆 |
| 小葉間隔壁肥厚 | 網目状の陰影 | 間質性浮腫の存在を反映 |
| 気管支血管束肥厚 | 樹枝状に広がる陰影 | 血管周囲の浮腫を示唆 |
CT検査は、早期診断や病変の分布評価に特に有用であり、治療方針の決定にも大きく寄与します。
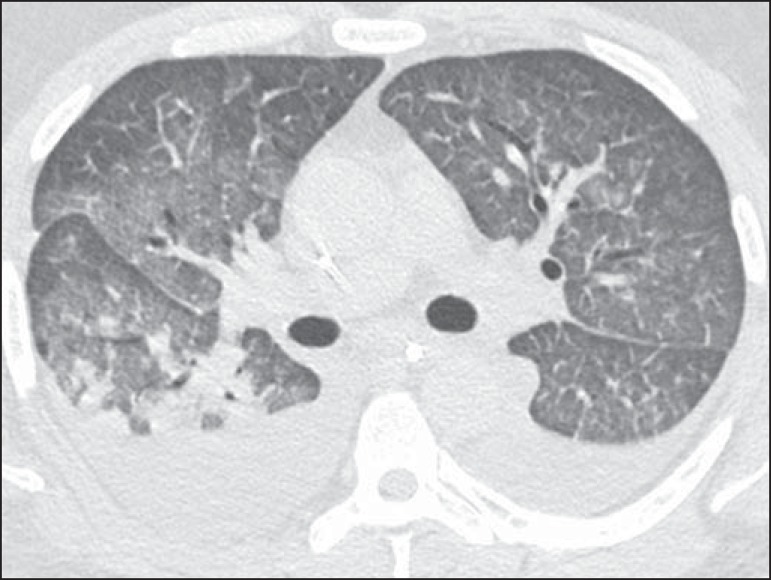
所見:「28歳男性、発熱と急速に進行する呼吸困難を呈する。高分解能CTの軸位再構成画像では、両側にすりガラス様陰影が認められる。また、両側に胸水も確認される。」
ベッドサイドで実施可能な胸部超音波検査
胸部超音波検査は、ベッドサイドで迅速に実施できる非侵襲的な検査法として、近年注目を集めています。ハンタウイルス肺症候群における主な超音波所見は以下の通りです。
- B-lineの増加(肺表面から垂直に伸びる高輝度の線)
- 胸膜線の不整(肺表面を示す線の連続性が乱れる所見)
- 胸水の検出(胸腔内の液体貯留を示す無エコー領域)
- 肺の固化像(肺組織が固くなり、肝臓のような見え方をする所見)
これらの所見は、肺の含気量低下や間質性浮腫の存在を反映しており、病態の把握に役立ちます。
| 超音波所見 | 描写 | 意義 |
| B-lineの増加 | 垂直に走る高輝度の線 | 肺間質の浮腫を示唆 |
| 胸膜線の不整 | 断続的な胸膜ライン | 肺表面の変化を反映 |
超音波検査は、放射線被曝がなく、繰り返し実施可能であるため、経時的評価に適しています。
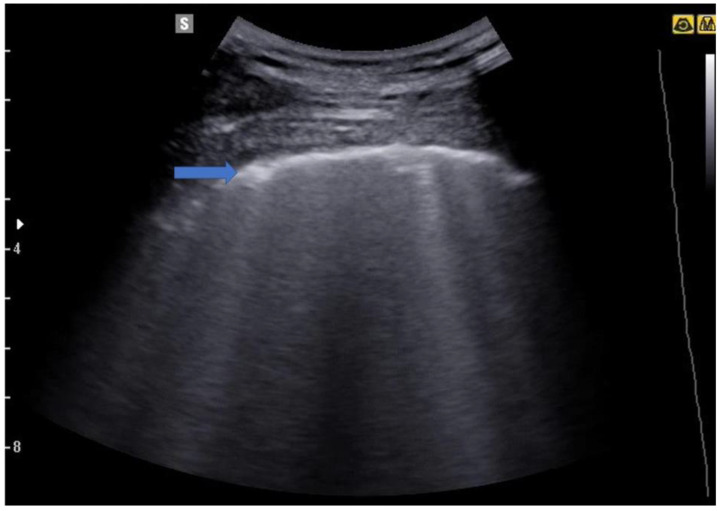
所見:「こちらは軽度のCOVID-19肺炎患者の画像だが、HPSでもこのような所見が認められる。青い矢印は不規則な胸膜線を示しており、これはCOVID-19肺炎の初期徴候である。また、画像にはBラインもいくつか認められる。」
MRI検査がもたらす新たな知見
MRI検査は、ハンタウイルス肺症候群の一般的な診断ツールではありませんが、研究レベルでは興味深い知見が蓄積されつつあります。MRIで観察される主な所見には以下のようなものがあります。
- T2強調画像での高信号域(組織内の水分量増加を反映)
- 造影後の不均一な造影効果(血管透過性の亢進を示唆)
- 拡散強調画像での異常信号(細胞密度の変化や浮腫を反映)
これらの所見は、肺の微小循環障害や組織の浮腫状態を、より詳細に評価できる可能性を秘めています。
| MRI所見 | 特徴 | 臨床的意義 |
| T2高信号 | 浮腫性変化を反映 | 組織の水分含有量増加を示唆 |
| 造影効果の不均一性 | まだら状の造影増強 | 血管透過性亢進の程度を反映 |
MRI検査は放射線被曝がなく、軟部組織のコントラスト分解能が高いという利点を持ちますが、撮影時間が長いことや呼吸性移動の影響を受けやすいという課題もあります。
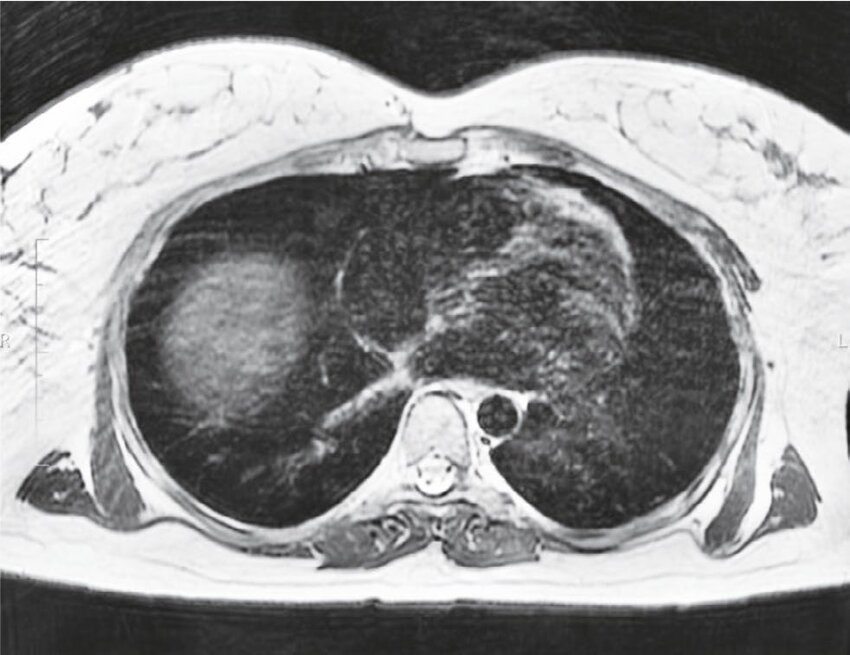
所見:「こちらは軽度のCOVID-19肺炎患者の画像だが、HPSでもこのような所見が認められる。胸部磁気共鳴画像(MRI)T2強調画像、シングルショット高速スピンエコー: a) 初回検査、b) 7日後のMRI。図1bでは、下葉の肺実質における浸潤影が高信号および等信号として認められる。」
画像所見の経時的変化と臨床経過との関連
ハンタウイルス肺症候群の画像所見は、疾患の進行に伴い劇的に変化します。典型的な経過は以下のように分類されます。
- 初期(発症後1-2日)軽度の間質性浸潤影が出現
- 中期(発症後3-6日)両側性の肺水腫像が急速に進行
- 後期(発症後1週間以降)画像所見が緩徐に改善
この経時的変化を理解することは、診断精度の向上や治療効果の判定、さらには予後予測にも重要な役割を果たします。
| 病期 | 主な画像所見 | 臨床的意義 |
| 初期 | 軽度の間質性陰影 | 早期診断の重要な手がかり |
| 中期 | 両側性の肺水腫像 | 重症度評価の客観的指標 |
| 後期 | 陰影の徐々な消退 | 予後予測の重要な参考所見 |
画像所見の改善が臨床症状の改善に先行することもあるため、画像所見のみならず、臨床症状と合わせた総合的な評価が重要です。

ハンタウイルス肺症候群の治療戦略と回復への道のり
集中治療室における包括的管理
ハンタウイルス肺症候群の治療は、多くの場合、集中治療室(ICU)で行われます。
ここでは、患者の生体機能を24時間体制で綿密にモニタリングし、刻々と変化する状態に即座に対応できる体制が整えられています。
ICUでの主要な管理項目としては、以下のようなものが挙げられます。
- 呼吸状態の継続的評価と適切な介入
- 循環動態の厳密な制御
- 体液バランスの精密な調整
- 電解質異常の迅速な補正
これらの総合的な管理を通じて、患者の全身状態を可能な限り安定化させ、回復への基盤を築きます。
段階的な呼吸管理戦略
ハンタウイルス肺症候群の治療において、呼吸管理は最も重要な柱の一つです。患者の呼吸不全の程度に応じて、段階的かつ柔軟な対応が取られます。
| 呼吸管理の方法 | 適応 | 目的と特徴 |
| 酸素投与 | 軽度の低酸素血症 | 経鼻カニューレやマスクを用いて、血中酸素濃度を改善 |
| 非侵襲的陽圧換気(NPPV) | 中等度の呼吸不全 | マスクを介して陽圧を加え、呼吸仕事量を軽減 |
| 侵襲的人工呼吸器管理 | 重度の呼吸不全 | 気管挿管を行い、呼吸機能を全面的にサポート |
特に重症例では、肺保護戦略と呼ばれる特殊な換気方法が採用されることがあります。これは、人工呼吸器による肺損傷を最小限に抑えつつ、効果的なガス交換を実現するための高度な技術です。
精密な循環管理と体液バランス調整
ハンタウイルス肺症候群では、血管内皮細胞の障害により血管透過性が亢進し、体液が血管外に漏出しやすくなります。このため、循環血液量の維持と適切な組織灌流の確保が極めて重要となります。
循環管理の主要な目標は以下の通りです。
- 各臓器への十分な血流供給の維持
- 肺水腫の予防と改善
- 電解質バランスの最適化
| 管理項目 | 具体的方法 | 目的と留意点 |
| 輸液療法 | 晶質液や膠質液の適切な選択と投与 | 循環血液量を維持しつつ、過剰輸液を避ける |
| 昇圧剤の使用 | ノルアドレナリンなどのカテコラミン製剤の投与 | 適切な血圧を維持し、組織灌流を確保 |
| 利尿薬の投与 | フロセミドなどのループ利尿薬の使用 | 過剰水分の排出を促し、肺水腫を改善 |
これらの管理を通じて、全身の循環動態を最適化し、各臓器の機能維持を図ります。
抗ウイルス薬の可能性と課題
現時点で、ハンタウイルスに対する確立された特異的抗ウイルス薬は存在しませんが、いくつかの薬剤が治療に使用されることがあります。
- リバビリン(広域抗ウイルス薬)
- インターフェロン(免疫調節作用を持つサイトカイン)
これらの薬剤の有効性については、現在も活発な研究が続けられています。
2019年に発表された前向き観察研究では、リバビリンの早期投与が一部の患者で予後改善に寄与した可能性が示唆されました。
この研究では、発症から48時間以内にリバビリンを投与された患者群で、死亡率の低下傾向が観察されました。しかし、この結果の一般化には、さらなる大規模な臨床試験による検証が必要です。
包括的な支持療法の重要性
ハンタウイルス肺症候群の治療において、支持療法は極めて重要な位置を占めます。全身状態の維持・改善を目指し、様々なアプローチが組み合わされます。
主な支持療法とその目的は以下の通りです。
| 支持療法 | 目的 | 具体的方法と留意点 |
| 栄養管理 | 全身状態の維持改善 | 経腸栄養や静脈栄養を適切に選択し、代謝状態に応じて調整 |
| 感染対策 | 二次感染の予防 | 適切な抗生物質の予防的使用と、厳重な衛生管理 |
| 凝固異常への対応 | 出血リスクの軽減 | 血小板輸血や凝固因子補充を状況に応じて実施 |
これらの支持療法を通じて、患者の全身状態を総合的にサポートし、自然治癒力を最大限に引き出すことを目指します。
回復への道のりと経過観察
ハンタウイルス肺症候群からの回復は、一朝一夕には進まず、患者の状態や重症度によって大きく異なります。一般的な経過は以下のように分類されます。
- 急性期(1-2週間):症状が最も重篤で、集中治療を要する時期
- 回復期(2-4週間):徐々に全身状態が改善し、呼吸機能が回復する時期
- 後遺症期(数か月):完全回復に向けてリハビリテーションを行う時期
| 病期 | 期間 | 主な特徴と注意点 |
| 急性期 | 1-2週間 | 生命維持が最優先、合併症予防に注力 |
| 回復期 | 2-4週間 | 呼吸機能が徐々に改善、早期離床を目指す |
| 後遺症期 | 数か月 | 筋力回復と日常生活動作の獲得に焦点 |
完全な回復までには相当の時間を要することがありますが、適切な治療とリハビリテーション、そして患者自身の強い意志により、多くの方が日常生活に復帰できるようになっています。

治療の副作用やデメリット(リスク)
ハンタウイルス肺症候群の治療は、患者さんの命を救う一方で、様々な副作用やリスクを伴う複雑なプロセスです。
人工呼吸器管理に伴う合併症とその対策
ハンタウイルス肺症候群の重症例では、生命維持のため人工呼吸器管理が不可欠となります。
しかし、この処置自体にもいくつかの合併症のリスクが存在し、医療チームは細心の注意を払いながら管理を行います。
人工呼吸器関連の主な合併症とその特徴は以下の通りです。
- 人工呼吸器関連肺炎(VAP):人工呼吸器使用中に発症する肺炎で、抗生物質耐性菌による感染のリスクが高まります。
- 気道損傷:気管挿管や長期の人工呼吸管理により、気道粘膜や声帯に損傷を与える可能性があります。
- 圧損傷(気胸など):不適切な換気圧により、肺胞が過度に伸展し破裂するリスクがあります。
- 人工呼吸器離脱困難:長期の人工呼吸管理により、呼吸筋の萎縮や自発呼吸の低下が起こり、人工呼吸器からの離脱が困難になることがあります。
これらの合併症は、入院期間の延長や予後の悪化につながる可能性があるため、医療チームは様々な予防策を講じます。
| 合併症 | 発生頻度 | 主な対策と注意点 |
| VAP | 9-27% | 徹底した口腔ケア、半座位の維持、閉鎖式吸引システムの使用 |
| 気道損傷 | 0.5-7% | 適切なサイズの気管チューブ選択、カフ圧の定期的な確認 |
| 圧損傷 | 5-15% | 低一回換気量戦略の採用、適切なPEEP(呼気終末陽圧)の設定 |
医療チームは、これらのリスクを最小限に抑えるため、最新のエビデンスに基づいたプロトコルを採用し、患者さんの状態を24時間体制で監視します。
循環管理に伴うリスクとその予防策
ハンタウイルス肺症候群の患者さんでは、循環動態の維持のために様々な薬剤や処置が必要となります。しかし、これらの介入にも副作用やリスクが伴うため、慎重な管理が求められます。
循環管理に関連する主なリスクとその特徴は以下の通りです。
- 昇圧剤による末梢循環不全:血圧維持のために使用する昇圧剤が、末梢の血管を過度に収縮させ、組織の酸素化を妨げる可能性があります。
- 過剰輸液による肺水腫の悪化:循環血液量を維持するための輸液が過剰になると、肺水腫を悪化させるリスクがあります。
- 中心静脈カテーテル関連血流感染:長期留置される中心静脈カテーテルが感染源となり、重篤な血流感染を起こす可能性があります。
これらのリスクは、患者さんの全身状態に大きな影響を与える可能性があるため、医療チームは細心の注意を払って管理を行います。
| 介入 | 主なリスク | 発生頻度 | 予防策と対応 |
| 昇圧剤使用 | 不整脈、組織虚血 | 10-20% | 適切な投与量の調整、末梢循環のモニタリング |
| 大量輸液 | 肺水腫悪化、電解質異常 | 15-30% | 厳密な輸液バランスの管理、利尿薬の適切な使用 |
| 中心静脈カテーテル | カテーテル関連血流感染 | 2-5% | 無菌操作の徹底、定期的なカテーテルケア |
医療チームは、これらのリスクと利益を慎重に比較検討しながら、個々の患者さんに最適な管理方法を選択します。
薬剤関連副作用とその管理
ハンタウイルス肺症候群の治療では、様々な薬剤が使用される可能性があります。これらの薬剤は治療に重要な役割を果たす一方で、副作用のリスクも存在します。
医師は、これらの副作用のリスクと治療の利益を慎重に比較検討した上で、薬剤の使用を決定します。
主な薬剤とその副作用、そして管理方法は以下の通りです。
- 抗ウイルス薬(リバビリンなど):溶血性貧血や肝機能障害を起こす可能性があります。定期的な血液検査によるモニタリングが重要です。
- 抗生物質:アレルギー反応や腎機能障害を起こす可能性があります。使用前のアレルギー歴の確認と、腎機能のモニタリングが必要です。
- ステロイド薬:高血糖や消化性潰瘍を起こす可能性があります。血糖値の管理と胃粘膜保護剤の併用が重要です。
これらの副作用は、患者さんの回復過程に影響を与える可能性があるため、注意深い観察と適切な対応が求められます。
| 薬剤 | 主な副作用 | 発生頻度 | 管理方法 |
| リバビリン | 溶血性貧血 | 7-15% | 定期的な血液検査、用量調整 |
| 広域抗生物質 | 腎機能障害 | 5-10% | 腎機能モニタリング、薬物血中濃度測定 |
| ステロイド | 高血糖 | 20-30% | 血糖値モニタリング、インスリン療法 |
医療チームは、これらの副作用の早期発見と適切な管理に努め、治療の安全性と有効性のバランスを保ちます。
長期臥床に伴う合併症とその予防
ハンタウイルス肺症候群の重症例では、長期の臥床を余儀なくされることがあります。この長期臥床には、様々な合併症のリスクが伴うため、医療チームは早期からの予防策を講じます。
長期臥床に関連する主な合併症とその特徴は以下の通りです。
- 深部静脈血栓症:下肢の静脈に血栓が形成され、肺塞栓症などの重篤な合併症を起こす可能性があります。
- 褥瘡(じょくそう):長時間同じ姿勢で圧迫を受けた部位に皮膚潰瘍が形成されます。
- 筋力低下:不動による筋肉の萎縮と筋力低下が全身に及びます。
- 廃用症候群:長期臥床により、心肺機能や代謝機能などの全身機能が低下します。
これらの合併症は、患者さんの回復過程を遅らせる可能性があるため、早期からの予防策が重要です。
| 合併症 | 主な症状 | 発生頻度 | 予防策 |
| 深部静脈血栓症 | 下肢の腫脹、疼痛 | 10-20% | 抗凝固療法、弾性ストッキングの着用 |
| 褥瘡 | 皮膚の発赤、潰瘍形成 | 5-15% | 定期的な体位変換、特殊マットレスの使用 |
| 筋力低下 | 四肢の筋力低下 | 30-50% | 早期リハビリテーション、受動運動 |
医療チームは、早期離床や適切な体位変換、リハビリテーションなどを通じて、これらの合併症の予防に努めます。
心理的影響とPTSDへの対応
ハンタウイルス肺症候群の治療過程は、患者さんに大きな心理的ストレスを与える可能性があります。
特に、集中治療室での長期滞在や、人工呼吸器管理などの侵襲的な処置は、強い不安や恐怖を引き起こすことがあります。
これらの心理的問題は、患者さんの生活の質に長期的な影響を与える可能性があるため、早期からの対応が重要です。
治療後に生じる可能性のある心理的問題とその特徴は以下の通りです。
- 不安障害:過度の心配や不安感が持続し、日常生活に支障をきたします。
- うつ病:気分の落ち込みや意欲の低下が続き、社会生活に影響を与えます。
- 心的外傷後ストレス障害(PTSD):治療中の苦痛な体験が繰り返し想起され、強い不安や回避行動が見られます。
これらの心理的問題に対しては、早期からの介入と継続的なサポートが重要です。
| 心理的問題 | 主な症状 | 発生頻度 | 対応策 |
| 不安障害 | 過度の心配、落ち着きのなさ | 20-30% | 認知行動療法、抗不安薬の使用 |
| うつ病 | 意欲低下、不眠 | 15-25% | 心理カウンセリング、抗うつ薬の使用 |
| PTSD | フラッシュバック、回避行動 | 10-20% | トラウマフォーカスト療法、支持的精神療法 |

治療費
処方薬の薬価
ハンタウイルス肺症候群の治療に使用される薬剤は、その希少性や開発コストの高さから、非常に高価なものが多くなっています。
例えば、リバビリンなどの抗ウイルス薬は、使う薬剤によってかなりの開きがあります。
さらに、合併症の予防や管理のために、広域スペクトル抗生物質や免疫調節剤なども併用されることが多く、薬剤費だけで月に数十万円を超える事例も報告されています。
| 薬剤名 | 1日あたりの概算費用 |
| リバビリン | 1,124.4円 |
| 免疫グロブリン製剤 | 37,871円(5000mgの場合) |
1か月の治療費
ハンタウイルス肺症候群の治療初期、特に最初の1か月間は、多くの場合、集中治療室(ICU)での厳重な管理が必要となります。
この期間の治療費は、人工呼吸器の使用や24時間体制での継続的なモニタリング、頻繁な各種検査、様々な医療処置などを含めると、驚くほど高額になることがあります。
具体的には、重症例では1か月で数百万円に達することも珍しくありません。この金額には、入院基本料、薬剤費、検査費、処置料などが含まれています。
治療が長期に渡った場合の治療費
ハンタウイルス肺症候群の重症例では、回復までに数か月の入院を要することがあり、その場合、総額で1000万円を超える事例も報告されています。
さらに、退院後も長期にわたるリハビリテーションや定期的な外来受診、継続的な薬物療法などが必要となることが多く、これらの費用も患者様の長期的な経済的負担となります。
例えば、3か月の入院治療後、6か月間の外来リハビリテーションを行った場合の概算費用は以下のようになります。
| 期間 | 治療内容 | 概算費用 |
| 0-1か月目 | ICU管理 | 300-500万円 |
| 2-3か月目 | 一般病棟管理 | 200-300万円 |
| 4-9か月目 | 外来リハビリ | 50-100万円 |
このような高額な医療費は、患者様やそのご家族にとって大きな経済的負担となる可能性があります。
そのため、利用可能な医療費助成制度や民間の医療保険などについて、早い段階から情報を収集し、対策を講じることをお勧めいたします。
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文




