最近大阪を中心に感染がひろがっている「りんご病」とも言われる「伝染性紅斑」。
感染症の一種である伝染性紅(リンゴ病)とは、ヒトパルボウイルスB19というウイルスによって引き起こされる感染症です。
両頬が赤くなることから「リンゴ病」という別名で知られ、主に小児に多く見られる疾患です。
特徴的な症状として蝶が羽を広げたような形の紅斑が顔に現れ、それから体や手足にレース状の発疹が広がります。
伝染性紅斑は主に飛沫感染や接触感染によって広がります。
4~5年周期で流行する傾向があり、特に春から初夏にかけて多く見られます。
感染力が強いのは発疹が出る前の時期であり、発疹が現れた頃には感染力が弱まっているのが特徴です。

神戸きしだクリニック公式Youtubeチャンネルでの音声解説はこちら。
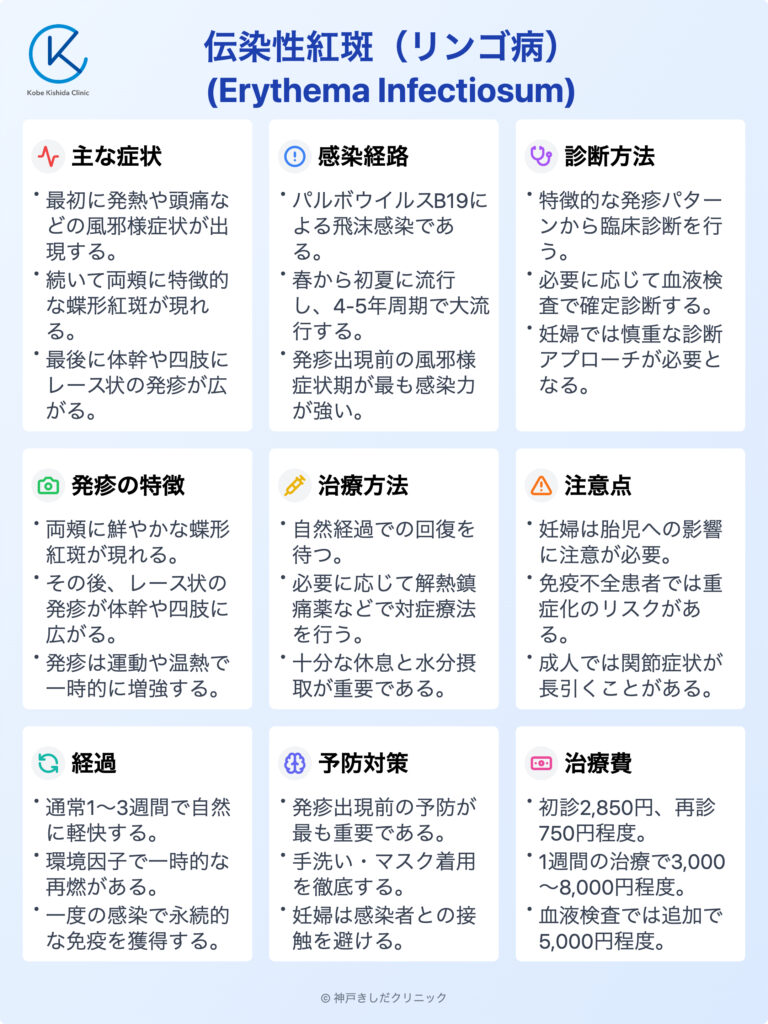
リンゴ病の主症状
伝染性紅斑、通称リンゴ病の症状は多岐にわたり、年齢や個人の状態によって異なる様相を呈します。
典型的な頬の発疹から関節症状、不顕性感染までその現れ方は一様ではありません。
本稿ではこの病気の主要な症状について詳しく説明します。
初期症状:風邪に似た兆候
伝染性紅斑の初期症状は一般的な風邪と似ていて多くの場合で以下のような症状が現れます。
- 微熱(37.5℃程度)
- 倦怠感
- 頭痛
- 筋肉痛
- 軽い咳や鼻水
これらの症状はウイルスに感染してから約7〜10日後に現れることが多いです。
しかし症状が非常に軽微であったり全く気づかれないこともあります。
| 初期症状 | 特徴 |
|---|---|
| 発熱 | 軽度 |
| 倦怠感 | 中程度 |
| 頭痛 | 軽度〜中程度 |
初期症状の期間は通常3〜7日程度続きます。
この時期はウイルスの排出量が最も多く感染力が強いとされています。
そのため周囲への感染予防に注意を払うことが重要です。
特徴的な発疹:リンゴ病の代名詞
初期症状が収まった後に伝染性紅斑の最も特徴的な症状である発疹が現れます。
この発疹の特徴が「リンゴ病」という通称の由来となっています。
発疹の特徴は以下の通りです。
- 両頬に鮮やかな紅斑が現れる
- 蝶が羽を広げたような形状(蝶形紅斑)
- 平手で叩かれたような外観(平手打ち紅斑)
この頬の発疹は通常3〜4日程度で最も鮮明になり、その後徐々に薄れていきます。
| 発疹の部位 | 特徴 |
|---|---|
| 頬 | 鮮やかな紅斑 |
| 体幹 | レース状 |
| 四肢 | 網目状 |
頬の発疹に続いて体幹や四肢にもレース状や網目状の発疹が広がります。
これらの発疹は出たり消えたりを繰り返すことがあり、1〜3週間程度持続することがあります。
年齢による症状の違い
伝染性紅斑の症状は年齢によって異なる特徴を示すことがあります。
小児の場合
- 典型的な頬の発疹が現れやすい
- 全身症状は比較的軽い傾向がある
- 発疹が出た後も元気に過ごせることが多い
成人の場合
- 発疹が不明瞭または非典型的なことがある
- 関節痛や関節炎が顕著に現れることがある
- 全身症状がより強く現れる傾向がある
| 年齢層 | 主な特徴 |
|---|---|
| 小児 | 典型的発疹 |
| 成人 | 関節症状 |
成人の場合は関節症状が主訴となることもあり、リウマチ性疾患と間違われることがあります。
このような症状の違いを理解することは適切な対応を行う上で大切です。
特殊な状況下での症状
妊娠中の女性や免疫不全状態にある方では伝染性紅斑の症状が通常とは異なる経過をたどることがあります。
- 妊娠中の感染 胎児への影響が懸念される
- 免疫不全状態 重症化のリスクが高まる
これらの特殊な状況下では医療機関での慎重な経過観察が必要となります。
不顕性感染と再感染
興味深いことに伝染性紅斑に感染しても症状が現れないケースがありますが、これを不顕性感染と呼びます。
- 無症状または極めて軽微な症状
- 血液検査で抗体が検出される場合がある
また、一度感染すると通常は終生免疫が獲得されますが、まれに再感染することがあります。
再感染の場合での症状は一般的に軽度であることが多いです。
最近の研究では伝染性紅斑の症状の多様性について新たな知見が得られています。
2022年に発表された論文によると成人の感染者の約30%が非典型的な症状を呈し、診断が困難になる可能性があることが報告されています。
この研究結果は症状の個人差が大きいことを示唆しており、医療従事者や患者さんにとって重要な情報となっています。

リンゴ病の原因とその感染経路
伝染性紅斑、通称リンゴ病はヒトパルボウイルスB19というウイルスが引き起こす感染症です。
本稿ではこの病気の原因となるウイルスの特徴、感染経路、そして感染が起こりやすい状況について詳しく説明します。
ウイルスの性質や感染のメカニズムを理解することで、この病気に対する認識を深めることができます。
ヒトパルボウイルスB19の特徴
伝染性紅斑の原因となるヒトパルボウイルスB19は、パルボウイルス科に属する小型のDNAウイルスです。
このウイルスは人間にのみ感染して他の動物には感染しないという特徴があります。
ヒトパルボウイルスB19の主な特徴は以下の通りです。
- 単鎖DNAウイルス
- 赤血球膜表面のP抗原をレセプターとして利用
- 赤芽球前駆細胞に感染し増殖
| ウイルスの特徴 | 詳細 |
|---|---|
| 分類 | パルボウイルス科 |
| 遺伝子 | 単鎖DNA |
| 宿主 | ヒトのみ |
このウイルスは非常に安定性が高く、外部環境でも長期間生存できることが知られているため感染力が強く容易に広がる傾向です。
感染経路と感染力
ヒトパルボウイルスB19の主な感染経路は飛沫感染と接触感染です。
感染者の咳やくしゃみ、会話などによって放出されるウイルスを含んだ飛沫を吸い込むことで感染が広がります。
| 感染経路 | 感染力のピーク |
|---|---|
| 飛沫感染 | 感染者の咳やくしゃみによる飛沫の吸入 |
| 接触感染 | ウイルスが付着した手で口や鼻を触れて感染 |
特筆すべきは感染力が最も強いのは発疹が現れる7〜10日前の時期だということです。
この時期は感染者に風邪のような軽い症状しか現れないため本人も周囲も感染に気づかないことが多く、結果として感染が広がりやすくなります。
感染が起こりやすい環境と状況
伝染性紅斑は主に春から初夏にかけて流行する傾向で、特に4〜5年周期で大きな流行が見られることが報告されています。
感染リスクが高まる環境や状況
- 保育園や学校などの集団生活の場
- 家庭内での濃厚接触
- 医療機関や看護学校などの医療関連施設
| 年齢層 | 感染リスク |
|---|---|
| 5〜9歳 | 最も高い |
| 0〜4歳 | 高い |
| 成人 | 比較的低い |
小児、特に5〜9歳の年齢層で最も感染者が多く見られます。
これはこの年齢層の子どもたちが集団生活を送る機会が多いことと関連していると考えられています。
不顕性感染と再感染のリスク
伝染性紅斑の特徴的な点として不顕性感染の存在が挙げられます。
不顕性感染とはウイルスに感染しても明確な症状が現れないケースを指します。
特に成人では不顕性感染の割合が高いとされています。
不顕性感染の特徴
- 症状がないか非常に軽微
- 血液検査で抗体が検出される可能性あり
- 知らないうちに他者に感染させる可能性あり
| 感染タイプ | 特徴 |
|---|---|
| 顕性感染 | 典型的な症状あり |
| 不顕性感染 | 症状なしまたは軽微 |
一度感染すると通常は終生免疫が獲得されますが、まれに再感染することがあります。
再感染の場合での症状は一般的に軽度であることが多いですが、感染力は依然として存在するため注意が必要です。
伝染性紅斑の原因であるヒトパルボウイルスB19はその特性上、完全な予防が難しい感染症の一つです。
しかしウイルスの性質や感染経路を理解することで感染リスクを低減させることは可能です。
特に発疹が現れる前の時期に感染力が強いという点を認識し、日頃から適切な衛生管理を心がけることが大切です。

診察と診断
伝染性紅斑、通称リンゴ病は特徴的な発疹パターンを示すため多くの場合は臨床所見のみで診断が可能です。
しかし状況に応じて血液検査などの補助的手段も活用されます。
本稿では診察の流れや診断に用いられる方法、そして診断の際の留意点について詳しく解説します。
臨床所見による診断
伝染性紅斑の診断は主に臨床所見に基づいて行われます。
医師は患者さんの顔や体の発疹の様子を注意深く観察し、その特徴的なパターンから判断を下します。
典型的な臨床所見
- 両頬の鮮やかな紅斑(蝶形紅斑)
- 手足や体幹部のレース状の発疹
- 発疹の消退と再燃を繰り返す現象
| 発疹の部位 | 特徴 |
|---|---|
| 頬 | 鮮やかな赤み、境界明瞭 |
| 四肢・体幹 | レース状、網目状 |
医師はこれらの特徴的な発疹パターンを確認することで高い確率で伝染性紅斑を診断することができます。
ただし発疹の出現時期や程度には個人差があるため慎重な観察が必要です。
問診の重要性
診察において問診は非常に大切な役割を果たします。
医師は患者さんやご家族から以下のような情報を収集します。
- 発症の経過と症状の変化
- 周囲での流行状況
- 妊娠の有無(女性の場合)
- 基礎疾患の有無(特に血液疾患)
これらの情報は診断の精度を高めるだけでなく患者さんの状態を総合的に評価する上でも重要です。
特に妊婦さんや特定の基礎疾患をお持ちの方の場合はより慎重な対応が求められます。
血液検査による確定診断
臨床所見だけでは診断が難しい場合や確定診断が必要な際には血液検査が実施されることがあります。
主に以下の検査が用いられます。
| 検査方法 | 特徴 |
|---|---|
| パルボウイルスB19特異的IgM抗体検査 | 急性期感染の確認 |
| PCR法 | ウイウイルスDNA検出 |
これらの検査は特に妊婦さんや免疫不全の方、血液疾患をお持ちの方など合併症のリスクが高い患者さんに対して実施されることが多いです。
鑑別診断の必要性
リンゴ病は他の発疹性疾患と類似した症状を呈することがあるため鑑別診断が重要です。
医師は以下のような疾患との区別を慎重に行います。
- 麻疹(はしか)
- 風疹
- 薬疹
- アレルギー性皮膚炎
鑑別のポイント
- 発疹の出現パターンと経過
- 全身症状の有無と程度
- 既往歴や予防接種歴
これらの情報を総合的に判断することで、より正確な診断が可能となります。
特に伝染性紅斑特有の「蝶形紅斑」や「レース状発疹」の有無は鑑別診断において重要な指標です。
特殊な状況での診断
妊婦さんや特定の基礎疾患をお持ちの方の場合での診断にはより慎重なアプローチが必要です。
例えば妊婦さんがパルボウイルスB19に感染した疑いがある場合には以下のような対応が考えられます。
- 血清学的検査による感染の確認
- 胎児の超音波検査によるフォローアップ
| 対象 | 診断アプローチ |
|---|---|
| 妊婦 | 血清検査、胎児エコー |
| 血液疾患患者 | 血球数モニタリング |
これらの特殊な状況では通常の診断プロセスに加えて、より詳細な検査や経過観察が行われることがあります。
医師は患者さんの状態を総合的に評価して個々の状況に応じた最適な診断方法を選択します。

特徴的な発疹所見
リンゴ病は特徴的な発疹パターンを示すため経験豊富な医療従事者であれば一目で認識できることが多いです。
しかし非典型例や成人例では診断が難しいこともあるため注意深い観察と経過追跡が大切です。
本稿では典型的な発疹の様子やその経時的変化について解説します。
顔面の特徴的な発疹
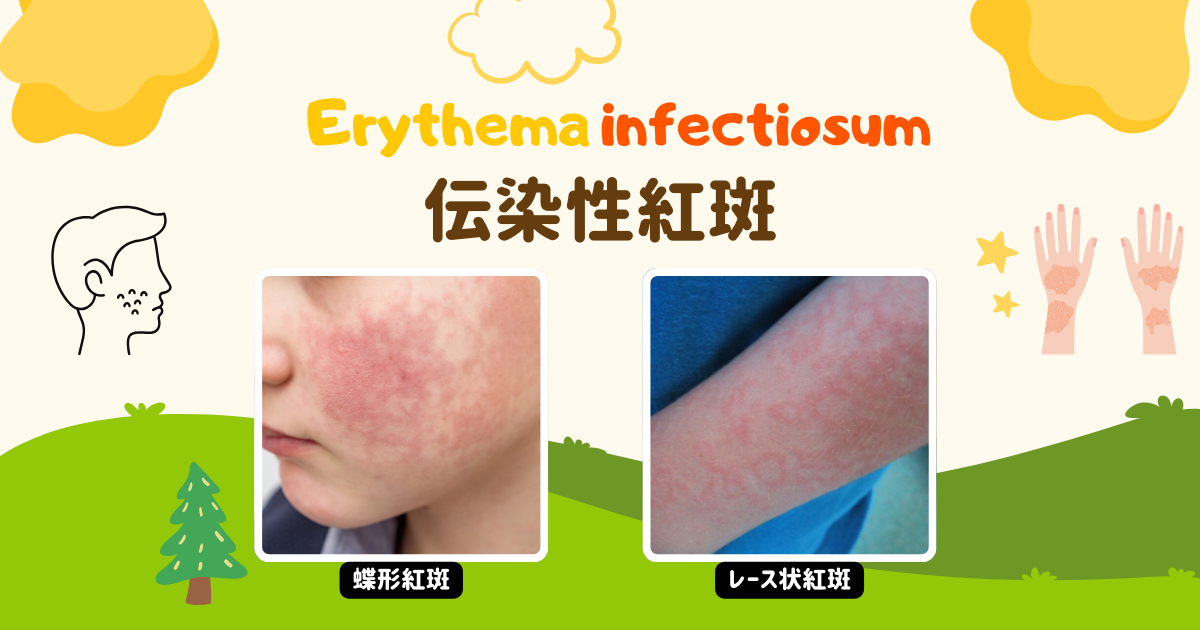
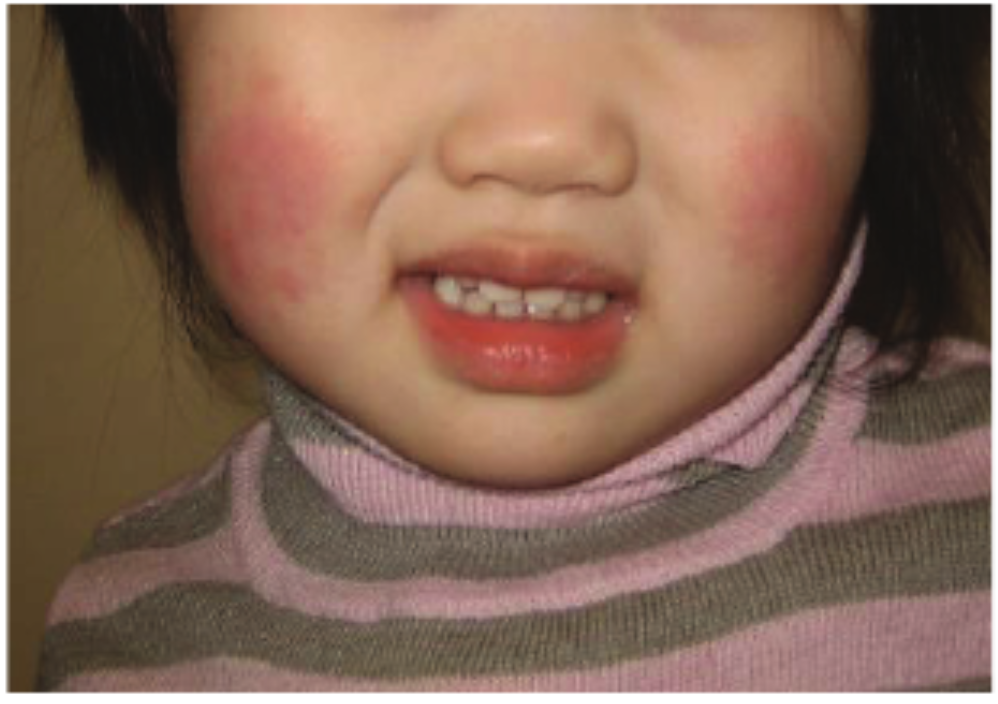
伝染性紅斑の最も特徴的な画像所見は両頬に現れる鮮やかな紅斑です。
この発疹は「蝶形紅斑」と呼ばれ、まるで蝶が羽を広げたような形状を呈します。
両頬の紅斑の特徴
- 境界が明瞭で鮮やかな赤色
- 頬全体に広がる均一な発赤
- 鼻根部を挟んで左右対称に出現
| 部位 | 発疹の特徴 |
|---|---|
| 両頬 | 鮮やかな赤色、境界明瞭 |
| 鼻根部 | 発疹が連なる場合あり |
この顔面の発疹は、まるで頬を平手で叩かれたような外観を呈することから、「スラップチーク(slapped cheek)」とも呼ばれます。
発症初期には熱感を伴うこともありますが通常は痛みやかゆみはあまり強くありません。

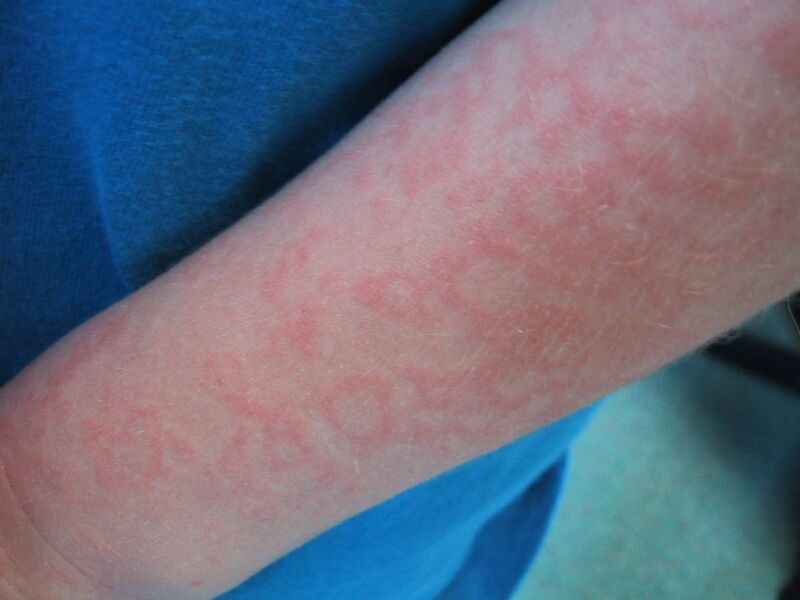
四肢と体幹の発疹パターン
顔面の発疹に続いて四肢や体幹にも特徴的な発疹が現れ、顔面とは異なる独特のパターンを示します。
四肢と体幹の発疹の特徴
- レース状または網目状の模様
- 淡い紅色から鮮やかな赤色まで様々
- 融合傾向を示して大きな斑に発展することも
| 部位 | 発疹のパターン |
|---|---|
| 上肢 | レース状、特に伸側に顕著 |
| 下肢 | 網目状、大腿部に多い |
これらの発疹は特に上肢の伸側や大腿部に顕著に現れる傾向があります。
日光や温度変化、運動などの刺激により一度消退した発疹が再び出現することがあるのも特徴的です。
発疹の経時的変化
伝染性紅斑の発疹は時間の経過とともに特徴的な変化を示します。
この経時的変化を理解することは診断や経過観察において重要です。
| 時期 | 主な変化 |
|---|---|
| 初期(1-3日目) | 顔面の紅斑出現顔面に蝶形紅斑が出現 |
| 中期(4-7日目) | 四肢や体幹にレース状発疹が拡大 |
| 後期(1-4週間) | 発疹の消退と再燃を繰り返す |
初期の顔面発疹は通常1週間程度で消退しますが、四肢や体幹の発疹は数週間にわたって消退と再燃を繰り返すことがあります。
この再燃は前述の外的刺激によって引き起こされることが多いです。
年齢や個人差による発疹の違い
伝染性紅斑の画像所見は年齢や個人によって異なる場合があります。
特に成人では小児とは異なる発疹パターンを示すことがあります。
| 年齢層 | 主な特徴 |
|---|---|
| 小児 | 典型的な蝶形紅斑とレース状発疹 |
| 成人 | 非典型的な発疹や関節症状が主体 |
成人では顔面の発疹が不明瞭であったり四肢の発疹が軽微であったりすることがあります。
また、関節痛や関節炎症状が前面に出ることもあり、画像所見だけでなく総合的な症状評価が必要となります。

治療法と回復までの道のり
伝染性紅斑、通称リンゴ病は通常特別な治療を必要とせず自然に回復します。
時には症状を和らげるための対症療法や適切な自宅でのケアは患者さんの快適性を高め、スムーズな回復を助けます。
治癒までの期間は個人差がありますが、多くの場合1〜3週間程度で症状が改善します。
本稿では治療方法と使用される薬剤、治癒までの期間について詳しく解説します。
リンゴ病の基本的な治療方針
伝染性紅斑はウイルス性の疾患であるため抗生物質による治療は効果がありません。
多くの場合で特別な治療を行わなくても自然に回復します。
医療機関では患者さんの症状や全身状態を確認して必要に応じて対症療法を行います。
症状とその対症療法は次の通りです。
| 症状 | 対症療法 |
|---|---|
| 発熱 | 解熱鎮痛薬の投与 |
| 関節痛 | 鎮痛薬の投与 |
| かゆみ | 抗ヒスタミン薬の投与 |
医療機関では患者さんの年齢や症状の程度、既往歴などを考慮して最適な治療方針を決定します。
多くの場合は自宅での安静と経過観察が推奨されますが症状が重い場合や合併症のリスクがある場合にはより慎重な管理が必要となることがあります。
伝染性紅斑の治療に用いられる薬剤
リンゴ病の治療に特異的な薬剤はありませんが、症状を和らげるために次のような薬剤が使用されることがあります。
- アセトアミノフェン(解熱鎮痛薬)
- イブプロフェン(非ステロイド性抗炎症薬)
- 抗ヒスタミン薬(かゆみ止め)
| 薬剤の種類 | 主な効果 | 使用上の注意 |
|---|---|---|
| アセトアミノフェン | 解熱、鎮痛 | 過量投与に注意 |
| イブプロフェン | 解熱、鎮痛、抗炎症 | 胃腸障害に注意 |
| 抗ヒスタミン薬 | かゆみの軽減 | 眠気に注意 |
これらの薬剤は医師の指示に従って適切に使用することが重要です。
特に小児の場合は年齢や体重に応じた適切な用量を守ることが大切です。
自宅でのケアと注意点
伝染性紅斑の多くのケースでは自宅での安静と適切なケアで回復することができます。
以下のような点に注意しながら症状の改善を待つことが推奨されます。
- 十分な休息と睡眠をとる
- 水分を十分に摂取する
- バランスの良い食事を心がける
- 過度の運動や激しい活動を避ける
- 直射日光や長時間の入浴を控える(発疹が悪化する可能性があるため)
発熱やかゆみがつらい場合は医師の指示に従って解熱鎮痛薬や抗ヒスタミン薬を使用することができます。
ただしアスピリンは小児に対して使用すべきではありません。
治癒までの期間と経過観察
伝染性紅斑の治癒までの期間は個人差がありますが多くの場合1〜3週間程度で症状が改善します。
ただし、発疹が一度消えた後に再び現れることがあるため完全な回復までにはさらに時間がかかる場合もあります。
| 症状 | 通常の持続期間 |
|---|---|
| 顔面の発疹 | 1〜2週間 |
| 体幹・四肢の発疹 | 1〜3週間 |
| 関節痛(成人の場合) | 数週間〜数ヶ月 |
2019年に発表された研究では成人のリンゴ病患者に対してプレドニゾンとメトトレキサート、ヒドロキシクロロキンの3剤併用療法を7週間行ったところ症状の改善が見られたという報告があります。
ただしこの治療法は一般的ではなく特殊なケースに限られます。
経過観察中は次のような点に注意が必要です。
- 発熱が続く場合
- 発疹が悪化する場合
- 新たな症状が現れた場合
- 全身状態が悪化した場合
これらの症状が見られた際には速やかに医療機関を受診することが大切です。
特に慢性貧血や免疫不全のある方、妊婦の方は合併症のリスクが高いため、より慎重な経過観察が必要となります。

治療に伴う副作用とリスク
伝染性紅斑(リンゴ病)の治療は主に対症療法が中心ですが、使用される薬剤や治療法には副作用やリスクが伴う場合があります。
本稿ではこれらの副作用やデメリットについて詳しく説明します。
特に解熱鎮痛薬や抗ヒスタミン薬の使用に関連する注意点、妊婦や特定の疾患を持つ患者さんへの影響、長期的な合併症のリスクについて触れます。
患者さんやご家族の方々に治療に関する正しい理解を深めていただくことを目指します。
解熱鎮痛薬使用に伴うリスク
伝染性紅斑の症状緩和に用いられる解熱鎮痛薬にはいくつかの副作用やリスクが存在します。
アセトアミノフェンやイブプロフェンなどの一般的な薬剤でも注意が必要です。
- 胃腸障害 特にイブプロフェンなどの非ステロイド性抗炎症薬は胃粘膜を刺激して胃痛や消化不良を起こす可能性があります
- 肝機能障害 アセトアミノフェンの過剰摂取は重度の肝障害を引き起こす危険性があります
- アレルギー反応 まれに薬剤によるアレルギー反応が生じることがあります
| 薬剤 | 主な副作用 | 注意点 |
|---|---|---|
| アセトアミノフェン | 肝機能障害 | 用量を守ること |
| イブプロフェン | 胃腸障害 | 食後の服用が望ましい |
| アスピリン | ライ症候群 | 小児への使用は避ける |
これらの薬剤を使用する際は医師や薬剤師の指示に従い適切な用量を守ることが重要です。
特に小児や高齢者、既往歴のある方はより慎重な対応が求められます。
抗ヒスタミン薬の副作用とデメリット
かゆみを抑えるために使用される抗ヒスタミン薬にもいくつかの副作用があります。
これらの薬剤は症状緩和に効果がある一方で日常生活に影響を及ぼす可能性があります。
以下は抗ヒスタミン薬の主な副作用です。
- 眠気や倦怠感
- 口の渇き
- 目のかすみ
- 排尿困難(特に高齢者)
- めまい
| 副作用 | 影響 | 対策 |
|---|---|---|
| 眠気 | 日中の活動に支障 | 就寝前の服用を検討 |
| 口の渇き | 口腔内の不快感 | こまめな水分摂取 |
| 目のかすみ | 視力低下の可能性 | 運転や機械操作に注意 |
これらの副作用は通常一時的なものですが、日常生活や仕事に支障をきたす可能性があります。
特に車の運転や機械の操作を行う方は薬剤の影響に十分注意する必要があります。
特定の患者群におけるリスク
伝染性紅斑の治療において特定の患者群では追加のリスクや注意点があり、これらの患者さんにはより慎重な対応が求められます。
妊婦の方
- 胎児への影響 パルボウイルスB19が胎児に感染すると重度の貧血や胎児水腫を引き起こす可能性があります
- 流産のリスク 妊娠初期の感染では流産のリスクが若干上昇します
慢性貧血患者
- 重度の貧血 赤血球の産生が抑制されて重度の貧血に陥る可能性があります
- 輸血の必要性 場合によっては輸血が必要となることがあります
免疫不全患者
- 持続感染 ウイルスの排除が困難となり長期間にわたって症状が持続する可能性があります
- 合併症のリスク増大 二次感染などさまざまな合併症のリスクが高まります
| 患者群 | 主なリスク | 対応 |
|---|---|---|
| 妊婦 | 胎児への影響 | 定期的な超音波検査 |
| 慢性貧血患者 | 重度の貧血 | 血液検査による経過観察 |
| 免疫不全患者 | 持続感染 | 長期的な医療管理 |
これらの患者群では通常の対症療法に加えてより綿密な経過観察や追加の検査が必要となる場合があります。
長期的な合併症と後遺症のリスク
伝染性紅斑は通常では自然に回復する疾患ですが、まれに長期的な合併症や後遺症が生じる可能性があります。
これらのリスクは患者さんの年齢や基礎疾患によって異なります。
長期的な合併症や後遺症のリスクは次のようなものです。
- 関節炎の遷延 成人患者さんでは関節痛や関節炎が数週間から数ヶ月続く
- 慢性疲労症候群 一部の患者さんでは長期にわたる疲労感が持続する
- 自己免疫疾患の誘発 まれに自己免疫疾患の発症や悪化のきっかけに
これらの長期的な影響は患者さんの生活の質に大きく影響を与える可能性があります。
特に既存の健康問題がある方や高齢の方はより注意が必要です。
定期的な健康チェックと異常を感じた際の速やかな医療機関への相談が重要となります。
| 合併症 | 主な症状 | 対応 |
|---|---|---|
| 関節炎の遷延 | 持続的な関節痛 | 抗炎症薬の使用を検討 |
| 慢性疲労症候群 | 長期的な疲労感 | 生活習慣の見直し |
| 自己免疫疾患 | 多様な症状 | 専門医による診断と治療 |
これらの長期的な影響は患者さんの生活の質に大きく影響を与える可能性があります。
特に既存の健康問題がある方や高齢の方はより注意が必要です。
定期的な健康チェックと、異常を感じた際の速やかな医療機関への相談が重要となります。

リンゴ病の治療費について
伝染性紅斑(リンゴ病)の治療費は症状の程度や治療期間によって異なります。
本稿では処方薬の薬価、1週間の治療費、1か月の治療費について解説します。
患者さんの自己負担額や医療機関での支払い方法についても触れ、治療費の概要を把握していただきます。
処方薬の薬価
伝染性紅斑の治療に用いられる薬剤の価格は薬価基準に基づいて決定されます。
解熱鎮痛薬や抗ヒスタミン薬などが処方されることが多くその価格は比較的安価です。
一般的な解熱鎮痛薬の薬価は1錠あたり10円前後、抗ヒスタミン薬は20円から30円程度です。
ただし、これらの価格は薬剤の種類や製薬会社によって変動する可能性があります。
1週間の治療費
伝染性紅斑の治療費は外来診療が中心となるため入院費用は通常発生しません。
1週間の治療費は診察料と薬剤費を合わせて5,000円から10,000円程度と見積もられます。
- 初診料 2,850円
- 再診料 750円(2回目以降の診察)
- 処方箋料 600円
- 薬剤費 500円から2,000円程度(7日分)
1か月の治療費
伝染性紅斑の症状は通常1週間から10日程度で改善しますが、合併症や症状の遷延により1か月以上の治療が必要になることもあります。
この場合での治療費は15,000円から30,000円程度に増加する可能性があります。
| 項目 | 費用(概算) |
|---|---|
| 診察料 | 4,350円(初診+再診2回) |
| 薬剤費 | 2,000円~8,000円 |
| 検査費 | 3,000円~8,000円 |
これらの費用は医療機関や処方される薬剤の種類によって変動します。
また、患者さんの年齢や所得に応じて自己負担割合が異なる点にも注意が必要です。
なお、上記の価格は2024年12月時点のものであり、最新の価格については随時ご確認ください。
以上