感染症の一種であるエボラウイルス病(エボラ出血熱)は、アフリカ中央部を中心に発生する深刻なウイルス性疾患です。
エボラウイルスが原因となり、人間や特定の動物に感染する可能性があります。
エボラウイルス病は、突然の高熱、激しい頭痛、筋肉痛などの症状で始まります。その後、重度の出血や多臓器不全に発展することがあります。
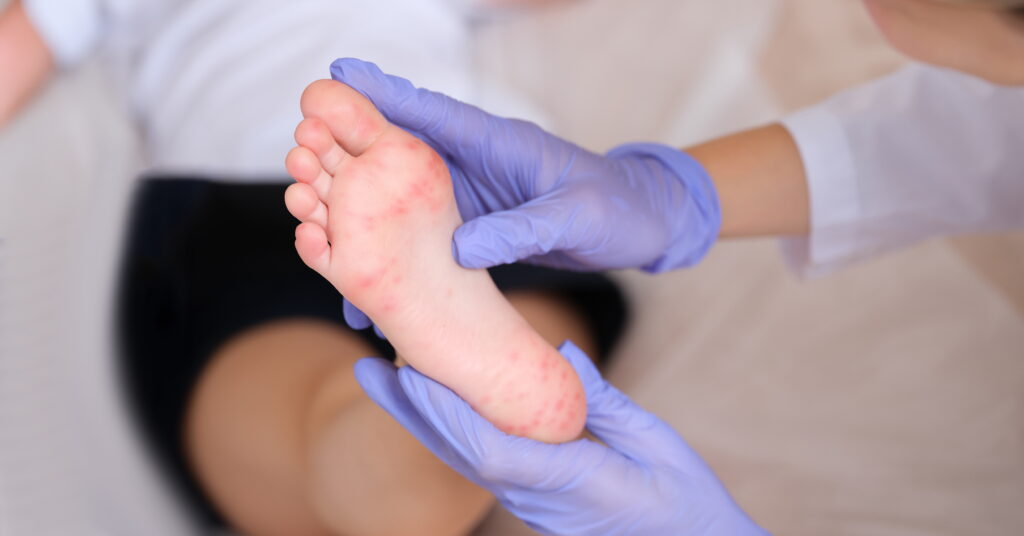
エボラウイルス病の主症状
エボラウイルス病は深刻な感染症として知られています。その主な症状について正確に理解することが、早期発見と適切な対応につながります。
本記事では、エボラウイルス病の主要な症状とその進行について詳しく解説します。医学的な知見に基づいた情報を、わかりやすくお伝えします。
初期症状
エボラウイルス病の初期症状は、一般的な風邪やインフルエンザと類似点があるため、見分けるのに苦労します。
主な初期症状には以下のようなものがあります。
- 突然の高熱(38.6°C以上)
- 極度の倦怠感
- 筋肉痛
- 頭痛
- のどの痛み
これらの症状は感染後2〜21日の潜伏期間を経て現れます。平均して8〜10日程度で発症するとされています。
初期症状の段階では他の感染症との区別が困難です。そのため、エボラウイルス病が疑われる地域への渡航歴や感染者との接触歴などの情報が、診断の重要な手がかりとなります。
消化器症状
初期症状に続いて、多くの患者さんに消化器系の症状が現れます。これらの症状は患者さんの体力を著しく消耗させ、電解質バランスの崩れや脱水症状を起こします。
| 症状 | 特徴 |
| 嘔吐 | 頻繁に起こり、脱水のリスクが高まる |
| 下痢 | 水様性で大量に排出される |
| 腹痛 | 激しい痛みを伴う |
特に下痢は1日に最大10リットルにも及ぶことがあります。体液と電解質の急激な喪失につながるため、早急な対処が必要になります。
出血症状
エボラウイルス病の特徴的な症状として、様々な形での出血傾向が挙げられます。出血症状はすべての患者さんに現れるわけではありませんが、重症化の指標となる重要な症状です。
主な出血症状には以下のようなものがあります。
- 歯茎からの出血
- 鼻血
- 血尿
- 吐血
- 下血(便に血が混じること)
2014年の西アフリカでのエボラウイルス病の大規模流行時に実施された研究では、患者の約18%に何らかの出血症状が見られたことが報告されています。
この研究結果は、出血症状が必ずしも全患者に現れるわけではないものの、重要な警告サインであることを示しています。
皮膚症状と眼の変化
エボラウイルス病の進行に伴い、皮膚や眼にも特徴的な変化が現れます。これらの症状は、ウイルスによる全身性の炎症反応や血管の障害を反映しています。
| 症状 | 詳細 |
| 発疹 | 全身に赤い斑点状の発疹が出現する |
| 点状出血 | 皮膚や粘膜に小さな出血斑が見られる |
| 結膜充血 | 眼球結膜が赤く充血する |
特に点状出血は、血小板減少や凝固異常の進行を示す重要なサインになります。患者さんの状態を評価する上で、医療従事者が注目する症状の一つです。
結膜充血は、多くの患者さんに見られる症状で、「赤目」として認識されることもあります。この症状は、ウイルスの全身感染による影響の一つとして理解されています。
後期症状と合併症
エボラウイルス病が進行すると、多臓器不全などの深刻な合併症が現れます。これらの症状は患者さんの生命を直接脅かすため、集中的な医療ケアが必要になります。
| 症状・合併症 | 影響を受ける臓器・系統 | 詳細 |
| 腎不全 | 腎臓 | 尿量減少、浮腫、電解質異常 |
| 肝機能障害 | 肝臓 | 黄疸、凝固異常 |
| 呼吸困難 | 肺 | 酸素飽和度低下、頻呼吸 |
| 意識障害 | 中枢神経系 | 錯乱、昏睡 |
腎不全は、重度の脱水や電解質異常、そして直接的なウイルスの影響によって起こります。尿量の減少や体の浮腫が見られ、早急な治療介入が必要になります。
肝機能障害は、肝臓の細胞がウイルスに感染することで生じます。黄疸(皮膚や眼球の黄染)として現れることがあり、凝固因子の産生低下による出血傾向を悪化させる要因にもなります。
呼吸困難は、肺の炎症や体液バランスの崩れによって起こります。重症化すると人工呼吸器による管理が必要になる場合があります。酸素飽和度の低下や頻呼吸が観察され、患者さんの呼吸状態を慎重にモニタリングします。
意識障害は、脳の炎症や代謝異常、電解質バランスの乱れなど、様々な要因によって生じます。錯乱状態から昏睡に至るまで、その程度は様々です。
中枢神経系への影響は、患者さんの予後に大きく関わる重要な因子となります。

エボラウイルス病の原因と感染経路
エボラウイルス病は深刻な感染症として知られていますが、その原因と感染経路について正確に理解することが、予防と対策の第一歩となります。
エボラウイルスの特徴
エボラウイルス病の原因となるのは、エボラウイルスと呼ばれる病原体です。このウイルスはフィロウイルス科に属し、非常に小さな RNA ウイルス(遺伝情報が RNA の形で存在するウイルス)です。
エボラウイルスには複数の種類が存在し、それぞれ特徴が異なります。以下の表は、主要なエボラウイルス種とそれらが最初に発見された地域を示しています。
| ウイルス種 | 発見された地域 |
| ザイールエボラウイルス | コンゴ民主共和国 |
| スーダンエボラウイルス | スーダン |
| タイフォレストエボラウイルス | コートジボワール |
| ブンディブギョエボラウイルス | ウガンダ |
これらのウイルス種の中で、ザイールエボラウイルスが最も致死率が高く、多くのアウトブレイク(突発的な感染拡大)の原因となっています。
各種の特性を理解することは、効果的な対策を講じる上で重要な要素となります。
自然宿主と感染サイクル
エボラウイルスの自然宿主(ウイルスが普段生息している生物)については、長年にわたり精力的な研究が行われてきました。
現在、コウモリ、特にオオコウモリ科の一部の種がエボラウイルスの自然宿主である可能性が高いと考えられています。
自然宿主から人間への感染経路には、以下のようなものがあります。
- 感染したコウモリとの直接接触
- 感染したコウモリの排泄物や体液との接触
- 感染した野生動物(特に霊長類)との接触や、その肉の摂取
エボラウイルスは自然宿主であるコウモリの体内で増殖し、排泄物などを通じて他の動物に感染します。
感染した動物が死亡すると、その死体に触れたり、肉を食べたりすることで人間に感染する危険性が生じます。
このような感染サイクルを理解することは、人獣共通感染症(動物から人間に感染する病気)としてのエボラウイルス病の特性を把握し、効果的な予防策を講じる上で不可欠です。
人から人への感染
一度人間に感染したエボラウイルスは、人から人へと感染を広げます。人から人への主な感染経路は以下の通りです。
- 感染者の血液や体液との直接接触
- 汚染された物品(注射針や医療器具など)との接触
- 感染者の遺体との接触(葬儀の際など)
感染リスクの高い体液と、比較的リスクの低い体液を以下の表にまとめました。
| 感染リスクの高い体液 | 感染リスクの低い体液 |
| 血液 | 唾液 |
| 嘔吐物 | 汗 |
| 糞便 | 尿 |
| 精液 | 母乳 |
医療従事者や感染者の家族など、感染者と密接に接触する人々は特に感染のリスクが高いとされています。適切な防護具の使用や感染対策の徹底が、感染拡大を防ぐ上で極めて重要な役割を果たします。
環境要因と社会的要因
エボラウイルス病の流行には、環境要因や社会的要因も大きく関わっています。以下の表は、主な環境要因と社会的要因をまとめたものです。
| 環境要因 | 社会的要因 |
| 熱帯雨林の減少 | 医療システムの脆弱性 |
| 気候変動 | 文化的慣習(葬儀など) |
| 野生動物との接触機会の増加 | 人口増加と都市化 |
熱帯雨林の減少により、人間と野生動物の接触機会が増加し、ウイルスの宿主である動物との遭遇リスクが高まっています。
また、気候変動によるコウモリの生息域の変化も、新たな地域でのエボラウイルス病発生のリスクを高める要因となっています。
社会的要因としては、医療システムの脆弱性が挙げられます。適切な医療設備や感染対策が整っていない地域では、一度感染が発生すると急速に拡大するリスクが高まります。
加えて、伝統的な葬儀の慣習など、文化的な要因も感染拡大に関与することがあります。
これらの複合的な要因を理解し、包括的なアプローチを取ることが、エボラウイルス病の予防と制御において不可欠です。
遺伝的変異とウイルスの進化
エボラウイルスは RNA ウイルスの特徴として、比較的高い頻度で遺伝的変異を起こします。この遺伝的変異により、ウイルスの性質が変化する可能性があります。
以下の表は、変異がもたらす可能性のある影響と具体例をまとめたものです。
| 変異の影響 | 具体例 |
| 感染力の変化 | より効率的に細胞に侵入する能力の獲得 |
| 病原性の変化 | より重篤な症状を起こす可能性 |
| 宿主域の拡大 | 新たな動物種への感染能力の獲得 |
ウイルスの遺伝的変異を監視し、その影響を理解することは、エボラウイルス病の予防と対策において極めて重要です。
定期的な遺伝子解析によって、ウイルスの進化の過程を追跡し、新たな脅威に備えることができます。
このような遺伝学的アプローチは、ワクチンや治療法の開発にも重要な情報を提供し、より効果的な対策の立案に貢献します。

診察と診断
エボラウイルス病(エボラ出血熱)の診察と診断は、感染拡大を防ぐ上で極めて重要な過程です。
初期評価と問診
エボラウイルス病が疑われる患者の診察では、まず詳細な問診と初期評価を行います。
医療従事者は、適切な個人防護具(PPE:Personal Protective Equipment)を着用し、感染対策を徹底した上で診察に臨みます。
問診では以下の点を重点的に確認します。
- 渡航歴(特にエボラウイルス病の流行地域への訪問)
- 感染者との接触歴
- 野生動物(特にコウモリや霊長類)との接触歴
- 発症までの経過
初期評価では、バイタルサイン(体温、血圧、脈拍、呼吸数)の測定や全身状態の観察を慎重に行います。
これらの情報は、エボラウイルス病の可能性を判断する上で不可欠であり、適切な感染対策と迅速な診断につながります。
身体診察
身体診察は、感染リスクを最小限に抑えつつ、必要な情報を得るために細心の注意を払って実施されます。以下の表は、主な診察項目と確認内容をまとめたものです。
| 診察項目 | 確認内容 |
| 皮膚 | 発疹や出血斑の有無、皮膚の乾燥状態 |
| 眼球結膜 | 充血や黄疸の有無、出血点の確認 |
| 口腔 | 出血や潰瘍の有無、粘膜の状態 |
| 腹部 | 圧痛や肝臓腫大の有無、腹水の確認 |
身体診察の際は、患者との直接接触を最小限に抑え、使い捨ての器具を使用するなど、感染対策に万全を期します。
また、診察者自身の安全確保と、正確な所見の取得のバランスを取ることが求められます。
検体採取と検査
エボラウイルス病の確定診断には、特定の検査が必要です。
検体採取は、高度な biosafety level (BSL:生物学的安全性レベル)を備えた施設で、専門の訓練を受けた技術者によって行われます。
主な検査方法には以下のようなものがあります。
- RT-PCR法(リアルタイム逆転写ポリメラーゼ連鎖反応):ウイルスの遺伝子を直接検出する高感度な方法
- 抗原検出法:ウイルスのタンパク質を検出する迅速診断法
- 抗体検出法(IgM ELISA法、IgG ELISA法):患者の免疫反応を検出する方法
| 検査方法 | 特徴 | 検出対象 |
| RT-PCR法 | 高感度で早期診断が可能 | ウイルスRNA |
| 抗原検出法 | 迅速診断に適している | ウイルスタンパク質 |
| 抗体検出法 | 感染後期や回復期の診断に有用 | 患者の抗体 |
検体の取り扱いには細心の注意を払い、二重の安全容器に入れて輸送するなど、厳重な管理下で検査を実施します。これにより、検査者の安全確保と正確な結果の取得を両立させます。
鑑別診断
エボラウイルス病の初期症状は他の感染症と類似しているため、鑑別診断が極めて重要です。主な鑑別疾患には以下のようなものがあります:
- マラリア(熱帯熱マラリア原虫による感染症)
- 腸チフス(サルモネラ菌による細菌性感染症)
- 髄膜炎(脳や脊髄を覆う髄膜の炎症)
- レプトスピラ症(レプトスピラ菌による人獣共通感染症)
- 黄熱病(フラビウイルス科の蚊媒介性ウイルス感染症)
| 鑑別疾患 | 類似点 | 鑑別ポイント |
| マラリア | 発熱、倦怠感 | 周期性の発熱、血液塗抹検査 |
| 腸チフス | 発熱、腹部症状 | 徐脈、血液培養 |
| 髄膜炎 | 発熱、頭痛 | 項部硬直、髄液検査 |
これらの疾患を適切に除外しつつ、エボラウイルス病の診断を進めることが大切です。同時に、複数の感染症が合併している可能性も考慮に入れ、総合的な判断を行います。
画像診断
エボラウイルス病の診断において、画像診断は補助的な役割を果たしますが、患者の全身状態を評価し、合併症の有無を確認するのに有用です。
主に以下の検査が行われます。
- 胸部X線検査:肺炎や胸水の有無を確認
- 腹部超音波検査:肝臓や脾臓の腫大、腹水の有無を評価
| 検査 | 確認内容 | 留意点 |
| 胸部X線 | 肺炎や胸水の有無 | 可動式X線装置を用いて病室で撮影 |
| 腹部超音波 | 肝臓や脾臓の腫大、腹水の有無 | ベッドサイドで実施可能 |
これらの画像検査は、患者の移動を最小限に抑えるため、可能な限り隔離病室内で実施します。また、使用した機器の徹底的な消毒が必要です。
診断確定と報告
エボラウイルス病の診断が確定した場合、速やかに公衆衛生当局への報告を行います。この報告は、感染拡大防止策の迅速な実施につながる重要なステップです。
報告すべき情報には以下のようなものがあります:
- 患者の基本情報(年齢、性別など)
- 推定感染日と発症日
- 検査結果の詳細
- 接触者情報と追跡調査の結果
| 報告項目 | 内容 | 目的 |
| 患者情報 | 年齢、性別、職業など | 感染リスク評価 |
| 感染経路 | 推定感染日、感染源 | 感染連鎖の特定 |
| 検査結果 | 各種検査の詳細データ | 診断の確実性確認 |
| 接触者情報 | 濃厚接触者のリスト | 二次感染の予防 |
迅速かつ正確な報告は、感染拡大防止策の実施に不可欠です。また、国際保健規則(IHR)に基づき、必要に応じて世界保健機関(WHO)への通知も行われます。

エボラウイルス病の画像所見:診断に役立つ特徴的な変化
エボラウイルス病(エボラ出血熱)の診断において、画像検査は補助的な役割を果たしますが、病態の進行や合併症の評価に貴重な情報を提供します。
ただし、感染対策のため、レントゲンを撮影するだけでもかなり大変であり、CTやMRI、PET/CTなどの報告は殆どありません。
胸部X線検査所見
胸部X線検査は、エボラウイルス病患者の肺や心臓の状態を評価するために実施される基本的な画像検査です。
主な所見には以下のようなものがあります。
- びまん性の間質性浸潤影(肺全体に広がるすりガラス状の陰影)
- 肺水腫を示唆する両側性の浸潤影(肺に水分がたまった状態を示す陰影)
- 胸水貯留(肺と胸壁の間に水分がたまった状態)
これらの所見は、エボラウイルス感染に伴う肺障害や循環不全を反映していますが、他の重症感染症でも類似の画像所見を呈することが多いため、慎重な解釈が求められます。
| 所見 | 特徴 | 臨床的意義 |
| びまん性間質性浸潤影 | 両肺野にスリガラス様陰影が広がる | ウイルス性肺炎の進行を示唆 |
| 肺水腫様陰影 | 蝶形状の陰影が心陰影周囲に出現 | 循環不全や血管透過性亢進を反映 |
| 胸水貯留 | 肋骨横隔膜角の鈍化、横隔膜の挙上 | 体液貯留や炎症反応の指標 |
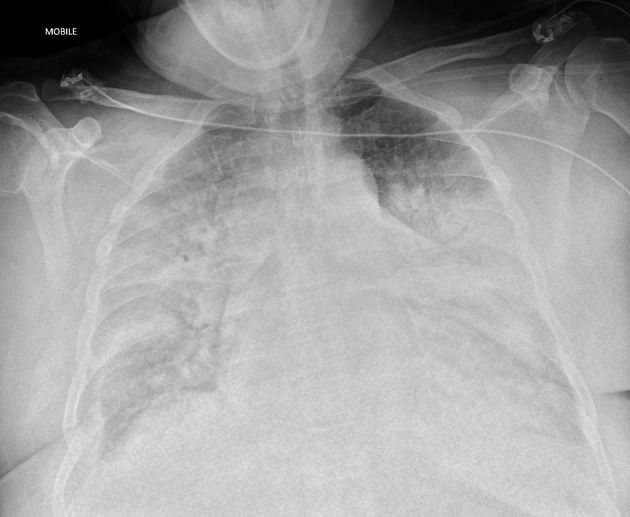
所見:両肺中枢側優位にすりガラス影〜浸潤影あり、肺水腫を疑う。
腹部超音波検査所見
腹部超音波検査は、肝臓や脾臓などの腹部臓器の状態を非侵襲的に評価するのに有用な検査方法です。
エボラウイルス病では以下のような所見が観察されます。
- 肝臓や脾臓の腫大(肝脾腫)
- 腹水貯留(腹腔内に液体が貯まった状態)
- 胆嚢壁の肥厚(胆嚢の壁が通常より厚くなった状態)
これらの所見は、ウイルス感染に伴う臓器障害や血管透過性亢進を反映しており、病態の重症度評価に役立ちます。
| 所見 | 特徴 | 臨床的解釈 |
| 肝脾腫 | 肝臓や脾臓のサイズ増大、エコー輝度の変化 | ウイルス性肝炎や網内系の活性化を示唆 |
| 腹水 | 腹腔内に無エコー領域の出現 | 血管透過性亢進や低アルブミン血症の結果 |
| 胆嚢壁肥厚 | 胆嚢壁の二重構造化、厚さの増大 | 炎症反応や循環不全の指標 |
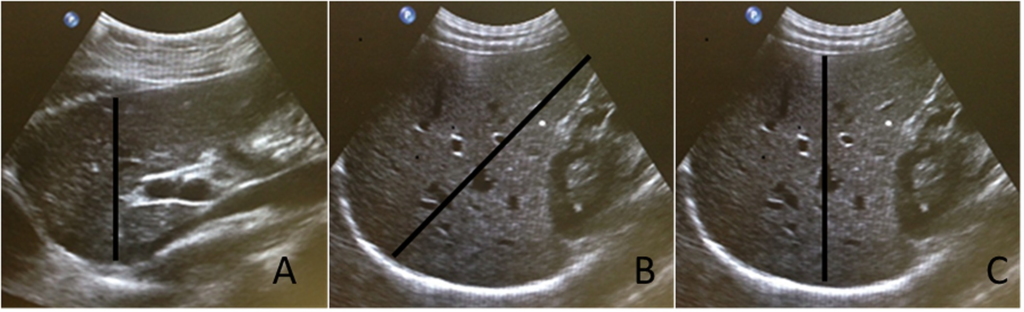
所見:肝腫大の評価として、エコーにて複数箇所を測定する。
CT検査所見
CT検査は、より詳細な臓器の評価が可能ですが、患者の移動に伴う感染リスクを考慮し、実施には慎重な判断を要します。
主なCT所見には以下のようなものがあります。
- 多発性の肺浸潤影(肺の複数箇所に現れる炎症性変化)
- 胸水や心嚢液貯留(胸腔や心臓周囲に液体が貯まった状態)
- 肝臓や脾臓の腫大と不均一な造影効果
- リンパ節腫大(免疫反応の活性化を示唆)
CT検査は、病変の広がりや程度をより詳細に評価でき、治療方針の決定に役立つ情報を提供します。しかし、感染対策の観点から、実施には十分な注意を払う必要があります。
| 部位 | CT所見 | 臨床的意義 |
| 肺 | すりガラス影、浸潤影、胸水 | ウイルス性肺炎の程度や範囲を評価 |
| 肝臓 | 腫大、造影効果低下 | 肝機能障害や循環不全を反映 |
| 脾臓 | 腫大、造影効果不均一 | 免疫反応の活性化や血流異常を示唆 |
| リンパ節 | 腫大、造影効果増強 | 全身性炎症反応の指標 |
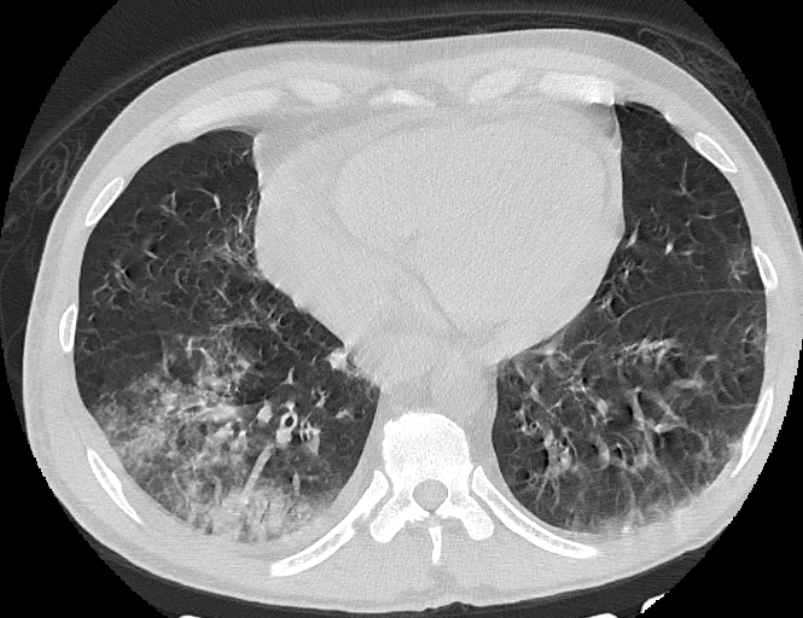
所見:こちらはH1N1インフルエンザ肺炎の症例であるが、ウイルス性肺炎の所見としてEbolaでもこのような陰影が生じる場合がある。
MRI検査所見
MRI検査は、エボラウイルス病の中枢神経系合併症の評価に特に有用です。放射線被曝がなく、軟部組織のコントラスト分解能に優れるため、脳や脊髄の詳細な評価が可能ではないかと考えられています。
主な所見には以下のようなものがあります。
- 脳実質の浮腫(脳組織内に水分が貯まった状態)
- 微小出血(小さな出血巣)
- 髄膜の造影効果増強(脳や脊髄を覆う膜の炎症を示唆)
これらの所見は、ウイルスの中枢神経系への直接侵襲や、全身性炎症反応の結果として生じる変化を反映しています。
| 部位 | MRI所見 | 臨床的解釈 |
| 大脳白質 | T2強調像で高信号 | 浮腫や炎症性変化を示唆 |
| 皮質下 | 微小出血を示す低信号域 | 血管内皮障害や凝固異常の結果 |
| 髄膜 | 造影後のFLAIR像で増強効果 | 髄膜炎の存在を示唆 |
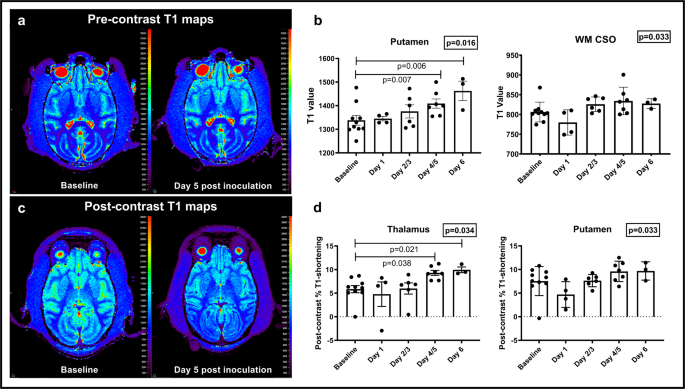
所見:「(a) 代表的な動物におけるベースラインおよび接種後5日目の定性的T1マップは、特に大脳基底核でT1値のわずかな増加を呈している。(b) 病気の経過中に被殻および深部白質において、造影前のT1値の増加が認められる(n=10匹の動物、線形混合効果モデル、S-plus 8.2)。データは平均値±SEMで示されている。(c) 代表的な動物における造影後の定性的T1マップは、接種後5日目にベースラインと比較してT1値のさらなる減少を示している。(d) 病気の経過中、被殻および視床において造影後のT1短縮率の増加が認められる(n=10匹の動物、線形混合効果モデル、S-plus 8.2)。データは平均値±SEMで示されている。ソースデータはソースデータファイルとして提供されている。」
核医学検査所見
核医学検査は、エボラウイルス病の診断に日常的に用いられることは稀ですが、研究目的で実施されることがあります。
FDG-PET/CT検査では、以下のような所見が報告されています。
- 多臓器のFDG集積増加(全身性の炎症反応を反映)
- リンパ節への異常集積(免疫系の活性化を示唆)
- 骨髄のびまん性集積増加(造血系の反応を反映)
これらの所見は、全身性の炎症反応や臓器障害の程度を反映していると考えられ、病態の全体像を把握する上で有用な情報を提供します。
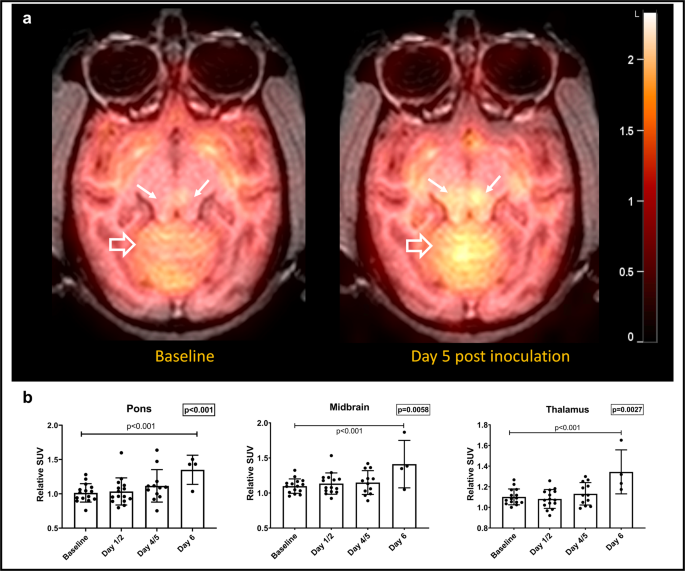
所見:「(a) 代表的なEBOV感染動物におけるパラメトリック相対SUVマップでは、接種後5日目に脳幹(白矢印)および小脳(白抜き矢印)における取り込みの増加がベースラインと比較して認められる。(b) 病気の経過中、視床、中脳および橋において相対的FDG取り込みの有意な増加が認められる(n=15匹の動物、線形混合効果モデル、S-plus 8.2、p=0.0027、0.0059、0.0007)。データは平均値±SEMで示されている。」

治療方法と薬、治癒までの期間
支持療法の重要性
エボラウイルス病の治療において、支持療法が極めて重要な役割を果たします。
支持療法とは、患者様の体調を整え、症状を緩和するための包括的な治療アプローチを指します。
具体的には、以下のような医療処置が実施されます。
- 適切な水分補給と電解質バランスの調整
- 継続的な血圧および呼吸状態のモニタリング
- 患者様の状態に応じた酸素療法の実施
これらの細やかな医療ケアにより、患者様の体力維持と免疫機能の強化が図られ、回復への道筋が開かれます。
抗ウイルス薬による治療戦略
エボラウイルス病に対する特効薬の開発は、医学界において最優先課題の一つとなっています。
| 薬剤名 | 主な作用機序 | 期待される効果 |
| レムデシビル | ウイルスの複製過程を阻害 | 症状の軽減と回復促進 |
| ファビピラビル | ウイルスのRNA合成を抑制 | 感染拡大の抑止 |
これらの革新的な薬剤は、ウイルスの増殖を効果的に抑え込むことで、症状の緩和や回復期間の短縮をもたらします。
しかしながら、各患者様の病状や全身状態を慎重に評価した上で、適切な投薬計画を立てる必要があります。
抗体療法の新たな展開
抗体療法は、エボラウイルス病治療における画期的なアプローチとして注目を集めています。
| 抗体療法の種類 | 特徴と作用機序 |
| 単クローン抗体療法 | 特定のウイルス抗原を標的とした高度な特異性 |
| 回復者血漿療法 | 回復患者の抗体を活用した多様な中和能力 |
これらの先進的な治療法は、ウイルスを直接的に攻撃または無力化することで、感染の進行を効果的に抑制します。
特に単クローン抗体療法については、複数の大規模臨床試験において顕著な治療効果が実証されています。
例えば、2018年から2020年にかけてコンゴ民主共和国で実施された臨床研究では、単クローン抗体療法の導入により、エボラウイルス病の致死率が劇的に低下したことが報告されました。
回復過程と経過観察の重要性
エボラウイルス病からの回復は、一般的に以下のような段階を経て進行します。
- 発症から約1〜2週間で症状が最も重篤化
- その後2〜4週間程度かけて症状が徐々に改善
- 症状消失後も4〜6週間の綿密な経過観察が必要
| 回復段階 | 期間の目安 | 主な特徴 |
| 急性期 | 1〜2週間 | 症状の悪化と全身状態の不安定化 |
| 回復期 | 2〜4週間 | 症状の緩和と身体機能の回復 |
| 経過観察期 | 4〜6週間 | 後遺症の有無確認と再発防止 |
回復後も、長期的な合併症の発症に細心の注意を払います。
定期的な医療機関でのフォローアップ診療を受けることが、患者様の長期的な健康維持に寄与します。

治療の副作用やデメリット(リスク)
エボラウイルス病(エボラ出血熱とも呼ばれる重篤なウイルス性感染症)の治療には、様々な課題が付随します。本稿では、治療に関連するリスクと副作用について詳細に解説いたします。
治療薬による副作用
エボラウイルス病の治療薬には、重大な副作用が生じる場合があります。患者様の体調や治療の進行状況によっては、深刻な健康被害につながることもあるため、細心の注意を払います。
薬剤の種類によって異なる副作用が報告されていますが、代表的なものとして以下が挙げられます。
- 重度の吐き気や嘔吐(むかつきや吐き気が強く、食事摂取が困難になる状態)
- 腎機能障害(腎臓の働きが低下し、体内の老廃物が十分に排出されない状態)
- 肝機能障害(肝臓の働きが低下し、代謝や解毒作用に支障が出る状態)
これらの副作用は、患者様の生活の質を著しく低下させる恐れがあります。
| 副作用 | 発生頻度 | 主な症状 |
| 吐き気 | 高い | 食欲不振、体重減少 |
| 腎障害 | 中程度 | 浮腫、尿量減少 |
| 肝障害 | 低い | 黄疸、倦怠感 |
医療従事者は、患者様の状態を綿密にモニタリングし、副作用の兆候を早期に発見することが求められます。迅速な対応により、副作用の重症化を防ぐことが可能となります。
集中治療に伴うリスク
エボラウイルス病の重症患者様には、集中治療が必要となる場合があります。しかしながら、長期の集中治療には様々なリスクが伴うことを認識しておく必要があります。
集中治療室での長期滞在は、患者様の身体機能や精神状態に悪影響を及ぼす場合があります。特に高齢者や基礎疾患を持つ方々においては、そのリスクが高くなる傾向にあります。
| リスク | 影響を受ける機能 | 予防策 |
| 筋力低下 | 運動機能 | 早期リハビリテーション |
| 認知機能低下 | 精神機能 | 定期的な認知刺激 |
| 感染症 | 免疫機能 | 厳格な衛生管理 |
これらのリスクを最小限に抑えるために、適切なリハビリテーションプログラムの実施や感染対策の徹底が不可欠です。
医療チームは、患者様の全身状態を考慮しながら、バランスの取れた治療計画を立案することが重要となります。
輸液療法による合併症
エボラウイルス病患者の多くは重度の脱水状態に陥るため、輸液療法が行われますが、過剰な輸液は様々な合併症を引き起こします。
過剰輸液による主な合併症には以下のようなものがあります。
- 肺水腫(肺に水分が貯まり、呼吸困難を引き起こす状態)
- 電解質異常(体内のナトリウムやカリウムなどのバランスが崩れる状態)
- 浮腫(体の組織に過剰な水分が貯まる状態)
医療チームは、患者様の体液バランスを慎重に管理し、適切な輸液量を維持することが重要です。定期的な検査と細やかな観察により、合併症の早期発見と迅速な対応が可能となります。
| 合併症 | 主な症状 | 管理方法 |
| 肺水腫 | 呼吸困難 | 利尿薬投与、酸素療法 |
| 低ナトリウム血症 | 意識障害 | 電解質補正、水分制限 |
| 浮腫 | 四肢のむくみ | 圧迫療法、体位変換 |
これらの合併症は、患者様の回復を遅らせるだけでなく生命を脅かす場合もあるため、細心の注意を払います。
心理的ストレスとトラウマ
エボラウイルス病の治療過程では、患者様が強い心理的ストレスにさらされます。隔離された環境での長期治療や死の恐怖などが、患者様の精神状態に深刻な影響を与える場合があります。
このような心理的ストレスは、以下のような問題につながる可能性があります。
- うつ病(持続的な気分の落ち込みや興味の喪失が特徴的な精神疾患)
- 不安障害(過度の不安や恐怖感が日常生活に支障をきたす状態)
- 心的外傷後ストレス障害(PTSD、トラウマとなる出来事の後に生じる精神的な障害)
| 心理的影響 | 長期的な結果 | 支援方法 |
| うつ症状 | 社会復帰の遅延 | 認知行動療法 |
| 不安 | QOLの低下 | リラクセーション技法 |
| PTSD | 人間関係への影響 | トラウマ焦点化療法 |
患者様の精神的健康をサポートするためには、専門的な心理ケアの提供が必須となります。心理療法士や精神科医との連携により、適切な介入を行うことが重要です。
治療後も長期にわたってフォローアップを行い、必要に応じて適切な精神的サポートを提供することが、患者様の回復と社会復帰を助ける上で大切な役割を果たします。
二次感染のリスク
エボラウイルス病の治療中は、患者様の免疫機能が著しく低下しているため、二次感染のリスクが非常に高くなります。
特に注意が必要な二次感染には、以下のようなものがあります。
- 院内肺炎(入院中に発症する肺の感染症)
- カテーテル関連血流感染(中心静脈カテーテルなどの医療デバイスを介して起こる血液の感染)
- 尿路感染症(膀胱や尿道などの尿路系統に起こる感染症)
これらの感染症は、患者様の容体を急激に悪化させる可能性があるため、厳重な感染対策が求められます。
| 感染症 | 主な原因菌 | 予防策 |
| 院内肺炎 | 緑膿菌 | 口腔ケア、体位変換 |
| 血流感染 | 黄色ブドウ球菌 | カテーテル管理、無菌操作 |
| 尿路感染 | 大腸菌 | 適切な水分摂取、カテーテル早期抜去 |
医療スタッフは、徹底した手指衛生や無菌操作の遵守など、細心の注意を払って感染予防に努める必要があります。
定期的な環境整備や医療器具の適切な管理も、感染リスクの低減に重要な役割を果たします。

治療費
エボラウイルス病の治療費は、症状の重症度や入院期間に応じて大幅に変動します。初診料は通常2,910円~5,410円の範囲内ですが、再診料は1回の診察につき750円~2,660円となります。
検査費用は、血液検査や画像診断(X線やCTスキャンなど)を含め、50,000円を超え、時に100,000円以上になります。
処置費は、患者様の容態によって著しく異なります。点滴や輸血などの基本的な処置で1日あたり20,000円から50,000円かかり、人工呼吸器の使用が必要な場合は1日100,000円を超えます。
入院費は、医療機関や病室のタイプに応じて変わりますが、一般病棟で1日20,000円から30,000円、集中治療室では1日100,000円を上回ります。
| 費用項目 | 概算金額 |
| 初診料 | 2,910円~5,410円 |
| 再診料 | 750円~2,660円 |
| 検査費用 | 50,000円~100,000円以上 |
エボラウイルス病の治療には長期の入院を要するため、総額で数百万円から1,000万円を超えることがあります。
なお、上記の価格は2024年9月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文




