感染症の一種であるカンピロバクター腸炎とは、主にカンピロバクターという細菌が原因で起こる腸の炎症です。
この病気は、生や加熱不十分な鶏肉などを食べることで感染することが多く、食中毒の原因としてよく知られています。
主な症状には、熱が出たり、お腹が痛くなったり、下痢をしたりすることがあります。時には便に血が混じることもあります。
多くの場合、数日から1週間ほどで自然に良くなりますが、ひどくなることもあるので気をつける必要があります。
カンピロバクター腸炎の主な症状
消化器系の症状
カンピロバクター腸炎の代表的な症状は、消化器系に現れます。主な症状には以下のようなものがあります。
- 下痢(水様性または血便を伴う)
- 腹痛(特に下腹部に強く現れる)
- 吐き気や嘔吐
- 腹部膨満感
これらの症状は、感染後24時間から5日程度で出現します。特に下痢は、1日に数回から10回以上と頻繁に起こります。また、腹痛は急性の痛みとして感じられ、しばしば痙攣性の痛みを伴います。
| 症状 | 特徴 |
|---|---|
| 下痢 | 水様性または血便を伴う |
| 腹痛 | 下腹部に強く、痙攣性 |
| 吐き気・嘔吐 | 食欲不振を伴うこともある |
| 腹部膨満感 | ガスがたまったような感覚 |
全身症状
消化器系の症状に加えて、全身にも様々な症状が現れます。これらの症状は、体の免疫反応によって引き起こされます。
- 発熱(38℃以上の高熱が続くこともある)
- 悪寒や戦慄
- 全身倦怠感
- 頭痛
発熱は、カンピロバクター腸炎の典型的な症状の一つです。多くの場合、38℃から40℃程度の高熱が数日間続きます。この高熱は、体が感染と戦っている証拠でもあります。
| 全身症状 | 発現頻度 |
|---|---|
| 発熱 | 高頻度 |
| 悪寒・戦慄 | 中頻度 |
| 全身倦怠感 | 高頻度 |
| 頭痛 | 中頻度 |
症状の経過と持続期間
カンピロバクター腸炎の症状は、通常1週間程度で改善傾向を示します。症状が2週間以上続くケースもあります。症状の経過は以下のような特徴があります。
- 発症初期:急性の症状(下痢、腹痛、発熱など)が強く現れる
- 中期:症状のピークを過ぎ、徐々に改善に向かう
- 後期:多くの症状が軽減するが、軽度の下痢や腹部不快感が残る
2018年に発表された研究によると、カンピロバクター腸炎患者の約80%が1週間以内に主要な症状から回復したことが報告されています。
この研究結果は、多くの患者さまにとって症状の持続期間が比較的短いことを示唆しています。
| 経過段階 | 主な特徴 |
|---|---|
| 発症初期 | 急性症状が強い |
| 中期 | 症状が徐々に改善 |
| 後期 | 軽度の症状が残存 |
重症化のサイン
多くの場合、カンピロバクター腸炎は自然に回復しますが、一部の患者さまでは症状が重症化します。重症化のサインを知っておくことは重要です。
以下のような症状が現れた場合は、速やかに医療機関を受診することをお勧めします。
- 高熱(39℃以上)が3日以上続く
- 激しい腹痛が持続する
- 血便が増加する
- 脱水症状(めまい、口渇、尿量減少など)が現れる
- 全身の倦怠感が強く、日常生活に支障をきたす
これらの症状は、体の状態が悪化している可能性を示唆します。特に高齢者や基礎疾患のある方、免疫機能が低下している方は、症状が重症化しやすいため、注意します。

カンピロバクター腸炎の原因とリスク要因
カンピロバクター腸炎の主な原因や感染経路、リスク要因について詳しく説明します。
カンピロバクター菌の特徴
カンピロバクター腸炎の原因となるのは、カンピロバクター属の細菌です。主にカンピロバクター・ジェジュニ(Campylobacter jejuni)とカンピロバクター・コリ(Campylobacter coli)が感染を起こします。これらの細菌は以下のような特徴を持ちます。
- らせん状または湾曲した形状の細菌
- 微好気性(少量の酸素を好む)
- 42℃前後の温度で最もよく増殖する
カンピロバクター菌は、動物の腸内に常在し、特に鶏や牛、豚などの家畜に多く見られます。これらの動物の糞便を介して環境中に広がり、食品や水を汚染します。
| カンピロバクター属 | 主な宿主 |
|---|---|
| C. jejuni | 鶏、牛、羊 |
| C. coli | 豚、鶏 |
主な感染経路
カンピロバクター腸炎の感染経路は多岐にわたりますが、最も一般的なのは汚染された食品や水を摂取することです。具体的な感染経路には以下のようなものがあります。
- 生や加熱不十分な鶏肉の摂取
- 汚染された生野菜や果物の摂取
- 未殺菌の牛乳や乳製品の摂取
- 汚染された水の飲用や使用
特に鶏肉は、カンピロバクター菌に汚染されているリスクが高いとされています。2019年の調査では、市販の鶏肉の約40%からカンピロバクター菌が検出されたという報告もあります。
| 食品 | 感染リスク |
|---|---|
| 鶏肉 | 高 |
| 牛肉 | 中 |
| 豚肉 | 中 |
| 生野菜 | 中~低 |
交差汚染のリスク
カンピロバクター菌による感染は、直接汚染された食品を摂取するだけでなく、交差汚染によっても発生します。
交差汚染とは、汚染された食品や調理器具を介して、他の食品に菌が移ることを指します。以下のような状況で交差汚染が起こりやすくなります。
- 生の鶏肉を扱った後、同じまな板や包丁で他の食材を調理する
- 生肉の汁が他の食品にかかる
- 汚染された手で調理済みの食品を触る
交差汚染を防ぐためには、生肉と他の食材を分けて保管・調理することや、調理器具の洗浄・消毒を徹底することが大切です。
環境要因とリスク集団
カンピロバクター腸炎の感染リスクは、環境要因や個人の状況によっても変化します。以下のような要因が感染リスクを高めます。
- 夏季(特に7月から9月)
- 海外旅行(衛生管理の不十分な地域)
- 免疫機能の低下
- 胃酸分泌の減少(制酸剤の使用など)
また、特定の職業や生活環境にある人々は、カンピロバクター菌に接触するリスクが高くなります。
- 食品加工業従事者
- 畜産業従事者
- ペット(特に犬や猫)との密接な接触がある人
| リスク要因 | 影響度 |
|---|---|
| 夏季 | 高 |
| 海外旅行 | 中~高 |
| 免疫低下 | 高 |
| 特定職業 | 中~高 |
感染力と潜伏期間
カンピロバクター菌の感染力は比較的強く、少量の菌(500個程度)でも感染を起こします。潜伏期間は通常2~5日ですが、1~10日の範囲で変動することもあります。この期間は、菌に曝露してから症状が現れるまでの時間を指します。
感染力の強さと比較的短い潜伏期間により、カンピロバクター腸炎は時に集団感染を引き起こします。特に学校や保育施設、飲食店などでの発生に注意します。

診察と診断
カンピロバクター腸炎の診断は、患者さまの症状や経過、検査結果を総合的に評価して行います。本記事では、医療機関での診察の流れや、使用される検査方法について詳しく説明します。また、他の消化器疾患との鑑別診断の重要性や、診断結果の解釈についても触れていきます。正確な診断が適切な治療につながるため、診察と診断のプロセスを理解することは患者さまにとって大切です。
初診時の問診と身体診察
カンピロバクター腸炎が疑われる際、医師は詳細な問診を実施します。問診では以下のような点について確認します。
- 症状の発症時期と経過
- 食事内容(特に発症前の数日間)
- 海外渡航歴
- 周囲の人の同様の症状の有無
問診に続いて、身体診察を行います。身体診察では、以下のような項目をチェックします。
- 体温測定
- 腹部の触診(圧痛の有無や腸蠕動音の確認)
- 脱水症状の有無(皮膚の張りや口腔内の乾燥など)
これらの情報は、カンピロバクター腸炎の可能性を評価する上で重要な手がかりとなります。
| 問診項目 | 確認ポイント |
|---|---|
| 症状発症 | 時期と経過 |
| 食事内容 | 発症前の摂取物 |
| 渡航歴 | 海外での滞在 |
| 周囲の状況 | 類似症状の有無 |
便検査による病原体の検出
カンピロバクター腸炎の確定診断には、便検査が欠かせません。便検査では、以下のような方法でカンピロバクター菌の検出を試みます。
- 培養検査:特殊な培地を用いてカンピロバクター菌を培養
- PCR検査(遺伝子増幅法):カンピロバクター菌の遺伝子を検出
- 抗原検査:カンピロバクター菌の特異的な抗原を検出
培養検査は従来から用いられている方法ですが、結果が出るまでに数日を要します。一方、PCR検査や抗原検査は比較的短時間で結果が得られるため、近年では多くの医療機関で採用されています。
| 検査方法 | 特徴 |
|---|---|
| 培養検査 | 確実だが時間を要する |
| PCR検査 | 迅速かつ高感度 |
| 抗原検査 | 簡便で迅速 |
血液検査による炎症反応の評価
カンピロバクター腸炎の診断補助として、血液検査も実施します。血液検査では、以下のような項目をチェックします。
- 白血球数:細菌感染による増加を確認
- CRP(C反応性タンパク):炎症の程度を評価
- 電解質:脱水による異常を確認
これらの検査結果は、感染の重症度や全身状態の評価に役立ちます。また、他の細菌性腸炎との鑑別にも有用です。
画像検査の役割
重症例や合併症が疑われる場合、画像検査を追加することがあります。主に以下のような検査を行います。
- 腹部エコー検査:腸管壁の肥厚や腹水の有無を確認
- CT検査(コンピュータ断層撮影):腸管の状態や周囲の臓器への影響を評価
画像検査は、カンピロバクター腸炎の直接的な診断には用いませんが、合併症の有無や他の疾患との鑑別に重要な役割を果たします。
| 画像検査 | 主な目的 |
|---|---|
| 腹部エコー | 腸管壁の評価 |
| CT | 合併症の確認 |
鑑別診断の重要性
カンピロバクター腸炎の症状は、他の消化器疾患と類似していることがあります。そのため、以下のような疾患との鑑別が重要です。
- サルモネラ菌やO157などによる細菌性腸炎
- ノロウイルスなどによるウイルス性胃腸炎
- 急性虫垂炎
- 炎症性腸疾患(潰瘍性大腸炎やクローン病)
鑑別診断を行うことで、適切な治療方針を決定できます。また、重篤な疾患を見逃すリスクを減らすことができます。
診断結果の解釈と説明
検査結果が出た後、医師は患者さまに診断結果を説明します。この際、以下のような点について詳しく説明します。
- 確定診断の根拠
- 感染経路の推定
- 予想される経過
- 治療方針
患者さまは、診断結果について不明な点があれば、遠慮なく医師に質問することをお勧めします。正確な情報を得ることで、安心して治療に臨むことができます。
カンピロバクター腸炎の診察と診断は、患者さまの症状や検査結果を総合的に評価して行います。医療機関では、問診から始まり、身体診察、各種検査を経て確定診断に至ります。このプロセスを理解することで、患者さまは自身の状態をより深く把握し、医療者とのコミュニケーションを円滑に行えます。
診断の正確性は、その後の治療効果に大きく影響します。そのため、医療機関では慎重かつ迅速な診断プロセスを行います。患者さまも、症状や経過について詳しく医師に伝えることで、より精度の高い診断につながります。

画像所見
腹部エコー検査での特徴的所見
腹部エコー検査は、非侵襲的かつ即時的に結果が得られる利点があり、カンピロバクター腸炎の初期評価に頻繁に用いられます。主な所見として以下が挙げられます。
- 腸管壁の肥厚:炎症による浮腫のため、正常値(3mm以下)を超える肥厚が見られます。
- 腸管壁の層構造の乱れ:炎症により腸管壁の正常な5層構造が不明瞭になります。
- 腸管周囲の脂肪織の輝度上昇:炎症が腸管外に波及すると、周囲の脂肪織の輝度が上昇します。
これらの所見は、特に回腸末端から上行結腸にかけて顕著に観察されることが多いです。
| エコー所見 | 正常値 | 異常値 |
|---|---|---|
| 腸管壁厚 | 3mm以下 | 3mm超 |
| 層構造 | 明瞭な5層 | 不明瞭 |
| 周囲脂肪織 | 低輝度 | 高輝度 |
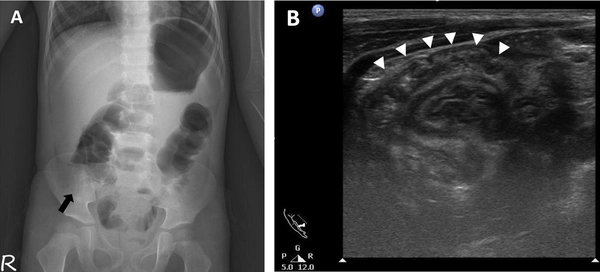
所見:「A. 立位腹部単純X線写真にて、右下腹部にガス欠乏(黒矢印)を認める。
B. 腹部超音波検査にて、右下腹部にドーナツ(ターゲット)像および偽腎徴候を認め、腸重積を示唆する所見である。さらに、複数の腫大した腸間膜リンパ節(白三角、サイズ:1.5 cm未満)を認める。」
CT検査による詳細な評価
CT検査は、腸管全体の状態や周囲臓器への影響を詳細に評価できる利点があります。カンピロバクター腸炎におけるCT所見として、以下のようなものが特徴的です。
- 腸管壁の肥厚:エコー同様、炎症による浮腫のため腸管壁の肥厚が見られます。
- 腸管壁の造影効果増強:造影剤を用いると、炎症部位で強い造影効果が観察されます。
- 腸間膜の脂肪織濃度上昇:炎症の波及により、腸間膜の脂肪織濃度が上昇します。
- リンパ節腫大:炎症に伴い、腸間膜リンパ節の腫大が見られることがあります。
これらの所見は、カンピロバクター腸炎の重症度評価や合併症の有無の判断に役立ちます。
| CT所見 | 軽症 | 重症 |
|---|---|---|
| 腸管壁肥厚 | 軽度 | 顕著 |
| 造影効果 | 軽度 | 強度 |
| リンパ節 | 軽度腫大 | 著明腫大 |
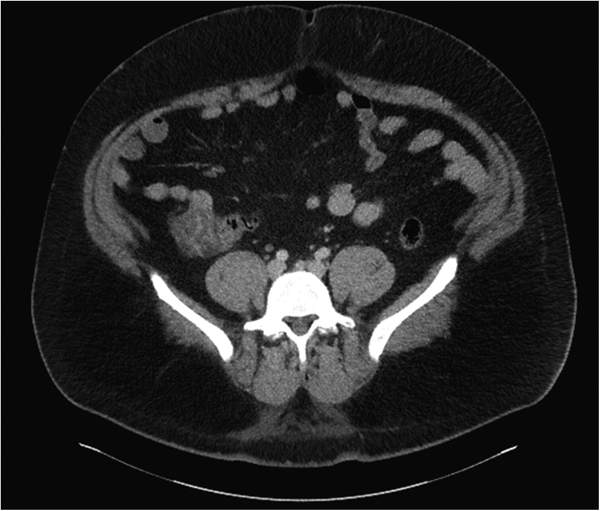
所見:「CT検査にて、盲腸壁の肥厚と造影効果の亢進を認め、盲腸炎(cecal colitis)を示唆する。また、腸間膜リンパ節の腫大を伴い、腸間膜リンパ節炎(mesenteric adenitis)を併発している所見である。」
MRI検査の役割
MRI検査は、放射線被曝がなく軟部組織のコントラスト分解能に優れているため、特に若年者や妊婦の評価に有用です。カンピロバクター腸炎におけるMRI所見は以下のようなものがあります。
- T2強調像での高信号:炎症部位の腸管壁がT2強調像で高信号を示します。
- 拡散強調像での高信号:活動性炎症部位が拡散強調像で高信号を呈します。
- 造影効果:造影剤投与後、炎症部位で強い造影効果が見られます。
MRIは特に、炎症の範囲や程度の詳細な評価に優れており、経過観察にも適しています。
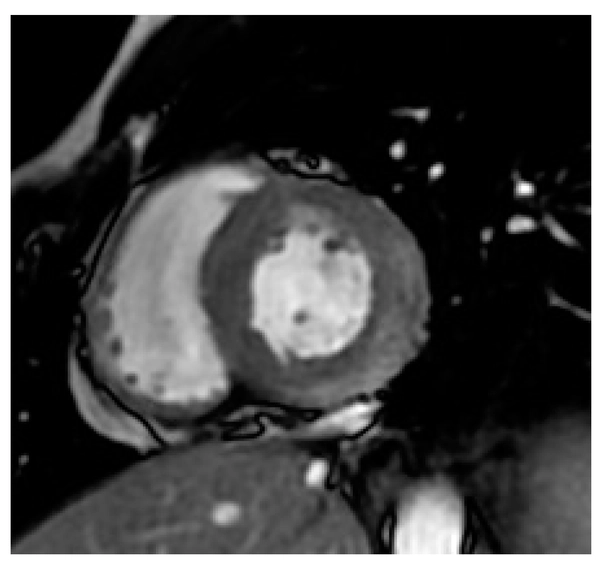
所見:「Campylobactor関連心筋炎の症例。心基部左室短軸断面におけるSSFPシネCMRから抽出した収縮終期画像にて、造影剤(ガドリニウムキレート 0.1 mM)投与約1分後に、後外側壁の心外膜下層に早期の高信号域を認める(矢印)。限局性の充血(hyperemia)を示唆する所見である。」
内視鏡検査による直接観察
内視鏡検査は、腸管粘膜を直接観察できる利点があり、カンピロバクター腸炎の確定診断や重症度評価に重要です。主な内視鏡所見として以下が挙げられます。
- 粘膜の発赤・浮腫:炎症により粘膜が赤く腫れています。
- びらん・潰瘍形成:重症例では粘膜表面にびらんや潰瘍が形成されます。
- 出血:活動性の炎症では、粘膜からの出血が観察されることがあります。
内視鏡検査では、同時に生検(組織採取)を行うことで、より詳細な病理学的評価が可能です。
| 内視鏡所見 | 軽症 | 重症 |
|---|---|---|
| 粘膜変化 | 発赤のみ | びらん・潰瘍 |
| 出血 | なし~軽度 | 中等度~高度 |
| 範囲 | 限局性 | びまん性 |
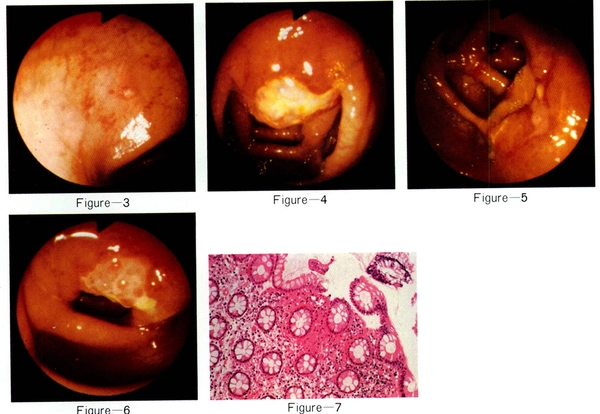
所見:「直腸およびS状結腸における発赤はやや軽減していたが、アフタ様の小潰瘍(Figure 3 )を認めた。下行結腸、横行結腸、上行結腸の粘膜には斑状から点状のびらんが散在し、浮腫状変化を伴っていた。バウヒン弁上には、Figure 4に示すように、不整な形状と周堤の高度な浮腫性変化を伴い、辺縁が鋭利な急性潰瘍を認めた。この時点では臨床症状は軽快していた。潰瘍部からの生検組織(Figure 7 )では、炎症性細胞浸潤、浮腫性変化、うっ血、小出血巣などがみられたが、特異的な所見は認められなかった。盲腸部粘膜には軽度の浮腫状変化を認めた。」
画像所見の経時的変化
カンピロバクター腸炎の画像所見は、疾患の進行や治療に応じて変化します。典型的な経過として以下のようなパターンが見られます。
- 急性期:腸管壁の肥厚や造影効果が顕著で、周囲の炎症性変化も強くみられます。
- 回復期:腸管壁の肥厚は徐々に改善し、造影効果も減弱します。
- 治癒期:ほぼ正常な腸管所見に戻りますが、軽度の壁肥厚が残存することもあります。
経時的な画像評価は、治療効果の判定や再燃の早期発見に役立ちます。

治療方法と薬、治癒までの期間
抗菌薬治療の適応と選択
カンピロバクター腸炎の治療において、抗菌薬の使用は慎重に検討します。軽症例では自然治癒を期待して経過観察することがありますが、重症例や合併症のリスクが高い際には抗菌薬治療を推奨します。
抗菌薬治療の適応となる主な状況は以下の通りです。
- 38.5度以上の高熱が3日以上続く場合
- 血便が見られる場合
- 脱水症状が強い場合
- 免疫機能が低下している患者さん
抗菌薬の選択は、感受性試験の結果に基づいて行います。一般的に使用される薬剤には以下のようなものがあります。
| 抗菌薬 | 投与経路 | 投与期間 |
|---|---|---|
| アジスロマイシン | 経口 | 3日間 |
| レボフロキサシン | 経口/静注 | 5-7日間 |
| エリスロマイシン | 経口 | 5-7日間 |
2020年に発表された研究では、早期の抗菌薬投与が症状の持続期間を平均1.5日短縮させたことが報告されています。この結果は、適切なタイミングでの抗菌薬使用の重要性を示唆しています。
対症療法の役割
抗菌薬治療と並行して、または軽症例の主な治療法として、対症療法を行います。対症療法の主な目的は、患者さんの苦痛を軽減し、脱水を予防することです。主な対症療法には以下のようなものがあります。
- 補液療法:経口または点滴による水分・電解質の補給
- 整腸剤:腸内環境の改善を目的とした薬剤の投与
- 制吐剤:嘔吐を抑制するための薬剤の使用
- 鎮痛剤:腹痛を緩和するための薬剤の投与
これらの対症療法は、患者さんの症状や全身状態に応じて適切に組み合わせて実施します。
自然経過と治癒までの期間
カンピロバクター腸炎は、多くの場合、1週間から10日程度で自然に治癒します。症状が2週間以上続くこともあります。治癒までの期間に影響を与える要因としては、以下のようなものが挙げられます。
- 患者さんの年齢と全身状態
- 感染したカンピロバクター菌の種類と量
- 抗菌薬治療の有無とタイミング
- 合併症の有無
治癒の判断は、主に臨床症状の改善によって行います。具体的には、以下のような状態が続くことを確認します。
- 下痢の回数が減少し、便の性状が正常化
- 発熱や腹痛などの症状が消失
- 食欲が回復し、通常の食事が摂取可能
| 対症療法 | 目的 | 主な薬剤/方法 |
|---|---|---|
| 補液療法 | 脱水予防 | 経口補水液、点滴 |
| 整腸剤 | 腸内環境改善 | プロバイオティクス |
| 制吐剤 | 嘔吐抑制 | メトクロプラミド |
| 鎮痛剤 | 腹痛緩和 | ブスコパン |
合併症のリスクと長期的な影響
カンピロバクター腸炎の多くは自然治癒しますが、まれに合併症を引き起こします。主な合併症とそのリスク因子は以下の通りです。
- 菌血症(血液中に細菌が侵入した状態):高齢者や免疫不全患者で発症リスクが高まります。
- 反応性関節炎:感染後数週間で発症します。
- ギラン・バレー症候群(末梢神経の炎症による麻痺性疾患):神経系の合併症で、感染後1-3週間で発症します。
これらの合併症は比較的まれですが、発症した場合は長期的な治療が必要となります。
回復期の生活と再発予防
症状が改善し始めたら、徐々に日常生活に戻ることができます。ただし、完全な回復までには時間がかかるため、以下の点に注意します。
- 消化に良い食事を心がける
- 十分な休養をとる
- 手洗いなどの衛生管理を徹底する
- 医師の指示に従って定期的な経過観察を受ける
再発を防ぐためには、以下の点に気をつけることが大切です。
- 生肉や加熱不十分な肉製品を避ける
- 調理器具の洗浄と消毒を徹底する
- 外食時は信頼できる店舗を選ぶ
| 合併症 | 発症時期 | リスク因子 |
|---|---|---|
| 菌血症 | 急性期 | 高齢、免疫不全 |
| 反応性関節炎 | 感染後数週間 | HLA-B27陽性 |
| ギラン・バレー症候群 | 感染後1-3週間 | 不明 |
カンピロバクター腸炎の治療は、症状の程度や患者さんの状態に応じて個別化します。軽症例では自然治癒を待つことが多いですが、重症例や合併症のリスクが高い場合には積極的な治療を行います。
抗菌薬治療と対症療法を適切に組み合わせることで、症状の早期改善と合併症の予防が期待できます。
治療中は十分な休養を取り、医師の指示に従って服薬や食事制限を行うことが重要です。また、症状が改善した後も、再発や二次感染を防ぐため、しばらくは衛生管理に気を付けます。
不安な点や気になる症状がある場合は、遠慮なく担当医に相談しましょう。
回復期には、徐々に通常の食事に戻していくことを推奨しますが、消化器系への負担を考慮し、段階的に進めていくことが賢明です。以下に、回復期の食事の進め方の例を示します。
- 第1段階:水分補給(経口補水液、お茶など)
- 第2段階:消化の良い食品(おかゆ、煮込んだ野菜など)
- 第3段階:軽い食事(白米、煮魚、豆腐など)
- 第4段階:通常の食事
この進め方は一例であり、個々の患者さんの状態や回復の速度に応じて調整します。食事の再開や内容について不安がある場合は、担当医や栄養士に相談することをお勧めします。
カンピロバクター腸炎からの回復には、適切な治療と休養により、1〜2週間程度で日常生活に戻ることができます。ただし、完全な体調回復までには更に時間がかかるため、無理をせず、徐々に活動量を増やしていくことが大切です。
| 回復段階 | 推奨される活動 | 注意点 |
|---|---|---|
| 初期 | 十分な休養 | 水分補給を心がける |
| 中期 | 軽い室内活動 | 過度な運動を避ける |
| 後期 | 通常活動の再開 | 体調を見ながら徐々に増やす |

カンピロバクター腸炎治療の副作用とリスク
カンピロバクター腸炎の治療には抗菌薬療法や対症療法が用いられますが、これらにも副作用やリスクが存在します。
抗菌薬治療の副作用
カンピロバクター腸炎の治療で使用される抗菌薬には、様々な副作用が報告されています。主な副作用には以下のようなものがあります。
- 消化器症状(吐き気、嘔吐、下痢)
- 腸内細菌叢の乱れ
- アレルギー反応(発疹、かゆみ)
- 肝機能障害
これらの副作用の発生頻度や重症度は、使用する抗菌薬の種類や患者さんの体質によって異なります。
| 抗菌薬 | 主な副作用 | 発生頻度 |
|---|---|---|
| アジスロマイシン | 下痢、腹痛 | 5-10% |
| レボフロキサシン | 光線過敏症、腱障害 | 1-5% |
| エリスロマイシン | 消化器症状、肝機能障害 | 10-15% |
特に注意すべきは、抗菌薬による腸内細菌叢の乱れです。善玉菌が減少し、悪玉菌が増殖することで、二次的な腸内感染を引き起こします。
最も深刻な例として、クロストリジオイデス・ディフィシル(Clostridioides difficile)感染症が挙げられます。
耐性菌出現のリスク
抗菌薬の使用は、耐性菌出現のリスクを伴います。カンピロバクター菌は、近年、フルオロキノロン系抗菌薬に対する耐性が増加しており、治療の難しさが指摘されています。耐性菌の出現を防ぐため、以下の点に注意します。
- 医師の指示通りに抗菌薬を服用する
- 処方された抗菌薬を最後まで服用する
- 症状が改善しても自己判断で服用を中止しない
耐性菌の問題は、個人の治療の失敗にとどまらず、公衆衛生上の大きな課題となっています。
対症療法に伴うリスク
カンピロバクター腸炎の治療では、抗菌薬療法と並行して対症療法が行われることがあります。対症療法に用いられる薬剤にも、それぞれ副作用やリスクが存在します。
| 対症療法 | 使用薬剤 | 主なリスク |
|---|---|---|
| 制吐剤 | メトクロプラミド | 錐体外路症状 |
| 整腸剤 | プロバイオティクス | 菌血症(まれ) |
| 鎮痛剤 | NSAIDs | 胃腸障害、腎機能障害 |
特に、非ステロイド性抗炎症薬(NSAIDs)の使用には注意します。NSAIDsは胃腸粘膜を傷つける可能性があり、既に炎症を起こしている腸管に更なるダメージを与えます。
治療の遅れによる合併症リスク
カンピロバクター腸炎の治療を適切に行わない、または治療が遅れることで、様々な合併症のリスクが高まります。主な合併症とそのリスクは以下の通りです。
- 脱水症状の悪化:重度の下痢や嘔吐が続くと、体内の水分と電解質のバランスが崩れます。
- 菌血症:腸管から血液中に菌が侵入し、全身性の感染を引き起こします。
- 反応性関節炎:感染後に関節の炎症が起こり、痛みや腫れを生じます。
- ギラン・バレー症候群(末梢神経の炎症による麻痺性疾患):稀ですが、重篤な神経系の合併症を引き起こします。
これらの合併症は、早期に治療を開始することで、そのリスクを大幅に低減できます。
| 合併症 | 発症リスク | 予後 |
|---|---|---|
| 脱水症状 | 高 | 適切な補液で改善 |
| 菌血症 | 低(免疫不全者で高リスク) | 抗菌薬治療で改善 |
| 反応性関節炎 | 中 | 数週間〜数ヶ月で自然軽快 |
| ギラン・バレー症候群 | 極低 | 長期的なリハビリが必要 |
治療の副作用やリスクを考慮すると、カンピロバクター腸炎の治療には慎重なアプローチが不可欠です。
医師は患者さんの状態を総合的に判断し、治療のメリットとデメリットを慎重に比較検討した上で、最適な治療方針を決定します。
患者さんにとって大切なのは、以下の点に注意することです:
- 処方された薬の副作用について理解する
- 気になる症状があれば速やかに医師に相談する
- 自己判断で治療を中断しない
- 抗菌薬は指示通りに最後まで服用する
医療従事者との良好なコミュニケーションを保ち、治療の経過や副作用について積極的に情報交換することが、安全で効果的な治療につながります。
副作用やリスクへの不安がある場合は、遠慮なく担当医に相談しましょう。

治療費
処方薬の薬価
カンピロバクター腸炎の治療に用いられる抗菌薬の薬価は、種類によって異なります。
一般的に使用されるアジスロマイシン(マクロライド系抗菌薬)の場合、先発品のジスロマック250mg 1錠あたりの薬価が145.4円であり、3日分の薬価は872.4円です。
後発品では、1錠あたりの薬価が60.7円であり、3日分の薬価は364.2円です。
1週間の治療費
1週間の治療費には、外来診療費、検査費用、薬剤費が含まれます。
初診料や再診料、血液検査、便培養検査(カンピロバクター菌の有無を確認する検査)などを合わせると、およそ10,000円から15,000円程度になります。
1か月の治療費
症状が長引いた場合、1か月の治療費は増加します。追加の検査や処方薬が必要になり、20,000円から30,000円程度になります。重症化して入院が必要になると、さらに高額になります。
治療費の内訳は以下の通りです:
- 外来診療費
- 検査費用(血液検査、便培養検査、CT検査など)
- 処方薬代
- 入院費用(必要な場合)
入院の場合は、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。
このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。
以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
計算式は以下の通りです:
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が28日間入院した場合の計算は以下のようになります。
DPC名: 細菌性腸炎 手術処置等2な
日数: 28
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥599,870 +出来高計算分
| 治療期間 | 概算費用 | 備考 |
|---|---|---|
| 1週間 | 10,000円〜15,000円 | 外来治療の場合 |
| 1か月 | 20,000円〜30,000円 | 症状が長引いた場合 |
| 入院時(28日入院の場合) | 599,870円 +出来高計算分 | 重症化した場合 |
治療費は医療機関や症状の程度によって大きく変動するため、詳細は担当医に確認することが重要です。また、予防接種や衛生管理など、感染予防に関する費用も考慮に入れると良いでしょう。
なお、上記の価格は2025年5月時点のものであり、最新の価格については随時ご確認ください。
以上






