感染症の一種であるアニサキス症とは生の魚や海産物に寄生しているアニサキスという線虫を摂取することで発症する消化器系の疾患です。
この症状は主に生の魚介類を食べた後に起こる可能性があり、日本のような生魚を好んで食べる文化圏では特に注意が必要とされています。
アニサキス症は摂取後数時間から数日以内に激しい腹痛や吐き気、嘔吐などの症状を引き起こすことが特徴ます。
これらの症状はアニサキスが胃や腸の壁に刺さることで引き起こされるため時に非常に強い痛みを伴うこともあります。

アニサキス症の多様な病型:胃、腸、腸管外の特徴と違い
アニサキス症は感染部位によって異なる病型を示してその特徴を理解することは診断や対応において重要な役割を果たします。
各病型の特徴を理解することは早期発見や適切な対応につながる可能性があります。
またアニサキス症の多様な病型を知ることは予防意識を高めるうえでも大切な要素です。
アニサキス症の主要な病型
アニサキス症は主に3つの病型に分類されます。
- 胃アニサキス症
- 腸アニサキス症
- 腸管外アニサキス症
これらの病型は感染部位や症状の現れ方に違いがありそれぞれの特徴を把握することが求められます。
胃アニサキス症の特徴
胃アニサキス症は最も一般的な病型でアニサキスが胃壁に侵入することで引き起こされるのです。
| 特徴 | 詳細 |
| 発症時期 | 感染から数時間以内 |
| 主な症状部位 | 上腹部 |
| 診断方法 | 内視鏡検査が有効 |
この病型ではアニサキスが胃壁に刺入することによって急性の炎症反応が生じます。
腸アニサキス症の特性
腸アニサキス症はアニサキスが小腸や大腸に侵入した際に発生する病型です。
| 特性 | 説明 |
| 発症までの時間 | 感染から12〜72時間後 |
| 症状の特徴 | 腹痛が広範囲に及ぶことがある |
| 診断の難しさ | 内視鏡での確認が困難な場合がある |
この病型は胃アニサキス症と比べて診断が難しいことがあり注意深い観察と適切な検査が必要となります。
腸管外アニサキス症について
腸管外アニサキス症はまれではありますがアニサキスが消化管を越えて他の組織に侵入した場合に起こる病型です。
- 腹腔内に侵入し腹膜炎を引き起こす可能性
- 口腔内や咽頭に寄生することがある
- まれに肺や肝臓などの臓器に侵入する事例も報告されている
この病型は他の2つと比べて発生頻度は低いもののその症状や影響は多岐にわたることがあります。
病型別の特徴比較
各病型の特徴を比較することでアニサキス症の多様性をより深く理解することができます。
| 病型 | 主な感染部位 | 発症までの時間 | 診断の特徴 |
| 胃アニサキス症 | 胃 | 数時間以内 | 内視鏡で直接確認可能 |
| 腸アニサキス症 | 小腸・大腸 | 12〜72時間後 | 画像診断が重要 |
| 腸管外アニサキス症 | 腹腔・他臓器 | 様々 | 症状や部位で異なる |

アニサキス症の主症状 感染部位別の特徴と臨床像
アニサキス症は様々な消化器症状を引き起こす寄生虫感染症でその症状は多岐にわたり、その表現型も様々です。
アニサキス症の症状の特徴を理解して適切に評価することは早期診断と効果的な対応につながる可能性があります。
胃アニサキス症の主な症状
胃アニサキス症は最も一般的な病型であり特徴的な症状を示します。
| 症状 | 特徴 |
| 上腹部痛 | 突然の激しい痛みが出現 |
| 悪心・嘔吐 | 上腹部痛に伴って頻繁に発生 |
| 胸やけ | 胃酸の逆流感を伴うことがある |
これらの症状は通常感染から数時間以内に急激に現れることが多く患者さんを驚かせることがあります。
腸アニサキス症における症状の特徴
腸アニサキス症は胃アニサキス症とは異なる症状パターンを示すことがあります。
- 腹痛(主に下腹部)
- 腹部膨満感
- 吐き気(必ずしも嘔吐を伴わない)
- 下痢(まれに血便を伴う)
この病型では症状の発現が遅れることがあり感染から12〜72時間後に症状が出現することも珍しくありません。
腸管外アニサキス症の多様な症状
腸管外アニサキス症は稀ではありますが非常に多様な症状を呈する可能性があります。
| 感染部位 | 主な症状 |
| 腹腔 | 急性腹症・腹膜炎様症状 |
| 咽頭 | 咽頭痛・異物感 |
| 肺 | 咳嗽・胸痛・呼吸困難 |
この病型では感染部位に応じて症状が大きく異なるため診断に苦慮することがあります。
アレルギー症状との関連性
アニサキス症では消化器症状だけでなくアレルギー反応を引き起起こすことがあります。
- 蕁麻疹
- 血管性浮腫
- アナフィラキシー(重度の場合)
これらのアレルギー症状はアニサキスの抗原に対する過敏反応によって引き起こされます。
症状の経時的変化
アニサキス症の症状は時間とともに変化することがあり、その推移を理解することは診断と経過観察において不可欠です。
| 時期 | 主な症状の特徴 |
| 急性期 | 激しい腹痛・悪心・嘔吐が顕著 |
| 亜急性期 | 痛みは持続するが強度は軽減 |
| 慢性期 | 間欠的な腹痛や消化器不快感が残存 |
このような症状の推移は 患者さんの状態を把握し適切な対応を行う上で重要な指標となります。
非典型的症状の理解
アニサキス症の中には典型的な症状とは異なる非定型的な症状を示すケースがあります。
例えば 2019年の日本消化器病学会雑誌に掲載された症例報告では腸閉塞症状を呈したアニサキス症の事例が紹介されています。
この報告はアニサキス症が時として予想外の臨床像を示す可能性があることを示唆しており診断の難しさと慎重な観察の必要性を浮き彫りにしています。
症状の重症度評価
アニサキス症の症状の重症度は患者さんによって大きく異なることがあります。
- 軽度症状 消化器不快感や軽い腹痛のみ
- 中等度症状 持続的な腹痛や嘔吐を伴う
- 重度症状 激しい腹痛や全身症状を伴う
症状の重症度を適切に評価することは患者さんの状態を正確に把握して適切な対応を行う上で大切です。

アニサキス症の原因と感染経路
以上のようにアニサキス症の原因は単純ではなく寄生虫の生態・人間の食文化・環境要因など多岐にわたる要素が複雑に関与しています。
これらの原因や感染経路を理解することはアニサキス症の予防と適切な対応を行う上で大切です。
アニサキスの生態と生活環
アニサキスは複雑な生活環を持つ寄生虫であり、その生態を理解することがアニサキス症の原因を知る上で不可欠です。
| 宿主 | アニサキスの状態 |
| 海洋哺乳類 | 成虫として腸管に寄生 |
| プランクトン | 卵から孵化した幼生が寄生 |
| 魚類・イカ類 | 第3期幼虫として筋肉や内臓に寄生 |
アニサキスは通常海洋生物の間で生活環を完結させますが人間が感染源となる魚介類を摂取することで偶発的に人体内に侵入します。
主な感染源となる魚介類
アニサキス症の原因となる魚介類は多岐にわたり日本人の食生活と密接に関連しています。
- サバ・サンマ・イワシなどの青魚
- タラ・カレイなどの白身魚
- イカ・タコなどの頭足類
- サケ・マスなどの遡河性魚類
これらの魚介類は生食や不十分な加熱調理の際にアニサキス感染のリスクが高まります。
アニサキスの人体内での行動
人体に侵入したアニサキス幼虫は消化管壁に侵入しようとする行動をとります。
| 侵入部位 | アニサキスの行動 |
| 胃 | 粘膜下組織に潜り込む |
| 小腸 | 腸壁に穿入し炎症を引き起こす |
| 大腸 | まれに大腸壁に侵入 |
この侵入行動がアニサキス症特有の激しい腹痛などを引き起こす直接的な原因なのです。
アニサキス感染のメカニズム
アニサキス症の発症にはいくつかの要因が複合的に関与しています。
- 生きたアニサキス幼虫の摂取
- 幼虫の消化管壁への侵入
- 宿主の免疫反応
- アレルギー反応(一部の患者さん)
これらの要因が組み合わさることでアニサキス症特有の病態が形成されます。
環境要因と感染リスク
アニサキス症の発生には環境要因も大きく関与しています。
| 要因 | 影響 |
| 海水温 | 上昇傾向によりアニサキスの生育が活発化 |
| 漁獲方法 | 一部の方法で魚体内のアニサキスが増加 |
| 流通過程 | 鮮度保持技術の向上で幼虫が生存しやすい |
これらの要因によりアニサキス症のリスクが近年増加傾向にあることが指摘されています。
アニサキス症発症の個人差
アニサキス症の発症には個人差があり同じ感染源に曝露しても全ての人が発症するわけではありません。
- 個人の免疫状態
- 胃酸の分泌量
- 既往歴(特にアレルギー疾患)
- 摂取したアニサキス幼虫の数と活性度
これらの要素が複雑に絡み合いって個々人のアニサキス症発症リスクを形成しています。
二次感染と再感染
アニサキス症は通常 ヒトからヒトへの感染はありませんが、再感染のリスクは存在します。
再感染のリスク要因は次の通りです。
- 生魚の摂取頻度が高い食習慣
- アニサキスに対する免疫が長期的に持続しない特性
- 感染源となる魚種の多様性
これらの要因によって一度アニサキス症に罹患した方でも再度感染するケースが報告されています。

アニサキス症の診察と診断
アニサキス症の診断には多角的なアプローチが求められます。
問診から高度な検査まで 様々な手法を適切に組み合わせることで迅速かつ正確な診断が可能となり、患者さんに最適な対応を提供する基盤となります。
詳細な問診の重要性
アニサキス症の診断において問診は極めて重要な役割を果たします。
| 問診項目 | 確認内容 |
| 食事歴 | 最近の生魚摂取の有無と魚種 |
| 発症時期 | 症状出現までの時間経過 |
| 症状の特徴 | 痛みの部位や性質・随伴症状 |
| 既往歴 | 過去のアニサキス症罹患歴・アレルギー |
これらの情報は 診断の方向性を決定する上で大切な指標となります。
身体診察のポイント
問診に続いて行われる身体診察で注意を払うべきは次の点です。
- 腹部の触診(圧痛の部位や程度)
- 腹部の聴診(腸蠕動音の確認)
- 皮膚の観察(蕁麻疹などのアレルギー反応)
- バイタルサインの確認
これらの所見はアニサキス症の病型や重症度を推測する手がかりとなります。
血液検査による評価
血液検査はアニサキス症の診断補助として有用です。
| 検査項目 | 意義 |
| 白血球数 | 感染に対する体の反応を反映 |
| 好酸球数 | アレルギー反応の指標となる |
| CRP | 炎症の程度を評価 |
| IgE抗体 | アニサキスに対する免疫反応を確認 |
これらの検査結果は診断の確実性を高めるとともに病態の把握に役立ちます。
内視鏡検査の役割
胃アニサキス症の診断において 内視鏡検査は決定的な役割を果たします。
内視鏡検査のメリットは次の通りです。
- アニサキス虫体の直接観察が可能
- 粘膜病変の詳細な評価ができる
- 虫体の除去を同時に行える
- 生検による組織学的診断が可能
このように内視鏡検査は診断と対応を同時に行える点で非常に有用な手法です。
画像診断の活用
腸アニサキス症や腸管外アニサキス症の診断には画像診断が重要な役割を果たします。
| 検査法 | 特徴と有用性 |
| 腹部エコー | 非侵襲的で即時性がある |
| CT検査 | 腸管壁の肥厚や腹水の評価に有効 |
| MRI | 軟部組織の詳細な評価が可能 |
これらの画像検査は病変の局在や程度を視覚的に捉えることができ、診断の確実性を高めます。
アレルギー検査の意義
アニサキス症にはアレルギー反応を伴うケースがあるためアレルギー検査も診断に役立ちます。
- 血清特異的IgE抗体検査
- プリックテスト
- ヒスタミン遊離試験
これらの検査はアニサキスに対する過敏反応の有無を評価して診断の一助となります。
鑑別診断の重要性
アニサキス症の診断においては類似した症状を呈する他疾患との鑑別が重要です。
鑑別を要する主な疾患には下記のようなものがあります。
- 急性胃炎・胃潰瘍
- 急性虫垂炎
- 胆石症
- 膵炎
- 腸閉塞
これらの疾患との鑑別を適切に行うことで誤診を防ぎ 適切な対応につなげることができます。
総合的な診断アプローチ
アニサキス症の確定診断には上記の様々な検査結果を総合的に評価することが不可欠です。
| 診断要素 | 評価内容 |
| 臨床症状 | 典型的な症状パターンの有無 |
| 検査所見 | 血液検査 画像検査などの結果 |
| 虫体の確認 | 内視鏡検査や糞便検査での検出 |
| 除外診断 | 他の類似疾患の可能性の排除 |
これらの要素を総合的に判断することでアニサキス症の診断の確実性が高まります。

画像所見
アニサキス症の画像所見は多様でその解釈には専門的な知識と経験が求められます。
各種画像検査の特性を理解して適切に組み合わせることで診断の精度向上と適切な対応につながる可能性があります。
内視鏡検査による胃アニサキス症の画像所見
胃アニサキス症の診断において内視鏡検査は最も直接的かつ有効な方法です。
内視鏡で観察される主な所見は次のようなものになります。
- 粘膜の発赤や浮腫
- 粘膜下腫瘍様の隆起
- 糸状の白色虫体
- 粘膜びらんや潰瘍形成
これらの所見はアニサキス虫体の存在やそれによって引き起こされた粘膜の変化を直接的に示すものです。
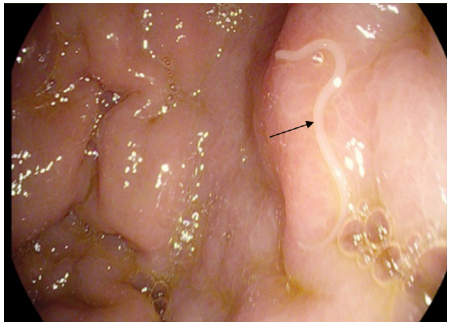
所見:「内視鏡画像にて、胃内に細長く動く虫(矢印)、アニサキス幼虫が確認される。」
腹部超音波検査の役割
腹部超音波検査は非侵襲的かつリアルタイムで病変を観察できる利点があります。
| 超音波所見 | 特徴 |
| 腸管壁肥厚 | 局所的な浮腫や炎症を反映 |
| 腹水貯留 | 炎症に伴う滲出液の存在を示唆 |
| 腸管拡張 | 腸閉塞の可能性を示唆 |
| 低エコー腫瘤 | アニサキス虫体の集簇を示唆 |
これらの所見は特に腸アニサキス症の診断において有用な情報を提供します。
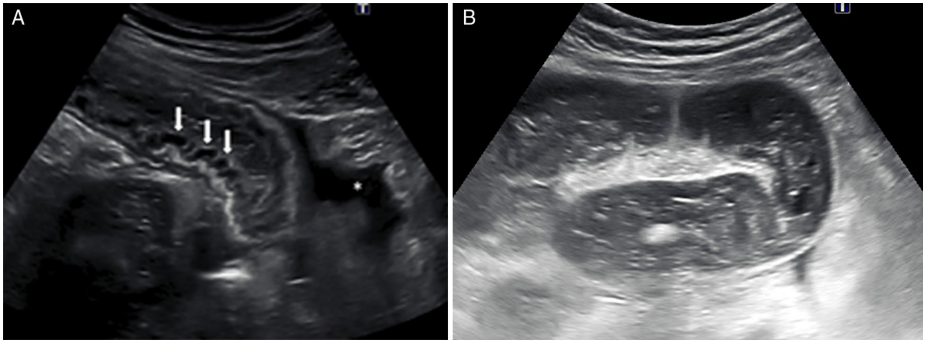
所見:「33歳男性、右下腹部痛および虫垂炎疑いで受診し、腸アニサキス症と診断。A) 縦断超音波画像では、小腸ループの一部が主に筋層(ケルクリング襞;矢印)で肥厚しており、骨盤内に腹水が認められる(アスタリスク)。B) 影響を受けたセグメントの近位の小腸ループが拡張している。」
CT検査による詳細な病変評価
CT検査は腹部全体の状態を三次元的に評価できる点で優れています。
| CT所見 | 意義 |
| 腸管壁肥厚 | 感染部位の特定に役立つ |
| 腸間膜脂肪織濃度上昇 | 炎症の波及範囲を示す |
| 腹水 | 炎症の程度を反映 |
| リンパ節腫大 | 免疫反応の存在を示唆 |
これらのCT所見はアニサキス症の病変範囲や重症度の評価に重要な役割を果たします。
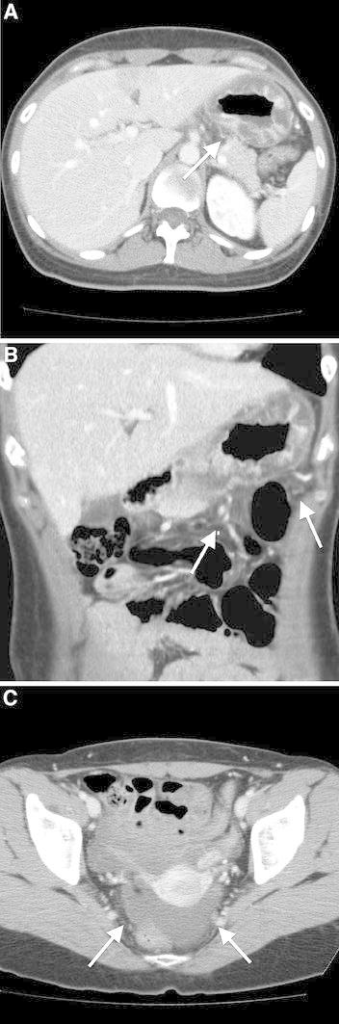
所見:「32歳女性、上腹部の激痛を訴え、発症1日前に生魚を摂取した既往がある胃アニサキス症の症例。A) CT画像では、胃壁全体に重度の粘膜浮腫が確認される(矢印)。B) 冠状断再構成画像では、胃の浮腫性変化が見られ、胃の周囲に脂肪浸潤も認められる(矢印)。C) 骨盤内には少量の腹水が確認される(矢印)。」
MRI検査の特殊性
MRI検査は軟部組織のコントラスト分解能に優れ、特に腸管外アニサキス症の評価に有用です。
MRI検査で得られる主な情報は以下のようなものです。
- T2強調像での高信号域(浮腫や炎症を反映)
- 拡散強調像での異常信号(虫体の存在を示唆)
- 造影効果の評価(炎症の程度や範囲を示す)
- 周囲組織との関係性の詳細な描出
これらのMRI所見はアニサキス症の微細な病変評価や周囲組織への影響の把握に役立ちます。
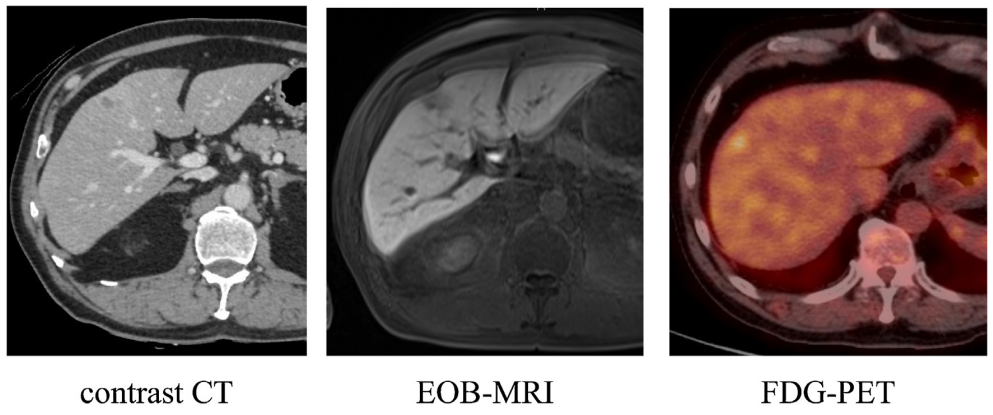
所見:「肝臓アニサキスの画像。A) 造影CTにて、肝臓の第8区域表面に10mmの低密度領域が観察される。B) EOB-MRI(ガドキセ酸を用いたMRI)では、EOBの取り込みが減少していることが確認される。C) PET検査では、SUV max 2.8の異常なFDG集積が見られる。」
単純X線検査の補助的役割
単純X線検査は迅速かつ簡便に実施できる利点があり初期評価に用いられることがあります。
| X線所見 | 解釈 |
| 腸管ガス像 | イレウスの可能性を示唆 |
| 腹水貯留像 | 腹膜炎の存在を示唆 |
| 腸管拡張像 | 腸閉塞の可能性を示唆 |
| 鏡面形成 | 腸管内容物の停滞を示唆 |
これらの所見はアニサキス症に特異的ではありませんが緊急性の評価には有用です。
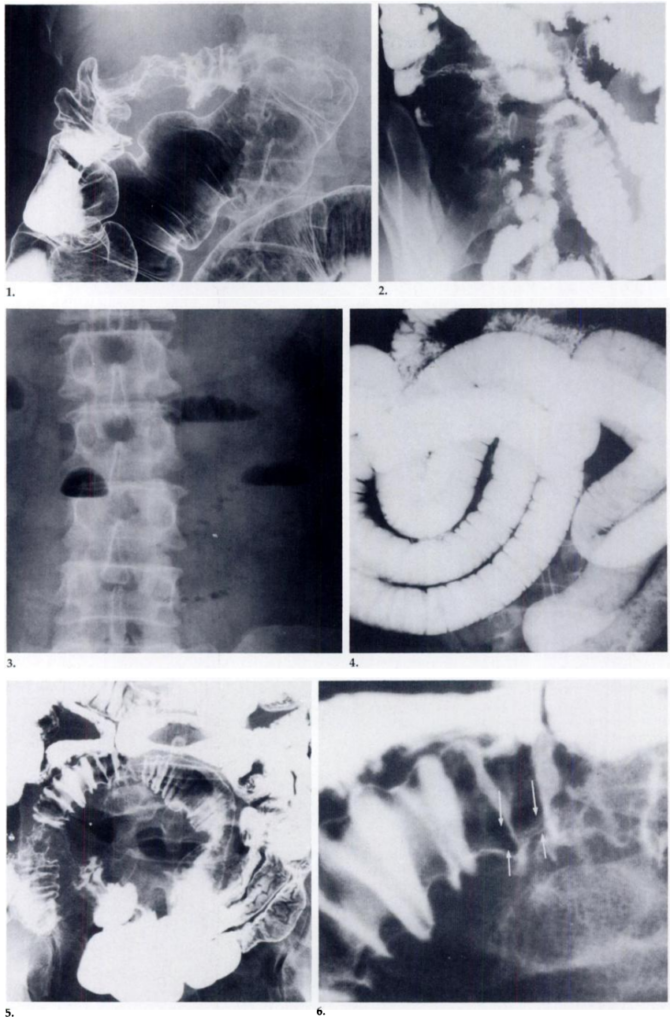
所見:「腸管アニサキスの症例。
- 症例1:バリウム注腸検査により、上行結腸の狭窄を引き起こす重度の浮腫が示されている。
- 症例2:小腸透視検査で、回腸の粗い肥厚、粘膜の浮腫、および近位小腸の拡張が確認される。
- 症例6:単純腹部X線で液体レベルが認められる。
- 症例6:バリウム検査で、腸液および未消化の食物で満たされた拡張した空腸ループが示されている。
- 症例12:回腸の二重造影画像において、浮腫性のケルクリング襞が見られるが、潰瘍は認められない。
- 症例12:図5の拡大図で、浮腫性セグメントに糸状の充填欠損が確認される(矢印)。」
画像所見の経時的変化
アニサキス症の画像所見は時間経過とともに変化することがあります。
経時的変化の例は次の通りです。
- 初期 局所的な粘膜肥厚や浮腫
- 中期 炎症の拡大に伴う周囲組織の変化
- 後期 虫体の死滅や排出に伴う所見の改善
これらの変化を追跡することで病態の進行や回復過程を評価することが可能となります。
画像所見の病型別特徴
アニサキス症の画像所見は病型によって異なる特徴を示すことがあります。
| 病型 | 主な画像所見 |
| 胃アニサキス症 | 内視鏡での虫体確認・胃壁肥厚 |
| 腸アニサキス症 | CTやMRIでの腸管壁肥厚・腸間膜脂肪織濃度上昇 |
| 腸管外アニサキス症 | MRIでの異所性病変・周囲組織の炎症像 |
これらの特徴を理解することでより正確な病型診断が可能となります。
画像所見の鑑別診断
アニサキス症の画像所見は他の消化器疾患と類似することがあるため 鑑別が重要です。
以下は鑑別を要する主な疾患と画像所見になります。
- 急性虫垂炎 虫垂の腫大と周囲脂肪織の濃度上昇
- 急性胃炎 胃粘膜の肥厚と造影効果の増強
- 腸閉塞 腸管の拡張と腸液貯留
- 憩室炎 憩室周囲の脂肪織濃度上昇
これらの疾患との鑑別には臨床症状や検査所見を総合的に判断することが不可欠です。

アニサキス症の治療戦略と回復過程
アニサキス症の治療は病型や症状の程度によって異なりますが、基本的には虫体の除去と症状緩和を目指します。
適切な治療方法の選択と経過観察によって多くの患者さんが速やかな回復を遂げることができるのです。
胃アニサキス症の治療アプローチ
胃アニサキス症では内視鏡的治療が第一選択となります。
| 治療法 | 詳細 |
| 内視鏡的摘除 | 虫体を直接除去し即時的な効果が期待できる |
| 薬物療法 | 症状緩和のための対症療法 |
| 経過観察 | 軽症例では自然排出を期待 |
内視鏡的摘除は迅速な症状改善と再発防止に効果的です。
腸アニサキス症への対応
腸アニサキス症の治療は主に保存的治療が選択されます。
保存的治療の主な内容は以下の通りです。
- 絶食による腸管安静
- 輸液による水分・電解質補正
- 鎮痛薬投与による疼痛コントロール
- 抗アレルギー薬による過敏反応の抑制
これらの治療により多くの場合は数日以内に症状の改善が見られます。
腸管外アニサキス症の治療戦略
腸管外アニサキス症は稀な病型ですが、治療に難渋することがあります。
| 治療法 | 適応 |
| 外科的切除 | 重症例や合併症を伴う場合 |
| 薬物療法 | 症状緩和と炎症抑制 |
| 経過観察 | 軽症例や手術リスクが高い場合 |
治療法の選択には患者さんの全身状態や病変の局在を考慮することが不可欠です。
薬物療法の詳細
アニサキス症の薬物療法は主に症状緩和を目的としています。
| 薬剤分類 | 目的と使用例 |
| 鎮痛薬 | 腹痛の緩和(NSAIDs ブスコパン) |
| 制吐薬 | 悪心・嘔吐の抑制(メトクロプラミド) |
| 抗アレルギー薬 | 過敏反応の抑制(抗ヒスタミン薬) |
| 胃酸抑制薬 | 胃粘膜保護(PPI H2ブロッカー) |
これらの薬剤は症状や病態に応じて適切に選択されます。
治癒までの期間と経過観察
アニサキス症の治癒期間は病型や重症度によって異なります。
一般的な治癒期間の目安は次の通りです。
- 胃アニサキス症 内視鏡的摘除後1〜2日で症状改善
- 腸アニサキス症 保存的治療開始後3〜7日で軽快
- 腸管外アニサキス症 数週間から数か月の経過観察が必要な場合もある
経過観察中は症状の再燃や合併症の有無に注意を払うことが重要です。
アレルギー反応を伴う場合の特殊治療
アニサキスによるアレルギー反応が強い場合には特別な対応が必要となることがあります。
以下はアレルギー反応への対応です。
- ステロイド薬の全身投与
- アドレナリン投与(アナフィラキシーショックの場合)
- 抗ヒスタミン薬の使用
- 厳重な経過観察と再発防止指導
これらの治療は症状の程度に応じて慎重に選択されます。
治療効果の評価と追加治療の検討
治療開始後は定期的に効果を評価して必要に応じて治療方針を見直します。
効果判定の指標は次の通りです。
- 自覚症状の改善度
- 血液検査値の正常化
- 画像所見の改善
- 合併症の有無
これらの指標を総合的に判断し追加治療の要否を検討します。
長期的な経過と再発予防
アニサキス症は適切な治療により多くの場合で完治しますが再発のリスクがあります。
以下は再発予防のポイントです。
- 生魚の摂取を控える期間の設定
- 調理方法の見直し(十分な加熱や冷凍処理)
- 定期的な健康チェック
- アレルギー反応の有無の確認
これらの点に注意を払うことで再発リスクを低減できる可能性があります。
2021年に発表された研究ではアニサキス症患者さんの長期フォローアップにおいて初回感染後に適切な食生活指導を受けた群では再発率が低下したことが報告されています。
この結果は治療後の継続的な患者さん教育の重要性を示唆しているのです。

アニサキス症治療の副作用とリスク
アニサキス症の治療は一般的に安全性が高いとされていますが、どのような医療行為にも潜在的なリスクが存在します。
しかしこれらのリスクは適切な医療管理と患者さんの理解によって多くの場面で軽減または回避することが可能です。
医療従事者と患者さんが協力してこれらのリスクに対処することでより安全で効果的な治療につながる可能性があります。
内視鏡的摘除に伴うリスク
胃アニサキス症の主要な治療法である内視鏡的摘除には 一定のリスクが伴います。
| リスク | 詳細 |
| 出血 | 虫体摘除時の粘膜損傷による |
| 穿孔 | 内視鏡操作による胃壁への損傷 |
| 感染 | 器具の不十分な消毒による二次感染 |
| 麻酔関連 | 鎮静剤使用に伴う呼吸抑制など |
これらのリスクは低頻度ではありますが患者さんの状態によっては注意が必要となります。
薬物療法の副作用
アニサキス症の治療に使用される薬剤にも様々な副作用の可能性があります。
主な薬剤の副作用は以下の通りです。
- 鎮痛薬(NSAIDs) 胃粘膜障害・腎機能低下
- 制吐薬 錐体外路症状・眠気
- 抗アレルギー薬 眠気・口内乾燥
- 胃酸抑制薬 下痢・頭痛
これらの副作用は個人差が大きく、使用する薬剤の種類や量によって出現頻度が異なります。
保存的治療のデメリット
腸アニサキス症で主に選択される保存的治療にもいくつかのデメリットが存在します。
| デメリット | 影響 |
| 長期絶食 | 栄養状態の悪化・体力低下 |
| 入院期間 | 社会生活への影響・医療費増加 |
| 遷延化 | 症状改善の遅れ QOLの低下 |
| 合併症リスク | 腸閉塞や穿孔のリスク増加 |
これらのデメリットは患者さんの年齢や基礎疾患によってはより顕著になる可能性も考えられます。
外科的治療に伴うリスク
重症例や腸管外アニサキス症で選択される外科的治療には手術に伴う一般的なリスクが存在します。
以下は考慮すべき外科的治療のリスクです。
- 麻酔関連合併症(呼吸器系・循環器系トラブル)
- 術後感染(創部感染・腹腔内膿瘍)
- 癒着性イレウス
- 術後出血
これらのリスクは患者さんの全身状態や手術の複雑さによって変動します。
アレルギー反応への対応リスク
アニサキスによるアレルギー反応への対応には特有のリスクが伴います。
| 治療法 | リスク |
| ステロイド | 感染リスク増加・血糖上昇 |
| アドレナリン | 不整脈・血圧上昇 |
| 抗ヒスタミン薬 | 眠気・口内乾燥 |
これらの薬剤は生命を脅かす重篤なアレルギー反応に対して使用されますが、慎重な投与と経過観察が必要です。
長期的な影響とQOLへの影響
アニサキス症の治療後も長期的な影響が懸念される場面があります。
長期的な影響の例は次の通りです。
- 再発への不安によるストレス
- 食生活の制限による QOLの低下
- 消化器症状の遷延化
- アレルギー感作による他の食物アレルギーの発症リスク
これらの影響は患者さんの生活の質に大きく関わるといえるでしょう。
治療の遅延や不十分な対応のリスク
アニサキス症の治療開始が遅れたり不十分な対応が行われたりした場合のリスクも考慮する必要があります。
以下は遅延や不十分な対応によるリスクです。
- 症状の重症化
- 合併症(腸閉塞 穿孔)の発生率上昇
- 入院期間の延長
- 治療効果の低下
これらのリスクを回避するためには早期の受診と適切な診断・治療が不可欠です。
治療後の経過観察におけるリスク
治療後の経過観察期間中にもいくつかのリスクが存在します。
| リスク | 詳細 |
| 再燃 | 症状の再発や新たな感染 |
| 見逃し | 軽微な症状の見落とし |
| 過剰診療 | 不必要な検査や治療の実施 |
| 心理的負担 | 再発への不安やストレス |
これらのリスクを最小限に抑えるためには医療従事者と患者さんの緊密なコミュニケーションが重要です。

アニサキス症治療の医療費
アニサキス症の治療費は病態や治療法によって大きく変動します。
公的医療保険や高額療養費制度を利用しても患者さんの実質負担額は無視できません。
処方薬の薬価
アニサキス症治療に使用する薬剤の価格は種類や用量により異なります。
一般的な鎮痛剤や制吐剤は比較的安価ですが、内視鏡検査としては「内視鏡的食道及び胃内異物摘出術
32,.500円」+入院費となります。
1か月の治療費
短期間で完治する軽症例では数万円程度の自己負担額となります。
しかし重症例では検査費用や処置料が加わり、数十万円に達することもあります。
詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が14日間入院した場合の計算は以下のようになります。
DPC名: その他の感染症(真菌を除く。) 定義副傷病名なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥419,720 +出来高計算分
治療が長期に渡った場合の治療費
慢性化や合併症により治療が長引くと医療費は累積します。
外科的介入が必要な事例では手術費用や入院費用が加わり、数百万円規模の負担が生じる可能性があります。
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。

- 参考にした論文




