感染後咳嗽(がいそう)・かぜ症候群後咳嗽は、風邪やインフルエンザなどの感染症が回復した後も、長期間にわたって咳症状が持続する状態を指します。
医学的には、3週間以上続く咳を慢性咳嗽と定義しており、その中でも感染症後に発症するものが感染後咳嗽に分類されます。
この症状の主な原因は、感染により気道が過敏状態となり、通常では反応しないような軽微な刺激でも咳が誘発されやすくなることです。
感染後咳嗽は比較的一般的な症状ですが、長引く咳は患者さんの生活の質を低下させる可能性があるため、その特徴や機序を理解することが重要です。
感染後咳嗽・かぜ症候群後咳嗽の主症状
持続する咳の特徴
感染後咳嗽(がいそう)・かぜ症候群後咳嗽の主症状として最も顕著なものは、通常のかぜや気管支炎が治癒した後も3週間以上続く持続する咳であり、患者さんの日常生活に大きな影響を与えることがあります。
この咳の性質は乾性であることが多く、痰を伴わないのが特徴的で、特に夜間に悪化して睡眠が妨げられるケースも少なくありません。
咳の持続期間と変化
感染後咳嗽の持続期間は個人差が大きいものの、一般的に3週間から8週間程度続き、時間の経過とともに咳の頻度や強さは徐々に軽減していくのが通常です。
しかし、完全に消失するまでに長期間を要することもあり、患者さんの生活の質に影響を与え、日常生活や社会活動に支障をきたす場合もあるでしょう。
| 期間 | 咳の特徴 | 生活への影響 |
| 初期 | 頻繁で強い咳嗽 | 睡眠障害、日中の疲労感 |
| 中期 | 徐々に頻度や強さが軽減 | 社会活動の制限 |
| 後期 | 断続的で軽い咳が残存 | 徐々に日常生活に戻る |
随伴症状の出現
感染後咳嗽では咳以外にもいくつかの随伴症状が現れ、これらの症状は患者さんの生活に様々な影響を及ぼすため注意が必要となります。
主な随伴症状には以下のようなものがあり、咳とともに徐々に改善していくことが多いですが、個人差が大きいのが特徴です。
・咽頭痛や喉の違和感 ・軽度の呼吸困難感 ・胸部の不快感や圧迫感 ・疲労感や倦怠感
症状の日内変動
感染後咳嗽の症状は一日の中でも変動し、多くの患者さんが朝方は症状が比較的軽いと感じる一方で、夜間に咳が悪化すると訴えることが多いようです。
この日内変動は患者さんの生活リズムや活動量、気温の変化など、さまざまな要因が影響している可能性が考えられます。
| 時間帯 | 症状の特徴 | 影響を受ける生活側面 |
| 朝 | 咳が比較的軽い | 朝の活動がしやすい |
| 日中 | 活動に伴い咳が増加 | 仕事や学業に支障が出る |
| 夜間 | 咳が悪化し睡眠に影響 | 睡眠の質が低下する |
症状の増悪因子
感染後咳嗽の症状は特定の要因によって一時的に悪化し、主な増悪因子としては以下のようなものが挙げられます。
- 冷たい空気の吸入
- 乾燥した環境
- 強い香りや刺激物
- 激しい運動や身体活動
これらの因子を認識し、可能な範囲で回避することで症状のコントロールに役立つ場合があるため、患者さん自身による症状管理も重要となります。
生活への影響
感染後咳嗽の症状は患者さんの日常生活に様々な影響を及ぼし、持続する咳は睡眠の質を低下させ、日中の疲労感につながることが多いでしょう。
また、仕事や学校での集中力低下や周囲への気兼ねによるストレスなど、社会生活にも支障をきたすことがあり、患者さんの生活全般に広範な影響を与える点に注意が必要となります。
| 影響を受ける領域 | 具体的な問題 | 対処法の例 |
| 睡眠 | 夜間の咳による中断 | 枕を高くする、加湿器の使用 |
| 仕事 | 会議や電話での支障 | 咳を抑える飴の利用 |
| 社会生活 | 周囲への気兼ねや外出制限 | 周囲への説明、マスクの着用 |
ある医師が経験した興味深いケースでは、長期間続く咳のために仕事上のプレゼンテーションに支障をきたし、重要な商談の機会を逃してしまった患者さんがいました。
このような経験から、感染後咳嗽は単なる身体症状にとどまらず、患者さんのキャリアや社会的な機会にも影響を与える可能性があるといえるでしょう。
症状の個人差
感染後咳嗽の症状の現れ方や持続期間には大きな個人差があることが知られており、これは患者さんの年齢、体質、既往歴など、さまざまな要因が関与していると考えられます。
症状の個人差が大きいことは患者さんにとって時に不安や焦りの原因となりますが、多くの場合、時間の経過とともに症状は徐々に改善していくものであり、過度に心配する必要はないといえるでしょう。
| 要因 | 症状への影響 | 対応の注意点 |
| 年齢 | 高齢者ほど回復に時間がかかる | 合併症のリスクに注意 |
| 既往歴 | 喘息歴で症状が遷延しやすい | 既存の治療との調整が必要 |
| 生活環境 | 乾燥や寒冷で症状が増悪 | 環境調整や保湿の重要性 |
| 職業 | 粉塵や化学物質への曝露で悪化 | 職場環境の改善や一時的な配置転換 |


原因
感染後咳嗽の定義と発症のきっかけ
感染後咳嗽(がいそう)・かぜ症候群後咳嗽は、上気道感染症や下気道感染症の後に発生する持続性の咳として定義され、通常の感染症状が改善した後も3週間以上続く咳を特徴とし、患者さんの日常生活に大きな影響を与える疾患として知られており、医療現場において適切な対応が求められる重要な課題となっています。
この状態は、一般的な風邪やインフルエンザ、気管支炎などの感染症が引き金となって発症することが多く、初期の感染が完全に治癒した後も咳だけが残存する現象として、患者さんの生活の質を著しく低下させ、長期的な健康管理の観点からも注目されている病態です。
ウイルス感染による気道への影響
感染後咳嗽の主な原因となるのは、ウイルス感染による気道粘膜への直接的な損傷とそれに伴う炎症反応であり、この複雑なプロセスが持続性の咳を引き起こす根本的なメカニズムとなっており、患者さんの症状の長期化や生活への影響を理解する上で極めて重要な要素となっています。
ウイルスの侵入により気道上皮細胞が傷つけられることで炎症性サイトカインの放出が促進され、気道の過敏性が亢進することで、この咳の持続につながり、患者さんの生活の質に長期的な影響を及ぼすことになり、さらには社会生活や職業活動にも支障をきたす可能性が高まるのです。
| ウイルスの種類 | 感染後咳嗽との関連性 | 主な感染経路 | 咳の持続期間 | 二次感染のリスク |
| ライノウイルス | 高い | 飛沫感染 | 3-8週間 | 比較的低い |
| インフルエンザウイルス | 中程度 | 飛沫・接触感染 | 2-6週間 | 中程度 |
| RSウイルス | 比較的高い | 飛沫・接触感染 | 4-10週間 | 高い(特に小児) |
| コロナウイルス | 研究中 | 飛沫・接触・空気感染 | 変動的 | 状況に応じて高い |
気道の過敏性亢進メカニズム
感染後咳嗽における気道の過敏性亢進は、複雑なメカニズムによって引き起こされ、患者さんの長期的な健康状態に重大な影響を与える可能性がある重要な現象であり、この過程を詳細に理解することが、効果的な治療戦略の立案や患者さんへの適切な説明に不可欠となっています。
ウイルス感染後、気道上皮の修復過程において一時的に知覚神経の露出が増加し、これにより通常では咳を誘発しないような軽微な刺激にも過剰に反応するようになることが、持続性の咳を引き起こす中心的な要因の一つとして認識されており、この状態が長期化することで患者さんの日常生活に多大な支障をきたす結果となるのです。
この状態では、冷たい空気の吸入や乾燥環境での呼吸など、日常的な刺激でも咳反射が誘発されやすくなり、咳の持続につながることで、患者さんの生活の質を著しく低下させる結果となり、さらには社会的な孤立や精神的なストレスを引き起こす要因にもなりうるのです。
免疫系の関与と炎症の持続
感染後咳嗽の発症と持続には、免疫系の過剰反応も大きく関与しており、この複雑な免疫学的プロセスが長期的な咳の原因となることが、最近の研究で明らかになってきており、免疫系の働きを適切に制御することが、症状の改善や再発予防に重要な役割を果たす可能性が示唆されています。
初期のウイルス感染に対する免疫応答が過剰に持続することで気道の炎症状態が長引き、咳受容体の感受性が高まったままになることで、通常なら問題のない刺激にも反応して咳が誘発される状態が続き、この持続的な炎症状態が患者さんの生活の質を著しく低下させる主要因となっているのです。
この免疫系の過剰反応は個人の遺伝的背景や既往歴などによっても影響を受けるため、感染後咳嗽の発症リスクや持続期間に個人差が生じる一因となり、患者さんごとに異なる経過をたどる要因となっており、個別化された治療アプローチの必要性を示唆しています。
| 免疫系の要素 | 感染後咳嗽への影響 | 関連するサイトカイン | 特徴的な作用 | 治療ターゲットとしての可能性 |
| T細胞 | 炎症の持続に関与 | IFN-γ, IL-13 | 気道の過敏性を増強 | 高い(特異的免疫療法) |
| サイトカイン | 気道過敏性を亢進 | IL-4, IL-5, TNF-α | 好酸球の遊走を促進 | 非常に高い(生物学的製剤) |
| 好酸球 | 遷延化のリスク因子 | ECP, MBP | 気道上皮に直接的な障害 | 中程度(抗アレルギー薬) |
| マスト細胞 | 即時型反応を惹起 | ヒスタミン, ロイコトリエン | 気道平滑筋の収縮 | 高い(抗ヒスタミン薬、ロイコトリエン拮抗薬) |
気道リモデリングと構造的変化
長期間持続する感染後咳嗽では、気道のリモデリングが起こる可能性があり、これは単なる一過性の変化ではなく、長期的な健康への影響が懸念される重要な現象であり、このプロセスを理解し適切に管理することが、患者さんの長期的な予後改善に不可欠となっています。
このリモデリングは気道の構造的変化を指し、気道壁の肥厚や粘液産生細胞の増加などが含まれ、これらの変化が咳反射の閾値を恒常的に低下させ、咳の持続や再発のリスクを高める要因となるため、早期からの適切な介入が重要となるのです。
以下に気道リモデリングに関連する主な変化をまとめますが、これらの変化は複合的に作用し、患者さんの症状の長期化や重症化につながる可能性があることを理解することが重要であり、医療従事者はこれらの変化を総合的に評価し、個々の患者さんに最適な管理計画を立てる必要があります。
- 基底膜の肥厚による気道壁の硬化と気道狭窄の進行
- 平滑筋の肥大による気道の過敏性の増大と気管支収縮の促進
- 血管新生の増加による炎症反応の促進と浮腫の悪化
- 粘液腺の過形成による過剰な粘液分泌と気道クリアランスの低下
環境因子と生活習慣の影響
感染後咳嗽の発症や持続には、環境因子や生活習慣も重要な役割を果たし、これらの外的要因が患者さんの症状の経過に大きな影響を与えることが、近年の研究で明らかになってきており、これらの要因を適切に管理することが、症状の改善や再発予防に重要な役割を果たす可能性が示唆されています。
大気汚染や受動喫煙などの外的刺激は気道の炎症を悪化させ、咳の持続を促進する一方で、ストレスや睡眠不足などの生活習慣の乱れは免疫機能に影響を与え、感染後の回復を遅らせる要因となり、患者さんの日常生活全般に渡って影響を及ぼすため、これらの要因を包括的に評価し、適切な生活指導を行うことが、効果的な症状管理につながるのです。
| 環境因子 | 咳への影響度 | 主な作用機序 | 予防・対策の難易度 | 長期的な健康影響 |
| 大気汚染 | 高い | 気道粘膜の刺激、炎症促進 | 中程度 | 呼吸器疾患のリスク増加 |
| 受動喫煙 | 非常に高い | 気道上皮の損傷、免疫機能の低下 | 比較的容易 | 癌リスクの上昇 |
| 室内の乾燥 | 中程度 | 粘膜の乾燥、粘液クリアランスの低下 | 容易 | アレルギー症状の悪化 |
| 温度変化 | 比較的低い | 気道の収縮、血流の変化 | 難しい | 気管支喘息の誘発 |
個人の素因と既往歴の重要性
感染後咳嗽の発症リスクや持続期間は、個人の素因や既往歴によっても大きく左右され、これらの個人因子が患者さんごとの症状の違いや治療反応性の差異を生み出す重要な要素となっており、個別化された治療アプローチの必要性を強く示唆しています。
特にアレルギー性疾患や気管支喘息の既往がある場合、感染後の気道過敏性がより顕著になりやすく、咳の持続につながる可能性が高くなるため、これらの背景を持つ患者さんでは、より慎重な経過観察と管理が必要となり、場合によっては予防的な介入も考慮する必要があるのです。
また、喫煙歴のある人や慢性的な呼吸器疾患を持つ人も感染後咳嗽のリスクが高いことが知られており、これらの個人因子は感染後の気道の修復能力や免疫応答にも影響を与えるため、感染後咳嗽の管理において考慮すべき重要な要素といえ、これらのリスク因子を持つ患者さんに対しては、より積極的な予防策や早期介入が求められるでしょう。
年齢と性別による差異
感染後咳嗽の発症リスクや経過には、年齢や性別による差異も認められ、これらの因子が患者さんの症状の現れ方や持続期間に影響を与えることが、最近の臨床研究で明らかになってきており、これらの知見を治療計画に反映させることで、より効果的な症状管理が可能になると期待されています。
一般的に高齢者は若年者と比較して感染後の回復に時間がかかる傾向があり、感染後咳嗽の持続期間も長くなりやすいことが報告されており、これは加齢に伴う免疫機能の低下や気道の修復能力の減少が関与していると考えられ、高齢者に対しては、より慎重な経過観察と積極的な支援が必要となる場合が多いのです。
また、性別に関しては女性の方が男性よりも感染後咳嗽を発症しやすいという研究結果もあり、女性ホルモンの影響や気道の解剖学的差異などがその要因として考えられていますが、この点についてはさらなる研究が必要とされており、性別に応じた個別化された治療アプローチの開発が今後の課題となっています。
| 年齢層 | 感染後咳嗽のリスク | 主な要因 | 管理上の注意点 | 推奨される予防策 |
| 若年層 | 比較的低い | 免疫機能が活発 | 生活習慣の改善 | ストレス管理、適度な運動 |
| 中年層 | 中程度 | ストレス、生活習慣病 | 併 |


感染後咳嗽(がいそう)の診察と診断
問診の重要性
感染後咳嗽(がいそう)の診察において、問診は非常に重要な役割を果たし、適切な診断への手がかりを得るための第一歩となります。
医師は患者さんの症状の経過や特徴を詳しく聞き取ることで、疾患の本質に迫る情報を収集していきます。
具体的には咳の持続期間や性質などについて丁寧に確認し、患者さんの状態を多角的に把握していきます。
| 問診項目 | 確認内容 | 診断的意義 |
| 咳の持続期間 | 3週間以上続いているか | 感染後咳嗽の定義に合致するか |
| 咳の性質 | 乾性か湿性か | 原因疾患の推測に役立つ |
| 随伴症状 | 発熱や喀痰の有無 | 合併症の可能性を探る |
| 生活への影響 | 睡眠障害や日常生活への支障 | 治療の緊急性を判断する |
問診では患者さんの生活環境や職業についても確認することが大切で、これらの情報は感染後咳嗽の原因となった感染症の特定や悪化要因の把握に役立ちます。
さらに、患者さんの既往歴や家族歴も重要な情報源となり、遺伝的要因や慢性疾患の影響を考慮することができます。
身体診察のポイント
感染後咳嗽の身体診察では、呼吸器系を中心に全身状態を評価し、潜在的な合併症や原因疾患の手がかりを探ります。
医師は聴診器を用いて肺音を注意深く聴取し、異常音の有無を確認するとともに、呼吸数や呼吸パターンの観察も重要な診察ポイントとなります。
また、胸郭の動きや口腔内、咽頭の状態も詳細に観察し、総合的な評価を行います。
以下に身体診察の主なチェック項目を示します。
- 肺音の聴取(副雑音の有無と性質)
- 呼吸数と呼吸パターンの確認(異常な呼吸の有無)
- 胸郭の動きの観察(呼吸困難の程度)
- 口腔内および咽頭の視診(感染や炎症の兆候)
- 皮膚の状態(アレルギー反応の有無)
| 診察項目 | 観察ポイント | 臨床的意義 |
| 肺音聴取 | 副雑音の種類と部位 | 気道炎症や狭窄の評価 |
| 呼吸パターン | 呼吸数と深さ | 呼吸機能障害の程度 |
| 胸郭運動 | 左右差や陥没呼吸 | 呼吸筋疲労の有無 |
| 口腔・咽頭 | 発赤や浮腫の有無 | 上気道感染の痕跡 |
これらの診察所見を総合的に判断することで、感染後咳嗽の状態や重症度を評価し、適切な治療方針の決定につながります。
ある医師が経験した印象的な症例として、50代の男性患者さんが2ヶ月以上続く咳を主訴に来院され、身体診察で軽度の喘鳴を認めたケースがありました。
詳しい問診と検査の結果、咳喘息の合併が判明し、適切な治療につなげることができ、患者さんの症状改善に大きく貢献しました。
このケースは感染後咳嗽の診察において、丁寧な問診と身体診察がいかに重要であるかを示す良い例となり、私自身の臨床経験を豊かにしてくれました。
鑑別診断の考え方
感染後咳嗽の診断においては、他の慢性咳嗽の原因疾患との鑑別が不可欠であり、医師は患者さんの症状や経過をもとに鑑別すべき疾患のリストを作成し、系統的に除外診断を行っていきます。
この過程では、患者さんの年齢や既往歴、生活環境なども考慮に入れ、総合的な分析を行うことで、感染後咳嗽の診断精度を高めることができます。
| 鑑別疾患 | 主な特徴 | 鑑別のポイント |
| 咳喘息 | 夜間や早朝に悪化する咳 | 気管支拡張薬への反応 |
| 慢性副鼻腔炎 | 後鼻漏を伴う咳 | 鼻症状の有無と持続期間 |
| 胃食道逆流症 | 食後や臥位で悪化する咳 | 消化器症状の随伴 |
| 慢性気管支炎 | 喀痰を伴う持続性の咳 | 喫煙歴と喀痰の性状 |
鑑別診断のプロセスでは、各疾患の特徴的な症状や経過を丁寧に確認し、必要に応じて追加の検査を行うことで、正確な診断に導きます。
また、複数の疾患が併存している可能性も考慮し、多角的な視点から患者さんの状態を評価することが重要です。
補助検査の活用
感染後咳嗽の診断をより確実なものにするため、必要に応じて各種の補助検査を実施し、客観的なデータに基づいた診断を行います。
胸部X線検査は基本的な検査として多くの場合実施され、肺炎や気管支炎などの器質的疾患を除外することができます。
より詳細な評価が必要な場合には、血液検査、喀痰検査、肺機能検査、気道過敏性試験などを追加し、多面的なアプローチで診断を進めます。
| 検査項目 | 主な目的 | 結果の解釈 |
| 胸部X線 | 器質的疾患の除外 | 浸潤影や結節の有無 |
| 血液検査 | 炎症の程度や原因の推定 | 白血球数、CRP値の変動 |
| 喀痰検査 | 感染性病原体の同定 | 細菌培養や細胞診の結果 |
| 肺機能検査 | 気道閉塞の評価 | FEV1/FVC比の低下 |
これらの補助検査の結果を総合的に判断し、問診や身体診察の所見と合わせて感染後咳嗽の確定診断に至り、適切な治療方針の決定につながります。


画像所見
画像診断の重要性
感染後咳嗽(がいそう)の診断と経過観察において、画像診断は極めて重要な役割を果たし、患者さんの状態を客観的に評価するための不可欠なツールとなり、適切な治療方針の決定に大きく寄与します。
画像検査により、肺や気道の状態を詳細に観察することが可能となり、感染後の炎症や器質的変化を捉えることができ、専門医による慎重な判断が求められる場面が多々見られます。
これらの情報は、患者さんの予後予測や治療効果の評価にも活用され、総合的な医療ケアの質を向上させる鍵となるでしょう。
胸部X線検査の特徴
胸部X線検査は、感染後咳嗽の評価において最初に行われる基本的な画像検査であり、広く普及している検査方法で、多くの医療機関で容易に実施することができます。
この検査では、肺野全体の状態や心臓の大きさ、横隔膜の位置などを一度に観察することができ、感染後の変化や合併症の有無を確認するのに役立ち、初期評価の重要な一環を担っています。
| 所見 | 意味 | 臨床的意義 |
| 肺野の透過性亢進 | 気道閉塞の可能性 | 気管支喘息の合併を示唆 |
| 気管支壁肥厚 | 慢性的な炎症の存在 | 持続する気道炎症を反映 |
| 肺野の浸潤影 | 残存する肺炎の疑い | 抗菌薬治療の必要性を示唆 |
| 肺門部リンパ節腫大 | 持続する免疫反応 | 慢性炎症や腫瘍性病変の可能性 |
感染後咳嗽では、多くの場合、明らかな異常所見を認めないことがありますが、時に微細な変化が観察され、経験豊富な専門医の目が必要となるケースも少なくありません。
以下のような所見が、感染後咳嗽に関連して認められることがあり、注意深い観察が求められます。
- 気管支壁の肥厚:慢性的な気道炎症を示唆
- 肺野の淡い網状影:間質性変化の存在を示唆
- 肺門部の軽度腫大:リンパ節反応の可能性
- 横隔膜の平坦化:気道閉塞や過膨張を示唆
これらの所見は必ずしも感染後咳嗽に特異的ではありませんが、咳嗽の原因や持続要因を推測する上で重要な手がかりとなり、さらなる精査の必要性を判断する際の指標として活用されます。

所見:右中下肺野に浸潤影を認め、肺炎を疑う。
CT検査による詳細評価
胸部CT検査は、感染後咳嗽の評価においてより詳細な情報を得るために行われる高度な画像診断方法であり、X線検査では捉えきれない微細な変化や病変の分布を明確に描出することができます。
感染後の気道や肺実質の状態を詳しく観察することが可能となり、病態の理解や治療方針の決定に大きく貢献する重要な検査として位置づけられています。
| CT所見 | 臨床的意義 | 鑑別診断 |
| 気管支壁肥厚 | 慢性炎症の存在 | 喘息、慢性気管支炎 |
| 小葉中心性結節 | 細気管支炎の可能性 | びまん性汎細気管支炎 |
| すりガラス影 | 残存する炎症や浮腫 | 間質性肺炎、肺胞蛋白症 |
| 気管支拡張 | 気道リモデリング | 気管支拡張症、慢性閉塞性肺疾患 |
CT検査では、感染後咳嗽に関連して以下のような所見が観察されることがあり、各所見の持つ意味を理解することが診断精度の向上につながります。
- 気管支壁の肥厚と内腔の狭小化:持続する気道炎症を反映
- 小葉中心性の淡い結節影:末梢気道の炎症性変化を示唆
- 肺野末梢のすりガラス様陰影:残存する肺胞レベルの炎症や浮腫を反映
- 気管支血管束の肥厚:慢性的な炎症による血管周囲の変化を示唆
これらの所見は、感染後の気道過敏性や持続する炎症反応を反映している可能性があり、診断や治療方針の決定に重要な情報をもたらし、患者さんの個別化された管理に役立つことでしょう。
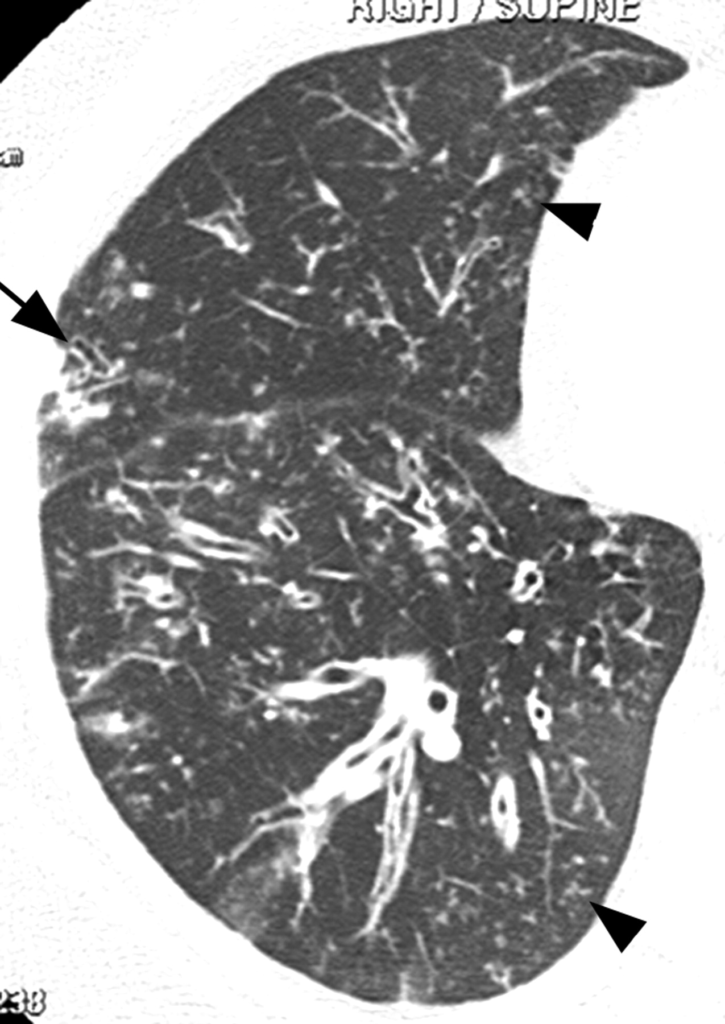
所見:中心小葉性結節と樹枝状の陰影(矢頭)、気管支拡張症(矢印)、および円柱状の気管支拡張を認め、気管支炎を疑う。
動的画像検査の役割
感染後咳嗽の評価において、動的な画像検査も重要な役割を果たすことがあり、特に気道の機能的な変化を評価する上で有用で、従来の静止画像では捉えられない病態の理解に貢献します。
動的CT検査や4次元CT検査などの先進的な方法を用いることで、咳嗽時や呼吸時の気道の動きを詳細に観察することができ、より精密な診断と治療方針の決定につながる可能性があります。
| 動的検査法 | 評価対象 | 臨床的意義 |
| 動的CT | 気道の開閉や変形 | 気道虚脱の程度評価 |
| 4次元CT | 呼吸サイクルの変化 | 換気分布の不均衡検出 |
| 機能的MRI | 換気血流の分布 | 微小な換気障害の検出 |
| 超音波検査 | 横隔膜の運動 | 呼吸筋機能の評価 |
これらの検査により、以下のような情報を得ることができ、患者さんの病態をより深く理解するための重要な手がかりとなります。
- 咳嗽時の気道の過剰な虚脱:気道過敏性の存在を示唆
- 呼気時の気道狭窄の程度:可逆的な気流制限の評価に有用
- 換気血流不均等分布の有無:末梢気道病変の存在を示唆
- 横隔膜や胸郭の運動異常:呼吸筋の機能障害を反映
動的画像検査は、通常の静止画像では捉えられない機能的な異常を明らかにし、感染後咳嗽の病態をより深く理解するのに役立ち、個別化された治療戦略の立案に貢献するものと考えられます。
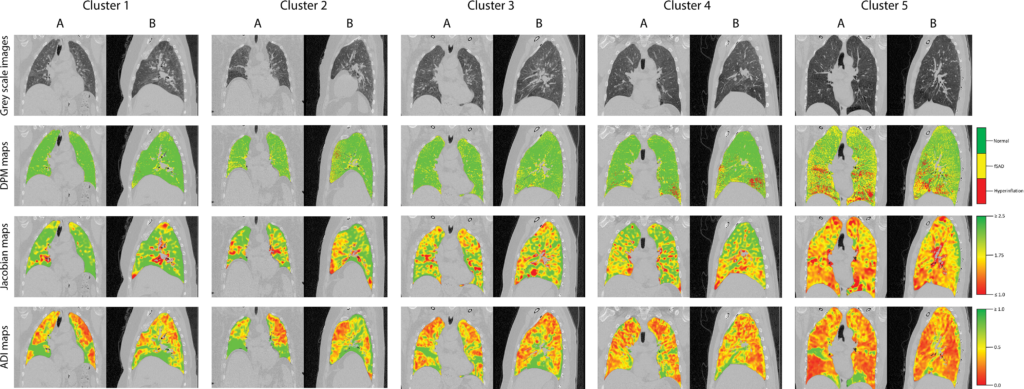
所見:クラスタ別に非造影CTスキャンから得られた(A)冠状断および(B)矢状断のグレースケールCT画像、疾患確率マップ(DPM)、ヤコビアンマップ、異方性変形指数(ADI)画像を示す。DPMでは、緑のボクセルは正常な肺組織を、黄色のボクセルは機能的気道閉塞を、赤のボクセルは過膨張を表している。ヤコビアンマップとADIマップでは、ボクセルは緑から黄色、赤へのグラデーションで表される。ヤコビアンマップでは、緑のボクセルがヤコビアン値2.5以上、黄色のボクセルがヤコビアン値1.75、赤のボクセルがヤコビアン値1.0以下を示す。ADIマップでは、緑のボクセルがADI値1.0以上、黄色のボクセルがADI値0.5、赤のボクセルがADI値1.0以下を示している。fSADは機能的細気管支疾患(functional small airway disease)を意味する。
画像所見の経時的変化
感染後咳嗽の経過観察において、画像所見の経時的変化を追跡することは大切で、患者さんの回復過程を客観的に評価するための重要な指標となり、治療効果の判定や予後予測に不可欠な情報を提供します。
初期の感染時に認められた異常陰影が徐々に消退していく様子や気道の炎症所見が改善していく過程を画像的に確認することで、治療の効果や予後を判断することができ、患者さんの安心感にもつながるでしょう。
| 経過期間 | 期待される変化 | 臨床的意義 |
| 1-2週間 | 急性期変化の消退 | 初期治療の効果判定 |
| 1-2ヶ月 | 炎症所見の軽減 | 慢性化リスクの評価 |
| 3-6ヶ月 | 気道リモデリングの評価 | 長期予後の予測 |
| 6-12ヶ月 | 残存病変の確認 | 合併症のスクリーニング |
画像所見の改善が臨床症状の改善に先行することもあれば遅れて現れることもあり、両者を総合的に評価することが重要で、患者さんの全体的な健康状態を把握する上で欠かせない視点となります。
感染後咳嗽の画像診断においては、単一の検査結果のみならず複数の画像検査を組み合わせて総合的に判断することが求められ、より精密な病態評価につながるものと考えられます。


感染後咳嗽(がいそう)の治療方法と薬 治癒までの期間
治療アプローチの概要
感染後咳嗽(がいそう)の治療は、患者さんの症状の程度や持続期間によって個別化されるべきであり、一律的なアプローチではなく、症例に応じた柔軟な対応が求められ、患者さんの生活の質を最大限に向上させることを目指します。
治療の主な目的は、咳嗽を軽減し患者さんのQOLを改善することであり、咳嗽の原因となっている気道の過敏性や炎症を抑制することが重要となり、長期的な症状管理と再発予防にも焦点を当てます。
医療従事者は、患者さんの生活背景や併存疾患なども考慮に入れながら、総合的な治療戦略を立てることが大切で、患者さんとの信頼関係構築も治療成功の鍵となるでしょう。
| 治療アプローチ | 主な目的 | 適応例 | 期待される効果 |
| 薬物療法 | 症状緩和 炎症抑制 | 持続する咳嗽 | 咳嗽頻度の減少 |
| 生活指導 | 環境因子の改善 | 軽度〜中等度の症状 | 日常生活の質向上 |
| 理学療法 | 気道クリアランスの改善 | 喀痰を伴う咳嗽 | 呼吸機能の改善 |
| 心理サポート | 不安軽減 QOL向上 | 長期化する症例 | 精神的ストレスの軽減 |
薬物療法の選択
感染後咳嗽の薬物療法は、症状の程度や性質に応じて選択され、主に以下のようなものがあり、それぞれの患者さんに最適な組み合わせを見出すことが治療成功の鍵となります。
- 気管支拡張薬 気道の収縮を緩和し咳嗽を抑制するとともに、呼吸を楽にする効果も期待できます
- 吸入ステロイド薬 気道の炎症を抑制し過敏性を軽減することで、長期的な症状管理に貢献します
- 抗ヒスタミン薬 アレルギー反応を抑え咳嗽を軽減し、特にアレルギー素因のある患者さんに有効です
- 去痰薬 喀痰の粘性を下げ排出を促進し、気道クリアランスの改善につながります
これらの薬剤は単独で使用されることもありますが、症状に応じて複数の薬剤を組み合わせて使用することもあり、相乗効果を期待した治療戦略が立てられます。
| 薬剤分類 | 代表的な薬剤名 | 主な作用機序 | 使用上の注意点 |
| β2刺激薬 | サルブタモール | 気管支平滑筋弛緩 | 心悸亢進に注意 |
| 吸入ステロイド | フルチカゾン | 気道炎症抑制 | 口腔カンジダ症予防 |
| 抗ヒスタミン薬 | フェキソフェナジン | ヒスタミン受容体遮断 | 眠気の有無を確認 |
| 去痰薬 | カルボシステイン | 粘液修復 分泌促進 | 十分な水分摂取 |
医師は、患者さんの症状や病態に合わせて最適な薬剤を選択し、必要に応じて用法用量の調整を行い、定期的な経過観察を通じて治療効果を評価していきます。
非薬物療法の重要性
薬物療法と並行して、非薬物療法も感染後咳嗽の管理において重要な役割を果たし、患者さんの生活の質を総合的に向上させる効果が期待できます。
生活環境の改善や適度な運動、呼吸法の練習などが患者さんの症状改善に寄与する可能性があり、これらの取り組みは自己管理能力の向上にもつながります。
| 非薬物療法 | 期待される効果 | 実施方法 | 注意点 |
| 加湿 | 気道乾燥防止 | 室内加湿器の使用 | 過度の加湿を避ける |
| 禁煙 | 気道刺激軽減 | 禁煙外来の利用 | 代替療法の検討 |
| 呼吸法練習 | 咳嗽反射抑制 | 理学療法士の指導 | 無理のない範囲で実施 |
| ストレス管理 | 心身の安定 | リラクゼーション技法 | 定期的な実践が重要 |
これらの非薬物療法は、薬物療法と組み合わせることでより効果的な治療成果が期待でき、患者さんの生活習慣全体を見直す良い機会ともなるでしょう。
治癒までの期間と経過観察
感染後咳嗽の治癒までの期間は個人差が大きく、一般的に3〜8週間程度で改善することが多いとされていますが、長期化するケースも少なくなく、患者さんの生活環境や体質によっても経過が異なります。
経過観察は定期的に行われ、症状の変化や治療効果の評価が行われるとともに、患者さんの生活の質や心理的側面にも注意が払われます。
| 経過期間 | 一般的な経過 | 注意点 | 患者指導のポイント |
| 1〜2週間 | 薬物療法開始 初期効果確認 | 副作用の有無確認 | 服薬アドヒアランスの重要性 |
| 3〜4週間 | 症状改善傾向評価 治療調整 | 難治例の早期発見 | 生活習慣の見直し |
| 5〜8週間 | 多くの症例で症状消失 | 遷延例の原因精査 | 再発予防策の指導 |
| 8週間以上 | 慢性化例の評価 治療再考 | 併存疾患の検討 | 長期管理計画の相談 |
治療経過中、患者さんの症状や生活の質に関する詳細な聞き取りが行われ、必要に応じて治療内容の見直しが行われ、患者さんの生活スタイルに合わせた最適な治療法を模索していきます。
ある医師が経験した印象的な症例として、40代の女性患者さんがいらっしゃいました。3ヶ月以上続く咳嗽で来院され、当初は標準的な治療で改善が見られませんでしたが、諦めることなく粘り強く治療を継続しました。
詳細な問診と生活環境の調査を行った結果、職場環境のアレルゲンが症状遷延の一因であることが判明し、この発見が治療方針を大きく変える転機となりました。


治療の副作用やデメリット(リスク)
抗生物質使用のリスク
抗生物質の使用は感染後咳嗽の治療において慎重に検討する必要があり、不適切な使用は耐性菌の出現を引き起こし、長期的な健康への影響が懸念される点に十分注意を払わなければなりません。
さらに、抗生物質の副作用として消化器系の不調や皮膚のかゆみなどのアレルギー反応が生じ、患者の日常生活に支障をきたす場合も少なくありません。
| 抗生物質の主な副作用 | 発生頻度 | 患者への影響 |
| 下痢 | 高い | 脱水のリスク |
| 嘔気・嘔吐 | 中程度 | 栄養摂取困難 |
| 皮膚発疹 | 低い | 不快感増大 |
| アナフィラキシー | 非常に低い | 生命の危険 |
これらの副作用は患者の生活の質を著しく低下させる要因となり、治療の継続性や効果にも悪影響を及ぼす可能性が高いのです。
鎮咳薬使用に伴うリスク
鎮咳薬の使用は咳を抑制することで一時的な症状緩和をもたらしますが、同時に様々な副作用をもたらし、特にコデインを含む鎮咳薬は依存性や呼吸抑制などの重大な副作用のリスクが存在します。
また、眠気や口渇などの比較的軽度な副作用でも日常生活に支障をきたし、特に高齢者や基礎疾患を持つ患者において顕著に現れる傾向が強く、注意が必要です。
鎮咳薬の主な副作用とその影響
- 眠気・倦怠感:日中の活動性低下
- 口渇:口腔内環境の悪化
- 便秘:腹部不快感や栄養吸収障害
- めまい:転倒リスクの増加
| 鎮咳薬の種類 | 主な成分 | 特筆すべきリスク |
| 中枢性鎮咳薬 | コデイン | 依存性、呼吸抑制 |
| 末梢性鎮咳薬 | デキストロメトルファン | 眠気、めまい |
| 配合鎮咳薬 | エフェドリン | 血圧上昇、不整脈 |
これらの副作用は患者の身体的・精神的健康に深刻な影響を与え、治療の効果を減じる要因となる場合が多いのです。
ステロイド薬の副作用
ステロイド薬は強力な抗炎症作用を持ちますが、長期使用や高用量投与に伴う副作用のリスクが高く、短期間の使用でも免疫機能の低下や血糖値の上昇などの副作用が生じる可能性が無視できません。
長期使用では骨粗しょう症や白内障などの深刻な合併症のリスクが増加し、患者の全身状態に大きな影響を与え、生活の質を著しく低下させることもあります。
| ステロイド薬の副作用 | 短期使用 | 長期使用 | 患者への影響 |
| 免疫機能低下 | ○ | ○ | 感染リスク増大 |
| 血糖値上昇 | ○ | ○ | 糖尿病悪化 |
| 骨粗しょう症 | × | ○ | 骨折リスク増加 |
| 白内障 | × | ○ | 視力低下 |
これらの副作用は患者の日常生活や将来的な健康状態に深刻な影響を及ぼし、治療の継続や効果に大きな障壁となる可能性が高いのです。
気管支拡張薬のデメリット
気管支拡張薬は呼吸を楽にする効果がある一方で、心血管系への影響や電解質バランスの乱れなどのリスクがあり、特に高齢者や心疾患を有する患者では不整脈や血圧上昇などの副作用に細心の注意を払う必要があります。
また、長期使用による気道過敏性の増大や薬剤耐性の形成などの問題も指摘されており、これらの問題は治療の効果を減じるだけでなく、新たな健康上の課題を引き起こす要因となります。
気管支拡張薬の主なデメリットとその影響
- 心悸亢進:不安感や不眠の誘発
- 振戦:日常動作の困難
- 頭痛:集中力低下や生活の質の悪化
- 筋肉痛:身体活動の制限
これらの副作用は患者のQOLを低下させる要因となり、治療の継続性や効果にも悪影響を及ぼす可能性が高く、慎重な経過観察が必要不可欠です。
治療によるその他のリスク
感染後咳嗽の治療に伴うリスクは薬物療法だけでなく非薬物療法にも存在し、例えば吸入療法では器具の不適切な使用や管理によって感染リスクが高まる可能性があります。
また、理学療法においても適切な指導がなければ症状の悪化や新たな傷害を引き起こし、患者の回復を遅らせる要因となる場合があります。
| 非薬物療法 | 主なリスク | 予防策 |
| 吸入療法 | 感染 | 適切な洗浄・消毒 |
| 理学療法 | 傷害 | 専門家の指導 |
| 食事療法 | 栄養不足 | バランスの良い食事計画 |
| 環境調整 | アレルゲン曝露 | 定期的な清掃・換気 |
これらのリスクは適切な指導と管理によって軽減できる場合が多いものの、患者個々の状態に応じた慎重な対応が求められ、医療従事者と患者の緊密な連携が治療成功の鍵となるでしょう。


感染後咳嗽(がいそう)の治療にかかる費用
感染後咳嗽の治療費は症状の重症度や治療期間によって大きく異なりますが、一般的に外来診療を中心に行われるため、入院を要する他の呼吸器疾患と比較すると比較的低額に抑えられます。
検査費用
感染後咳嗽の診断や経過観察に必要な検査費用は、医療機関によって異なります。東京都内の一般病院での平均的な費用は以下の通りです。
| 検査項目 | 概算費用 |
| 胸部レントゲン | 2,100円~5,620円 |
| 血液検査 | 4,200円(血液一般+生化学5-7項目の場合) |
| 肺機能検査 | 2,300円~5,700円 |
処置費と薬剤費
咳を抑える処置や吸入療法などの費用は、大阪府の中規模病院での実績によると、1回あたり1,000〜3,000円です。
薬剤費は処方される薬の種類や量によって変動しますが、国立病院機構の調査によると、感染後咳嗽の一般的な処方で1週間分1,000円〜3,500円となります。
| 項目 | 概算費用 |
| 処置費 | 1,000〜3,000円/回 |
| 薬剤費 | 1,000円〜3,500円/週 |
総治療費の目安
感染後咳嗽の治療期間は個人差が大きいですが、厚生労働省の統計によると平均的な治療期間は3週間です。この期間の外来治療を想定した場合、検査費、処置費、薬剤費を合わせて、おおよそ10,000〜35,000円の費用がかかります。
なお、上記の価格は2024年8月時点のものであり、最新の価格については随時ご確認ください。
以上










