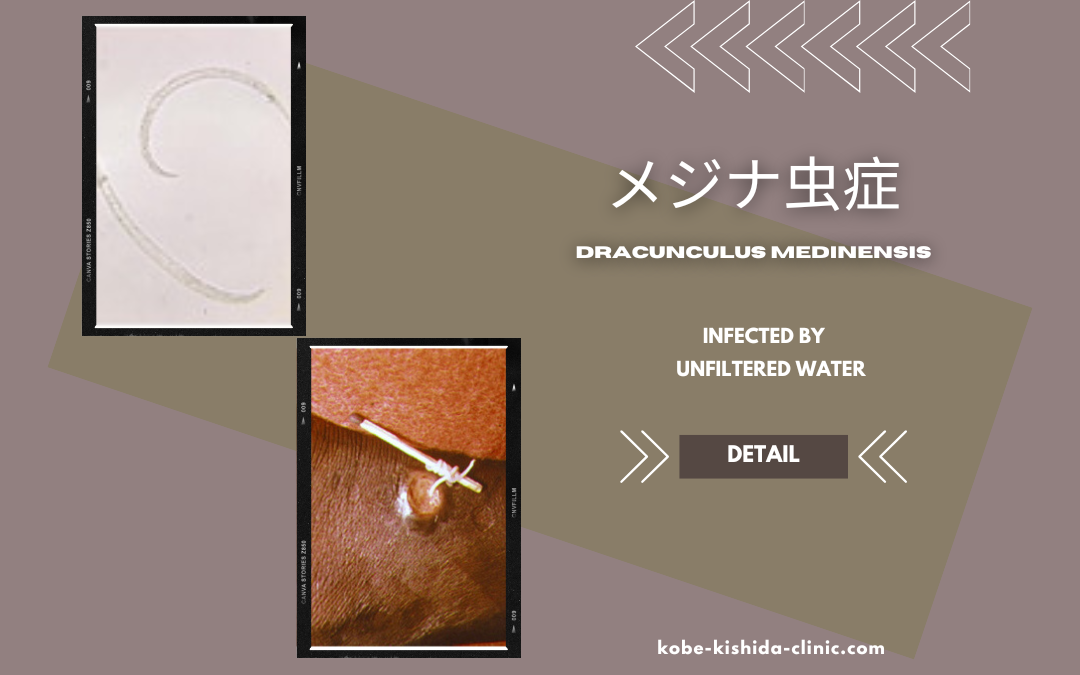
感染症の一種であるメジナ虫症とは寄生虫による感染症で主にアフリカの一部地域で見られる希少な疾患です。
この病気は学名をDracunculus medinensisというメジナ虫(めじなむし)が引き起こします。
感染者の体内で成長したメジナ虫は、皮膚を突き破って体外に出ようとするため、激しい痛みや腫れを引き起こします。
感染経路は主にメジナ虫の幼虫が含まれた水を飲むことによるもので、清潔な水へのアクセスが限られた地域で問題となっています。
世界保健機関(WHO)はこの疾患の撲滅に向けて取り組んでおり、近年では感染例が大幅に減少しています。
メジナ虫症の主要症状
メジナ虫症(ギニア虫症)は珍しい寄生虫感染症ですがその主症状は特徴的で患者さんに大きな苦痛をもたらすことがあります。
本稿ではこの感染症の代表的な症状について詳しく解説します。
皮膚の異変と痛み
メジナ虫症の最も顕著な症状は皮膚に現れる特徴的な変化とそれに伴う激しい痛みです。
感染から約1年後成熟したメジナ虫が皮膚を突き破って外に出ようとする際に皮膚に水疱や潰瘍が形成されます。
この過程で患者さんは激しい灼熱感や刺すような痛みを感じることが一般的です。
多くの場合これらの症状は足や下肢に集中して現れますが、まれに上肢や体幹部に発症することもあります。
| 症状の部位 | 発症頻度 |
| 足部 | 高 |
| 下肢 | 中 |
| 上肢 | 低 |
| 体幹部 | 極低 |
全身症状と二次感染
メジナ虫の活動に伴い患者さんはさまざまな全身症状を経験する可能性があります。
具体的に報告されている症状は以下のようなものです。
- 発熱
- 倦怠感
- 吐き気
- めまい
これらの症状は虫体が移動する際に引き起こされる炎症反応や免疫系の活性化によるものと考えられています。
また皮膚の損傷部位から細菌が侵入すると二次感染を引き起こすことがあります。
二次感染が発生した場合には局所の発赤や腫脹がさらに悪化して膿瘍を形成することもあります。
アレルギー反応と過敏症状
メジナ虫の体内での活動や虫体の一部が体内に残留することでアレルギー反応や過敏症状が引き起こされることがあります。
具体的な症状は以下のようなものです。
| 症状 | 特徴 |
| 蕁麻疹 | 皮膚に赤い発疹や膨疹が出現 |
| 呼吸困難 | 気道の狭窄による息苦しさ |
| 関節痛 | 主に大関節に現れる痛み |
| 眼症状 | 結膜炎や虹彩炎などの炎症反応 |
このような過敏症状は 患者さんの生活の質を著しく低下させる重要な問題となる場合があります。
運動機能障害と日常生活への影響
メジナ虫症に伴う痛みや炎症は患者さんの運動機能に大きな影響を与えることがあります。
特に下肢に症状が出現した場合には歩行が困難になったり長時間の立ち仕事が不可能になったりすることも少なくありません。
このような機能障害は患者さんの日常生活や仕事に深刻な支障をきたす可能性があるため注意が必要です。
| 影響を受ける活動 | 障害の程度 |
| 歩行 | 高 |
| 立ち仕事 | 中~高 |
| 家事 | 中 |
| レジャー活動 | 中~低 |
2019年に発表された研究論文ではメジナ虫症患者さんの約80%が発症後3ヶ月以上にわたって日常生活に支障をきたしたと報告されています。
この結果はメジナ虫症が患者さんの生活に及ぼす長期的な影響の大きさを示唆しています。
メジナ虫症の症状は個人差が大きく その重症度や持続期間にはばらつきがあります。
症状の程度・寄生虫の数や寄生部位・患者さんの体質や免疫状態などによって左右されることがあります。
また一度症状が収まっても体内に残存した虫体が再び活動を始めることで症状が再燃する例も報告されています。
このような再発のリスクがあることも メジナ虫症の特徴の一つといえるでしょう。
以上のようにメジナ虫症は多様で複雑な症状を引き起こす可能性のある感染症です。

メジナ虫症の原因とメカニズム
メジナ虫症(ギニア虫症)は特殊な感染経路を持つ寄生虫疾患です。
その原因やきっかけを理解することは予防や早期発見に不可欠です。
本項ではこの珍しい感染症の発症メカニズムについて詳しく解説します。
メジナ虫の生態と生活環
メジナ虫症の原因となる寄生虫は学名をDracunculus medinensisといい、成虫は非常に細長い形状を持っています。
この虫の生活環は複雑で人間や動物の体内と水中の両方で進行するのです。
成虫のメスは体長が60〜100cm程度にまで成長することがあり、その細さと長さから「ギニアワーム」とも呼ばれています。
| メジナ虫の特徴 | 詳細 |
| 学名 | Dracunculus medinensis |
| 成虫の体長 | メス 60〜100cm |
| オス 2〜4cm | |
| 幼虫の大きさ | 約0.5〜0.7mm |
| 生息環境 | 淡水と宿主の体内 |
感染源となる汚染された水
メジナ虫症の感染は主に幼虫に汚染された水を飲むことによって起こります。
具体的に汚染された水源とは以下のようなものです。
- 天然の池や沼
- 井戸水
- 河川水
- 雨水を溜めた水たまり
このような水源がメジナ虫の中間宿主であるケンミジンコ類を含んでいる場合に感染のリスクが高まります。
中間宿主の役割と感染サイクル
メジナ虫の生活環において ケンミジンコ類という微小な甲殻類が重要な役割を果たしています。
感染した人や動物の体内で育ったメジナ虫の幼虫は宿主の皮膚から水中に放出されます。
| 感染サイクルの段階 | 詳細 |
| 第1段階 | 幼虫が水中に放出される |
| 第2段階 | ケンミジンコが幼虫を摂取 |
| 第3段階 | ケンミジンコ内で幼虫が成長 |
| 第4段階 | 人間がケンミジンコを含む水を飲む |
| 第5段階 | 幼虫が人体内で成長し 成虫となる |
水中に放出された幼虫は ケンミジンコに摂取されて その体内で成長します。
人間がこのケンミジンコを含む水を飲むと幼虫が体内に侵入して感染が成立するのです。
地理的要因と環境条件
メジナ虫症は特定の地理的条件下で発生しやすい傾向があります。
主に感染リスクが高まるのは次のような環境です。
- 乾燥した気候の地域
- 清浄な水へのアクセスが限られた場所
- 衛生設備が十分に整っていない地域
- 農村部や遊牧民の多い地域
これらの条件が重なる地域ではメジナ虫の生活環が維持されやすく感染の連鎖が断ち切りにくいという特徴があります。
| 感染リスクの高い地域 | 特徴 |
| サハラ以南のアフリカ | 乾燥気候・水資源の制限 |
| 中東の一部 | 遊牧民の移動・限られた水へのアクセス |
| 南アジアの一部 | 農村部での衛生設備の不足 |
人為的要因と生活習慣
メジナ虫症の感染には人々の生活習慣や行動パターンも大きく関わっています。
以下が感染リスクを高める人為的要因です。
- 未処理の水を直接飲用すること
- 水源での水浴びや洗濯
- 感染した人が水源に入ること
- 公衆衛生教育の不足
これらの要因は地域の伝統的な生活様式や知識の欠如と密接に関連しています。
メジナ虫症の原因を理解することは効果的な予防策を講じる上で重要です。
感染のメカニズムを知ることで個人レベルでの予防行動や地域全体での公衆衛生対策の必要性が明確になります。
世界保健機関(WHO)を始めとする国際機関や各国政府はこの知見に基づいて様々な撲滅プログラムを実施しています。
清浄な水の供給・公衆衛生教育の普及・感染者の早期発見と隔離などの取り組みによりメジナ虫症の発生数は大幅に減少しています。
しかし完全な撲滅には至っておらず依然として注意が必要な感染症の一つです。
メジナ虫症の原因を正しく理解し 適切な予防策を講じることは 個人の健康を守るだけでなく 地域全体の公衆衛生の向上にも寄与する可能性があります。
そのためこの感染症についての正確な知識を広めることが不可欠といえるでしょう。

メジナ虫症の診察と診断
メジナ虫症(ギニア虫症)の診断はその特徴的な経過と独特の臨床所見から比較的容易であると言われています。
しかし確実な診断のためには慎重な観察と適切な検査が重要です。
本稿ではメジナ虫症の診察と診断のプロセスについて詳しく解説します。
問診と渡航歴の確認
メジナ虫症の診断においてまず重要となるのが詳細な問診です。
医療従事者は患者さんの症状の経過や生活環境、特に渡航歴について丁寧に聴取します。
| 問診項目 | 確認内容 |
| 渡航歴 | 流行地域への訪問の有無 |
| 水の摂取状況 | 未処理の水を飲んだ経験 |
| 発症までの期間 | 感染から症状出現までのおおよその時間 |
| 皮膚の変化 | 水疱や潰瘍の有無とその位置 |
メジナ虫症は特定の地域に限局して発生する傾向があるため患者さんの渡航歴は診断の重要な手がかりとなります。
身体診察のポイント
問診に続いて医師は注意深く身体診察を行います。メジナ虫症に特徴的な身体所見は次の通りです。
- 皮膚の膨隆や水疱
- 局所の発赤や腫脹
- 虫体の露出や突出
これらの所見は主に下肢に見られることが多いですが、まれに上肢や体幹にも現れることがあります。
医師はこれらの特徴的な所見を見逃さないよう 全身を丁寧に診察します。
| 診察部位 | 主な確認事項 |
| 下肢 | 水疱・潰瘍・虫体の露出 |
| 上肢 | 皮膚の異常・腫脹 |
| 体幹 | 発赤・膨隆 |
| 全身 | 発熱・リンパ節腫脹 |
血液検査と免疫学的検査
メジナ虫症の診断を補助するために血液検査や免疫学的検査が行われることがあります。
これらの検査は感染の有無を直接証明するものではありませんが患者さんの全身状態や免疫反応を評価する上で有用です。
血液検査では以下のような項目が確認されます。
- 白血球数 特に好酸球の増加
- 炎症マーカー(CRP ESR)の上昇
- 貧血の有無
免疫学的検査としては抗メジナ虫抗体の検出が試みられることもありますがこれらの検査の感度と特異度には限界があり確定診断には至りません。
虫体の同定と顕微鏡検査
メジナ虫症の最も確実な診断方法は虫体そのものを同定することです。
皮膚から露出した虫体の一部を採取して顕微鏡で観察することで種の同定が可能となります。
また水疱内容物や潰瘍部の浸出液中に含まれる幼虫(ミクロフィラリア)を顕微鏡で確認することもあります。
| 検体 | 観察対象 | 同定のポイント |
| 成虫 | 虫体の形態 | 体長・体幅・頭部の特徴 |
| 幼虫 | ミクロフィラリアの形態 | 尾部の形状 大きさ |
| 水疱内容物 | 幼虫の有無 | 運動性・数 |
これらの検査結果を総合的に判断することでメジナ虫症の確定診断が下されます。

メジナ虫症の画像所見
メジナ虫症(ギニア虫症)の診断において画像検査は特徴的な所見を理解することで早期発見や正確な診断に繋がるため非常に有用な役割を果たします。
本項ではメジナ虫症の様々な画像所見について詳しく解説いたします。
各種画像検査はそれぞれ異なる側面からメジナ虫症の病態を捉えることができ、総合的な評価を可能にします。
超音波検査での所見
メジナ虫症の診断において超音波検査は最も重要な画像診断法の一つです。
この非侵襲的な検査方法により皮下組織内のメジナ虫の存在を直接確認することができます。
超音波画像上ではメジナ虫は特徴的な蛇行する線状構造として観察されます。
| 超音波所見 | 特徴 |
| Filarial dance sign | 虫体の活発な動きによる蛇行する像 |
| 皮下組織の肥厚 | 虫体周囲の炎症反応による変化 |
| 液体貯留 | 水疱や膿瘍形成に伴う低エコー領域 |
特に注目すべきは「filarial dance sign」と呼ばれる所見です。
これは虫体が活発に動く様子を捉えたものでメジナ虫症に特異的な所見として知られています。
熟練した検査者であればこのサインを観察することで高い確率で診断を確定させることが可能です。
所見:「蛇行する構造が活発な動きや波動を示しており、これは『フィラリアダンスサイン』として知られている。」
X線検査での所見
X線検査はメジナ虫症の直接的な診断には使用されませんが合併症の評価や鑑別診断に役立つ可能性があります。
X線写真上で観察される可能性のある所見は以下のようなものです。
- 軟部組織の腫脹
- 石灰化した虫体の陰影
- 骨の異常(稀な合併症の場合)
これらの所見はメジナ虫症の進行度や合併症の有無を評価する上で重要な情報となります。
| X線所見 | 意義 |
| 軟部組織陰影 | 炎症や浮腫の程度を示す |
| 線状石灰化 | 死滅した虫体の痕跡 |
| 骨膜反応 | 長期感染による骨への影響 |

所見:「マリ出身の患者におけるメジナ虫(ギニア虫)の石灰化が確認されている。」
MRI検査での所見
MRI(磁気共鳴画像)検査は軟部組織の詳細な評価が可能でありメジナ虫症の診断や合併症の評価に有用です。
MRI画像上ではメジナ虫の虫体や周囲の炎症反応がより鮮明に描出されます。
| MRI所見 | 特徴 |
| T1強調画像 | 虫体は低信号 周囲組織は等〜高信号 |
| T2強調画像 | 虫体は高信号 周囲の浮腫も高信号 |
| 造影T1強調画像 | 虫体周囲の炎症部位が増強される |
MRI検査では 虫体の詳細な位置や走行 周囲組織との関係性を把握することが可能です。
これにより治療方針の決定や合併症のリスク評価に役立つ情報が得られます。
CT検査での所見
CT(コンピュータ断層撮影)検査はメジナ虫症の一次診断には通常用いられませんが複雑な症例や合併症が疑われる場合に補助的に使用されることがあります。
CT画像上で観察される可能性がある所見は次の通りです。
- 皮下組織の肥厚や浮腫
- 膿瘍形成
- 石灰化した虫体(慢性期)
| CT所見 | 意義 |
| 軟部組織の腫脹 | 炎症の範囲や程度を3次元的に評価 |
| 低吸収域 | 膿瘍や水疱の形成を示唆 |
| 高吸収線状影 | 石灰化した虫体を示す可能性 |
CT検査は特に深部組織の評価や骨との関係性を確認する上で有用です。
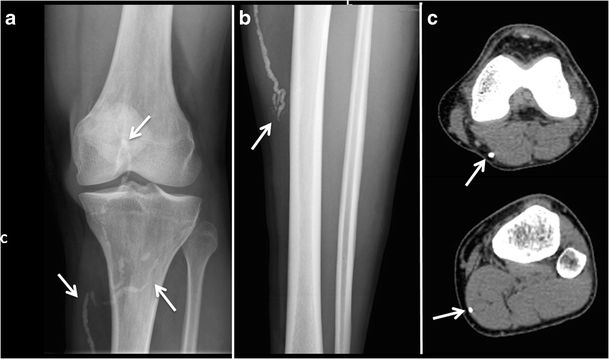
所見:「ドラコンクリー症(ギニア虫症)。(a)および(b) マリから来た患者の左膝および脚の単純X線画像では、死んだ石灰化した虫による軟部組織内の“虫のような”石灰化が確認される。(c) 同じ患者の左脚のCT画像では、左下肢の皮下組織および筋肉内に石灰化した死んだ虫が確認される。」
皮膚生検での病理所見
皮膚生検はメジナ虫症の確定診断に不可欠な検査方法です。
病理組織学的検査では次のような特徴的な所見が観察されます。
- 虫体の横断面や縦断面
- 好酸球浸潤を伴う肉芽腫性炎症
- 線維化や瘢痕形成(慢性期)
| 病理所見 | 特徴 |
| 虫体の構造 | 厚い角皮・筋肉層・内臓器官 |
| 炎症細胞浸潤 | 好酸球・リンパ球・形質細胞・組織球 |
| 組織反応 | 肉芽腫形成・線維化 |
病理検査は虫体の同定と周囲組織の反応を直接観察できる唯一の方法であり診断の確実性を高める上で重要です。

副作用とリスク
メジナ虫症(ギニア虫症)の治療は一般的に効果的ですがいくつかの副作用やリスクを伴う場合があります。
これらの影響を理解することは患者さんの安全と治療の成功にとって重要です。
ここではメジナ虫症の治療に関連する副作用やデメリットについて詳しく解説します。
虫体抽出法に伴うリスク
虫体を皮膚から抽出する伝統的な方法にはいくつかの潜在的なリスクが存在します。
具体的には以下のような問題が生じる可能性があるためこの手法は慎重に行わなければなりません。
- 虫体の断裂
- 局所的な炎症反応の悪化
- 二次感染のリスク増大
| リスク | 考えられる結果 |
| 虫体断裂 | 治療期間の延長・アレルギー反応 |
| 炎症悪化 | 痛みの増強・瘢痕形成 |
| 二次感染 | 抗生剤使用の必要性・入院の可能性 |
特に虫体が断裂した場合は体内に残存した部分が強い免疫反応を引き起こしアレルギー症状や全身性の炎症反応を誘発する危険性があります。
薬物療法による副作用
メジナ虫症の治療に使用される抗寄生虫薬にはそれぞれ固有の副作用があります。
代表的な薬剤の副作用は次の通りです。
アルベンダゾールの副作用
- 消化器症状(悪心・嘔吐・腹痛)
- 頭痛
- 肝機能障害
イベルメクチンの副作用
- 皮膚症状(かゆみ 発疹)
- 筋肉痛
- めまい
| 薬剤名 | 主な副作用 | 注意点 |
| アルベンダゾール | 消化器症状・肝機能障害 | 長期使用時は肝機能モニタリング |
| イベルメクチン | 皮膚症状・神経系症状 | 中枢神経系疾患患者さんでの使用注意 |
これらの副作用は一般的に一過性で軽度ですが重篤化する場合もあるため慎重な経過観察が必要です。
外科的処置に伴うリスク
複雑な症例や深部感染の場合に行われる外科的処置には通常の手術に伴うリスクが存在します。
具体的に考えられるリスクは次のようなものです。
- 麻酔に関連する合併症
- 出血
- 創傷治癒の遅延
- 瘢痕形成
| 外科的リスク | 発生頻度 | 対策 |
| 麻酔合併症 | 低 | 術前の詳細な評価と説明 |
| 出血 | 中 | 慎重な止血操作・術後観察 |
| 創傷治癒遅延 | 中〜高 | 適切な創部ケア・栄養管理 |
外科的介入は迅速な虫体除去を可能にする一方で侵襲性が高いため、患者さんの全身状態を考慮した慎重な判断が求められます。
長期的な影響とQOLへの影響
メジナ虫症の治療は長期に及ぶことが多く 患者さんの生活の質(QOL)に様々な影響を与える可能性があります。
長期的な影響として報告されているのは以下のようなものです。
- 慢性的な痛み
- 瘢痕形成による機能障害
- 心理的ストレス
| 長期的影響 | 患者さんへの影響 | サポート方法 |
| 慢性痛 | 日常活動の制限・睡眠障害 | 疼痛管理・リハビリテーション |
| 瘢痕形成 | 美容的問題・関節可動域制限 | 形成外科的アプローチ・理学療法 |
| 心理的影響 | 不安 抑うつ・社会的孤立 | 心理カウンセリング・支援グループ |
これらの長期的な影響は患者さんの社会生活や就労にも支障をきたす可能性があるため包括的なケアとサポートが重要です。
再発や再感染のリスク
メジナ虫症の治療後も再発や再感染のリスクが存在します。
特に以下のような状況下でそのリスクが高まる傾向です。
- 不完全な虫体除去
- 感染源となる水域への再曝露
- 免疫機能の低下
| リスク要因 | 再発・再感染率 | 予防策 |
| 不完全除去 | 中〜高 | 経過観察・画像診断の活用 |
| 再曝露 | 中 | 患者教育・公衆衛生対策の強化 |
| 免疫低下 | 低〜中 | 全身状態の管理・定期的な検診 |
再発や再感染を防ぐためには治療後も長期的なフォローアップと患者さんの自己管理が不可欠です。

メジナ虫症の治療費
メジナ虫症の治療には様々な費用が発生します。薬代から入院費用まで経済的負担は軽視できません。
以下に具体的な費用について解説します。
処方薬の薬価
メジナ虫症治療薬の価格は種類や用量で変動します。
主に使用されるアルベンダゾールとイベルメクチンの薬価は次の通りです。
| 薬剤名 | 1日あたりの薬価 |
| アルベンダゾール | 957.6円 |
| イベルメクチン | 2,975円 |
1か月の治療費
治療中の総費用には薬代以外にも例えば以下のような様々な項目が含まれます。
- 診察料
- 検査費
- 処置代
これらを合計すると1か月の治療費は約2万円から5万円に達することがあります。
治療が長期に渡った場合の治療費
メジナ虫症の治療は数か月続くこともあり、その間の累積費用は高額になる可能性があります。
長期治療では入院費や追加処置代が発生して総額が50万円を超えることもあるでしょう。
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文