内分泌疾患の一種である甲状腺乳頭癌(PTC)とは、甲状腺に発生する悪性腫瘍の中で最も一般的なタイプの癌です。
この癌は甲状腺の濾胞細胞から発生し、顕微鏡で見ると特徴的な乳頭状の構造を示すことからその名前がつけられています。
甲状腺乳頭癌は他の癌と比較して進行が遅く、予後が比較的良好なことが知られています。
しかし早期発見と適切な対応が重要であり、定期的な健康診断や自己触診が推奨されます。
PTCは年齢や性別を問わず発症する可能性がありますが、特に30〜50代の女性に多く見られる傾向です。
病型について
甲状腺乳頭癌の主要な病型
甲状腺乳頭癌(こうじょうせんにゅうとうがん)は、その組織学的特徴や細胞の形態に基づいていくつかの異なる病型に分類されます。
主要な病型としては古典型、濾胞型、高細胞型が挙げられ、それぞれが特徴的な組織像や臨床的特性を持っています。
| 病型 | 頻度 | 主な特徴 |
| 古典型 | 最多 | 典型的な乳頭状構造 |
| 濾胞型 | 10-15% | 濾胞構造が優位 |
| 高細胞型 | 3-10% | 背の高い腫瘍細胞 |
各病型の特徴を詳しく見ていくことで、甲状腺乳頭癌の多様性と複雑さを理解することができます。
古典型甲状腺乳頭癌
古典型甲状腺乳頭癌は甲状腺乳頭癌の中で最も一般的な病型で、顕微鏡下で観察すると特徴的な乳頭状構造を示します。
腫瘍細胞は細長い核を持ち、しばしば「すりガラス様」または「地図状」と表現される独特の核所見を呈します。
| 古典型の特徴 | 詳細 |
| 組織構造 | 乳頭状 |
| 核の特徴 | すりガラス様 |
| 石灰化 | 砂粒体がよく見られる |
| リンパ節転移 | 比較的高頻度 |
古典型は他の病型と比較してリンパ節転移の頻度が高い傾向ですが、全体的な予後は比較的良好であり、適切な管理下では長期生存率が高めです。
濾胞型甲状腺乳頭癌
濾胞型甲状腺乳頭癌は甲状腺乳頭癌の約10-15%を占める病型です。この病型はその名前が示す通り、濾胞構造が優位な組織像を示します。
濾胞型は時として甲状腺濾胞癌との鑑別が困難な場合があり、慎重な病理学的評価が必要です。
| 濾胞型の特徴 | 詳細 |
| 組織構造 | 濾胞状 |
| 核の特徴 | 乳頭癌の特徴を部分的に有する |
| カプセル | しばしば被包化される |
| 転移形式 | 血行性転移が比較的多い |
濾胞型は古典型と比較してリンパ節転移の頻度が低い一方、血行性転移の頻度が若干高い傾向があります。
ただし、全体的な予後は古典型と同様に良好であることが多いです。
高細胞型甲状腺乳頭癌
高細胞型甲状腺乳頭癌は甲状腺乳頭癌の約3-10%を占める比較的まれな病型です。
この病型の特徴は腫瘍細胞の高さが幅の2倍以上ある背の高い細胞で構成されていることで、他の病型と比較してやや攻撃的な臨床経過をたどる可能性があります。
| 高細胞型の特徴 | 詳細 |
| 細胞の形態 | 背が高く、幅の2倍以上 |
| 細胞質 | 豊富で好酸性 |
| 核の位置 | 基底側に偏在 |
| 臨床経過 | やや攻撃的な傾向 |
高細胞型は、しばしば大きな腫瘍として発見され、周囲組織への浸潤や遠隔転移の頻度が他の病型よりも高い傾向があります。
このため診断時には慎重な評価と適切な管理計画の立案が大切です。
その他の稀な病型
上記の主要な病型以外にも甲状腺乳頭癌には以下のようないくつかの稀な病型が存在します。
下記の稀な病型は独特の組織学的特徴や臨床経過を示すことがあり、診断や管理に特別な注意が必要な場合があります。
| 稀な病型 | 特徴 |
| びまん性硬化型 | 広範な線維化と石灰化 |
| 円柱細胞型 | 円柱状の細胞配列 |
| 固形型 | 充実性の増殖パターン |
| 篩状・腺腫様型 | 特殊な構造を示す |
このような稀な病型はその特殊性ゆえに診断が難しい場合があり、専門的な病理学的評価が極めて重要です。

PTCの主症状
甲状腺乳頭癌の主症状は初期段階ではほとんど自覚症状がないことが特徴的です。
定期健康診断や他の目的で行われた頸部の検査で偶然に発見されることが少なくありません。
しかし腫瘍が大きくなるにつれていくつかの症状が現れる可能性があります。
無症状期の特徴
甲状腺乳頭癌の初期段階では多くの患者さんが無症状であることが一般的です。この期間は腫瘍が小さく、周囲の組織に影響を与えていない状態です。
無症状であるがゆえに定期的な健康診断や自己触診の重要性が高まります。
| 無症状期の特徴 | 詳細 |
| 腫瘍サイズ | 通常1cm未満 |
| 自覚症状 | ほとんどなし |
| 発見方法 | 健康診断や偶然の画像検査 |
| 甲状腺機能 | 正常範囲内 |
無症状期の甲状腺乳頭癌は古典型、濾胞型、高細胞型のいずれの病型でも同様の傾向を示します。
しかし、高細胞型では比較的早期から症状が現れる可能性があるため注意が必要です。
頸部の腫れや違和感
腫瘍が大きくなるにつれて患者さんが最初に気づく症状の一つが頸部の腫れや違和感です。
これは甲状腺内の腫瘍が成長し、周囲の組織を圧迫することで生じます。
患者さんは首の前面に硬い腫瘤を触れたり、首を動かしたときに違和感を感じたりすることがあるでしょう。
| 頸部症状 | 特徴 |
| 腫れ | 無痛性で硬い |
| 違和感 | 首を動かした時に感じる |
| 視認性 | 大きくなると外から見える |
| 進行速度 | 通常はゆっくり |
- 頸部の腫れは通常片側に現れやすい
- 腫瘤は動かしにくく、皮膚との癒着はない
これらの症状は古典型や濾胞型よりも高細胞型で早期に現れる傾向です。
嗄声や嚥下困難
腫瘍が更に大きくなると周囲の組織や器官に影響を及ぼし始め、新たな症状が現れることがあります。
その代表的なものが、嗄声(声がかすれる)や嚥下困難(飲み込みにくさ)です。これらの症状は腫瘍が反回神経や食道を圧迫することで生じます。
| 症状 | 原因 |
| 嗄声 | 反回神経の圧迫 |
| 嚥下困難 | 食道の圧迫 |
| 呼吸困難 | 気管の圧迫 |
| 頸部痛 | 周囲組織への浸潤 |
嗄声や嚥下困難は患者さんの日常生活に直接的な影響を与える症状であり、医療機関への受診のきっかけとなることが多いです。
上記のような症状は腫瘍の進行度や位置によって現れ方が異なるため、病型による明確な違いは見られません。
リンパ節腫脹
甲状腺乳頭癌の特徴的な症状の一つに頸部リンパ節の腫脹があります。これは癌細胞がリンパ管を通じて周囲のリンパ節に転移することで生じます。
患者さんは首の側面や鎖骨の上に小さな腫れを感じることがあります。
| リンパ節腫脹の特徴 | 詳細 |
| 位置 | 頸部、鎖骨上 |
| 触感 | 硬い、可動性あり |
| 痛み | 通常は無痛性 |
| 大きさ | 数mm〜数cm |
- 古典型では比較的高頻度にリンパ節転移が見られる
- 濾胞型ではリンパ節転移の頻度が比較的低い
リンパ節腫脹は甲状腺乳頭癌の進行を示す重要なサインの一つです。

原因やきっかけ
甲状腺乳頭癌の発生メカニズムは複雑で、単一の原因ではなく複数の要因が組み合わさって発症すると考えられています。
遺伝的要因、環境要因、そして生活習慣などが相互に作用して甲状腺の細胞に変異を引き起こすことで、癌化のプロセスが始まります。
これらの要因を理解することは、発症リスクの評価や予防策の検討に重要です。
遺伝的要因
甲状腺乳頭癌の発症には遺伝的要因が関与していることが知られています。
特定の遺伝子変異が癌の発生リスクを高める可能性があるのです。
これらの遺伝子変異は生まれつき持っているものや、生涯を通じて後天的に獲得されるものがあります。
| 遺伝子 | 関連する変異 |
| BRAF | V600E変異 |
| RET | RET/PTC再構成 |
| NTRK1 | 遺伝子融合 |
| RAS | 点変異 |
BRAF遺伝子の変異は古典型甲状腺乳頭癌で特に高頻度に見られます。
一方、RET/PTC再構成は若年者の甲状腺乳頭癌や放射線被曝後の甲状腺癌で多く観察されます。
これらの遺伝子変異は細胞の増殖や生存に関わる経路を活性化させ、癌化を促進する可能性があるのです。
放射線被曝
甲状腺乳頭癌の発症リスクを高める環境要因として、最も重要なものの一つが放射線被曝です。
特に小児期や若年期の頸部への放射線被曝は甲状腺癌のリスクを顕著に増加させることが知られています。
放射線は甲状腺細胞のDNAに直接的な損傷を与え、遺伝子変異を引き起こす可能性があるのです。
| 放射線源 | リスク |
| 医療被曝 | 中程度 |
| 原子力事故 | 高 |
| 職業被曝 | 中〜高 |
| 自然放射線 | 低 |
- チェルノブイリ原子力発電所事故後の小児甲状腺癌増加
- 原爆被爆者における甲状腺癌リスクの上昇
放射線被曝による甲状腺癌は古典型や濾胞型の病型を示すことが多いですが、高細胞型の発生も報告されています。
ヨウ素摂取量の影響
甲状腺の機能と密接に関連するヨウ素の摂取量も甲状腺乳頭癌の発症リスクに影響を与える可能性が考えられます。
ヨウ素は甲状腺ホルモンの重要な構成要素であり、その過剰摂取や不足は甲状腺の機能に影響を与えるでしょう。
| ヨウ素摂取量 | 影響 |
| 過剰 | 甲状腺機能低下のリスク |
| 不足 | 甲状腺機能亢進のリスク |
| 適正 | 甲状腺機能の維持 |
ヨウ素摂取量と甲状腺癌の関係については地域差や個人差が大きいため、一概に結論づけることは困難です。
しかし極端なヨウ素摂取の偏りは甲状腺の機能に影響を与え、長期的には癌化リスクを高める可能性があると考えられています。
自己免疫性甲状腺疾患との関連
自己免疫性甲状腺疾患、特に慢性甲状腺炎(橋本病)は甲状腺乳頭癌の発症リスクを高める可能性があります。
これらの疾患では甲状腺組織に対する持続的な炎症反応が起こっているのです。
長期にわたる炎症は細胞のDNA損傷や遺伝子変異を引き起こし、癌化のリスクを増大させかねません。
| 自己免疫性疾患 | 甲状腺癌との関連 |
| 橋本病 | リスク増加の可能性あり |
| バセドウ病 | 関連性は不明確 |
自己免疫性甲状腺疾患と甲状腺乳頭癌の関連性は古典型や濾胞型で多く報告されていますが、高細胞型との明確な関連は確立されていません。
その他の要因
甲状腺乳頭癌の発症には上記以外にもいくつかの要因が関与している可能性があります。
これらの要因は単独で作用するというよりは、他の要因と複合的に作用して発癌リスクを高めると考えられています。
| 要因 | 影響 |
| 肥満 | リスク増加の可能性 |
| 喫煙 | 影響は不明確 |
| ホルモン環境 | 女性に多い傾向 |
| 環境汚染物質 | 一部の化学物質で関連の可能性 |
| 家族歴 | 一親等親族に甲状腺癌がある場合リスク上昇 |
| 年齢と性別 | 40〜50代の女性に多い傾向 |
これらの要因は古典型、濾胞型、高細胞型のいずれの病型にも影響を与える可能性がありますが、その程度や関連性の強さは個々の症例で異なります。
甲状腺乳頭癌の原因やきっかけは遺伝的要因、環境要因、生活習慣など、多岐にわたる要因が複雑に絡み合って発症に至ると考えられています。
一方でこれらのリスク要因を持っていても必ずしも発症するわけではなく、また、明確なリスク要因がなくても発症するケースもあるのです。

診察と診断
甲状腺乳頭癌の診察と診断は詳細な病歴聴取から始まり、身体診察、画像検査、細胞診、そして必要に応じて分子生物学的検査まで多段階のプロセスを経て行われます。
これらの総合的なアプローチにより腫瘍の存在を確認し、その特性を把握することが可能となるのです。
問診と身体診察
診察の第一歩は詳細な問診から始まり、家族歴、既往歴、生活環境などを丁寧に聴取します。
続いて行われる身体診察では頸部の視診と触診が中心となります。
| 問診項目 | 確認内容 |
| 家族歴 | 甲状腺疾患の有無 |
| 既往歴 | 放射線被曝歴 |
| 自覚症状 | 頸部腫瘤の有無 |
| 生活環境 | ヨウ素摂取状況 |
触診では甲状腺の腫大や結節の有無、硬さ、可動性などを評価します。また、頸部リンパ節の腫大の有無も確認します。
これらの情報は古典型、濾胞型、高細胞型のいずれの病型であっても診断の重要な手がかりです。
血液検査による評価
血液検査は甲状腺の機能状態を評価するために行われます。
主な検査項目には甲状腺刺激ホルモン(TSH)、遊離サイロキシン(FT4)、サイログロブリン(Tg)などがあります。
これらの検査結果は甲状腺の状態を把握する上で重要な情報を提供します。
| 検査項目 | 評価内容 |
| TSH | 下垂体からの甲状腺刺激 |
| FT4 | 甲状腺ホルモンの血中濃度 |
| Tg | 甲状腺組織の存在マーカー |
| 抗Tg抗体 | 自己免疫反応の有無 |
血液検査の結果は腫瘍の存在を直接示すものではありませんが、甲状腺の全体的な状態を評価するのに役立ちます。
また、術後のフォローアップにおいても重要な指標となるのです。
画像診断
甲状腺乳頭癌の診断において画像診断は極めて重要な役割を果たします。
主な画像検査には超音波検査、CT、MRI、そして甲状腺シンチグラフィがあります。
特に超音波検査は非侵襲的で繰り返し実施可能なため、最初に選択されることが多いです。
| 画像検査 | 特徴 |
| 超音波 | 高解像度、非侵襲的 |
| CT | 周囲組織との関係把握 |
| MRI | 軟部組織の詳細評価 |
| シンチグラフィ | 機能的評価 |
- 超音波検査 腫瘤の大きさ、形状、内部エコー、血流評価
- CT検査 リンパ節転移や遠隔転移の評価
画像検査では腫瘤の特徴的な所見を捉えることで古典型、濾胞型、高細胞型などの病型推定にも役立つことがあります。
穿刺吸引細胞診
穿刺吸引細胞診(FNAC)は甲状腺乳頭癌の確定診断に最も重要な検査です。
細い針を用いて甲状腺腫瘤から細胞を採取し、顕微鏡で観察します。
この検査によって腫瘤の性質(良性か悪性か)や、癌の場合はその病型を判断することが可能です。
| 細胞診結果 | 解釈 |
| 良性 | 経過観察 |
| 悪性 | 癌の確定 |
| 疑陽性 | 再検査や追加検査 |
| 判定不能 | 再検査 |
細胞診では古典型甲状腺乳頭癌に特徴的な核所見(すりガラス様核や核内細胞質封入体)が観察されます。
濾胞型や高細胞型ではそれぞれの特徴的な細胞像が見られますが、診断に苦慮する場合もあるでしょう。
分子生物学的検査
近年、分子生物学的検査が甲状腺乳頭癌の診断補助として注目されています。
特定の遺伝子変異や再構成の検出が診断の確実性を高めるのに役立つことがあるのです。主な検査対象となる遺伝子にはBRAF、RET、NTRK1などがあります。
| 遺伝子 | 関連する変異 |
| BRAF | V600E変異 |
| RET | RET/PTC再構成 |
| NTRK1 | 遺伝子融合 |
| RAS | 点変異 |
上記の分子マーカーは診断だけでなく予後予測や治療方針の決定にも有用な情報を提供する可能性があります。
ただしこれらの検査は補助的なものであり、他の検査結果と合わせて総合的に判断することが重要です。

PTCの画像所見
甲状腺乳頭癌の画像診断は超音波検査、CT、MRI、そして甲状腺シンチグラフィなど複数のモダリティを用いて行われます。
これらの画像検査は腫瘍の存在を確認し、その特徴を詳細に評価するために不可欠です。
各検査法には固有の特長があり、それらを組み合わせることで、より正確な診断と病期評価が可能となります。
古典型、濾胞型、高細胞型といった病型によって画像所見に若干の違いが見られることもあるため、注意深い観察が重要です。
超音波検査による評価
超音波検査は甲状腺乳頭癌の診断において最初に選択される画像検査法です。非侵襲的で繰り返し実施可能なためスクリーニングや経過観察に適しています。
甲状腺乳頭癌の典型的な超音波所見には以下のような特徴があります。
| 超音波所見 | 特徴 |
| 形状 | 不整形、縦横比が大きい |
| 境界 | 不明瞭または微細鋸歯状 |
| 内部エコー | 低エコー、不均一 |
| 石灰化 | 微細点状高エコー |
古典型甲状腺乳頭癌ではこれらの特徴が顕著に現れることが多いです。
一方、濾胞型では境界がやや明瞭になる傾向があり、高細胞型では内部エコーがより低エコーになることがあるでしょう。
また、カラードプラ法を用いることで腫瘍内部や周囲の血流評価も可能です。
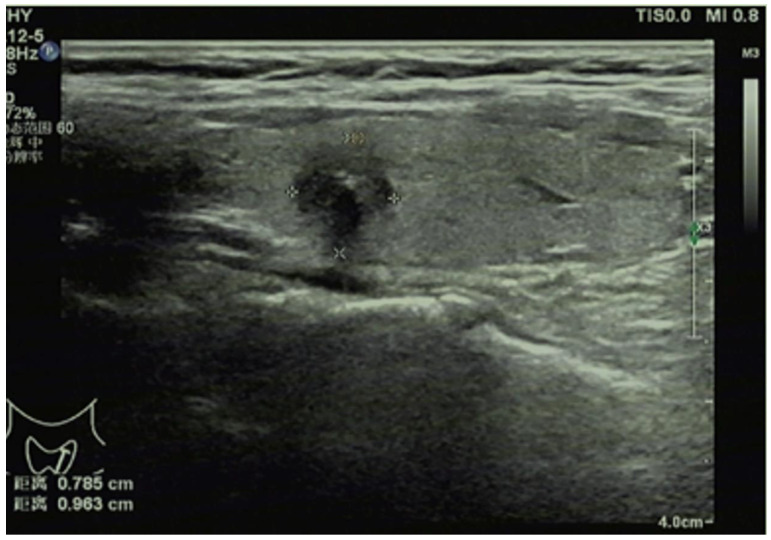
所見:甲状腺乳頭癌が低エコー域として認められる。
CT検査による評価
CT検査は甲状腺乳頭癌の局所進展度やリンパ節転移、遠隔転移の評価に有用です。
ヨード造影剤を用いることで腫瘍と周囲組織のコントラストが向上し、より詳細な評価が可能となります。
| CT所見 | 特徴 |
| 濃度 | やや低吸収 |
| 造影効果 | 不均一な増強効果 |
| 石灰化 | 微細点状高吸収域 |
| 周囲組織浸潤 | 境界不明瞭、周囲臓器との癒着 |
- リンパ節転移 頸部リンパ節の腫大、内部不均一
- 遠隔転移 肺、骨などの転移巣評価
CT検査では病型による明確な違いは少ないですが、高細胞型ではより浸潤性が強い傾向にあります。
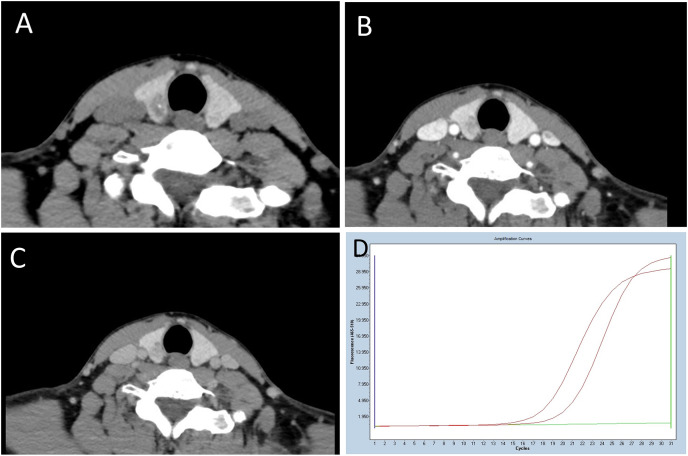
所見:39歳のBRAFV600E変異陽性乳頭状甲状腺癌患者。(A)単純CTでは、不規則な形状で境界が不明瞭な病変が認められ、微小石灰化を含むCT値62HUの病変を呈している。 (B) および(C) 造影CTでは、病変が軽度から中等度の増強を示し、それぞれCT値は128HUおよび106HUである。動脈相と増強前のCT値の差は66HU、静脈相と増強前のCT値の差は44HUである。 (D) BRAFV600Eの増幅プロットはBRAFV600E変異型を示している。中間曲線はBRAFV600E検体を代表しており、上部参照曲線(BRAFV600E陽性を示す)と水平下部線(BRAFV600E陰性を示す)の間に位置している。
MRI検査による評価
MRI検査は軟部組織のコントラスト分解能に優れており、甲状腺乳頭癌の局所進展度評価に有用です。
特に周囲組織との関係や気管や食道への浸潤の有無を詳細に評価することができます。
| MRI所見 | 特徴 |
| T1強調像 | 低信号 |
| T2強調像 | 軽度高信号 |
| 拡散強調像 | 高信号 |
| 造影効果 | 不均一な増強効果 |
MRI検査では古典型、濾胞型、高細胞型の各病型で信号強度に若干の違いが見られることがありますが、その差はわずかです。
拡散強調像は特に小さな病変の検出やリンパ節転移の評価に有用とされています。
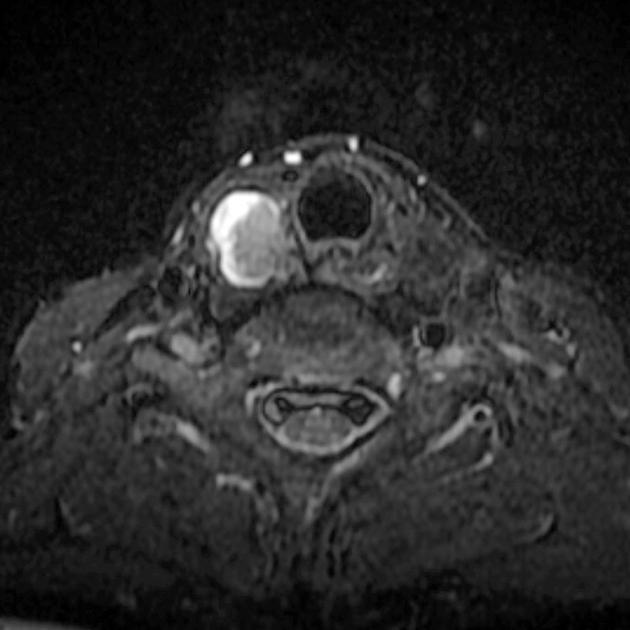
所見:甲状腺右葉に内部不均一な結節あり、T1およびT2で筋肉に比較して軽度の高信号を呈している。
甲状腺シンチグラフィによる機能評価
甲状腺シンチグラフィは放射性同位元素を用いて甲状腺の機能を視覚化する検査です。
甲状腺乳頭癌の診断においては腫瘍部位の機能評価や全身転移の検索に利用されます。
| 使用核種 | 主な用途 |
| テクネチウム-99m | 甲状腺組織の描出 |
| ヨウ素-123 | ヨウ素摂取能の評価 |
| FDG-PET | 全身転移検索 |
甲状腺乳頭癌は通常「冷結節」として描出されます。これは腫瘍細胞が正常甲状腺組織と比較してヨウ素の取り込み能が低いためです。
- 冷結節 放射性同位元素の集積が周囲よりも低い
- 温結節 周囲と同程度の集積を示す
シンチグラフィでは病型による明確な違いは少ないですが、高細胞型ではより広範囲に集積低下が見られることがあります。
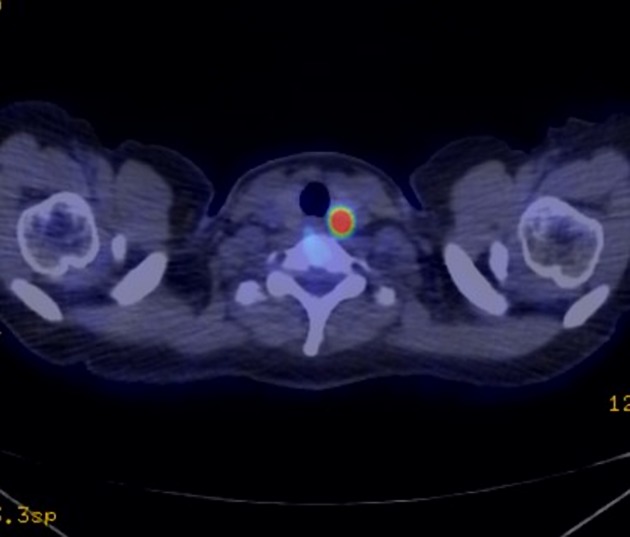
所見:FDG-PET CT検査のfusion画像において、甲状腺左葉における集積亢進域と、同側のリンパ節内の集積を認める。
画像所見の総合評価
甲状腺乳頭癌の画像診断では各モダリティの特徴を活かした総合的な評価が重要です。
超音波検査で腫瘍の存在を確認してCT・MRIで局所進展度やリンパ節転移を評価し、シンチグラフィで機能的な特徴を把握します。
これらの情報を統合することで、より正確な診断と病期評価が可能となるのです。
| 評価項目 | 主な使用モダリティ |
| 腫瘍存在確認 | 超音波 |
| 局所進展度 | CT、MRI |
| リンパ節転移 | 超音波、CT、MRI |
| 遠隔転移 | CT、FDG-PET |
| 機能評価 | シンチグラフィ |
このように甲状腺乳頭癌の画像所見は古典型、濾胞型、高細胞型の各病型で若干の違いが見られることがありますが、基本的な特徴は共通しています。

治療方法と薬、治癒までの期間
甲状腺乳頭癌の治療は主に手術療法を中心とし、必要に応じて放射性ヨウ素内用療法や甲状腺ホルモン補充療法を組み合わせて行います。
治療方針は腫瘍の大きさ、進行度、患者さんの年齢や全身状態などを考慮して個別に決定されるでしょう。
古典型、濾胞型、高細胞型といった病型によって治療アプローチに若干の違いがある場合もありますが、基本的な治療戦略は共通しています。
治癒までの期間は個々の症例によって異なりますが、早期発見・早期治療が行われた場合、多くの患者さんで良好な予後が期待できます。
手術療法
手術療法は甲状腺乳頭癌治療の基本となる方法です。腫瘍の完全切除を目指し、甲状腺全摘出術または片葉切除術が行われます。
腫瘍の大きさや進行度によって、適切な術式が選択されるでしょう。
| 手術術式 | 適応 |
| 全摘出術 | 両葉に腫瘍がある場合、進行癌 |
| 片葉切除術 | 小さな単発腫瘍、低リスク症例 |
また、リンパ節転移が疑われる場合には頸部リンパ節郭清も同時に行われます。手術の範囲は術前の画像診断や術中所見に基づいて決定されます。
- 全摘出術 甲状腺全体を摘出し、再発リスクを低減
- 片葉切除術 健側の甲状腺機能を温存し、術後のQOLを維持
手術療法は古典型、濾胞型、高細胞型のいずれの病型でも基本的な治療法となります。
放射性ヨウ素内用療法
放射性ヨウ素内用療法は手術後の補助療法として用いられることがあります。
この治療法は残存する甲状腺組織や転移巣を破壊することが目的です。主に全摘出術後の患者さんに対して行われます。
| 適応 | 目的 |
| 残存組織破壊 | 再発リスク低減 |
| 転移巣治療 | 遠隔転移の制御 |
放射性ヨウ素内用療法の実施には専門施設での入院が必要となります。
治療後は一定期間、放射線防護のための生活上の注意が必要です。
この治療法は特に高リスク症例や遠隔転移を有する症例で有効性が高いとされています。
甲状腺ホルモン補充療法
甲状腺全摘出術後には甲状腺ホルモン補充療法が必要です。
この治療は不足した甲状腺ホルモンを補充するとともに、TSH(甲状腺刺激ホルモン)を抑制することで再発リスクを低減する効果も期待されています。
| 薬剤 | 投与目的 |
| レボチロキシン | ホルモン補充、TSH抑制 |
投与量は個々の患者さんの状態に応じて調整され、定期的な血液検査によってモニタリングされます。
甲状腺ホルモン補充療法は全摘出術後の患者さんにとって生涯にわたって必要な治療です。
経過観察と追加治療
甲状腺乳頭癌の治療後は定期的な経過観察が重要です。
再発や転移の早期発見のため、血液検査、超音波検査、全身スキャンなどが行われます。
経過観察の頻度は病期や治療後の経過時間によって異なるのです。
| 検査項目 | 頻度 |
| 血液検査 | 3-6ヶ月ごと |
| 超音波検査 | 6-12ヶ月ごと |
| 全身スキャン | 1-2年ごと |
再発や転移が確認された場合には再手術や放射性ヨウ素内用療法の再実施などが検討されるでしょう。
また、従来の治療法が効果不十分な場合には分子標的薬などの新たな治療法が考慮されることもあります。
治癒までの期間と予後
甲状腺乳頭癌の治癒までの期間は個々の症例によって大きく異なります。
早期発見・早期治療が行われた場合、多くの患者さんで良好な予後が期待できます。
| 病期 | 5年生存率 |
| I期 | 約100% |
| II期 | 約98% |
| III期 | 約93% |
| IV期 | 約51% |
古典型や濾胞型の多くは適切な治療により長期生存が可能です。
一方、高細胞型は他の病型と比較してやや予後不良とされていますが、早期発見・早期治療により良好な結果が得られることも少なくありません。
治癒の判定は通常、治療後5年以上再発や転移の兆候がない状態が続くことを目安としますが、より長期的な経過観察が推奨されることもあります。

治療の副作用やデメリット(リスク)
甲状腺乳頭癌の治療は患者さんの生命予後を改善する一方で、様々な副作用やデメリットを伴う可能性が考えられます。
これらのリスクは手術療法、放射性ヨウ素内用療法、甲状腺ホルモン補充療法など、各治療法に特有のものがあります。
古典型、濾胞型、高細胞型といった病型によって治療アプローチが異なる場合がありますが、副作用のリスクは共通する部分も多いです。
手術療法に伴うリスク
手術療法は甲状腺乳頭癌治療の基本ですが、いくつかの重要なリスクを伴います。これらのリスクは手術の範囲や術者の経験などによって異なるケースが多いです。
主な手術関連のリスクには以下のようなものがあります。
| リスク | 発生頻度 |
| 反回神経麻痺 | 1-5% |
| 副甲状腺機能低下症 | 1-10% |
| 出血・血腫 | 1-2% |
| 術後感染 | 1-3% |
反回神経麻痺は声帯の動きに影響を与え、嗄声や嚥下困難を引き起こす可能性があります。
副甲状腺機能低下症はカルシウム代謝に影響を与え、手足のしびれや筋肉のけいれんなどを引き起こすことが考えられます。
- 一時的な症状 多くの場合、数週間から数ヶ月で改善
- 永続的な症状 まれに長期的な管理が必要となる場合がある
これらのリスクは古典型、濾胞型、高細胞型のいずれの病型でも共通して存在します。
放射性ヨウ素内用療法の副作用
放射性ヨウ素内用療法は残存甲状腺組織や転移巣の治療に有効ですが、いくつかの副作用を伴う可能性があります。
これらの副作用は投与量や個人の感受性によって異なります。
| 副作用 | 特徴 |
| 唾液腺炎 | 一時的な唾液分泌低下 |
| 口内乾燥 | 長期的に持続する場合あり |
| 味覚異常 | 数週間〜数ヶ月で改善 |
| 悪心・嘔吐 | 治療直後に発生 |
また、長期的なリスクとして二次発癌のリスクがわずかに上昇する可能性が指摘されています。
ただし、このリスクは治療によるメリットと比較して非常に小さいでしょう。
放射性ヨウ素内用療法後は一定期間の放射線防護措置が必要となり、日常生活に制限が生じることもあります。
甲状腺ホルモン補充療法の影響
甲状腺全摘出術後の患者さんには甲状腺ホルモン補充療法が必要です。
この治療は生涯にわたって継続する必要があり、いくつかの注意点があります。
| 影響 | 症状 |
| 過剰補充 | 動悸、不整脈、骨粗鬆症 |
| 不十分な補充 | 倦怠感、便秘、体重増加 |
適切な投与量の調整には時間がかかることがあり、その間患者さんは様々な症状を経験するリスクが生じます。
また、定期的な血液検査と用量調整が必要となるため生活への影響が大きくなることも考慮しなければなりません。
- 服薬管理の負担 毎日決まった時間に服用する必要性
- 生涯にわたる通院 定期的な血液検査と診察が必要
これらの影響は古典型、濾胞型、高細胞型のいずれの病型でも共通して考慮すべき点です。
長期的な経過観察に伴う心理的影響
甲状腺乳頭癌の治療後は長期的な経過観察が必要となります。
この継続的な医療とのかかわりは患者さんに心理的な影響を与える可能性があります。
| 心理的影響 | 特徴 |
| 再発不安 | 検査前後のストレス |
| 社会生活への影響 | 定期的な通院による制約 |
| 自己イメージの変化 | 手術痕や体重変化による影響 |
長期的な経過観察は医学的に重要ですが、患者さんの生活の質に影響を与える可能性があることを認識することが大切です。
特に高細胞型など、より積極的な経過観察が必要とされる病型では、これらの心理的影響がより顕著になる可能性があります。

再発の可能性と予防の仕方
甲状腺乳頭癌は一般的に予後が良好な癌とされていますが、再発のリスクが完全にゼロになることはありません。
初回治療後の長期経過観察中に再発が確認されるケースも少なくありません。
再発の可能性は腫瘍の特性、初回治療の内容、患者さんの年齢や全身状態など様々な要因によって影響を受けます。
古典型、濾胞型、高細胞型といった病型によっても再発リスクが異なる可能性があります。
再発を予防し、早期に発見するためには、定期的な経過観察と生活習慣の改善が大切です。
再発リスクの評価
甲状腺乳頭癌の再発リスクはいくつかの要因によって評価されます。
これらの要因を総合的に判断することで個々の患者さんの再発リスクを推定し、フォローアップ計画を立てることができます。
主な再発リスク因子には以下のようなものがあります。
| リスク因子 | 高リスク群の特徴 |
| 年齢 | 55歳以上 |
| 腫瘍径 | 4cm以上 |
| 甲状腺外浸潤 | 明らかな浸潤あり |
| リンパ節転移 | 多発または大径 |
| 遠隔転移 | 存在する |
病型別では高細胞型が古典型や濾胞型と比較してやや再発リスクが高いとされています。これらのリスク因子を有する患者さんではより慎重な経過観察が必要です。
再発部位と頻度
甲状腺乳頭癌の再発は局所再発と遠隔転移再発に大別されます。
再発部位によって発見の難易度や対応方法が異なるため、それぞれの特徴を理解することが重要です。
| 再発部位 | 頻度 |
| 頸部リンパ節 | 60-70% |
| 甲状腺床 | 20-30% |
| 肺 | 5-10% |
| 骨 | 2-5% |
| その他 | 1-2% |
- 局所再発 頸部リンパ節や残存甲状腺組織での再発
- 遠隔転移再発 肺、骨、脳などでの転移巣の出現
再発の時期は治療後数年以内が多いですが、10年以上経過してから再発が確認されることもあります。そのため長期にわたる経過観察が大切です。
再発予防のための経過観察
再発を早期に発見して適切に対応するためには計画的な経過観察が不可欠です。
経過観察の内容や頻度は個々の患者さんの再発リスクに応じて決定されます。
経過観察スケジュールは以下のようなケースが一般的です。
| 検査項目 | 頻度 |
| 血液検査 | 6-12ヶ月ごと |
| 頸部超音波 | 6-12ヶ月ごと |
| 全身スキャン | 1-2年ごと |
| 胸部CT | 1-2年ごと |
血液検査では甲状腺刺激ホルモン(TSH)、サイログロブリン(Tg)などの値をチェックします。Tgは甲状腺組織のマーカーとして、再発の早期発見に役立ちます。
頸部超音波検査は局所再発の発見に特に有用ですし、全身スキャンや胸部CTは遠隔転移の評価に用いられます。
生活習慣による再発予防
再発リスクを低減するためには日常生活での取り組みも重要です。
以下のような生活習慣の改善が再発予防に役立つ可能性があります。
| 生活習慣 | 推奨事項 |
| 禁煙 | 完全な禁煙 |
| 適正体重維持 | BMI 18.5-24.9 |
| 運動 | 週150分以上の中等度運動 |
| 食事 | バランスの良い食事 |
- ストレス管理 瞑想やヨガなどのリラックス法の実践
- 十分な睡眠 1日7-8時間の質の良い睡眠
これらの生活習慣の改善は甲状腺乳頭癌の再発予防だけでなく、全身の健康維持にも役立ちます。
甲状腺ホルモン補充療法の重要性
甲状腺全摘出術を受けた患者さんでは適切な甲状腺ホルモン補充療法が再発予防に重要な役割を果たします。
TSHを適切なレベルに維持することで、再発リスクを低減できる可能性が高まるでしょう。
| リスク群 | 目標TSH値 |
| 低リスク | 0.5-2.0 mIU/L |
| 中リスク | 0.1-0.5 mIU/L |
| 高リスク | <0.1 mIU/L |
ホルモン補充療法の用量は定期的な血液検査結果に基づいて調整されます。
患者さん自身が処方された薬を確実に服用し、定期的な受診を継続することが大切です。

PTCの治療費
甲状腺乳頭癌の治療費は診断から手術、術後管理まで様々な費用が発生します。診察料や検査料の他にも手術や入院費用などがかかってきます。
また、放射性ヨウ素内用療法を行う場合は、「放射性同位元素内用療法管理料 甲状腺機能亢進症に対するもの」13,900円+ヨウ化ナトリウムカプセル−50号 69,300円/カプセル(体重によって変動)の追加費用が必要です。
公的医療保険を利用するとこれらの費用の7~9割が保険でカバーされ、高額療養費制度を利用することでさらに自己負担額を軽減できます。
初診・再診料
| 項目 | 費用 |
| 初診料 | 2,910円 |
| 再診料 | 750円 |
検査費用
| 検査 | 費用 |
| 超音波 | 1,500円 |
| CT | 14,500円~21,000円 |
手術・入院費用
| 費用項目 | 金額 |
| 手術 | 甲状腺悪性腫瘍手術 1 切除 (頸部外側区域郭清を伴わないもの)241,800円 2 切除 (頸部外側区域郭清を伴うもの)261,800円 3 全摘及び亜全摘 (頸部外側区域郭清を伴わないもの)337,900円 4 全摘及び亜全摘 (片側頸部外側区域郭清を伴うもの)357,900円 5 全摘及び亜全摘 (両側頸部外側区域郭清を伴うもの)367,900円 |
| 入院(1日) | 約2万円 |
詳しく説明すると、日本の入院費はDPC(診断群分類包括評価)システムを使用して計算されます。このシステムは、患者の病名や治療内容に基づいて入院費を決定する方法です。以前の「出来高」方式とは異なり、DPCシステムでは多くの診療行為が1日あたりの定額に含まれます。
DPCシステムの主な特徴
- 約1,400の診断群に分類される
- 1日あたりの定額制
- 一部の治療は従来通りの出来高計算が適用される
DPCシステムと出来高計算の比較表
| DPC(1日あたりの定額に含まれる項目) | 出来高計算項目 |
|---|---|
| 投薬 | 手術 |
| 注射 | リハビリ |
| 検査 | 特定の処置 |
| 画像診断 | |
| 入院基本料 |
DPCシステムの計算方法
計算式は以下の通りです:
「1日あたりの金額」×「入院日数」×「医療機関別係数」+「出来高計算分」
*医療機関別係数は各医療機関によって異なります。
例えば、患者が14日間入院した場合の計算は以下のようになります。
DPC 5 11 60 2927 2170 1844 甲状腺の悪性腫瘍 その他の手術あり 手術処置等1なし
DPC名: 甲状腺の悪性腫瘍 その他の手術あり 手術処置等1なし
日数: 14
医療機関別係数: 0.0948 (例:神戸大学医学部附属病院)
入院費: ¥341,650 +出来高計算分
保険が適用されると、自己負担額は1割から3割になります。また、高額医療制度の対象となる場合、実際の自己負担額はさらに低くなります。
なお、上記の価格は2024年7月時点のものであり、最新の価格については随時ご確認ください。
以上