インスリン治療は、糖尿病と向き合う上で血糖値をコントロールするための重要な治療法です。毎日行う自己注射だからこそ、正しい知識を身につけることが、治療効果を高め、合併症を防ぐ鍵となります。
特に注射に使う針の長さをどう選ぶか、どこに注射するべきか、といった点は多くの方が悩むポイントです。
針が長すぎたり短すぎたりするとインスリンが適切な場所に届かず、効果が不安定になることがあります。
この記事ではインスリン注射の針の長さの選び方、正しい注射部位、そして注射部位を毎回変える「ローテーション」の重要性について、分かりやすく解説します。
ご自身の治療への理解を深め、より良い血糖コントロールを目指しましょう。
インスリン治療の基本と注射の役割
インスリン治療は糖尿病管理の中心的な役割を担います。ここではインスリンの基本的な働きと、なぜ注射による補充が必要になるのかを解説します。
糖尿病におけるインスリンの働き
インスリンは、すい臓から分泌されるホルモンの一種で、血液中のブドウ糖(血糖)を細胞に取り込ませ、エネルギーとして利用したり、肝臓や筋肉、脂肪組織に蓄えたりする働きをします。
この働きによって血糖値は一定の範囲内に保たれます。
糖尿病では、このインスリンの分泌が不足したり、インスリンが十分に機能しなくなったりすることで、血糖値が高い状態が続いてしまいます。
なぜインスリン注射が必要なのか
1型糖尿病では、すい臓の細胞が壊れてしまい、インスリンをほとんど作ることができません。そのため生命を維持するためにインスリン注射による補充が必要です。
2型糖尿病でも食事療法や運動療法、内服薬だけでは血糖コントロールが難しい場合や、すい臓の機能が低下してインスリンの分泌が減ってしまった場合にインスリン注射を開始します。
インスリンはタンパク質の一種であり、口から摂取すると胃酸で分解されてしまうため、注射によって直接体内に届ける必要があります。
インスリン補充が必要になる主な状況
| 状況 | 説明 |
|---|---|
| 1型糖尿病 | すい臓からのインスリン分泌がほぼないため、生涯にわたる補充が必要 |
| 2型糖尿病(進行期) | 内服薬など他の治療で血糖コントロールが不十分な場合や、すい臓の疲弊が進んだ場合 |
| 高血糖緊急症 | 著しい高血糖状態を速やかに改善する必要がある場合 |
自己注射を正しく行うことの意義
インスリン治療の効果を最大限に引き出すためには、医師の指示通りに正しい量とタイミングで自己注射を行うことが重要です。
注射の手技、針の長さの選択、注射部位の管理が不適切だとインスリンの吸収が不安定になり、血糖値の大きな変動につながることがあります。
日々の自己管理が良好な血糖コントロールと合併症予防の基礎となります。

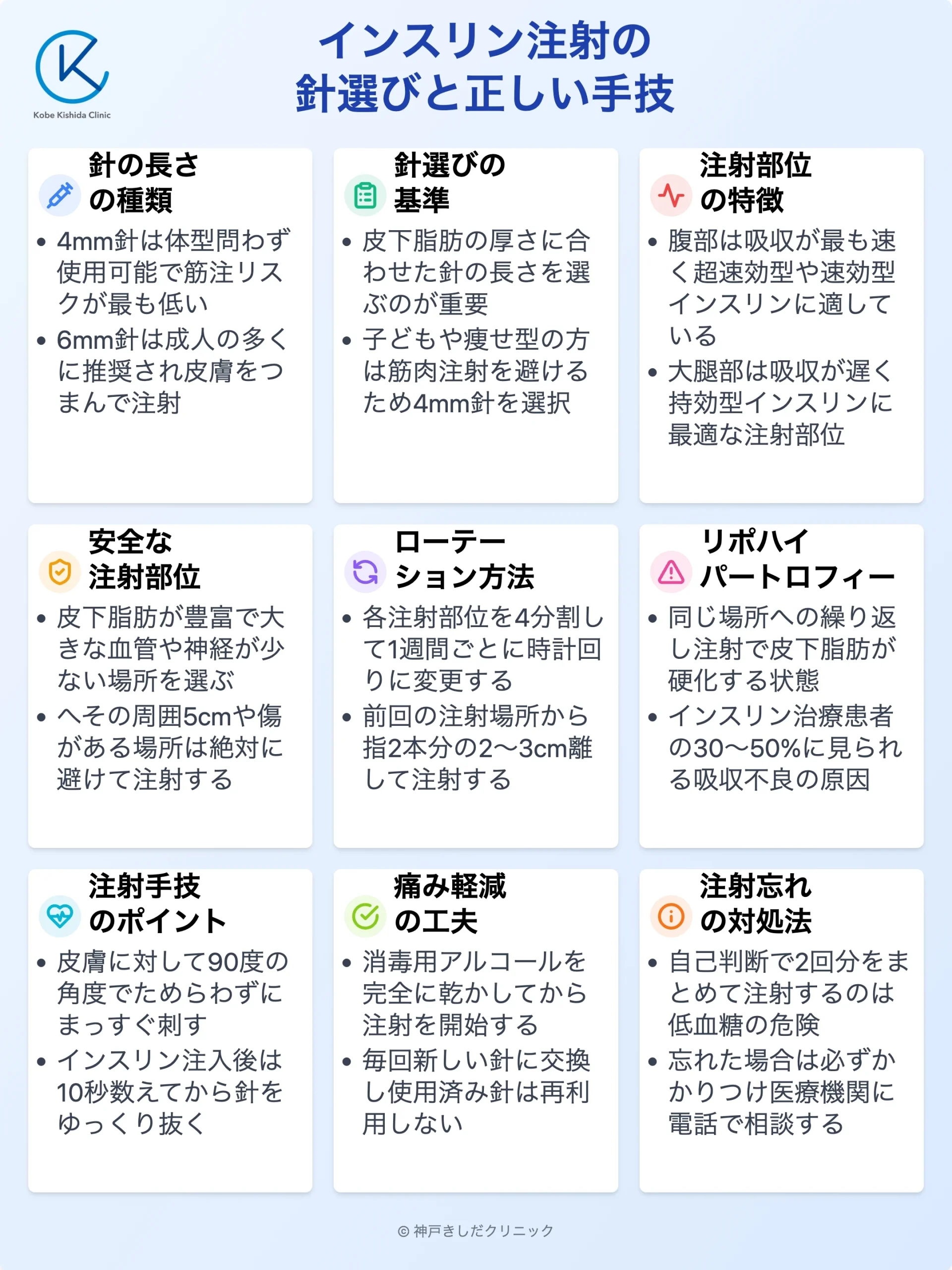
インスリン注射針の長さを選ぶ基準
注射針の長さは、インスリンを目的の場所へ正確に届けるために非常に重要です。
ここでは、針の長さの種類と、ご自身に合った針を選ぶための基準を解説します。
注射針の長さの種類と特徴
現在、日本国内で使用できるインスリン注射針は、主に4mm、6mm、8mmなどの長さがあります。
技術の進歩により針は細く短くなってきており、短い針でも確実に皮下へインスリンを届けられるようになっています。
短い針は筋肉注射のリスクを減らし、痛みを軽減する助けになります。
主な注射針の長さと推奨される使い方
| 針の長さ | 主な対象 | 特徴 |
|---|---|---|
| 4mm | 子ども、成人(体型問わず) | 皮膚をつままなくても注射可能。筋肉注射のリスクが最も低い。 |
| 6mm | 成人 | 多くの場合、皮膚をつまんで注射することが推奨される。 |
| 8mm | 肥満体型の方など | 筋肉注射のリスクが高まるため、使用には注意が必要。 |
なぜ針の長さを考慮する必要があるのか
インスリンは、「皮下組織」に注射する必要があります。
皮下組織は皮膚のすぐ下にある脂肪層のことです。もし針が長すぎて筋肉まで達してしまう「筋肉注射」になると、インスリンの吸収が速くなりすぎて低血糖のリスクが高まります。
逆に、針が短すぎて皮内に注射されると吸収が遅れたり、痛みの原因になったりします。このため、ご自身の皮下脂肪の厚さに合った針を選ぶことが大切です。
皮下脂肪の厚さと針の長さの関係
皮下脂肪の厚さは性別、年齢、体型、そして注射する部位によって個人差があります。
しかし、研究によるとほとんどの成人において、皮膚から皮下組織までの厚みは4mm針よりも薄いことが分かっています。
このことにより、4mm針であれば、ほとんどの方が安全かつ効果的にインスリンを皮下組織へ届けることが可能です。特に痩せている方は、長い針を使うと筋肉注射になりやすいため注意が必要です。
子どもや痩せ型の方の針の選び方
皮下脂肪が薄い子どもや痩せ型の方は筋肉注射のリスクを避けるために、最も短い4mm針の使用が第一選択となります。
4mm針を使用する場合、皮膚をつまみ上げずに、皮膚に対して90度の角度で刺すことが推奨されています。これにより、手技が簡単になり、毎日の注射の負担を減らすことにもつながります。

正しいインスリン注射の部位
インスリンを注射する場所はどこでも良いわけではありません。適切な部位を選び、吸収速度の違いを理解することが、血糖コントロールの安定につながります。
注射に適した体の部位
インスリン注射に適した部位は、皮下脂肪が豊富で大きな血管や神経が少なく、日常の動作で動きが激しくない場所です。
具体的には以下の3つの部位が推奨されています。
インスリン注射の主な部位
- 腹部(お腹)
- 大腿部(太もも)
- 上腕部(腕の外側)
臀部(お尻)も注射可能な部位ですが、ご自身で注射するのが難しい場合があるため、ここでは主な3部位を中心に解説します。
各部位のインスリン吸収速度の違い
注射した部位によってインスリンが体に吸収される速さが異なります。この違いを理解し、ご自身の生活リズムやインスリンの種類に合わせて注射部位を使い分けることも一つの方法です。
一般的に吸収は腹部が最も速く、次いで上腕部、大腿部の順になります。
注射部位によるインスリン吸収速度の比較
| 注射部位 | 吸収速度 | 適したインスリンの種類(例) |
|---|---|---|
| 腹部 | 速い | 超速効型、速効型(食前の注射) |
| 上腕部 | 普通 | – |
| 大腿部 | 遅い | 持効型(1日を通して効果を持続させたい注射) |
注射を避けるべき場所
安全に注射を行うため、またインスリンの効果を安定させるために以下のような場所への注射は避けてください。
これらの場所に注射すると痛みや感染、吸収の不安定化を招く可能性があります。
注射に適さない場所とその理由
| 避けるべき場所 | 理由 |
|---|---|
| へその周囲5cm | 皮膚が硬く、血管が多いため。 |
| 傷、あざ、発疹がある場所 | 感染のリスクや痛みの原因になるため。 |
| 硬くなっている場所(硬結) | インスリンの吸収が著しく悪くなるため。 |
| 関節の近くや骨のすぐ上 | 皮下脂肪が薄く、痛みを伴いやすいため。 |
注射部位の確認方法
毎回注射する前には注射予定の部位を見て、触って確認する習慣をつけましょう。皮膚に赤みや腫れ、傷、硬いしこりがないかを確認します。
もし異常を見つけた場合は、その場所を避けて他の場所に注射し、次回の診察時に医師や看護師に相談してください。

注射部位のローテーションが重要な理由
同じ場所に繰り返し注射を続けると皮膚の下にトラブルが起き、血糖コントロールが悪化する原因になります。これを防ぐのが「ローテーション」です。
ローテーションとは何か
ローテーションとは、インスリンの注射部位を毎回少しずつずらしていくことです。
腹部、大腿部、上腕部といった大きな部位を順番に変えていく「部位間ローテーション」と、同じ部位の中でも注射する場所をずらしていく「部位内ローテーション」があります。
この両方を実践することが重要です。
同じ場所への注射を続けるリスク
同じ箇所に注射を繰り返すと皮下脂肪が硬くなったり、逆に増えすぎたりする「リポハイパートロフィー(脂肪織硬結)」という状態になることがあります。
この部分は感覚が鈍くなるため痛みを感じにくく、無意識のうちに同じ場所に注射し続けてしまいがちです。
しかし、この硬くなった部分に注射してもインスリンが正常に吸収されず、効果が不安定になります。
インスリンの効きが悪くなる主な原因
- リポハイパートロフィー(脂肪織硬結)
- 筋肉注射
- 皮内注射
リポハイパートロフィー(脂肪織硬結)を防ぐ
リポハイパートロフィーは、インスリン治療を受けている方の30〜50%に見られるとも言われています。見た目では分かりにくく、皮膚が少し盛り上がったり、触ると硬いしこりのように感じられたりします。
これを防ぐ最も効果的な方法は、注射部位を毎回きちんとローテーションすることです。
もしリポハイパートロフィーができてしまった場合でも、その場所への注射を数ヶ月間休むことで改善することがあります。
リポハイパートロフィーの主な症状
| 症状の種類 | 具体的な状態 |
|---|---|
| 見た目の変化 | 皮膚が盛り上がる、こぶのようになる |
| 触った感覚 | 弾力がなく、硬いしこりのように感じる |
| 感覚の変化 | 注射時の痛みを感じにくくなる |
血糖コントロールを安定させる効果
注射部位を正しくローテーションすることで、毎回インスリンが安定して皮下組織から吸収されるようになります。
この安定した吸収が血糖値の予期せぬ変動を防ぎ、日々の血糖コントロールを良好に保つことにつながります。
原因不明の血糖変動に悩んでいる場合、注射部位の状態を確認し、ローテーションを見直すことで改善するケースも少なくありません。

具体的な注射部位のローテーション方法
ローテーションの重要性を理解したところで、具体的な方法をみていきましょう。無理なく続けられる自分なりのルールを作ることが大切です。
部位を4分割して管理する方法
例えば腹部を注射部位として選んだ場合、おへそを中心に右上、左上、右下、左下の4つのエリアに分割します。そして、1週間ごとに使うエリアを時計回りに変えていく、という方法があります。
こうすることで同じエリアに注射するのは4週間に1度となり、皮膚を十分に休ませることができます。大腿部や上腕部でも同様にエリアを分けて管理します。
注射間隔を2〜3cm空ける
同じエリア内でも、毎回前回注射した場所から指2本分(約2〜3cm)は離すように心がけましょう。
こうすることで同じ場所に針が刺さるのを防ぎ、リポハイパートロフィーのリスクをさらに減らすことができます。
ローテーションの記録方法の例
| 記録媒体 | 記録のコツ |
|---|---|
| カレンダー | その日に注射した部位(例「右上腹」)を書き込む |
| 手帳やノート | 体の図をコピーして、注射した場所に印をつける |
| スマートフォンのアプリ | 注射管理アプリなどを活用して記録する |
ローテーションの記録と管理のコツ
毎日続けるためには、記録を習慣化することが助けになります。「朝は右側、夜は左側」「月曜から水曜は腹部、木曜から土曜は太もも」といったように、自分なりのルールを決めるのも良い方法です。
診察の際に、ご自身のローテーション方法について医師や看護師に伝え、適切に行えているか確認してもらうと、より安心です。

インスリン注射の手順と注意点
ここでは実際の注射の手順と、安全で効果的な注射を行うためのポイントを改めて確認します。
注射前の準備
まず、手を石鹸でよく洗い、清潔な状態にします。その後、必要な物品を準備します。
消毒綿で注射部位を拭き、アルコールが乾いてから注射を始めます。アルコールが乾かないうちに注射すると痛みを感じやすくなります。
注射前の準備物
- インスリンペン
- 新しい注射針
- 消毒用アルコール綿
- (あれば)針廃棄容器
皮膚をつまむ(つまみ上げ)方法
6mm以上の長さの針を使用する場合や痩せ型の方は、筋肉注射を避けるために皮膚をつまみ上げてから注射することが推奨されます。
親指と人差し指(と中指)で皮膚を優しくつまみ上げます。このとき、筋肉まで深くつまんでしまわないように皮膚と皮下脂肪だけを軽く持ち上げるのがコツです。
皮膚のつまみ方のポイント
| ポイント | 説明 |
|---|---|
| 指の使い方 | 親指と人差し指の2本、または3本で優しくつまむ |
| つまむ力 | 強く握りしめない 皮膚が白くなったり痛みを感じたりしない程度 |
| つまむ範囲 | 皮膚と皮下脂肪だけを持ち上げるイメージ |
針の刺し方と注入時のポイント
皮膚をつまみ上げた場合も、つまみ上げない場合(4mm針使用時など)も、針は皮膚に対して90度の角度で、ためらわずにまっすぐ刺します。
針を刺したらインスリンペンの注入ボタンを最後までゆっくりと押し、インスリンを注入します。
注入後はすぐに針を抜かず、そのままの状態で「10」までゆっくり数えてから抜きます。この時間により、インスリンが体内へ確実に入り、薬液が漏れ出るのを防ぎます。
注射後の針の安全な廃棄方法
使用後の注射針は、感染症予防の観点から毎回必ず交換し、安全に廃棄する必要があります。ペットボトルや瓶など、針が貫通しない硬い容器を廃棄専用容器とし、針を保管します。
容器がいっぱいになったら蓋をしっかりと閉め、医療機関の指示に従って処分してください。決して、一般の家庭ごみとして捨ててはいけません。

インスリン注射に関するよくある質問
最後に、患者様からよく寄せられる質問とその回答をまとめました。
- Q注射は痛いですか?痛みを和らげる方法は?
- A
現在の注射針は非常に細く、痛みは最小限に抑えられています。それでも痛みを感じる場合は、いくつかの工夫で和らげることができます。
注射部位を冷やしたり、リラックスして注射したりすることも有効です。
痛みが続く場合は、注射手技や部位が適切かを医師や看護師に相談してみましょう。
注射の痛みを和らげるための工夫
工夫 具体的な方法 針を毎回交換する 使用済みの針は先端が鈍くなり、痛みの原因になるため、必ず新しい針を使う 消毒液を乾かす アルコールが乾いてから注射する リラックスする 筋肉がこわばっていると痛みを感じやすいため、深呼吸してから注射する
- Q注射部位からインスリンが漏れてしまう場合は?
- A
注射後に薬液が漏れる主な原因は、注入後に針を抜くのが早すぎることです。注入ボタンを押し切ってから、さらに10秒程度待ってから針を抜くようにしてください。
それでも漏れる場合は注入する量が多いか、注入速度が速すぎる可能性も考えられます。気になる場合は自己判断せず、かかりつけの医師に相談してください。
- Q注射を忘れたときはどうすればいいですか?
- A
注射を忘れた場合の対処法は使用しているインスリンの種類や、忘れてから経過した時間によって異なります。
自己判断で2回分を一度に注射するようなことは低血糖のリスクがあり非常に危険です。
まずは、かかりつけの医療機関に電話し、医師や看護師の指示を仰いでください。あらかじめ、忘れた際の対処法について確認しておくことも大切です。
- Q旅行や外出時のインスリン注射はどうすればいいですか?
- A
旅行や外出時も普段通りにインスリン注射を続けることが基本です。インスリンや注射針、血糖測定器などは少し多めに持参すると安心です。
飛行機に乗る際は、インスリンは手荷物として機内に持ち込んでください。預け荷物に入れると貨物室の低温で凍結し、効果がなくなってしまう恐れがあります。
診断書など、インスリン治療中であることを証明できる書類を携帯すると、保安検査などがスムーズに進みます。
以上

MIWA, Takashi, et al. Comparison of the effects of a new 32-gauge× 4-mm pen needle and a 32-gauge× 6-mm pen needle on glycemic control, safety, and patient ratings in Japanese adults with diabetes. Diabetes Technology & Therapeutics, 2012, 14.12: 1084-1090.
ASAKURA, Toshinari, et al. Comparative usability study of the dulaglutide single-use pen versus the insulin degludec FlexTouch® among self-injection-naïve patients with type 2 diabetes mellitus in Japan. Current Medical Research and Opinion, 2018, 34.6: 1117-1124.
DE TOMMASI, Francesca; SILVESTRI, Sergio. Influence of Insulin Pen Needle Geometry on Pain Perception and Patient’s Acceptability: A Review. Technologies, 2024, 12.11: 233.
NAGAI, Yoshio, et al. Comparison between shorter straight and thinner microtapered insulin injection needles. Diabetes Technology & Therapeutics, 2013, 15.7: 550-555.
ASAKURA, Toshinari, et al. Evaluation of injection force of three insulin delivery pens. Expert Opinion on Pharmacotherapy, 2009, 10.9: 1389-1393.
IWANAGA, Midori; KAMOI, Kyuzi. Patient perceptions of injection pain and anxiety: a comparison of NovoFine 32-gauge tip 6mm and Micro Fine Plus 31-gauge 5mm needles. Diabetes technology & therapeutics, 2009, 11.2: 81-86.
TORAISHI, Kenichi, et al. Force requirements and insulin delivery profiles of four injection devices. Diabetes Technology & Therapeutics, 2005, 7.4: 629-635.
KANAZAWA, Ippei, et al. An open-label longitudinal study on the efficacy of switching from insulin glargine or detemir to degludec in type 2 diabetes mellitus. Internal Medicine, 2015, 54.13: 1591-1598.
SARI, Işılay Kalan; DEMIRCI, Hüseyin. Impact of patient satisfaction with insulin pens on glycemic control. Journal of Health Sciences and Medicine, 5.3: 901-906.
MANNUCCI, Edoardo, et al. Needle characteristics and the insulin injection experience in patients with diabetes. Acta Diabetologica, 2025, 1-23.
GORSKA-CIEBIADA, Malgorzata; MASIEREK, Malgorzata; CIEBIADA, Maciej. Improved insulin injection technique, treatment satisfaction and glycemic control: results from a large cohort education study. Journal of Clinical & Translational Endocrinology, 2020, 19: 100217.