糖尿病の治療でインスリン注射を継続する方が増える一方、同じ部位に注射を打ち続けることで硬結(いわゆるインスリンボール)が生じ、悩む方もいらっしゃいます。
インスリンボールは目立つだけでなく、インスリンの吸収が乱れる原因にもなり得ます。
本記事ではインスリンボールの基本知識から予防方法、実際に生じた際の対策や日常生活での注意点まで詳しく解説します。
糖尿病治療をより安定させるためのポイントを押さえて快適に治療を継続しやすい環境を整えましょう。
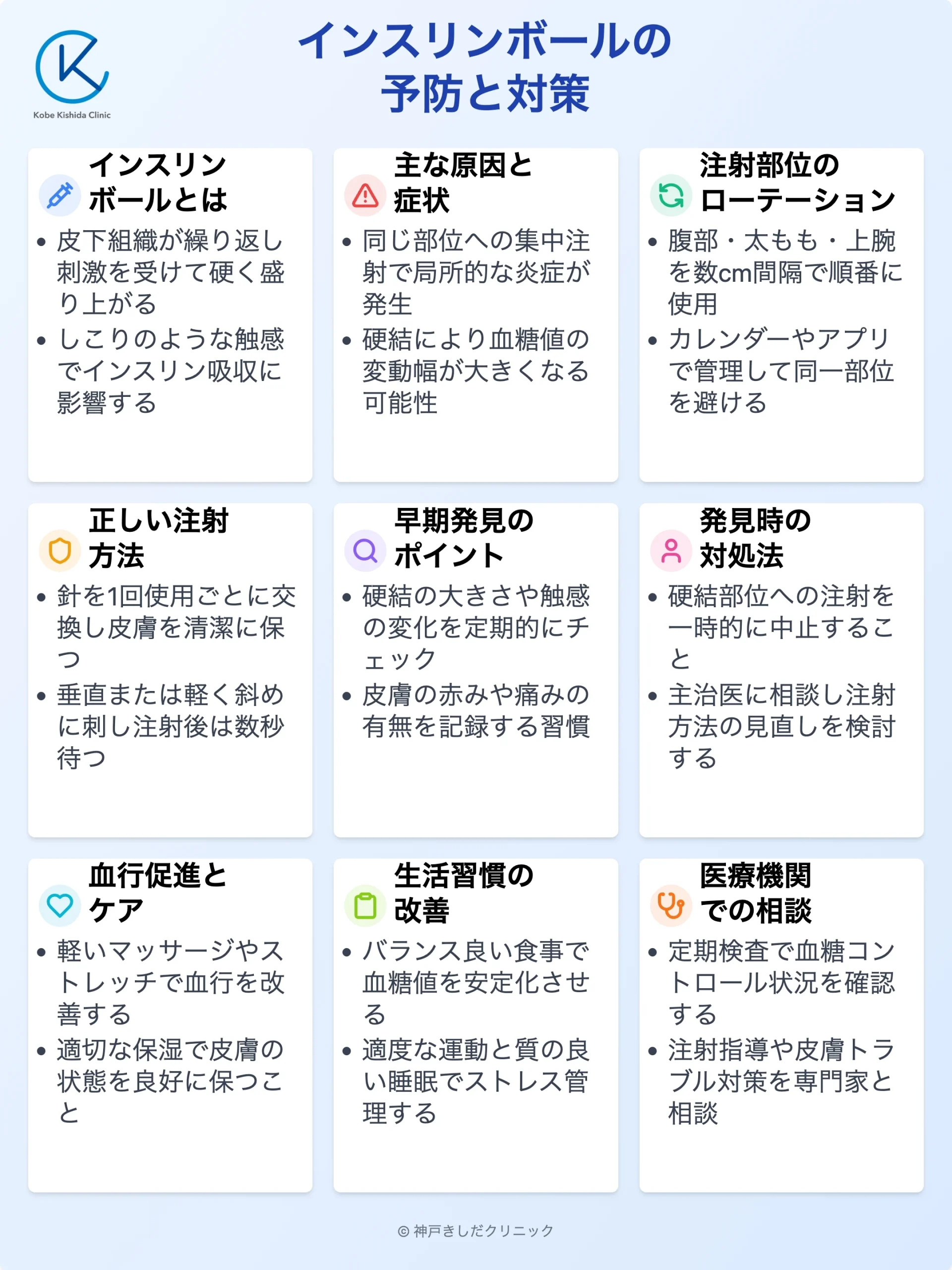
インスリンボールとは何か
注射によって皮下組織が硬く盛り上がる状態を「インスリンボール」と呼びます。
これは皮下組織が繰り返し刺激を受けることにより、脂肪組織が局所的に変化して起こる現象です。見た目だけでなくインスリンの吸収効率にも影響を与えるため、適切な対処が必要です。
ここではインスリンボールの原因や特徴について掘り下げます。
原因
インスリン注射を同じ部位に集中して打ち続けると皮膚の下にある脂肪組織や結合組織が刺激を受けやすくなります。
注射針が繰り返し刺さることで局所的な炎症や繊維化が生じ、硬くしこりのように感じる部分が形成されます。
- 皮下組織が繰り返し傷つく
- 注射液による局所的な刺激
- 個人差のある皮下脂肪の付き方
見た目と触感
インスリンボールは皮下に盛り上がりがあるため見た目にも分かりやすい場合があります。
触感は軽度ならわずかに硬い程度ですが、進行すると弾力のあるしこりのように感じられます。
痛みを伴うケースは多くありませんが、見た目が気になる方も少なくありません。
放置するとどうなるか
この硬い部分はインスリンの吸収を安定させにくくします。吸収が乱れると血糖値の変動幅が大きくなる可能性があり、治療のコントロールが難しくなるかもしれません。
さらに放置すると広範囲にわたり皮下組織がダメージを受け、解消に時間がかかる状態に進展することもあります。
インスリンボールの主な特徴
| 特徴 | 内容 |
|---|---|
| 盛り上がりの有無 | 皮下が部分的に盛り上がる |
| 触感 | ゴリゴリした硬さや弾力がある |
| 痛みの有無 | 基本的に痛みは少なめ |
| 影響 | インスリンの吸収効率低下や血糖値の変動 |
ここで挙げたように、インスリンボールは見た目以上に治療上のリスクを伴う場合があります。
早めに発見して予防や対策に取り組むことが大変重要です。
インスリンボールが生じやすい人の特徴
- 長期間、同一部位に注射をしている
- 注射部位を毎回変える習慣がない
- 注射の際の圧迫時間や皮膚の状態に無頓着
- 皮下脂肪の薄い部分へ繰り返し注射している
こうした要因を把握しておくとインスリンボールを予防するうえで意識を高めやすくなります。
次の章では基本的な注射時の注意点を振り返りましょう。

インスリン注射の基本的な注意点
インスリン注射の効率を上げて糖尿病治療を安定化させるには日頃の注射方法を見直す必要があります。
針の扱い方や注射部位の選択、注射後の処置など基本のポイントを押さえることでインスリンボールのリスクを下げられます。
ここでは注射にまつわる基本事項を整理します。
正しい器具の選択
インスリン注射の針は細さや長さに種類があり、個人の皮下脂肪量や注射部位によって使いやすさが異なります。
主治医や看護師と相談して自分の体格や注射の打ち方に合う針を選ぶことが大切です。
針を長期間使い回しすると針先が劣化して皮膚を傷つけやすくなり、硬結が起こりやすくなるので注意しましょう。
インスリン注射 部位の見直し
お腹や太もも、上腕などはインスリン注射に適した部分ですが、単一の部位ばかり選ぶと皮膚トラブルを起こしやすくなります。
同じ部位ばかりに注射をしないように複数の部位を使う工夫が必要です。日によって部位をローテーションするとよいでしょう。
消毒や保管方法
注射前に皮膚を清潔に保つことは炎症を抑えるために重要です。
アルコール綿などで皮膚を消毒するときは強くこすりすぎず、優しく拭き取って自然乾燥を待つのがコツです。
またインスリン自体の保管方法も直射日光や高温を避けて適切に管理し、使用期限を守ることでトラブルの予防につながります。
インスリン注射時に見落としがちなポイント
| 項目 | 意識する内容 |
|---|---|
| 注射後の圧迫のしかた | 強く押しすぎない。軽く押さえて出血を防ぐ程度 |
| 針の交換頻度 | 使いまわさず1回ごとに新しい針を使用 |
| インスリンの温度 | 冷たすぎると注射時の痛みが増す可能性があるため室温に戻してから注射 |
| 皮膚の状態チェック | 赤みや腫れ、かゆみなどの異常がないか常に確認 |
こうした細やかな注意を積み重ねることで、インスリンの注射トラブルや硬結の形成リスクを下げられます。
正しいインスリン注射のために意識したいこと
- 毎回針を新しく交換して清潔に保つ
- 皮膚を強くこすらず、やさしく消毒して自然乾燥させる
- 冷蔵庫から出した直後のインスリンは室温まで少し待つ
- 注射後に強く押さえすぎない
こういった基礎的なポイントを守ることがインスリンボールの発生率を軽減する一助になります。

注射部位のローテーションの重要性
同じ部位へ頻繁に注射すると、そこだけ皮下組織がダメージを受けやすくなります。これを防ぐために「部位のローテーション」が欠かせません。
ローテーションの基本的な考え方や日常的に続けるためのコツを押さえて、インスリンボールを予防しましょう。
ローテーションとは
いわゆる注射部位を適切に回すことを指します。お腹、太もも、上腕、お尻などに注射が可能な場合でも、さらに細かいポイントを決めて順番に回していきます。
例えばお腹なら左右上下の部分を数センチずつずらしながら順番に打つなどの方法です。
適切な順番の決め方
ローテーションはあらかじめ自分の打ちやすい部位を地図のようにイメージしておき、日ごとに打つ箇所を変えることが大切です。
カレンダーに印をつけたりアプリで管理する方法もあります。
注射部位を整理しておくことで、うっかり同じ箇所を繰り返し使うことを防げます。
ローテーション例
| 日付 | 注射部位 | 位置の目安 |
|---|---|---|
| 月曜日 | お腹(右下) | 臍から数センチ右下のエリア |
| 火曜日 | お腹(左下) | 臍から数センチ左下のエリア |
| 水曜日 | 太もも(右) | 太ももの前面中央より少し外側 |
| 木曜日 | 太もも(左) | 太ももの前面中央より少し外側 |
| 金曜日 | お腹(右上) | 臍から数センチ右上のエリア |
| 土曜日 | お腹(左上) | 臍から数センチ左上のエリア |
| 日曜日 | 上腕(右) | 上腕の外側 |
このようなスケジュールで回すと各部位を満遍なく利用できます。
ただし自分の生活習慣や服装の都合上、打ちにくい場所もあるかもしれませんので、無理のない範囲で計画を立てることが大切です。
ローテーションのコツ
ローテーションを無理なく続けるためには日常生活に取り入れやすいルール作りが重要です。
例えば「月水金はお腹の下半分、火木土はお腹の上半分、日曜は太もも」といったふうにシンプルなパターンにしておくと覚えやすく、続けやすくなります。
ローテーションを続けるためのアイデア
- スマホのメモ機能やアプリで部位を管理する
- カレンダーに注射部位を記入する
- 洋服の着脱しやすさを考慮して部位をローテーションする
- 毎回打つ前に前回の注射部位を振り返る
これらの取り組みを組み合わせて実践すると、同一部位への過剰な負担を避けてインスリンボールのリスクを下げやすくなります。

インスリンボールの予防方法
ローテーション以外にもインスリンボールの予防につながる工夫は複数存在します。
ここでは皮下組織への負担を減らすための具体的な方法、注射する量や頻度についての考え方、そしてマッサージなど血行促進の取り組みについてご紹介します。
皮下組織への負担軽減
注射部位を大きくずらすだけでなく針を正しい角度で刺すことも大切です。
身体の状態に合わせて皮膚を軽くつまみ、正確に皮下に届く深さまで針を挿入します。
針を斜めに刺しすぎたり、深く刺し込みすぎたりすると痛みや内出血の原因になる場合があります。
負担軽減に有用な工夫
| 工夫内容 | 具体例 |
|---|---|
| 注射角度の調整 | 皮下に対して垂直またはやや斜め程度を目安にする |
| 皮膚を軽くつまむ | 皮膚をしっかり伸ばしすぎず、軽くつまむことでターゲットを固定 |
| 針をスムーズに抜く | インスリンを注入後、数秒待ってからまっすぐ抜く |
| 適切な皮膚の保湿 | 乾燥しすぎていると傷つきやすいので保湿クリームでケアする |
皮下への負担を減らすことで硬結のリスクを抑えられます。実際に実行しやすい方法を選び、習慣化するとよいでしょう。
インスリンの量と頻度
注入量が多い場合は同じ部位に一度に大量に注入すると皮膚への負担が大きくなります。
主治医の指示に従いつつ、必要があれば複数回に分けるなど量の分散を検討してもよいでしょう。
インスリンの種類や作用時間によっては注射回数を適切に設定し、長時間同じ部位に負荷がかからないようにすることが重要です。
血行促進とマッサージ
適度なマッサージや軽いストレッチなどで血行を促し、皮下組織の新陳代謝を保つことが大切です。
ただし、注射直後の部位を強くもむとインスリンの吸収が急激に進んでしまい低血糖を招く可能性があるため、数時間ほど開けてから軽く行うようにしましょう。
血行を保つ工夫
- 定期的なストレッチや軽い体操を日課にする
- 入浴後など身体が温まっているタイミングで優しくマッサージする
- 運動前後は水分補給をしっかり行う
- 緊張しすぎない環境でリラックスを意識する
こうした血行促進の取り組みを毎日の暮らしに取り入れると、インスリンボールの予防や皮膚状態の安定に役立ちます。

インスリンボールを発見した場合の対策
予防に努めていても皮下にしこりや硬い部分ができてしまうことがあります。その場合の適切な対処法を知っておくと早期に悪化を防ぎやすくなります。
ここではインスリンボールを見つけたときの具体的な行動指針や、注射部位の変更ポイントについて解説します。
見つけたらどうするか
まずは慌てずに硬結の範囲や大きさ、痛みの有無を確認します。
見た目でわかるほど大きく、長期間変化がない場合や痛みを感じる場合は主治医に相談することをおすすめします。
自己判断で強く揉んだり、無理に潰そうとしたりすると悪化する可能性があるので避けましょう。
インスリンボールができたときの確認事項
| 確認項目 | ポイント |
|---|---|
| しこりの大きさ | 直径何cm程度か把握し、変化がないか注目する |
| 触感と痛み | 触って痛みがあるか、柔らかさや硬さに変化がないか |
| 皮膚の色 | 赤みや黒ずみがないか |
| 時期 | いつ頃から気づいているか、長期的変化があるか |
こうした情報を整理して受診時に医療者へ伝えるとスムーズです。
注射部位の変更
硬結ができた部位にはしばらく注射を控え、別の箇所を使うようにしましょう。
ローテーションの計画を見直して一定期間その部位から離れることで皮下組織の回復を促せます。
適切な時期に再度使用を検討する際は、まだ硬さが残っていないか慎重にチェックしてください。
医療者への相談タイミング
インスリンボールが小さい段階でも気になったら早めに主治医や看護師に相談することが大切です。
硬結の大きさや状態によっては注射の方法や使用する針の長さ・太さを再検討する必要があるかもしれません。
自己判断で様子を見るだけでなく、医療専門家の意見を仰ぎましょう。
インスリンボールを放置した場合のリスク
- 硬結が大きくなり、慢性的な皮膚トラブルを抱える
- インスリンの吸収が不安定になり、血糖値の乱高下を招く
- 炎症や感染症のリスクが高まる可能性がある
- 治療のコントロールが難しくなる
これらを避けるために早めの対策と医療者への相談が重要です。

クリニック受診時に相談できること
クリニックを受診する際にはインスリン注射やインスリンボールについて積極的に相談してください。診察や検査の合間でも糖尿病ケアに関わる専門スタッフがアドバイスをくれる場合があります。
ここでは受診時に相談しやすい内容をまとめます。
定期検査の必要性
糖尿病の状態を把握するための定期検査は血糖値やHbA1c(ヘモグロビンA1c)などを確認し、治療方針の見直しにも役立ちます。
インスリンボールがあると注射効率が変動しやすいので、その影響を見極めるためにも定期的な血液検査が大切です。
看護師への注射指導相談
看護師に注射の打ち方を確認してもらう機会を作ると思わぬ癖や誤りを正すきっかけになります。
自宅での注射時に気になっていること(皮膚のシワの寄り方や針の角度など)を伝え、正しい注射方法を再確認しましょう。
受診時の相談ポイント
| 相談内容 | 得られるアドバイス |
|---|---|
| インスリンボールの状態 | 硬結の評価・部位変更の提案 |
| 注射のテクニック | 針の角度や皮膚のつまみ方、圧迫方法 |
| 注射の本数やタイミング | インスリンの種類や血糖値に合わせた注射スケジュールの見直し |
| 皮膚トラブルの改善策 | 保湿クリームや衛生管理、マッサージ方法など |
医療スタッフは実際に患者さんの体を見て状況に応じたアドバイスをくれるため、積極的に情報を共有すると良いでしょう。
主治医との情報共有
主治医には日々の血糖値だけでなく注射部位の様子も報告してください。
インスリンボールがある場合はその大きさや触感の変化、何かしらの不快感の有無などを具体的に伝えると、治療方針の修正や注射部位の指導に役立ちます。
受診時に伝えるべき情報
- 注射部位の写真やメモ
- 硬結の大きさや触感の変化
- 注射後の出血や痛みの程度
- 血糖値の記録と関連する体調の変化
これらの情報を共有すると、より的確な指導や処方の見直しにつながり、糖尿病治療を安定させやすくなります。

日常生活での心がけ
インスリン注射や注射部位の管理だけでなく、日常生活全体を見直すことも大切です。
血糖値コントロールや健康維持を心がけながらインスリンボールのリスクを軽減する方法をここで探ってみましょう。
血糖コントロールと食事
インスリン治療を行う方にとって血糖値の安定は重要です。
糖質の摂取量やタイミングに気をつけながら、バランスの良い食事を心がけることでインスリンの注射量を最適化しやすくなります。
また、血糖値が大きく乱高下するとインスリン量の調整が難しくなるため、フラつきのリスクが高まる可能性があります。
運動習慣
適度な運動はインスリンの感受性を向上させるだけでなく、血行促進にもつながります。
ウォーキングや軽い体操、筋力トレーニングなど無理のない範囲で継続できる運動を取り入れましょう。
運動前後の血糖値管理も怠らず、低血糖を防ぐために自分の身体の変化を注意深く観察することが大切です。
健康的な生活習慣に役立つポイント
| 項目 | 推奨されるアクション |
|---|---|
| 食事の摂り方 | タンパク質・野菜を先に食べて糖質の吸収を緩やかにする |
| 運動 | 週に3~5回、1回あたり30分程度を目安にウォーキングなど実施 |
| 水分補給 | 運動や入浴の前後などに意識的に水分を摂取 |
| 休養 | 質の良い睡眠と適度な休息で身体をリフレッシュ |
毎日の生活を整えると皮膚や筋肉の状態も良好に保ちやすく、インスリンボールの予防につながる効果が期待できます。
ストレス管理と睡眠
ストレスが続くと血糖値が上がりやすくなり、インスリンの注射量が増えることがあります。
睡眠不足もホルモンバランスを崩し、血糖値を不安定にさせる一因です。
規則正しい生活リズムを大切にし、リラクゼーションなどを活用して心身のバランスを保ちましょう。
日常で取り入れたい習慣
- 就寝前にスマホやタブレットの使用を控えて寝つきを良くする
- 深呼吸や軽いストレッチでリラックスを意識する
- 自分に合った趣味や楽しみを見つけてストレスを発散する
- 疲れが溜まったと感じたら早めに休む
このように、生活全体を通して血糖値と体調を管理することがインスリンボールを含む皮膚トラブルの回避にも一役買います。

当クリニックの取り組みとサポート体制
糖尿病患者さんにはそれぞれの生活環境や治療歴に応じたきめ細やかなサポートが重要です。
当クリニックではインスリン注射を行う方が抱える悩みや不安を解消できるように多角的な支援を行っています。
ここでは当院が提供しているサービスやサポート内容をご紹介します。
糖尿病患者への総合的な支援
食事・運動・インスリン治療など多方面から糖尿病の管理を行えるよう体制を整えています。
管理栄養士による食事指導や運動療法のアドバイスを合わせて受けることで患者さんが生活しやすい方法を探りやすくなります。
必要があれば糖尿病専門医とも連携し、診療科の枠を超えた協力体制を大切にしています。
注射部位管理に関する情報提供
インスリンボールを予防するための注射部位ローテーションや注射針の扱い方など具体的な情報をいつでも相談できる環境を用意しています。
定期的に院内セミナーなどを開き、患者さん同士の意見交換やスタッフへの質問を通して注射に関する疑問を解消しやすくしています。
当クリニックの主なサポート内容
| サポート内容 | 具体例 |
|---|---|
| 管理栄養士による栄養指導 | 個別の食事計画作成やレシピ提案 |
| 運動指導 | 体力や生活習慣に合わせた運動メニューの提案 |
| 看護師との相談機会 | 注射方法・皮膚トラブル対処・血糖管理など幅広いアドバイス |
| 主治医との連携 | 血液検査や他診療科との連携をスムーズに行い、患者さんの状態を把握 |
このように、多角的な視点から糖尿病管理を支える姿勢を重視しています。
個別相談サービス
当クリニックでは通常の診察時間以外にも個別相談を希望される方に対して柔軟なスケジュールを用意しています。
注射の練習やインスリンボールの観察など、より時間をかけて話をしたい場合などにも対応しやすい環境を整えています。
初回のカウンセリングで悩みを詳しく伺い、その後のフォローアップで適宜軌道修正を図ることが可能です。
当クリニックでの受診・相談を検討するメリット
- 専門スタッフが複数在籍し、総合的なケアを受けられる
- 患者さんの生活習慣や嗜好に合った指導方法を提案しやすい
- 肌トラブルやインスリンボールに関しても気軽に質問しやすい
- 長期的な治療計画や目標設定をサポートし、継続を応援する
糖尿病治療は長い付き合いになることが多いため、適切なサポートを得ることで自分自身の心身の状態を保ちやすくなります。
インスリン注射による皮下組織トラブルを最小限に抑えながら安定した血糖コントロールを目指していきましょう。
以上

参考にした論文
HORIGUCHI, Tomomi, et al. Effectiveness of management protocol for insulin balls in diabetics: a scoping review. Diabetology international, 2024, 15.1: 41-57.
NAGASE, Terumasa, et al. The insulin ball. The Lancet, 2009, 373.9658: 184.
NAKAMURA, Sayuri, et al. Assessment of insulin balls: A scoping review. Journal of International Nursing Research, 2024, 3.1: e2023-0010-e2023-0010.
GUPTA, Yashdeep; SINGLA, Gaurav; SINGLA, Rajiv. Insulin-derived amyloidosis. Indian journal of endocrinology and metabolism, 2015, 19.1: 174-177.
SEN, Shantanu, et al. Strategies for interference of insulin fibrillogenesis: challenges and advances. ChemBioChem, 2022, 23.11: e202100678.
KUDO‐WATANUKI, S., et al. Coexistence of insulin‐derived amyloidosis and an overlying acanthosis nigricans‐like lesion at the site of insulin injection. Clinical and Experimental Dermatology, 2013, 38.1: 25-29.
DAS, Anirban; SHAH, Mosami; SARAOGI, Ishu. Molecular aspects of insulin aggregation and various therapeutic interventions. ACS bio & med Chem Au, 2022, 2.3: 205-221.
NAKAMURA, Makoto, et al. Extreme adhesion activity of amyloid fibrils induces subcutaneous insulin resistance. Diabetes, 2019, 68.3: 609-616.
HAMBRIDGE, Kevin. The management of lipohypertrophy in diabetes care. British journal of nursing, 2007, 16.9: 520-524.