糖尿病治療において血糖値を安定させるためには、体内で分泌されるインスリンの動きを模倣することが極めて重要です。
私たちの体は、食事をしていない間も微量のインスリンを出し続ける「基礎分泌」と、食事の際に大量に出す「追加分泌」の二つを使い分けています。
この生理的なリズムを注射で再現するのが、基礎インスリンと追加インスリンです。
そして、その中間に位置し、独特な作用時間とピークを持つNPHインスリンは、特定の生活習慣や血糖パターンを持つ患者さんにとって、かけがえのない選択肢となります。
本記事では、これら3つの種類の違い、それぞれの役割、そしてNPHインスリンが持つ特徴的なピークについて深く掘り下げ、患者さんが自身の治療をより深く理解できるよう解説します。
基礎インスリンと追加インスリンの基本的な違いと役割
基礎インスリンは24時間を通して血糖の土台を支える役割を担い、追加インスリンは食事による急激な血糖上昇を抑える役割を果たします。
健康な膵臓は、この二つの分泌パターンを絶妙に調整して血糖値を一定の範囲内に保っています。
インスリン療法を行う際は、この二つの役割を理解し、自身の生活や膵臓の残存機能に合わせて適切に製剤を組み合わせることが治療成功への鍵です。
基礎インスリンが担う体の土台作り
基礎インスリンは、食事をしていない時間帯や就寝中においても、肝臓からブドウ糖が過剰に放出されるのを防ぐために働きます。
私たちの体はエネルギー源として常に少量のブドウ糖を必要としていますが、インスリンが不足すると血糖値が底上げされてしまいます。
基礎インスリン製剤は、1日1回または2回の注射で長時間にわたり一定の効果を発揮し、空腹時血糖値を正常範囲に保つことを目的としています。
そのため、日中の血糖コントロールも全体的に底上げされ、良くなります。
追加インスリンによる食後高血糖の抑制
追加インスリンは、食事で摂取した炭水化物がブドウ糖として血液中に取り込まれるタイミングに合わせて作用します。
食直前に注射することで、急速に血中濃度が上がり、食後の急激な血糖上昇(食後高血糖)を抑えます。
このインスリンが不足したりタイミングが遅れたりすると、食後の血糖値が跳ね上がり、血管へのダメージが蓄積してしまいます。
追加インスリンは、食事量や内容に合わせて単位数を調整することが可能であり、柔軟な対応が求められます。
各インスリン製剤の主な役割とターゲット
| インスリンの種類 | 主な役割 | ターゲットとなる血糖値 |
|---|---|---|
| 基礎インスリン | 空腹時や夜間の血糖上昇を抑制する | 空腹時血糖値・就寝前血糖値 |
| 追加インスリン | 食事による急激な血糖上昇を抑える | 食後血糖値 |
| NPHインスリン | 基礎と追加の中間的な役割を担う | 全体的な底上げと一部の食後 |
両者を組み合わせる頻回注射法の意義
1型糖尿病やインスリン分泌が枯渇した2型糖尿病の患者さんでは、基礎インスリンと追加インスリンの両方を補充する「強化インスリン療法(頻回注射法)」が標準的です。
基礎インスリンでベースラインを整え、毎食前の追加インスリンで食事ごとの山を削るこの方法は、生理的なインスリン分泌パターンに最も近い状態を作り出せます。
そうすることで、合併症のリスクを最小限に抑えつつ、より自由度の高い食生活を送ることが可能になります。

NPHインスリンの特徴と独特な作用時間
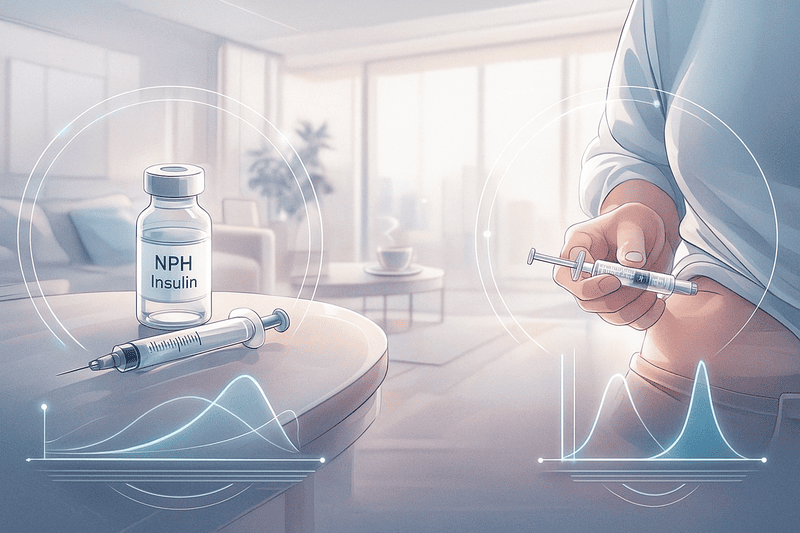
NPHインスリンは中間型インスリンとも呼ばれ、白く懸濁しているのが最大の特徴です。
この製剤は、インスリンにプロタミンというタンパク質を結合させることで吸収を遅らせ、作用時間を長くしています。
持効型溶解インスリン製剤が登場する前は基礎インスリンの主役でしたが、現在でもその独特な「ピーク(作用が最も強くなる時間帯)」を利用して、特定の血糖変動パターンを持つ患者さんに対して積極的に使用されています。
NPHインスリンの作用発現と持続時間
NPHインスリンを皮下に注射すると、プロタミンが徐々に分解され、インスリンがゆっくりと血液中に放出されます。注射後約1時間から3時間で効果が現れ始め、作用は比較的長く続きます。
しかし、近年の超持効型インスリンのように24時間平坦に効くわけではありません。通常、注射してから約4時間から12時間の間に作用の山(ピーク)が訪れ、その後なだらかに効果が消失していきます。
作用持続時間は約18時間から24時間程度ですが、個人差が大きいのも特徴です。
ピークの存在がもたらすメリットと注意点
NPHインスリンの最大の特性である「明らかな作用のピーク」は、使い方によってメリットにもデメリットにもなります。
例えば、夕食前にNPHインスリンを注射すると、就寝中の深夜から明け方にかけて作用が最大になります。これは、明け方にホルモンの影響で血糖値が上昇する「暁現象」の抑制に役立つことがあります。
一方で、ピークと食事や補食のタイミングが合わないと、予期せぬ低血糖を引き起こす原因にもなるため、生活リズムに合わせた投与時間の調整が重要です。
NPHインスリンと他の製剤の作用比較
| 製剤タイプ | 作用発現時間 | 作用最大時間(ピーク) |
|---|---|---|
| 超速効型(追加) | 10~20分 | 30分~1.5時間 |
| NPH(中間型) | 1~3時間 | 4~12時間 |
| 持効型(基礎) | 1~2時間 | ほぼピークなし(平坦) |
懸濁製剤であるための使用前の準備
NPHインスリンは白く濁った懸濁液であるため、使用前には必ず均一に混ぜ合わせる必要があります。
静置しておくと成分が沈殿してしまうため、注射直前にペン型注入器やバイアルをゆっくりと振る、あるいは転倒混和させて、液体全体が均一な白さになるようにします。
この操作を怠ると、注入されるインスリン濃度が不安定になり、血糖コントロールが乱れる原因となります。毎回確実に行うことが治療の安定には欠かせません。

NPHインスリンが選ばれる具体的な臨床背景
現在では作用がフラットな持効型溶解インスリンが基礎インスリンの主流ですが、NPHインスリンがあえて選択されるケースは少なくありません。
コスト面での優位性や、混合型製剤としての利便性、そして妊娠中の安全性など、NPHインスリンならではの強みが存在するからです。
医師は患者さんの経済状況やライフスタイル、身体的な状況を総合的に判断して処方を決定します。
混合型インスリン製剤としての活用
NPHインスリンは、超速効型や速効型インスリンと予め混ぜ合わせた「混合型インスリン製剤」のベース成分として広く使われています。
混合型製剤は、1回の注射で追加インスリン(食後血糖対策)と基礎インスリン(NPHによる長時間作用)の両方を補うことができます。
その結果、注射回数を減らすことが可能となり、特に高齢者や注射回数を負担に感じる患者さんにとって、治療継続のハードルを下げる大きなメリットがあります。
妊娠糖尿病や妊婦への投与
妊娠中の血糖管理において、NPHインスリンは長年の使用実績があり、胎児への安全性が確立されているため、第一選択薬の一つとして使用されます。
妊娠中は厳格な血糖管理が必要ですが、新しい持効型インスリンの中には妊婦への安全性が十分に確認されていないものもあります。
そのため、歴史が長くデータの豊富なNPHインスリンが、母体と胎児の健康を守るために信頼して使われ続けています。
NPHインスリンが適しているケース
| 適している状況 | 理由 | 期待される効果 |
|---|---|---|
| 注射回数を減らしたい | 混合型製剤が利用可能 | 治療の継続率向上 |
| 経済的負担を抑えたい | 薬価が比較的安価 | 長期治療のコスト削減 |
| 妊娠中である | 安全性の確立された実績 | 母子ともに安全な管理 |
経済的なメリットとコストパフォーマンス
糖尿病治療は生涯続くことが多いため、薬剤費は患者さんにとって切実な問題です。NPHインスリンは、新薬である持効型溶解インスリン製剤に比べて薬価が安く設定されています。
効果に納得がいき、生活リズムに合致するのであれば、NPHインスリンを選択することで毎月の医療費負担を軽減できます。
経済的な理由でインスリン治療を中断してしまうことを防ぐためにも、この選択肢は非常に重要です。

基礎インスリン製剤の進化とNPHの位置づけ
インスリン製剤は進化を続けていますが、NPHインスリンはその独特な特性により、依然として重要な選択肢であり続けています。
かつては基礎インスリンといえばNPHインスリン一択でしたが、現在ではより作用時間が長く、ピークのない製剤が登場しています。
しかし、新しいものが全ての患者さんにとって良いわけではなく、それぞれの製剤の特性(プロファイル)を理解し、個々の血糖変動パターンに「はめる」ことが大切です。
持効型溶解インスリンとの比較
持効型溶解インスリン(グラルギンやデグルデクなど)は、NPHインスリンと異なり、注射後の作用曲線がほぼ平坦です。
この特性ゆえに、NPHインスリンで課題となりやすかった「ピーク時の低血糖」や「作用切れによる注射直前の高血糖」のリスクが低減されています。
しかし、完全に平坦な作用がかえって使いにくい場合もあります。
例えば、夕食後から就寝前にかけて血糖が上がりやすい体質の人の場合、NPHインスリンのピークをそこに合わせる方が、平坦な持効型を使うよりも良い結果が得られることがあります。
BOT療法における役割
経口血糖降下薬(飲み薬)だけではコントロールが不十分な場合、1日1回の基礎インスリンを追加するBOT(Basal Supported Oral Therapy)が行われます。
この際、一般的には持効型溶解インスリンが使われますが、患者さんの生活パターンによってはNPHインスリンが選ばれることもあります。
特に、就寝前の高血糖が著しい場合など、NPHの作用ピークを利用して夜間の血糖を強力に抑え込みたいという治療戦略がとられることがあります。

NPHインスリン使用時の低血糖リスクと対策
NPHインスリンを使用する上で最も注意が必要なのが、作用のピーク時に起こる低血糖です。作用が緩やかな持効型インスリンに比べ、NPHインスリンは注射後数時間で薬の効果が強くなる時間帯が存在します。
このタイミングに食事が遅れたり、運動量が多かったりすると、血糖値が必要以上に下がってしまうリスクがあります。
患者さん自身が自分の使用しているインスリンのピーク時間を把握しておくことが、安全な治療への第一歩です。
夜間低血糖への警戒
夕食前や就寝前にNPHインスリンを注射する場合、そのピークは深夜から明け方にやってきます。寝ている間は低血糖の症状(動悸、発汗、悪夢など)に気づきにくく、対応が遅れると重症化する恐れがあります。
これを防ぐためには、夕食の炭水化物量を極端に減らさない、あるいは医師と相談の上で就寝前に少量の補食(スナック)を摂るといった対策が必要です。
また、翌朝の血糖値が高い場合、それがインスリン不足によるものなのか、夜間の低血糖に対する反動(ソモジー効果)なのかを見極める必要もあります。
低血糖が起きやすいタイミングの目安
| 注射のタイミング | ピーク(低血糖リスク高) | 注意すべき点 |
|---|---|---|
| 朝食前(朝) | 昼食前~夕方 | 昼食の遅れや午後の活動量 |
| 夕食前(夕) | 深夜~明け方 | 就寝中の発汗や悪夢 |
| 就寝前 | 早朝~朝食前 | 起床時の頭痛やだるさ |
シックデイや運動時の対応
風邪をひいて食事がとれない「シックデイ」や、激しい運動をする日は、インスリンの必要量が変化します。特にNPHインスリンは体内に入った後、途中で作用を止めることができません。
食事が摂れない場合でも、基礎インスリンとしての役割があるため、自己判断で完全に中止するのは危険です。しかし、通常量では多すぎて低血糖になる可能性もあります。
こうした非常時の投与量の調整ルール(スライディングスケールや減量の目安)については、事前に主治医としっかりと取り決めをしておくことが大切です。

追加インスリンの効果的な使い方とタイミング
追加インスリンは「食後高血糖」をピンポイントで叩くための武器です。しかし、ただ打てば良いというものではなく、食事の開始時間に合わせて適切なタイミングで注射しなければ効果は半減します。
また、食事の内容(糖質量)とインスリンの単位数のバランスが崩れると、高血糖や低血糖を繰り返す「血糖値スパイク」の原因となります。
超速効型と速効型の使い分け
追加インスリンには、注射後すぐに効き始める「超速効型」と、少し遅れて効き始める「速効型」があります。現在は、より生理的な分泌パターンに近い超速効型が主流です。
超速効型は食事の直前(「いただきます」の直前)に打つことができ、食後の急激な血糖上昇に素早く対応します。
一方、速効型は食事の30分ほど前に打つ必要があり、タイミングがずれると食事開始時にインスリンが効いていない、あるいは食後に効きすぎて低血糖になるといったミスマッチが起こりやすくなります。
カーボカウントの活用
追加インスリンの単位数を決定する際、食事に含まれる炭水化物量(カーボ)を見積もり、それに見合ったインスリン量を計算する「カーボカウント」という手法が有効です。
この方法を用いれば、「今日は多めに食べるから2単位増やす」「あまり食欲がないから減らす」といった調整が患者さん自身で可能になります。
漫然と固定打ちをするのではなく、食事に合わせて追加インスリンを自在に操ることが、質の高い血糖コントロールと自由な食生活の両立につながります。
- 食事の直前に打つのが基本(超速効型の場合)。
- 食事量が少ないときはインスリン量も調整する。
- 食べ始めてから打つと高血糖のリスクが高まる。

ライフスタイルに合わせたインスリン選択の重要性
最適なインスリン製剤は患者さん一人ひとりのライフスタイルによって異なり、絶対的な正解は存在しません。
仕事が不規則で食事時間が定まらない人、きっちりと決まった時間に食事がとれる人、注射の回数をどうしても減らしたい人など、患者さんの背景は十人十色です。
インスリン製剤は、その人の生活に寄り添い、生活の質(QOL)を高めるためのツールであるべきです。
医師との連携と自己管理
最適なインスリンの種類や投与量は、定期的な診察と血液検査、そして患者さん自身による血糖測定のデータをもとに見直されていきます。
例えば、「最近、夕方になると低血糖気味になる」と医師に伝えれば、朝のNPHインスリンの量を減らす、あるいは基礎インスリンの種類を変更するといった提案がなされるでしょう。
また、NPHインスリンから持効型溶解インスリンへ、あるいはその逆への変更も、生活の変化に合わせて柔軟に行われます。
生活スタイルとインスリン製剤の相性
| 生活スタイル | 推奨される傾向 | 考慮すべき点 |
|---|---|---|
| 食事が不規則 | 超速効型+持効型 | 食事ごとの調整が必須 |
| 規則正しい生活 | 混合型(NPH含む) | 決まった時間の食事が重要 |
| 夜勤がある | 持効型溶解製剤 | ピークのない製剤が安全 |
自分に合った治療法を見つけるために
もし現在のインスリン治療で、頻繁な低血糖や高血糖、あるいは注射に伴うストレスを感じているのであれば、それは製剤が生活スタイルに合っていない可能性があります。
NPHインスリンのピークをうまく利用できている人もいれば、そのピークに振り回されている人もいます。
基礎インスリンと追加インスリンの組み合わせ、あるいはNPHインスリンの単独使用など、選択肢は豊富にあります。
我慢せずに医療スタッフに相談し、自分にとって最も負担が少なく、効果の高い方法を一緒に探していくことが大切です。

よくある質問
- Q他のインスリンからNPHインスリンに切り替えることはできますか?
- A
可能です。ただし、今まで使用していたインスリンとは作用時間やピークの現れ方が異なるため、単純に同じ単位数で切り替えることはできません。
医師が入院中や外来で血糖値を慎重にモニタリングしながら、適切な投与量を決定します。
特に持効型溶解インスリンから切り替える場合は、ピーク時の低血糖に注意しながら調整を進めることになります。
- QNPHインスリンを打ち忘れてしまった場合はどうすればよいですか?
- A
気づいたタイミングによって対応が異なります。
予定の時間からそれほど経っていなければ、気づいた時点で打つことが多いですが、次の注射時間が迫っている場合は1回分飛ばすか、医師の指示に従って減量して打つ等の対応が必要です。
決して2回分をまとめて打ってはいけません。重篤な低血糖を引き起こす危険があります。事前に「忘れた時のルール」を主治医と確認しておくことが大切です。
- Q基礎インスリンだけでは血糖値が下がらないのはなぜですか?
- A
基礎インスリンはあくまで「底上げ」をするためのものであり、食事による急激な血糖上昇を抑える力は弱いです。
食後の血糖値が高い場合は、基礎インスリンを増やすのではなく、食事ごとの追加インスリンを開始したり、その量を調整したりする必要があります。
基礎インスリンだけで無理に下げようとすると、空腹時や夜間に低血糖を起こすリスクが高まります。
- QNPHインスリンは混ぜないと効果がないのですか?
- A
効果が全くなくなるわけではありませんが、期待通りの効果が得られなくなります。
混ぜずに上澄み液だけを注射すると作用が短く強く出たり、逆に沈殿部分だけを注射すると作用が長く弱くなったりと、効果が予測不能になります。
血糖コントロールが乱れる最大の原因の一つですので、注射前には必ず説明書通りに転倒混和を行い、白く均一な状態にしてから使用してください。