感染症の一種である包虫症(エキノコックス症)とは生虫による深刻な感染症です。
人間が感染すると肝臓や肺などの臓器に嚢胞を形成して徐々に成長していきます。
初期段階では症状がほとんど現れないため発見が遅れることがあります。
進行すると感染した臓器の機能障害や周囲の組織への圧迫などの問題を引き起こす可能性があります。
予防には野生動物との接触を避けることや十分な手洗いなど適切な衛生管理が重要です。
病型:嚢胞性と多包性の特徴
包虫症(エキノコックス症)は主に2つの病型に分類されます。それぞれの病型が異なる特徴を持ち、患者さんの体内で様々な影響を及ぼす可能性が生じます。
嚢胞性包虫症(CE)の概要
嚢胞性包虫症(Cystic Echinococcosis, CE)はエキノコックス・グラヌロススによって引き起こされる感染症です。
この病型では寄生虫が体内で単房性の嚢胞を形成することが特徴的です。
嚢胞は主に肝臓や肺に発生しますが、その他の臓器にも見られることがあります。
| 好発部位 | 発生頻度 |
| 肝臓 | 約65% |
| 肺 | 約25% |
| その他 | 約10% |
嚢胞性包虫症の嚢胞は通常ゆっくりと成長して数年から数十年かけて大きくなることがあります。
このため早期発見が困難となる場合も少なくありません。
多包性包虫症(AE)の概要
多包性包虫症(Alveolar Echinococcosis, AE)はエキノコックス・マルチロクラリスによって引き起こされる感染症です。
この病型では寄生虫が多房性の嚢胞を形成して周囲の組織に浸潤していく傾向があります。
以下は多包性包虫症の特徴です。
- 腫瘍様の成長パターン
- 周囲組織への浸潤性
- 転移の可能性
多包性包虫症は主に肝臓に発生しますが他の臓器にも影響を及ぼすことがあります。
病型による違いとその重要性
両病型の比較は 診断や経過観察において重要な役割を果たします。
| 特徴 | 嚢胞性包虫症(CE) | 多包性包虫症(AE) |
| 原因寄生虫 | E. granulosus | E. multilocularis |
| 嚢胞の形態 | 単房性 | 多房性 |
| 成長パターン | 緩慢 | 浸潤性 |
| 主な発生部位 | 肝臓・肺 | 主に肝臓 |
医療従事者は これらの違いを理解して適切な診断方法を選択することが求められます。
患者さんにとっても自身の状態をより深く理解するうえでこの違いを知ることは有益です。

エキノコックス症の主症状 静かに進行する感染の兆候
包虫症(エキノコックス症)は初期段階では無症状であることが多く、気づかないうちに進行することがあります。
しかし病気の進行に伴い様々な症状が現れる可能性があり、時に深刻な状態を引き起こす可能性があります。
ここでは包虫症の主な症状について詳しく解説します。
早期発見・早期対応が患者さんさんの予後を大きく左右する可能性があるため気になる症状がある場合には 躊躇せず医療機関を受診することをおすすめします。
初期症状の特徴
包虫症の初期段階では多くの患者さんが無症状であることが特徴的です。
この時期に嚢胞が形成されていても小さいため周囲の組織への影響が少ないことが理由として考えられます。
しかし無症状であっても体内では嚢胞が徐々に成長を続けているため注意が必要です。
| 初期段階の特徴 | 詳細 |
| 症状 | ほとんど現れない |
| 嚢胞の状態 | 小さく周囲への影響が少ない |
| 進行 | 緩やかに継続 |
嚢胞の成長に伴う症状
嚢胞が大きくなるにつれて様々な症状が現れ始めます。
これらの症状は嚢胞の位置や大きさによって異なりますが、一般的な症状として次のようなことが挙げられます。
- 腹痛や腹部膨満感
- 吐き気や嘔吐
- 体重減少
- 倦怠感
特に肝臓に嚢胞が形成された場合には右上腹部の痛みや不快感を感じることがあります。
肺に嚢胞が形成された際には咳・胸痛・呼吸困難などの症状が現れる可能性があります。
進行期の症状と合併症
病気が進行すると深刻な症状や合併症が生じることがあります。
嚢胞が大きくなり周囲の組織を圧迫したり破裂したりする場合には急性の症状が現れることも少なくありません。
| 進行期の症状 | 関連する合併症 |
| 激しい腹痛 | 嚢胞の破裂や感染 |
| 黄疸 | 胆管の閉塞 |
| 呼吸困難の悪化 | 肺機能の低下 |
| アレルギー反応 | アナフィラキシーショックなど |
これらの症状は生命に関わる重大な状態につながる可能性があるため 早期の医療機関受診が不可欠です。
多包性包虫症特有の症状
多包性包虫症(AE)では腫瘍様の成長パターンを示すため特有の症状が現れることがあります。
肝臓に発生した場合は肝機能障害による症状が徐々に進行していくことが特徴的です。
- 肝腫大
- 門脈圧亢進症
- 腹水貯留
これらの症状は慢性的に進行して患者さんのQOLに大きな影響を与える可能性があります。
2019年に発表されたある研究では多包性包虫症患者さんの約30%が診断時に既に進行期の症状を呈していたことが報告されています。
非特異的症状と見落とされるリスク
包虫症の症状の多くは非特異的であり、他の疾患でも見られるものが多いです。
このため包虫症が見落とされるリスクがあることを認識することが重要です。
| 非特異的症状 | 類似する疾患 |
| 腹痛 | 胆石症・消化器系の炎症など |
| 咳嗽 | 気管支炎・肺炎など |
| 倦怠感 | 貧血・慢性疲労症候群など |
医療機関を受診する際には症状だけでなく生活歴や渡航歴なども含めて詳しく伝えることが大切です。
特にエキノコックス症が流行している地域への渡航歴や野生動物との接触歴は診断の手がかりとなる可能性があります。

包虫症 の原因と感染経路
包虫症(エキノコックス症)は特定の寄生虫によって引き起こされる感染症です。
この事項では包虫症の原因となる寄生虫の特徴や感染経路について詳しく解説して感染リスクの理解を深めます。
包虫症の原因となる寄生虫とその感染経路を理解することは感染予防において重要な役割を果たします。
特にエキノコックス症が流行している地域に居住または渡航する際には 十分な注意を払うことが大切です。
正しい知識を持ち適切な予防措置を講じることで 包虫症のリスクを最小限に抑えることが可能となります。
包虫症を引き起こす寄生虫
包虫症の原因となる寄生虫はエキノコックス属に属する条虫(じょうちゅう)です。
主に2種類の寄生虫が人間に感染して異なる病型を引き起こします。
| 寄生虫種 | 引き起こす病型 |
| エキノコックス・グラヌロスス | 嚢胞性包虫症(CE) |
| エキノコックス・マルチロクラリス | 多包性包虫症(AE) |
これらの寄生虫は複雑な生活環を持ち複数の宿主を介して生存しています。
寄生虫の生活環
エキノコックス属の寄生虫は通常野生動物の間で生活環を維持していて、主に以下のような過程を経て生活環が成立します。
- 終宿主(成虫が寄生する動物)キツネやイヌなど
- 中間宿主(幼虫が寄生する動物)ネズミなどの小型哺乳類
- 偶発的宿主(人間)
人間は本来この生活環に含まれない偶発的な宿主となります。
| 宿主の種類 | 役割 |
| 終宿主 | 成虫を腸管内に保有し虫卵を排出 |
| 中間宿主 | 幼虫(包虫)が体内で発育 |
| 偶発的宿主 | 生活環の維持には関与しない |
人間への感染経路
人間がエキノコックスに感染する経路は主に以下の2つが考えられます。
- 虫卵に汚染された食物や水の摂取
- 虫卵に汚染された土壌や物との接触後の経口感染
特に 終宿主動物の糞便に含まれる虫卵が環境中に散布されることで 感染リスクが高まります。
- 汚染された野生のベリー類や山菜の生食
- 虫卵で汚染された水の飲用
- 汚染された土壌に触れた手指を介した感染
これらの経路を通じて人体内に侵入した虫卵は主に肝臓や肺などの臓器で発育して包虫症を引き起こすことがあります。
地理的分布と感染リスク
包虫症の発生は地理的に偏りがあり、特定の地域で感染リスクが高くなっています。
| 地域 | 主な寄生虫種 |
| 北半球の寒冷地域 | エキノコックス・マルチロクラリス |
| 南米 中東 アフリカ | エキノコックス・グラヌロスス |
日本では北海道を中心にエキノコックス・マルチロクラリスによる多包性包虫症の発生が報告されています。
一方で海外渡航者が嚢胞性包虫症に感染するケースも見られるため渡航先での注意が必要となります。
感染リスクを高める要因
特定の職業や生活様式が包虫症の感染リスクを高める可能性があります。
- 野生動物との接触機会が多い職業(猟師 獣医師など)
- 汚染された土壌での農作業
- 衛生設備が整っていない地域での生活
また終宿主となる動物(特にイヌ)との密接な接触も感染リスクを高める要因となり得ます。
| リスク要因 | 具体例 |
| 職業関連 | 野生動物の取り扱い・農作業 |
| 生活環境 | 衛生設備の不足 野生動物との接触 |
| 食生活 | 野生のベリーや山菜の生食 |
これらの要因を認識して適切な予防策を講じることが感染リスクの低減につながります。

診察と診断 潜在的な感染を見逃さないために
包虫症(エキノコックス症)の診断は初期段階では難しいことがあります。
しかし適切な診察と診断方法を組み合わせることで 早期発見の可能性が高まります。
この記事では包虫症の診察過程と様々な診断方法について詳しく解説します。
初診時の問診と身体診察
包虫症の診断プロセスは詳細な問診から始まります。
医師は患者さんの症状・生活歴・渡航歴などを丁寧な聞き取りを行い感染の可能性を評価します。
特に以下のような情報が重要です。
- エキノコックス症が流行している地域への渡航歴
- 野生動物との接触歴
- 山菜やベリー類の摂取歴
身体診察では肝臓や肺など 好発部位の状態を確認します。
| 診察項目 | 確認内容 |
| 腹部触診 | 肝臓の腫大や腫瘤の有無 |
| 聴診 | 呼吸音の異常(肺病変の場合) |
| 全身状態 | 黄疸や栄養状態の確認 |
これらの初期評価により更なる検査の必要性が判断されます。
血液検査による診断アプローチ
血液検査は包虫症の診断において重要な役割を果たします。
一般的な血液検査に加えて特異的な抗体検査が行われることがあります。
- 一般血液検査好酸球増多 肝機能異常など
- 血清学的検査抗エキノコックス抗体の検出
血清学的検査は 高い感度と特異度を持ち診断の確実性を高めます。
| 検査項目 | 意義 |
| 好酸球数 | 寄生虫感染の一般的指標 |
| 肝機能検査 | 肝臓への影響を評価 |
| 抗エキノコッ抗体 | 特異的な感染の証明 |
しかし血清学的検査のみで確定診断を下すことは困難であり、画像診断と組み合わせて総合的に判断する必要があります。
画像診断の重要性
画像診断は包虫症の診断において不可欠な要素です。
様々な画像検査技術を用いて嚢胞の存在や特徴を詳細に把握することが可能となります。
画像については次項で詳しく解説していきます。
生検による確定診断
画像診断や血清学的検査で包虫症が強く疑われる場合は生検による確定診断が検討されることがあります。
しかし生検は嚢胞の破裂リスクがあるため慎重に検討される必要があります。
生検の実施にあたっては考慮されるのは以下の点です。
- 画像診断での特徴的所見
- 血清学的検査結果
- 他の疾患との鑑別の必要性
生検で得られた組織は病理学的検査により包虫の存在が直接確認されます。
| 生検の利点 | 生検のリスク |
| 確定診断が可能 | 嚢胞破裂の危険性 |
| 他疾患の除外 | 二次感染のリスク |
生検の実施は利点とリスクを十分に評価した上で決定されます。
鑑別診断の重要性
包虫症の症状は非特異的であることが多く他の疾患との鑑別が重要となります。
特に肝臓や肺の腫瘤性病変を呈する疾患との区別が必要です。
鑑別すべき主な疾患には以下のようなものがあります。
- 肝膿瘍
- 肝嚢胞
- 肺癌
- 結核性空洞
これらの疾患との鑑別には画像所見の特徴や血清学的検査結果が有用です。
| 鑑別疾患 | 鑑別のポイント |
| 肝膿瘍 | 造影効果・臨床経過の違い |
| 肺癌 | 嚢胞壁の性状・周囲組織の変化 |
包虫症の診断は 様々な検査方法を組み合わせ 総合的に判断することが大切です。
早期発見・早期診断が患者さんさんの予後を大きく左右する可能性があるため疑わしい症状がある際には速やかに医療機関を受診することをお勧めします。

画像所見
包虫症(エキノコックス症)の診断において画像検査は極めて重要な役割を果たします。
包虫症の画像所見は 病型や病期によって多様な特徴を示します。
それぞれの検査法の特性を理解して複数の画像検査を組み合わせることでより正確な診断が可能となります。
画像所見の慎重な評価は早期発見や適切な治療方針の決定において不可欠な要素といえるでしょう。
本稿では超音波検査・ コンピュータ断層撮影・磁気共鳴画像法(MRI)で観察される特徴的な所見について詳しく解説します。
超音波検査で見られる特徴的所見
超音波検査(US)は包虫症の初期スクリーニングや経過観察に広く用いられる非侵襲的な検査方法です。
嚢胞性包虫症(CE)の超音波所見では次のような特徴が観察されることがあります。
- 単房性または多房性の嚢胞性病変
- 嚢胞内の娘嚢胞(子嚢胞)の存在
- 嚢胞壁の石灰化
特に娘嚢胞の存在は包虫症に特徴的な所見とされています。
| 超音波所見 | 特徴 |
| 嚢胞の形態 | 円形または楕円形・境界明瞭 |
| 内部エコー | 無エコーまたは低エコー |
| 娘嚢胞 | 主嚢胞内に小さな嚢胞状構造物 |
多包性包虫症(AE)の場合は不整形で境界不明瞭な腫瘤様病変として描出されることが多く、内部に小嚢胞が散在する「蜂巣状」パターンが特徴的です。
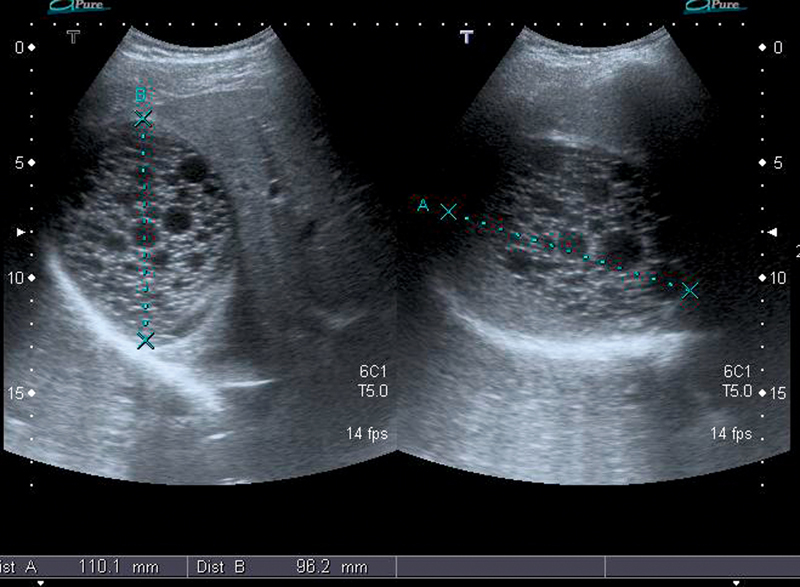
所見:「22歳男性、肝臓にCE2型嚢胞が認められる。この嚢胞は完全に娘嚢胞で満たされている。」
CT検査で観察される包虫症の特徴
CT検査は包虫症の広範囲な評価や石灰化の検出に優れた検査方法です。
嚢胞性包虫症(CE)のCT所見では次のような特徴が見られることがあります。
- 低吸収値の嚢胞性病変
- 嚢胞壁の石灰化
- 造影効果を示さない内部構造
特に嚢胞壁の石灰化は CT検査で明瞭に描出されることが多く診断の手がかりとなります。
| CT所見 | 特徴 |
| 嚢胞の密度 | 水と同程度の低吸収値 |
| 嚢胞壁 | 薄い高吸収リング状 |
| 娘嚢胞 | 主嚢胞内の小さな低吸収域 |
多包性包虫症(AE)のCT所見では不整形の低吸収域として描出されて内部に不規則な石灰化を伴うことがあります。
また周囲組織への浸潤性増殖を示唆する所見が観察されることもあります。
MRI検査による詳細な病変評価
MRI検査は軟部組織のコントラスト分解能に優れ包虫症の内部構造を詳細に評価することが可能です。
嚢胞性包虫症(CE)のMRI所見では以下のような特徴が観察されることがあります。
- T1強調像で低信号 T2強調像で高信号を示す嚢胞性病変
- 嚢胞壁の低信号リング
- 娘嚢胞の明瞭な描出
MRI検査では特に娘嚢胞の描出に優れており嚢胞内部の構造を詳細に評価することができます。
| MRI所見 | T1強調像 | T2強調像 |
| 主嚢胞 | 低信号 | 高信号 |
| 嚢胞壁 | 低信号リング | 低信号リング |
| 娘嚢胞 | 低信号 | 高信号 |
多包性包虫症(AE)のMRI所見では不整形の腫瘤様病変として描出され、T2強調像で内部に小嚢胞が散在する「蜂巣状」パターンが特徴的です。
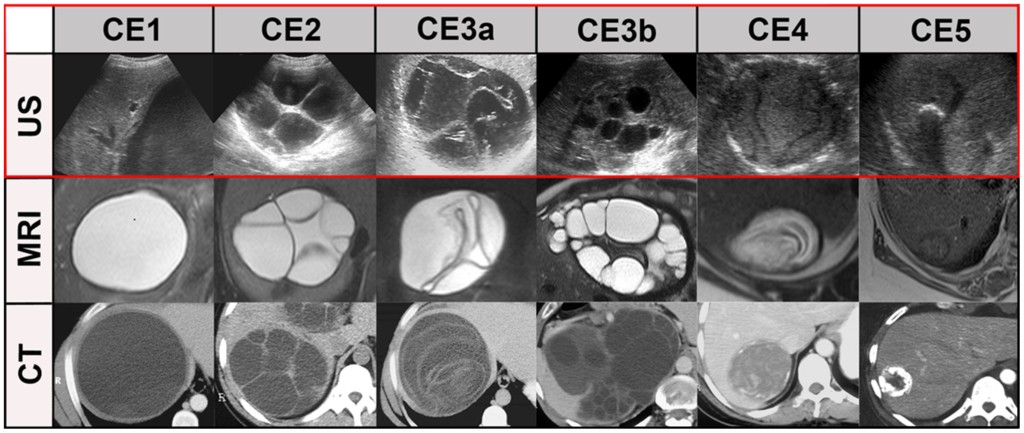
所見:「嚢胞病変の分類。良好なケースを提示する。
- CE1: 単房性のシンプルな液体内容を持つ嚢胞で、CE1特有の「二重線サイン」がよく見られる。
- CE2: 多房性で、多隔性の嚢胞。
- CE3a: 液体内容を持ち、CE3a特有の内嚢膜が剥離している嚢胞。
- CE3b: 単房性の嚢胞で、粘液性または固体の嚢胞基質内に娘嚢胞を含む。
- CE4: 内容が退行変性を伴う不均一な固体嚢胞で、CE4特有の小管状構造が見られる。
- CE5: 退行変性した内容物を持ち、壁が高度に石灰化している嚢胞。」
画像所見による病期分類
包虫症の画像所見は病期によって異なる特徴を示すことがあります。
WHO-IWGE(World Health Organization Informal Working Group on Echinococcosis)による分類では嚢胞性包虫症(CE)を次のように分類しています。
- CE1 早期活動性嚢胞
- CE2 多胞性活動性嚢胞
- CE3 移行期嚢胞
- CE4 非活動性嚢胞
- CE5 石灰化嚢胞
この分類は主に超音波所見に基づいていますがCT、MRIでも同様の特徴が観察されることがあります。
| 病期 | 主な画像所見 |
| CE1 | 単房性嚢胞・内部均一 |
| CE2 | 多房性嚢胞・娘嚢胞の存在 |
| CE3 | 嚢胞内容の分離・娘嚢胞の崩壊 |
| CE4 | 内部不均一・娘嚢胞の消失 |
| CE5 | 嚢胞全体の石灰化 |
これらの病期分類は診断だけでなく治療方針の決定にも重要な役割を果たします。
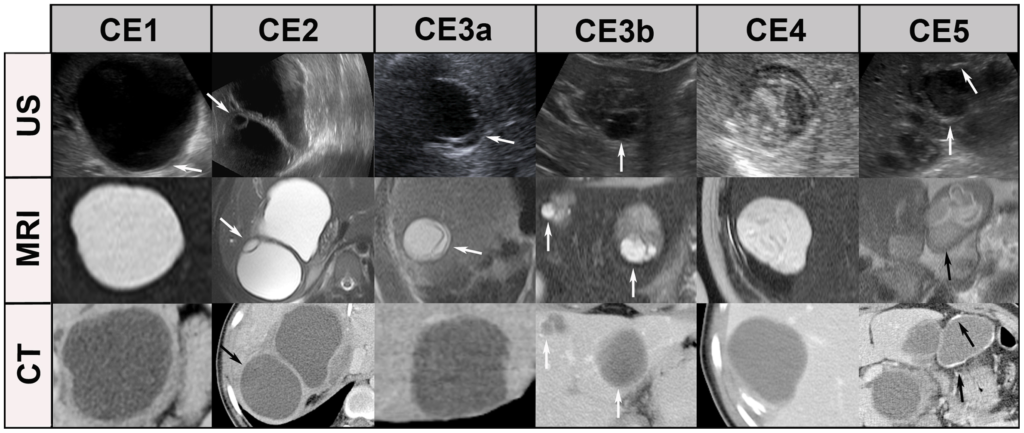
所見:「嚢胞病変の分類。最悪なケースで見られる所見を提示する。「二重線サイン:CE1型に特徴的であり、超音波(US)でよく見られる(CE1/US、矢印)。MRIやCTではこのサインがあまり明瞭ではない。娘嚢胞および剥離した内嚢膜(「ウォーターリリーサイン」)は、CTでは見逃されがちだが、超音波およびMRIで明確に可視化されることが多い(CE2、CE3a、矢印参照)。固体嚢胞基質内の娘嚢胞はCTで認識されにくい(CE3b、矢印)。CE4型に特有の小管状構造もCT画像ではしばしば視認できず、これらの嚢胞は「非活動性」ではなく「活動性」のCE1型と誤解されることがある。石灰化の識別はCT画像の得意分野であり、MRIでは厚いヒアリン様壁と石灰化の区別が困難。超音波は、背側にエコーシャドウが生じた場合のみ石灰化を検出する(CE5、矢印参照)。MRIはHASTEシークエンス、CTは造影後の画像が用いられてる。」

エキノコックス症の治療法と回復への道のり
包虫症(エキノコックス症)の治療は病型や進行度によって異なるアプローチが取られます。
本稿では主な治療方法や使用される薬剤、そして治癒までの期間について詳しく解説します。
患者さんの状態に応じた治療選択と長期的な経過観察の重要性についてもお伝えします。
外科的治療 根治を目指すアプローチ
外科的治療は包虫症の根治を目指す上で重要な選択肢の一つです。
特に嚢胞性包虫症(CE)では嚢胞の完全摘出が可能な場合に選択されることがあります。
外科的治療の主な方法には以下のようなものがあります。
- 嚢胞の完全摘出
- 肝切除術(肝臓に発生した場合)
- PAIR法(Puncture Aspiration Injection Re-aspiration)
PAIR法は比較的低侵襲な処置で嚢胞の内容物を吸引して殺虫剤を注入する方法です。
| 治療法 | 適応 | 特徴 |
| 完全摘出 | 単発性・表在性の嚢胞 | 根治性が高い |
| 肝切除術 | 多発性・深部の嚢胞 | 侵襲性が高い |
| PAIR法 | 単房性・非複雑性の嚢胞 | 低侵襲・再発リスクあり |
外科的治療の選択は嚢胞の数・位置・患者さんの全身状態などを考慮して慎重に検討されます。
薬物療法 長期的な治療アプローチ
薬物療法は 包虫症の治療において中心的な役割を果たします。
主に使用される薬剤はベンズイミダゾール系の抗寄生虫薬でアルベンダゾールが第一選択薬として広く用いられています。
薬物療法の主な目的は以下の通りです。
- 寄生虫の成長抑制
- 嚢胞の縮小や不活化
- 再発予防
以下hアルベンダゾールの一般的な投与方法です。
| 投与量 | 投与期間 | 注意点 |
| 10-15mg/kg/日 | 3-6ヶ月 状況により延長 | 肝機能や血球数のモニタリング |
メベンダゾールも代替薬として使用されることがありますが、アルベンダゾールの方が生体内利用率が高いとされています。
複合的アプローチ 外科療法と薬物療法の併用
多くの場合では外科的治療と薬物療法を組み合わせた複合的なアプローチが取られます。
この方法により治療効果の向上と再発リスクの低減が期待できます。
複合的アプローチの一般的な流れは次の通りです。
- 術前の薬物療法(2-4週間)
- 外科的治療(嚢胞摘出や PAIR法など)
- 術後の薬物療法(少なくとも3-6ヶ月)
2018年に発表された研究では術前後の薬物療法を併用した患者群で再発率が有意に低下したことが報告されています。
治癒までの期間と経過観察
包虫症の治癒までの期間は個々の患者さんの状態や治療法によって大きく異なりますが、以下のような期間が一般的な目安です。
- 薬物療法のみ1-2年以上の継続治療が必要な場合も
- 外科的治療後3-6ヶ月の薬物療法を継続
- 経過観察期間5-10年以上
| 治療法 | 治療期間の目安 | 経過観察期間 |
| 薬物療法のみ | 1-2年以上 | 5-10年以上 |
| 外科+薬物 | 6ヶ月-1年 | 5-10年以上 |
治癒の判定には画像検査や血清学的検査が用いられ、嚢胞の消失・縮小・抗体価の低下などが指標となります。
再発リスクと長期フォローアップの重要性
包虫症は治療後も長期的な経過観察が必要な疾患です。
再発のリスクがあることや治療効果の判定に時間を要することから定期的なフォローアップが欠かせません。
長期フォローアップにおいて注意すべき点は以下の通りです。
- 定期的な画像検査(超音波 CT MRIなど)
- 血清学的検査による抗体価のモニタリング
- 肝機能検査など一般的な血液検査
経過観察の頻度は治療後の経過期間や患者さんさんの状態に応じて個別に設定されます。
| フォローアップ項目 | 頻度の目安 | 目的 |
| 画像検査 | 6-12ヶ月ごと | 嚢胞の再発や新出の確認 |
| 血清学的検査 | 3-6ヶ月ごと | 抗体価の推移を確認 |
| 一般血液検査 | 1-3ヶ月ごと | 薬物療法の副作用監視 |
治療法の選択や経過観察の方針については担当医と十分に相談し 個々の状況に応じた対応を心がけることが大切です。

包虫症治療の副作用とリスク
上記で述べた通りエキノコックス症の治療は長期にわたることが多く様々な副作用やリスクを伴う可能性があります。
本稿では薬物療法と外科的治療それぞれに関連する副作用やデメリットについて詳しく解説します。
患者さんやご家族の方々が治療に関する十分な情報を得て医療従事者と相談しながら最適な選択ができるようお手伝いします。
薬物療法に伴う副作用
包虫症の薬物療法で主に使用されるアルベンダゾールは長期間の服用が必要となる場合があり、様々な副作用が報告されています。
一般的に見られる副作用には以下のようなものです。
- 消化器症状(悪心 嘔吐 腹痛など)
- 肝機能障害
- 骨髄抑制(白血球減少 血小板減少など)
- 脱毛
これらの副作用の多くは一時的なものか薬剤の減量や休薬により改善することがありますが注意深い経過観察が必要です。
| 副作用 | 発現頻度 | 対応策 |
| 消化器症状 | 比較的高頻度 | 制吐剤の併用・食事の工夫 |
| 肝機能障害 | 中等度 | 定期的な肝機能検査 |
| 骨髄抑制 | 低頻度 | 血球数モニタリング |
| 脱毛 | 稀 | 一般的に可逆性 |
長期的な薬物療法においては副作用のモニタリングと適切な対応が治療継続の鍵となります。
外科的治療に関連するリスク
外科的治療は包虫症の根治を目指す上で重要な選択肢ですが、手術に伴うリスクも存在します。
以下は主な外科的治療のリスクです。
- 嚢胞破裂と播種
- 術後感染
- 胆汁漏
- 臓器機能の低下
特に嚢胞破裂は深刻な合併症につながる可能性があるため細心の注意が必要です。
| 合併症 | リスク因子 | 予防策 |
| 嚢胞破裂 | 大きな嚢胞・複雑な解剖 | 慎重な手術手技 術前薬物療法 |
| 術後感染 | 長時間手術 免疫不全 | 適切な抗生剤投与 |
| 胆汁漏 | 肝内胆管との交通 | 術中胆道造影 ドレナージ |
これらのリスクを最小限に抑えるため経験豊富な医療チームによる慎重な手術計画と実施が不可欠です。
PAIR法に特有のデメリット
PAIR法(穿刺吸引注入再吸引法)は比較的低侵襲な処置ですがいくつかの固有のリスクがあります。
PAIR法のデメリットには次のようなものが含まれます。
- アナフィラキシーショックのリスク
- 二次的な細菌感染
- 不完全な治療による再発
特にアナフィラキシーショックは生命を脅かす可能性があるため十分な準備と迅速な対応が求められます。
| PAIR法のリスク | 頻度 | 対策 |
| アナフィラキシー | 稀 | 抗ヒスタミン薬の前投与 |
| 二次感染 | 低頻度 | 無菌操作 抗生剤の予防投与 |
| 再発 | 中等度 | 適切な症例選択 経過観察 |
PAIR法を選択する際はこれらのリスクと利益を慎重に比較検討することが大切です。
治療の長期化に伴う心理社会的影響
包虫症の治療は長期にわたることが多く、患者さんさんの生活の質(QOL)に大きな影響を与える可能性があります。
長期治療に伴う心理社会的な課題は以下のようなものです。
- 治療に伴う経済的負担
- 社会生活や仕事への影響
- 不安やうつ状態の発生リスク
これらの問題は治療の成功にも影響を与える可能性があるため包括的なサポートが重要です。
| 心理社会的影響 | 対応策 |
| 経済的負担 | 医療費助成制度の活用 |
| 社会生活への影響 | 柔軟な治療スケジュールの検討 |
| 精神的ストレス | 心理カウンセリング サポートグループ |
医療チームは治療の身体的側面だけでなく患者さんの心理社会的ニーズにも配慮することが大切です。
包虫症の治療には様々な副作用やリスクが伴う可能性も考えられますが適切な管理と対策によって多くの場合これらの問題に対処することは可能になります。
治療法の選択や副作用への対応については担当医と十分に相談して個々の状況に応じた最適なアプローチを見つけることが重要です。

包虫症(エキノコックス症)の治療費
包虫症(エキノコックス症)の治療には長期間を要するため経済的な負担が懸念されます。
本項では処方薬の薬価や月々の治療費、長期療養に伴う費用について解説します。
処方薬の薬価
包虫症の主要な治療薬であるアルベンダゾールの薬価は規格や剤形によって異なります。
200mg錠剤が処方されたとすると1錠あたりの薬価は319.2円程度です。
1か月の治療費
標準的な投与量(600mg/日)で計算すると治療費は薬剤費のみで月額28,728円となります。
これに外来診療費や検査費用が加わるため実際の月間治療費はさらに高額になります。
治療が長期に渡った場合の治療費
包虫症の治療期間は数ヶ月から数年に及ぶことがあり、総治療費は患者さんの状態や治療方針によって大きく変動します。
長期治療の場合になると薬剤費だけでも年間36万円から48万円以上になる可能性も考えられます。
- 外来診療費(月1〜2回)
- 定期的な画像検査費用(CT・MRIなど)
- 血液検査費用
| 費目 | 概算費用(年間) |
| 薬剤費 | 160,876.8円程度 |
| 外来診療費 | 3〜5万円 |
| 検査費用 | 10〜20万円 |
このように高額となるため、高額医療制度などの医療費削減策が重要となってきます。
なお、上記の価格は2024年10月時点のものであり、最新の価格については随時ご確認ください。
以上

- 参考にした論文